Криброзный тип
Частота: наиболее частый (39,8%)
Особенности: дольчатые структуры с круглыми скоплениями муцина. Внешний вид «швейцарского сыра». Средний прогноз.

Аденокистозная карцинома (ACC) — редкая злокачественная опухоль секреторных желез, с мировой заболеваемостью 3–4 случая на миллион населения 1). Она составляет около 1% всех злокачественных опухолей головы и шеи, а при возникновении в слезной железе называется аденокистозной карциномой слезной железы 1).
Аденокистозная карцинома слезной железы составляет около 1,6% всех опухолей глазницы 3)5) и является наиболее частой злокачественной эпителиальной опухолью слезной железы, составляя около 13–40% всех карцином слезной железы 5). Опухоли слезной железы составляют около 10% объемных образований глазницы, около 20% солидных опухолей слезной железы имеют эпителиальное происхождение, из них около 45% являются злокачественными, и около 60% злокачественных эпителиальных опухолей слезной железы являются аденокистозными карциномами.
Аденокистозная карцинома слезной железы была впервые описана Теодором Бильротом и из-за гистологических особенностей первоначально названа «цилиндромой» 5).
Эпидемиологические характеристики следующие.
Он составляет около 1,6% всех орбитальных опухолей, а мировая заболеваемость аденокистозным раком составляет 3–4 случая на миллион населения, что крайне редко1)5). Это самый частый гистологический тип среди злокачественных эпителиальных опухолей слезной железы.
Согласно большому обзору 806 случаев, частота начальных симптомов следующая5).
| Симптом | Частота |
|---|---|
| Экзофтальм | 27,4% |
| Боль | 21,7% |
| Отек век | 10,9% |
| Отклонение глазного яблока | 10,2% |
| Ограничение подвижности глаз | 10,1% |
| Снижение зрения | 9,3% |
| Диплопия | 6,7% |
| Птоз | 4,1% |
Боль является характерным симптомом аденокистозного рака, вызванного периневральной инфильтрацией (PNI). Это важный отличительный признак от доброкачественных опухолей. Глазное яблоко часто отклоняется внутрь и вниз, так как слезная железа расположена в верхне-наружной части орбиты. Также могут наблюдаться снижение чувствительности в лобно-височной области или птоз в форме буквы S. Среднее время от появления симптомов до постановки диагноза составляет 11,1 ± 18,3 месяца (диапазон от 0,5 до 120 месяцев) 5).
Скорость роста опухоли выше, чем у плеоморфной аденомы, и она часто сопровождается болью, что является важным моментом для дифференциальной диагностики. Экзофтальм вследствие увеличения опухоли, ограничение подвижности глаз из-за инфильтрации экстраокулярных мышц и нервов, а также снижение остроты зрения из-за сдавления зрительного нерва также прогрессируют относительно быстро.
Наличие или отсутствие боли является наиболее важным дифференциальным признаком. Аденокистозный рак вызывает боль вследствие периневральной инфильтрации, тогда как доброкачественные опухоли (например, плеоморфная аденома) безболезненны и медленно прогрессируют. Если на КТ выявляется деструкция кости, можно сделать вывод о злокачественности, но существуют аденокистозные раки без деструкции кости; при наличии боли следует активно рассмотреть биопсию.
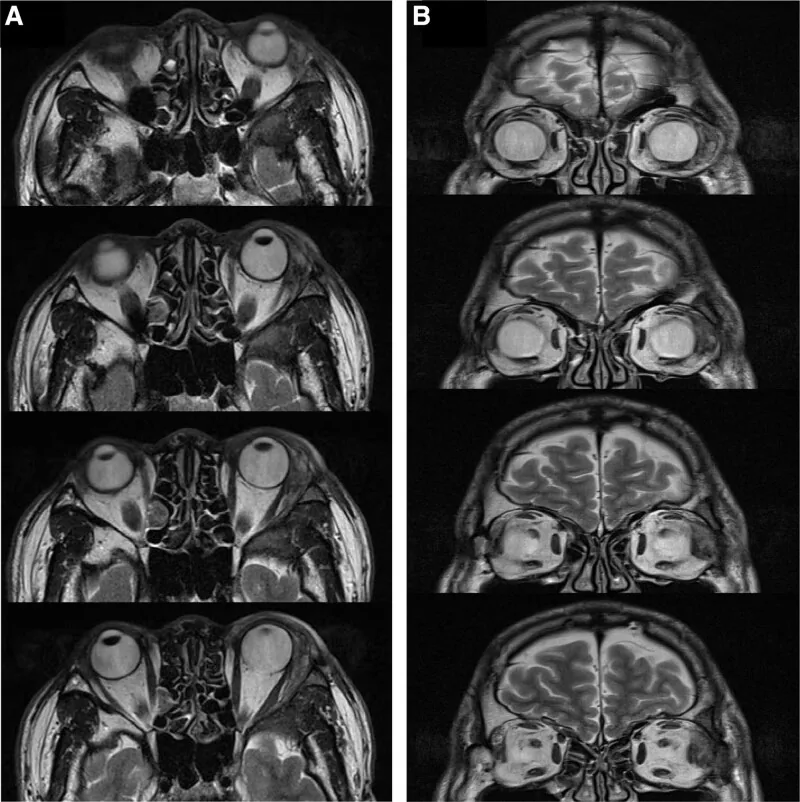
Согласно отчету Williams и соавт., гистологически инфильтрация слезной ямки подтверждена у 82% пациентов1). Если на КТ опухоль разрушает кость орбиты, можно сделать вывод о злокачественности, но следует учитывать, что существуют аденокистозные раки без деструкции кости.
Причина аденокистозного рака неизвестна, и специфические факторы риска не установлены. Опухоль чаще всего возникает из орбитальной доли слезной железы и является неинкапсулированной опухолью.
Следующие патологические и клинические особенности известны как факторы неблагоприятного прогноза:
Окончательный диагноз основывается на гистопатологической оценке. При подозрении на злокачественность рекомендуется эксцизионная биопсия для предотвращения внутриорбитального распространения опухолевых клеток. Тонкоигольная аспирационная биопсия может быть подходящей для нерезектабельных опухолей, но только в учреждениях с опытным цитопатологом.
При симптомах, таких как экзофтальм, указывающих на опухоль слезной железы, проводятся офтальмологические исследования (острота зрения, поле зрения, подвижность глаз), а также визуализация с помощью нативной КТ и нативной/контрастной МРТ. При необходимости системного поиска может быть выполнена ПЭТ-КТ или контрастная КТ. Окончательный диагноз ставится на основе биопсии или гистопатологического исследования после полного удаления.
| Стадия T | Определение |
|---|---|
| T1 | Максимальный диаметр ≤ 2 см |
| T2 | Максимальный диаметр > 2 см до ≤ 4 см |
| T3 | Максимальный размер > 4 см или распространение на мягкие ткани глазницы |
| T4 | Инвазия в околоносовые пазухи, височную ямку, крыловидную ямку, верхнюю глазничную щель, пещеристый синус или головной мозг |
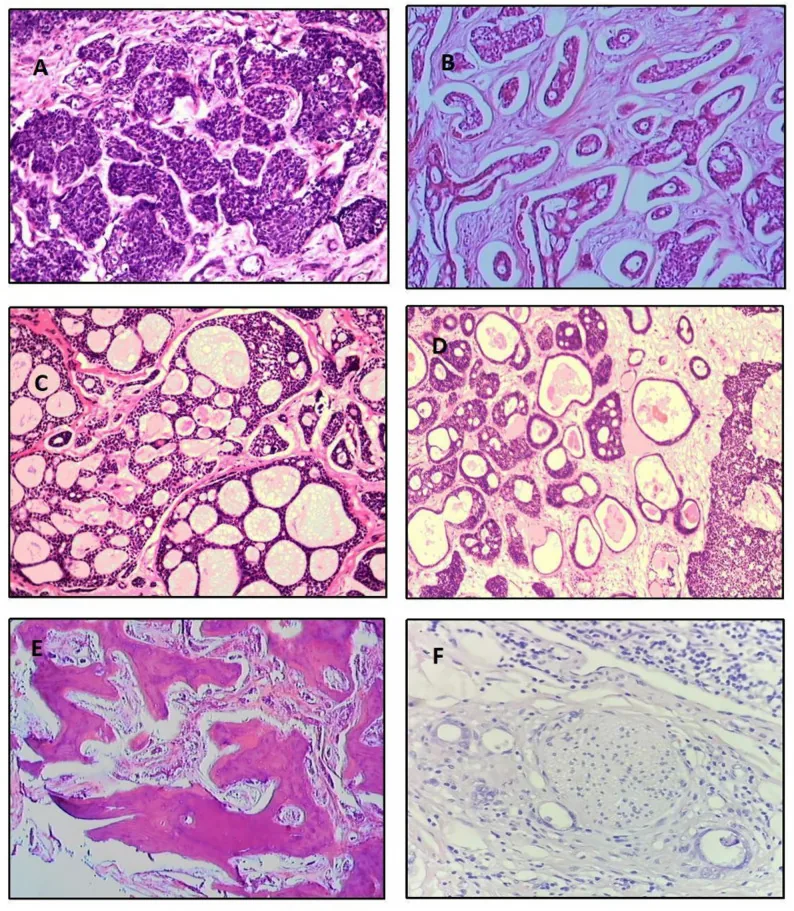
Частота гистологических подтипов по данным анализа 515 случаев следующая 5).
Криброзный тип
Частота: наиболее частый (39,8%)
Особенности: дольчатые структуры с круглыми скоплениями муцина. Внешний вид «швейцарского сыра». Средний прогноз.
Базалоидный тип
Частота: 31,8%
Особенности: низкодифференцированный. Крупные базофильные ядра и скудная цитоплазма. Наихудший прогноз.
Тубулярный тип
Частота: 7,4%
Характеристики: Эпителиальные трубочки, выстланные 2–3 слоями клеток. Наиболее дифференцированный, наилучший прогноз.
Также существуют смешанный (13,9%), недифференцированный (6,1%) и склерозирующий (0,9%) типы. Солидный рисунок >30% считается неблагоприятным прогностическим признаком1). Гистологически опухолевые клетки мелкие, цитоплазма скудная, голубоватая, ядро богато хроматином. Граница между опухолевыми гнездами и стромой четкая,明显 отличающаяся от плеоморфной аденомы.
Хирургия является основой лечения, а метод определяется стадией опухоли и данными визуализации3)5).
Анализ Каплана-Мейера показал, что глазосохраняющая операция + лучевая терапия имели лучшую выживаемость, чем экзентерация ± лучевая терапия (P < 0,05)5).
Если по данным визуализации опухоль небольшая и полностью удалима, стремятся к полному удалению. Если полное удаление невозможно, выполняют пробную биопсию для подтверждения патологии, затем рассматривают широкое иссечение или лучевую терапию. При аденокистозном раке слезной железы, ограниченном орбитой, можно рассмотреть экзентерацию, но с учетом косметических проблем и возраста/пожеланий пациента может быть выбрано консервативное лечение. Метастазы в лимфатические узлы редки (4–9%), лимфаденэктомия обычно не требуется6).
Даже после широкого иссечения и лучевой терапии иногда невозможно предотвратить инфильтрацию ствола мозга через слезный нерв. Нельзя гарантировать и предотвращение отдаленных метастазов, поэтому необходимо длительное наблюдение.
Для неоперабельных аденокистозных карцином проводится лучевая терапия тяжелыми частицами, которая рассматривается как перспективный метод лечения, позволяющий контролировать опухоль с сохранением века, глазного яблока и орбиты.
NIAC впервые была описана Meldrum и соавт. в 1998 году и включает комбинацию внутриартериального цисплатина (100 мг/м²) и внутривенного доксорубицина 3)2).
В исследовании Tse и соавт. (2013) с участием 19 пациентов, у 8 пациентов с сохраненной слезной артерией и соблюдением протокола сообщалось о 100% 10-летней безрецидивной выживаемости 2)3).
Комбинация NIAC + резекция/экзентерация орбиты + лучевая терапия показывает хорошие результаты по сравнению с другими методами лечения: частота рецидивов 10,8%, метастазов 14,9% и смертности 18,9% 5). Основные риски NIAC включают преходящий паралич лицевого нерва, потерю зрения, переднюю ишемию, нейтропению и тромбоцитопению 3).
Анализ Каплана-Мейера показал, что выживаемость после органосохраняющей операции с лучевой терапией была лучше, чем после орбитальной экзентерации ± лучевая терапия (P<0,05)5). Для опухолей T1-T2 рекомендуется сохранение глаза, для T3-T4 или при экстраорбитальном распространении рассматривается экзентерация. Однако из-за косметических проблем или желания пациента иногда выбирают консервативное лечение.
Опухолевые клетки мелкие, со скудной голубоватой цитоплазмой и ядрами, богатыми хроматином. Гистологически граница между опухолевыми гнездами и стромой четкая, что явно отличается от плеоморфной аденомы.
При криброзном типе истинные просветы (из протоковых клеток) и псевдопросветы (муциновые полости, образованные миоэпителиальными клетками) смешаны, создавая вид «швейцарского сыра». Склерозирующий тип представлен тяжами эпителиальных клеток с плотной гиалинизированной стромой. Солидный паттерн более 30% считается неблагоприятным прогностическим признаком1).
Выделяют пять типов роста опухоли (криброзный, солидный, склерозирующий, комедокарциноматозный, тубулярный). В одном образце могут наблюдаться несколько паттернов роста.
| Молекулярная аномалия | Содержание |
|---|---|
| Слияние MYB-NFIB | Транслокация t(6;9)(q23;p23). Присутствует более чем в 70% аденокистозных карцином1) |
| Гиперэкспрессия MYB | Способствует пролиферации клеток, дифференцировке, ангиогенезу и повышению регуляции факторов роста1) |
| Активирующая мутация NOTCH1 | Основной драйвер пролиферации и инвазии при метастатической аденокистозной карциноме1)2) |
| Мутации KRAS/NRAS/MET | Сообщается в 46%, 8% и 13% случаев соответственно. Каскад EGFR-RAS-RAF как потенциальная терапевтическая мишень1)5) |
При аденокистозной карциноме слезной железы перестройка MYB обнаруживается в 58% случаев (клиника Майо, 12 случаев/25 лет), и слияние MYB-NFIB является высокоспецифичным диагностическим маркером аденокистозной карциномы1). Слияние MYB-NFIB регулируется AKT-зависимым сигналом IGF1R, и ингибирование IGF1R считается перспективной терапевтической мишенью1)3).
Периневральная инфильтрация наблюдается в 45,3% случаев, и опухолевые клетки могут распространяться даже при отсутствии сосудистой или лимфатической инфильтрации1). Отмечается сильная тенденция к инфильтрации нервов и лимфатических сосудов, и инфильтрация ствола мозга через слезный нерв может происходить на ранних стадиях заболевания. Периневральная инфильтрация связана с устойчивостью к апоптозу из-за повышения регуляции Bcl-2.
На данный момент нет одобренных препаратов таргетной терапии для аденокистозного рака слезной железы. Следующие мишени изучаются на исследовательском этапе 1)3).
Результаты клинических исследований II фазы сообщают: доветиниб (ORR 6%, mPFS 8,2 месяца), ленватиниб (ORR 16%, mPFS 17,5 месяца), акситиниб (ORR 9%, mPFS 5,7 месяца) 3).
Yu et al. (2022) сообщили об оценке, сочетающей геномное секвенирование до и после лечения и анализ маркеров апоптоза (cCas3, PARP) 2). Частота мутантного аллеля (VAF) мутации NOTCH1 после NIAC снизилась с 18,07% до лечения до 11,34% после лечения (снижение на 37%), что указывает на потенциальный предиктивный маркер чувствительности к цисплатину.
На данный момент нет одобренных таргетных препаратов для лечения аденокистозного рака слезной железы. Слияние MYB-NFIB, сигнальный путь Notch, каскад EGFR-RAS-RAF и другие изучаются в качестве потенциальных терапевтических мишеней, и проводится несколько клинических исследований II фазы1)3). Для пациентов, желающих получить стандартное лечение, комбинация хирургии и лучевой терапии является текущим вариантом.