Tipo Cribriforme
Frequência: Mais comum (39,8%)
Características: Estrutura lobular com lagos redondos de mucina. Aparência “semelhante a queijo suíço”. Prognóstico intermediário.

O carcinoma adenóide cístico (ACC) é um tumor maligno raro que se origina em glândulas secretoras, com incidência global de 3-4 casos por milhão de habitantes por ano 1). Representa cerca de 1% de todos os cânceres de cabeça e pescoço, e quando ocorre na glândula lacrimal é denominado carcinoma adenóide cístico da glândula lacrimal 1).
O carcinoma adenóide cístico da glândula lacrimal representa cerca de 1,6% de todos os tumores orbitários 3)5), sendo o mais frequente entre os tumores epiteliais malignos da glândula lacrimal, constituindo cerca de 13-40% dos cânceres da glândula lacrimal 5). Os tumores da glândula lacrimal representam cerca de 10% das lesões expansivas intraorbitárias, cerca de 20% dos tumores sólidos da glândula lacrimal são de origem epitelial, dos quais cerca de 45% são malignos, e cerca de 60% dos tumores epiteliais malignos da glândula lacrimal são carcinomas adenóides císticos.
O carcinoma adenóide cístico da glândula lacrimal foi descrito pela primeira vez por Theodor Billroth, e inicialmente denominado “cilindroma” devido às suas características histológicas 5).
Características epidemiológicas são as seguintes:
Representa cerca de 1,6% de todos os tumores orbitários, e a incidência global do carcinoma adenóide cístico é de 3 a 4 casos por milhão de habitantes, sendo extremamente raro1)5). É o tipo histológico mais frequente entre os tumores epiteliais malignos da glândula lacrimal.
De acordo com uma grande revisão de 806 casos, a frequência dos sintomas iniciais é a seguinte5):
| Sintoma | Frequência |
|---|---|
| Proptose | 27,4% |
| Dor | 21,7% |
| Inchaço palpebral | 10,9% |
| Desvio do globo ocular | 10,2% |
| Restrição dos movimentos oculares | 10,1% |
| Baixa acuidade visual | 9,3% |
| Diplopia (visão dupla) | 6,7% |
| Ptose palpebral | 4,1% |
A dor é um sintoma característico do carcinoma adenóide cístico, causado pela invasão perineural (IPN). É um importante ponto de diferenciação dos tumores benignos. Como a glândula lacrimal está localizada na parte lateral superior da órbita, o globo ocular frequentemente se desvia para baixo e para dentro. Pode ocorrer também diminuição da sensibilidade na região frontotemporal e ptose palpebral em forma de S. O tempo médio desde o início dos sintomas até o diagnóstico é de 11,1 ± 18,3 meses (variação de 0,5 a 120 meses) 5).
A taxa de crescimento do tumor é mais rápida que a do adenoma pleomórfico, e frequentemente é acompanhada de dor, sendo este um ponto importante no diagnóstico diferencial. Proptose devido ao aumento do tumor, limitação dos movimentos oculares por infiltração de músculos extraoculares e nervos, e diminuição da acuidade visual por compressão do nervo óptico também progridem relativamente rápido.
A presença ou ausência de dor é o ponto de diferenciação mais importante. O carcinoma adenóide cístico causa dor devido à infiltração perineural, enquanto os tumores benignos (como adenoma pleomórfico) são indolores e progridem lentamente. Se a TC mostrar destruição óssea, pode ser considerado maligno, mas existem carcinomas adenóides císticos sem destruição óssea; portanto, se houver dor, a biópsia deve ser considerada ativamente.
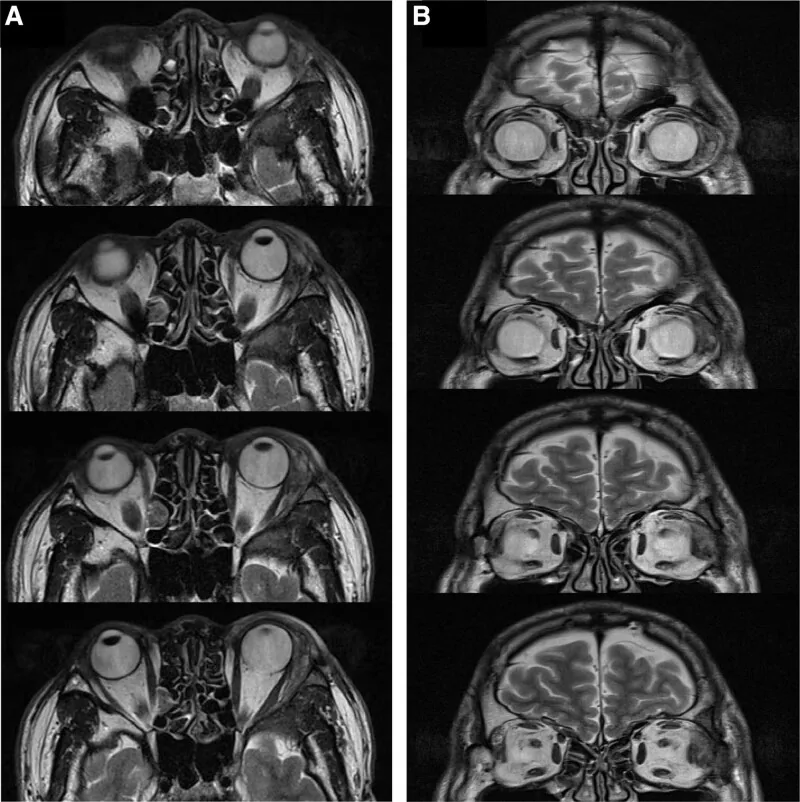
No relato de Williams et al., a infiltração da fossa lacrimal foi confirmada histologicamente em 82% dos pacientes 1). Se a TC mostrar que o tumor destruiu o osso orbital, pode ser considerado maligno, mas deve-se ter cuidado porque existem carcinomas adenóides císticos sem destruição óssea.
A causa do carcinoma adenóide cístico é desconhecida, e fatores de risco específicos não foram estabelecidos. O tumor surge mais frequentemente do lobo orbital da glândula lacrimal e é um tumor não encapsulado.
As seguintes características patológicas e clínicas são conhecidas como fatores de mau prognóstico:
O diagnóstico definitivo é baseado na avaliação histopatológica. Se houver suspeita de malignidade, a biópsia excisional é recomendada para evitar a disseminação de células tumorais dentro da órbita. A biópsia aspirativa por agulha fina pode ser adequada para tumores irressecáveis, mas apenas em instalações com um citopatologista experiente.
Se houver suspeita de tumor da glândula lacrimal devido a sintomas como proptose, são realizados exames oftalmológicos como acuidade visual, campo visual e movimentos oculares, além de diagnóstico por imagem com TC sem contraste e RM com e sem contraste. Se a busca sistêmica for necessária, são realizados PET-CT ou TC com contraste. O diagnóstico definitivo é baseado no exame histopatológico após biópsia ou excisão total.
| Estádio T | Definição |
|---|---|
| T1 | Diâmetro máximo de 2 cm ou menos |
| T2 | Diâmetro máximo maior que 2 cm até 4 cm ou menos |
| T3 | Diâmetro máximo >4 cm ou extensão para tecidos moles da órbita |
| T4 | Invasão dos seios paranasais, fossa temporal, fossa pterigopalatina, fissura orbitária superior, seio cavernoso, cérebro |
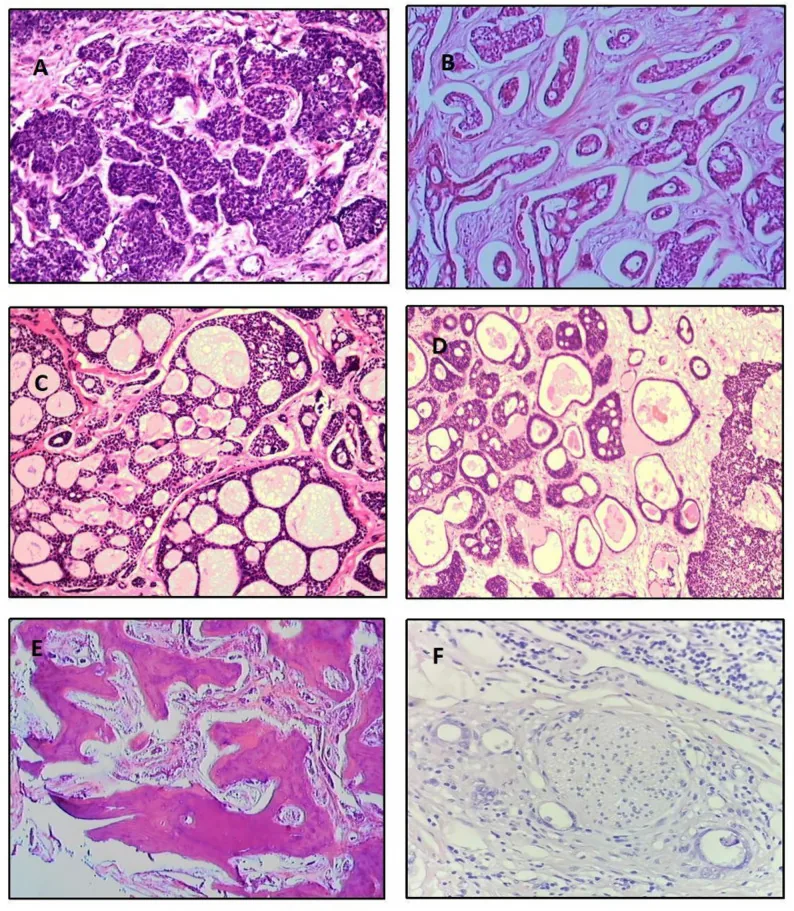
A frequência dos subtipos histológicos com base na análise de 515 casos é a seguinte5).
Tipo Cribriforme
Frequência: Mais comum (39,8%)
Características: Estrutura lobular com lagos redondos de mucina. Aparência “semelhante a queijo suíço”. Prognóstico intermediário.
Tipo Basalóide
Frequência: 31,8%
Características: Pouco diferenciado. Núcleos basofílicos grandes e citoplasma escasso. Pior prognóstico.
Tipo Tubular
Frequência: 7,4%
Características: Ductos epiteliais revestidos por 2 a 3 camadas de células. Mais diferenciado, melhor prognóstico.
Além disso, existem os tipos misto (13,9%), indiferenciado (6,1%) e esclerosante (0,9%). Se o padrão sólido exceder 30%, o prognóstico é ruim 1). Histologicamente, as células tumorais são pequenas, com citoplasma escasso e basofílico, e núcleos ricos em cromatina. Os limites entre os ninhos tumorais e o estroma são nítidos, claramente diferentes do adenoma pleomórfico.
A cirurgia é a base do tratamento, e o procedimento é determinado pelo estágio do tumor e achados de imagem 3)5).
A análise de Kaplan-Meier mostrou que a cirurgia preservadora do olho mais radioterapia teve melhor sobrevida do que a exenteração orbitária com ou sem radioterapia (P<0,05) 5).
Se o tumor for pequeno e passível de ressecção total conforme imagem, vise a ressecção total. Se a ressecção total não for possível, realize biópsia excisional para confirmação patológica, depois considere ressecção ampla ou radioterapia. Para carcinoma adenóide cístico da glândula lacrimal, se o tumor estiver confinado à órbita, considere exenteração orbitária, mas o tratamento conservador pode ser escolhido considerando problemas estéticos, idade e desejo do paciente. Metástases linfonodais são raras (4-9%), e a dissecção linfonodal geralmente não é necessária 6).
Mesmo com excisão ampla e radioterapia, a infiltração no tronco encefálico através do nervo lacrimal pode não ser evitada. Não há garantia de prevenir metástases à distância, sendo necessário acompanhamento a longo prazo.
Para carcinoma adenóide cístico inoperável, a terapia com íons de carbono pesado tem sido realizada e é posicionada como uma terapia promissora que pode controlar o tumor enquanto preserva a pálpebra, o globo ocular e a órbita.
A NIAC foi relatada pela primeira vez por Meldrum et al. em 1998, usando uma combinação de cisplatina (100 mg/m²) intra-arterial e doxorrubicina intravenosa 3)2).
No estudo de 19 casos de Tse et al. (2013), foi relatada uma taxa de sobrevida livre de doença em 10 anos de 100% em 8 casos que preservaram a artéria lacrimal e seguiram o protocolo 2)3).
A combinação de NIAC + ressecção/exenteração orbitária + radioterapia mostra bons resultados em comparação com outras terapias, com taxas de recorrência de 10,8%, metástase de 14,9% e mortalidade de 18,9% 5). Os principais riscos da NIAC incluem paralisia facial temporária, perda de visão, isquemia anterior, neutropenia e trombocitopenia 3).
A análise de Kaplan-Meier mostrou que a taxa de sobrevida da cirurgia de preservação do globo ocular com radioterapia foi melhor do que a exenteração orbitária com ou sem radioterapia (P<0,05) 5). Para tumores T1-T2, recomenda-se a preservação do globo ocular; para tumores T3-T4 ou extensão extraorbitária, considera-se a exenteração orbitária. No entanto, o tratamento conservador pode ser escolhido devido a problemas estéticos ou desejo do paciente.
As células tumorais são pequenas, com citoplasma escasso e azulado, e núcleos ricos em cromatina. Histologicamente, os limites entre os ninhos tumorais e o estroma são nítidos, claramente diferentes do adenoma pleomórfico.
No tipo cribriforme, há mistura de lúmens verdadeiros (derivados de células ductais) e lúmens falsos (cavidades contendo mucina formadas por células mioepiteliais), dando uma aparência de queijo suíço. O tipo esclerosante é observado como cordões epiteliais com estroma hialinizado denso. Se o padrão sólido exceder 30%, o prognóstico é considerado ruim 1).
Os padrões de crescimento tumoral são classificados em 5 tipos (cribriforme, sólido, esclerosante, comedocarcinoma, tubular). Múltiplos padrões de crescimento podem ser observados no mesmo espécime.
| Anormalidade Molecular | Conteúdo |
|---|---|
| Fusão MYB-NFIB | Translocação t(6;9)(q23;p23). Presente em mais de 70% dos carcinomas adenoides císticos 1) |
| Superexpressão de MYB | Promove proliferação celular, diferenciação, angiogênese e regulação positiva de fatores de crescimento 1) |
| Mutações de ativação do NOTCH1 | Principal impulsionador da proliferação e invasão no carcinoma adenoide cístico metastático 1)2) |
| Mutações KRAS/NRAS/MET | Relatadas em 46%, 8% e 13%, respectivamente. A cascata EGFR-RAS-RAF pode ser um alvo terapêutico 1)5) |
No carcinoma adenoide cístico da glândula lacrimal, o rearranjo de MYB foi detectado em 58% dos casos (Mayo Clinic 12 casos/25 anos), e a fusão MYB-NFIB é um marcador diagnóstico altamente específico para carcinoma adenoide cístico 1). A fusão MYB-NFIB é regulada pela sinalização de IGF1R dependente de AKT, e a inibição de IGF1R é considerada um alvo terapêutico promissor 1)3).
A invasão perineural é encontrada em 45,3% dos casos, e as células tumorais podem se disseminar mesmo na ausência de invasão vascular ou linfática 1). Há uma forte tendência a invadir nervos e vasos linfáticos, e a invasão do tronco encefálico através do nervo lacrimal pode ocorrer desde o início da doença. A invasão perineural está associada à resistência à apoptose devido à regulação positiva de Bcl-2.
Atualmente, não há medicamentos de terapia alvo molecular aprovados para carcinoma adenóide cístico da glândula lacrimal. Os seguintes alvos estão sendo investigados em fase de pesquisa 1)3).
Resultados de ensaios clínicos de fase II relataram: dovitinibe (ORR 6%, mPFS 8,2 meses), lenvatinibe (ORR 16%, mPFS 17,5 meses) e axitinibe (ORR 9%, mPFS 5,7 meses) 3).
Yu et al. (2022) relataram uma avaliação combinando sequenciamento genômico pré e pós-tratamento com análise de marcadores de apoptose (cCas3, PARP) 2). A frequência do alelo variante (VAF) da mutação NOTCH1 após NIAC diminuiu de 18,07% antes do tratamento para 11,34% após o tratamento (redução de 37%), indicando potencial como marcador preditivo de sensibilidade à cisplatina.
Atualmente, não há medicamentos de terapia alvo molecular aprovados para carcinoma adenóide cístico da glândula lacrimal. A fusão MYB-NFIB, a via de sinalização Notch e a cascata EGFR-RAS-RAF estão sendo investigadas como alvos terapêuticos em pesquisa, e vários ensaios clínicos de fase II estão em andamento1)3). Se desejar tratamento padrão, a combinação de cirurgia e radioterapia é a opção atual.