
โรคตาที่เกี่ยวข้องกับ IgG4 (เช่น โรคมิคูลิช)
1. โรคตาที่เกี่ยวข้องกับ IgG4 คืออะไร?
หัวข้อที่มีชื่อว่า “1. โรคตาที่เกี่ยวข้องกับ IgG4 คืออะไร?”โรคตาที่เกี่ยวข้องกับ IgG4 (IgG4-related ophthalmic disease; IgG4-ROD) เป็นโรคที่ไม่ทราบสาเหตุ โดยมีระดับ IgG4 ในซีรัมสูงขึ้น และมีการแทรกซึมของพลาสมาเซลล์ที่ให้ผลบวกต่อ IgG4 เข้าไปในเบ้าตา ทำให้เกิดก้อนและเนื้อเยื่อหนาตัว จัดเป็นชนิดที่เกิดเฉพาะที่ในเบ้าตาของโรคที่เกี่ยวข้องกับ IgG4 ทั่วร่างกาย (IgG4-RD)
IgG4-RD เป็นโรคที่พลาสมาเซลล์ซึ่งผลิต IgG4 ซึ่งเป็นหนึ่งในอิมมูโนโกลบูลินในซีรัม แทรกซึมเข้าไปในอวัยวะต่างๆ ทั่วร่างกาย ทำให้เกิดการสร้างก้อนและเนื้อเยื่อหนาตัว แนวคิดนี้ถูกกำหนดขึ้นครั้งแรกในปี 2001 ว่าเป็นสาเหตุของตับอ่อนอักเสบจากภูมิคุ้มกันตนเอง ในสาขาจักษุวิทยา มีรายงานโรค Mikulicz ที่เกี่ยวข้องกับ IgG4 เป็นครั้งแรกในปี 2004 และต่อมาแนวคิดของโรคที่เกี่ยวข้องกับ IgG4 ก็แพร่หลายในจักษุวิทยา เกณฑ์การวินิจฉัยถูกกำหนดขึ้นครั้งแรกในปี 2014 1) และได้รับการแก้ไขในปี 2023 1)
ในประเทศญี่ปุ่น เนื้องอกในเบ้าตาปฐมภูมิที่พบบ่อยที่สุดคือโรคที่มีการเพิ่มจำนวนของลิมฟอยด์ (lymphoproliferative diseases) ซึ่งรวมถึงมะเร็งต่อมน้ำเหลืองชนิดร้าย, การเพิ่มจำนวนของลิมฟอยด์แบบปฏิกิริยา, IgG4-ROD และการอักเสบของเบ้าตาโดยไม่ทราบสาเหตุ (IOI) โรคที่มีการเพิ่มจำนวนของลิมฟอยด์เพียงอย่างเดียวคิดเป็น 50-60% ของเนื้องอกในเบ้าตาทั้งหมด พบว่า 17-60% ของผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นการอักเสบของเบ้าตาโดยไม่ทราบสาเหตุนั้นแท้จริงแล้วคือ IgG4-ROD ผู้ป่วยโรค Mikulicz แบบเก่าและการอักเสบของเบ้าตาแบบจำเพาะหลายรายถูกจัดประเภทใหม่เป็นโรคนี้
IgG4-ROD ไม่มีความแตกต่างทางเพศ อายุเฉลี่ยประมาณ 55-60 ปี และผู้ป่วยอายุต่ำกว่า 20 ปีพบได้น้อย
ตำแหน่งที่เกิด IgG4-ROD
หัวข้อที่มีชื่อว่า “ตำแหน่งที่เกิด IgG4-ROD”ในการศึกษาแบบหลายศูนย์จำนวน 378 ราย การกระจายของตำแหน่งที่เกิดมีดังนี้ 1):
| ตำแหน่งที่เกิด | ความถี่ |
|---|---|
| ต่อมน้ำตา | 62-88% (86% ในการศึกษา 378 ราย) |
| ไขมันในเบ้าตา | 28.6-40% |
| กล้ามเนื้อนอกลูกตา | 19-25% (21% ในการศึกษา 378 ราย) |
| รอบเส้นประสาทไทรเจมินัล | 9.5–39% (20% ในการศึกษา 378 ราย) |
| เปลือกตา | 12% |
| ระบบท่อน้ำตาจมูก | 1.5–9.5% |
ในการศึกษาเดียวกัน อาการที่ผู้ป่วยรับรู้ ได้แก่ ตาแห้ง 22% ตาเห็นซ้อน 20% สายตาลดลง 8% และข้อบกพร่องของลานสายตา 5% 1).
ระดับ IgG4 ในซีรัมปกติต่ำกว่า 135 มก./ดล. และมีลักษณะเด่นสามประการคือ ต่อมน้ำตาบวม ก้อนรอบเส้นประสาทไทรเจมินัล และกล้ามเนื้อนอกลูกตาบวม รอยโรคในเบ้าตาอื่นๆ ได้แก่ ไขมันในเบ้าตาบวม ก้อนรอบเส้นประสาทตาและหลอดเลือด และรอยโรคใต้ผิวหนังเปลือกตา เยื่อบุตา ถุงน้ำตา และตาขาว
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”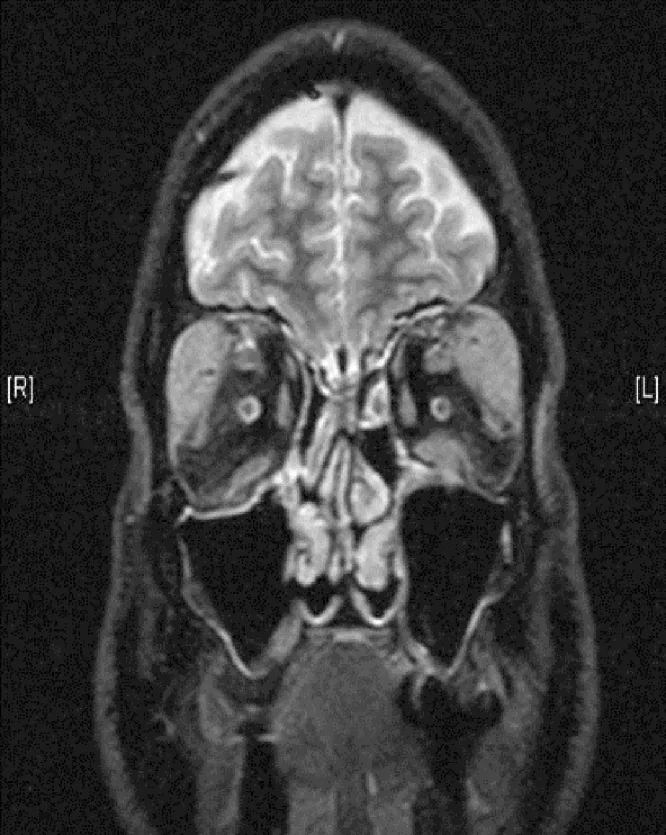
อาการที่ผู้ป่วยรับรู้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรับรู้”- เปลือกตาบวม: เนื่องจากต่อมน้ำตาโต โดยทั่วไปไม่เจ็บและค่อยเป็นค่อยไป มักเป็นทั้งสองข้าง และหากมีต่อมน้ำลายบวมร่วมด้วย จะจัดเป็นโรคมิคูลิช
- ตาโปน: เนื่องจากกล้ามเนื้อนอกลูกตาและเนื้อเยื่ออ่อนในเบ้าตาบวม
- ตาเห็นซ้อน: อาจทำให้เกิดตาเหล่แบบจำกัดการเคลื่อนไหวจากรอยโรคของกล้ามเนื้อนอกลูกตา กล้ามเนื้อเรกตัสล่างถูกกระทบบ่อยที่สุด
- การมองเห็นลดลงและความผิดปกติของลานสายตา: เนื่องจากภาวะเส้นประสาทตาถูกกดทับ ในการศึกษา 378 ราย พบการมองเห็นลดลง 8% และความผิดปกติของลานสายตา 5%1)
- ตาแห้ง: พบใน 22% จากการศึกษา 378 ราย อย่างไรก็ตาม เนื่องจากการทำลายเนื้อเยื่อต่อมน้ำตานั้นจำกัด จึงมักไม่รุนแรงเท่ากลุ่มอาการโจเกรน
อาการแสดงทางคลินิก (สิ่งที่แพทย์ตรวจพบจากการตรวจร่างกาย)
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิก (สิ่งที่แพทย์ตรวจพบจากการตรวจร่างกาย)”- ต่อมน้ำตาโต: เปลือกตาบวมร่วมกับรูปร่างผิดปกติแบบตัว S ในการตรวจ MRI พบต่อมน้ำตาโตทั้งสองข้างบ่อยที่สุด
- เส้นประสาทไทรเจมินัลโต: ก้อนรอบเส้นประสาทซุพราออร์บิทัลและอินฟราออร์บิทัล เป็นลักษณะเฉพาะของ IgG4-ROD และเป็นจุดแยกจากโรคตาจากต่อมไทรอยด์
- กล้ามเนื้อนอกลูกตาโต: ต้องแยกจากโรคตาจากต่อมไทรอยด์
- รอยโรครอบเส้นประสาทตา: อาจทำให้เกิดโรคเส้นประสาทตาร่วมด้วย ต้องระวังเป็นพิเศษในกรณีที่มีระดับ IgG4 มากกว่า 500 มก./ดล.
- ผล MRI: สัญญาณเท่ากันใน T1-weighted, สัญญาณต่ำใน T2-weighted, และเพิ่มความเข้มสม่ำเสมอด้วยแกโดลิเนียม
รอยโรคทั่วร่างกายพบใน 68% ของผู้ป่วย IgG4-ROD ตำแหน่งที่พบบ่อยที่สุดคือต่อมน้ำลาย (43%), ต่อมน้ำเหลือง (27%) และตับอ่อน (20%)
ทั้งสองโรคสามารถแสดงกล้ามเนื้อนอกลูกตาโตและตาโปนได้ การแยกโรคต้องอาศัยระดับ IgG4 ในเลือด, การตรวจการทำงานของต่อมไทรอยด์ (T3, T4, TSH), ผล MRI (ใน IgG4-ROD มักพบสัญญาณ T2 ต่ำและเส้นประสาทไทรเจมินัลโต) และการตัดชิ้นเนื้อ IgG4-ROD มักมีต่อมน้ำตาโตร่วมด้วย ในขณะที่โรคตาจากต่อมไทรอยด์มักพบกล้ามเนื้อเรกตัสส่วนล่างและเรกตัสส่วนในโตเด่น
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”ไม่ทราบสาเหตุที่แน่ชัดของ IgG4-ROD แต่เชื่อว่าเกี่ยวข้องกับความผิดปกติของภูมิคุ้มกันแบบฮิวโมรัลและเซลลูลาร์
- ความผิดปกติของเซลล์ B: ประสิทธิภาพของริตูซิแมบ (anti-CD20) บ่งชี้ถึงการมีส่วนร่วมของเซลล์ B อย่างชัดเจน
- ไซโตไคน์ Th2: มีรายงานการเพิ่มขึ้นของการผลิต IL-4, IL-5, IL-13 ร่วมกับภาวะ eosinophilia และ IgE สูง
- การกระตุ้นด้วยแอนติเจน: การกลายพันธุ์แบบโซมาติกในต่อมน้ำตาบ่งชี้ถึงการตอบสนองทางภูมิคุ้มกันเฉพาะที่
ปัจจัยเสี่ยง ได้แก่ ผู้ชายสูงอายุ (ชนิดทั่วร่างกาย), ภาวะภูมิแพ้, หอบหืด, และโรคจมูกอักเสบจากภูมิแพ้ ผู้ป่วย IgG4-ROD อาจมีความเสี่ยงสูงต่อมะเร็งต่อมน้ำเหลืองชนิดนอนฮอดจ์กิน และในเกณฑ์การวินิจฉัยที่ปรับปรุงปี 2023 (Attention II) ได้มีการเตือนถึงมะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์และมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ใหญ่กระจาย (DLBCL) นอกเหนือจาก MALT 1)
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”เกณฑ์การวินิจฉัย IgG4-ROD ที่ปรับปรุงปี 2023 1)
หัวข้อที่มีชื่อว่า “เกณฑ์การวินิจฉัย IgG4-ROD ที่ปรับปรุงปี 2023 1)”ประเมินจาก 3 ข้อต่อไปนี้
| ข้อ | เนื้อหา |
|---|---|
| ① ผลการตรวจภาพ | ต่อมน้ำตาโต, เส้นประสาทไทรเจมินัลโต, กล้ามเนื้อนอกลูกตาโต รวมถึงก้อนเนื้อ, การโต หรือรอยโรคหนาตัวในเนื้อเยื่อตาต่างๆ |
| ② ผลการตรวจทางพยาธิวิทยา | การแทรกซึมของลิมโฟพลาสมาเซลล์อย่างชัดเจน อัตราส่วนเซลล์ที่ติดสี IgG4 ต่อเซลล์ที่ติดสี IgG ≥ 40% หรือจำนวนเซลล์ที่ติดสี IgG4 ≥ 50/HPF (×400) มักพบ germinal center |
| ③ IgG4 ในซีรัม | มากกว่า 135 มก./ดล. |
- ยืนยัน: เข้าเกณฑ์ทั้งสามข้อ ①②③
- น่าจะเป็น: เข้าเกณฑ์สองข้อ ①②
- สงสัย: เข้าเกณฑ์สองข้อ ①③
ข้อควรระวังที่เพิ่มเติมในการปรับปรุงปี 20231):
- ข้อควรระวัง I: ระวังการมองเห็นลดลงและความบกพร่องของลานสายตาจากโรคเส้นประสาทตา เยื่อหุ้มสมองอักเสบหนาตัว (hypertrophic pachymeningitis) ก็อาจทำให้เกิดโรคเส้นประสาทตาได้
- ข้อควรระวัง II: ไม่เพียงแต่มะเร็งต่อมน้ำเหลืองชนิด MALT แต่ยังรวมถึงมะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์และมะเร็งต่อมน้ำเหลืองชนิดเซลล์บีใหญ่กระจาย (DLBCL) ที่อาจเกิดขึ้นบนพื้นหลังของ IgG4-ROD
การตรวจทางภาพ
หัวข้อที่มีชื่อว่า “การตรวจทางภาพ”- MRI: สัญญาณไอโซอินเทนส์ใน T1-weighted, สัญญาณไฮโปอินเทนส์ใน T2-weighted, และเพิ่มความเข้มอย่างสม่ำเสมอด้วยแกโดลิเนียม
- FDG-PET/CT: มีประโยชน์ในการตรวจหารอยโรคที่อยู่ไกลและไม่มีอาการ
ข้อควรระวังในการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “ข้อควรระวังในการตรวจทางคลินิก”ระดับ IgG4 ในซีรัมเป็นเครื่องหมายของการตอบสนองต่อการรักษา อย่างไรก็ตาม ควรทราบว่า 40% ของผู้ป่วย IgG4-RD ที่ยืนยันแล้วมีระดับ IgG4 ในซีรัมปกติ นอกจากนี้ การเพิ่มขึ้นของ IgG4 ยังพบได้ในมะเร็งตับอ่อน มะเร็งต่อมน้ำเหลือง และหลอดเลือดอักเสบที่เกี่ยวข้องกับ ANCA ดังนั้นความจำเพาะจึงมีจำกัด
การตรวจที่จำเป็นคือการวัดระดับ IgG4 ในซีรัม การวินิจฉัยทางภาพ (MRI ที่มีสารทึบแสง, CT) การตัดชิ้นเนื้อและการตรวจทางพยาธิวิทยาเนื้อเยื่อ (รวมถึงอิมมูโนฮิสโตเคมี)
การวินิจฉัยแยกโรค
หัวข้อที่มีชื่อว่า “การวินิจฉัยแยกโรค”การแยกจากมะเร็งต่อมน้ำเหลืองชนิด MALT มีความสำคัญเป็นพิเศษ ในมะเร็งต่อมน้ำเหลืองชนิด MALT การย้อม IgG4 มักเป็นลบ แต่ก็มีกรณีที่ให้ผลบวก การตรวจหาการจัดเรียงตัวใหม่ของยีน IgH ในชิ้นเนื้อมีประโยชน์ในการแยกโรค
| โรคที่ต้องแยก | จุดที่ใช้แยก |
|---|---|
| มะเร็งต่อมน้ำเหลืองชนิด MALT | การตรวจการจัดเรียงยีน IgH ใหม่ อาจให้ผลบวกต่อการย้อม IgG4 ต้องระวัง |
| มะเร็งต่อมน้ำเหลืองชนิดฟอลลิคูลาร์ / DLBCL | คำเตือนในเกณฑ์การปรับปรุงปี 2023 Attention II 1) |
| กลุ่มอาการโจเกรน | แอนติบอดีต่อ Ro/La. การฝ่อของต่อมน้ำตาและต่อมน้ำลายเป็นลักษณะเด่น |
| ซาร์คอยโดซิส | ระดับ ACE, ภาพทรวงอก, แกรนูโลมาแบบไม่เป็นเนื้อตายชนิดเซลล์เยื่อบุผิว |
| แกรนูโลมาโทซิสกับโพลีแองจิอักเสบ | ซีรั่ม ANCA |
| โรคตาจากต่อมไทรอยด์ | การตรวจการทำงานของต่อมไทรอยด์ (T3, T4, TSH). ไม่มีการโตของเส้นประสาทไทรเจมินัล |
| การอักเสบของเบ้าตาโดยไม่ทราบสาเหตุ (IOI) | การจำแนกใหม่ด้วยการย้อม IgG4. 17-60% ของ IOI คือ IgG4-ROD |
| การติดเชื้อแบคทีเรียหรือเชื้อรา | เริ่มเฉียบพลัน, ปวด, มีไข้ |
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”การวินิจฉัยทางจุลพยาธิวิทยาเป็นสิ่งจำเป็นเพื่อแยกเนื้องอกร้ายก่อนการรักษา อาจไม่จำเป็นต้องรักษาหากรอยโรคอยู่เฉพาะที่ตาหรือไม่มีรอยโรคในอวัยวะอื่นนอกเหนือจากต่อมน้ำลาย อย่างไรก็ตาม การรักษาเป็นข้อบ่งชี้ที่แน่นอนในกรณีที่มีความบกพร่องทางการมองเห็น เช่น การมองเห็นลดลงหรือลานสายตาแคบลง นอกเหนือจากวัตถุประสงค์เพื่อการปรับปรุงความสวยงาม
การรักษาด้วยสเตียรอยด์ชนิดรับประทานแบบลดขนาด (ทางเลือกแรก)
หัวข้อที่มีชื่อว่า “การรักษาด้วยสเตียรอยด์ชนิดรับประทานแบบลดขนาด (ทางเลือกแรก)”เริ่มด้วย prednisolone 30 มก./วัน (0.6 มก./กก./วัน) ลดลง 10% ทุก 2 สัปดาห์ รับประทานขนาดคงที่ 10 มก./วัน ต่อไปอย่างน้อย 3 เดือน
การตอบสนองเริ่มต้นดีมาก 89–100% แต่อัตราการกลับเป็นซ้ำระหว่างและหลังการรักษาสูงถึง 70% มีรายงานว่าการรับประทานขนาดคงที่ 5 มก./วัน ต่อเนื่องช่วยลดอัตราการกลับเป็นซ้ำใน 3 ปีจาก 92% เหลือ 23%
การรักษาด้วยสเตียรอยด์แบบ pulse (กรณีเส้นประสาทตาอักเสบ)
หัวข้อที่มีชื่อว่า “การรักษาด้วยสเตียรอยด์แบบ pulse (กรณีเส้นประสาทตาอักเสบ)”บ่งชี้ในกรณีที่การมองเห็นลดลงหรือมีข้อบกพร่องของลานสายตาอย่างมีนัยสำคัญจากเส้นประสาทตาอักเสบ หนึ่งคอร์สประกอบด้วยการให้ Sol-Cortef 500 มก. ทางหลอดเลือดดำวันละครั้งเป็นเวลา 3 วัน ให้ 1–3 คอร์ส ในการทบทวนผู้ป่วยเส้นประสาทตาอักเสบ 44 ราย การมองเห็นดีขึ้นในผู้ป่วยส่วนใหญ่ด้วยสเตียรอยด์ rituximab หรือการผ่าตัดลดความดัน แต่กรณีรุนแรงที่รับรู้แสงได้ไม่ดีมีการฟื้นตัวที่ไม่ดี 1)
Rituximab (ไม่ครอบคลุมโดยประกันสุขภาพของญี่ปุ่น)
หัวข้อที่มีชื่อว่า “Rituximab (ไม่ครอบคลุมโดยประกันสุขภาพของญี่ปุ่น)”Rituximab (แอนติบอดีต่อ CD20) เป็นยาปรับเปลี่ยนโรคที่มีประสิทธิภาพมากที่สุด โดยมีอัตราการตอบสนอง 93% และอัตราการกลับเป็นซ้ำ 9% แนะนำให้ให้ 2 ครั้ง ครั้งละ 1 กรัมทางหลอดเลือดดำห่างกัน 14 วัน ไม่ครอบคลุมโดยประกันสุขภาพของญี่ปุ่น การใช้ยานี้พิจารณาจากประสบการณ์ในต่างประเทศ
ยากดภูมิคุ้มกันอื่นๆ
หัวข้อที่มีชื่อว่า “ยากดภูมิคุ้มกันอื่นๆ”ในกรณีที่ดื้อต่อสเตียรอยด์หรือกลับเป็นซ้ำ อาจใช้ยากดภูมิคุ้มกัน เช่น methotrexate, azathioprine หรือ mycophenolate mofetil แต่หลักฐานยังมีจำกัด
หากรอยโรคจำกัดอยู่ที่ต่อมน้ำตาหรือไม่ต้องการให้ยาแบบทั่วร่างกาย การตัดต่อมน้ำตาหรือการให้สเตียรอยด์เฉพาะที่ก็เป็นทางเลือก
การกลับเป็นซ้ำมักเกิดขึ้นระหว่างการลดขนาดยาลง (เมื่อลดเพรดนิโซโลนเหลือน้อยกว่า 10 มก./วัน) หรือหลังจากหยุดสเตียรอยด์ การจัดการเมื่อกลับเป็นซ้ำรวมถึงการให้สเตียรอยด์ชนิดรับประทานอีกครั้ง (เป็นเวลา 6–10 สัปดาห์) หรือการเพิ่มยา modifying disease เช่น ริทูซิแมบ ริทูซิแมบมีอัตราการกลับเป็นซ้ำต่ำที่สุดที่ 9% การให้ขนาดยาคงที่ 5 มก./วัน อย่างต่อเนื่องในระยะยาวสามารถลดอัตราการกลับเป็นซ้ำใน 3 ปีจาก 92% เหลือ 23% ดังนั้นแผนการจัดการระยะยาวจึงมีความสำคัญ
6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโรคโดยละเอียด”ลักษณะทางพยาธิวิทยาหลักสามประการของ IgG4-RD มีดังนี้:
- การแทรกซึมของลิมโฟพลาสมาไซต์อย่างหนาแน่น
- พังผืดแบบสตอริฟอร์ม (คล้ายเสื่อ)
- หลอดเลือดดำอักเสบแบบอุดตัน
หากพบลักษณะเหล่านี้สองประการ (ที่พบบ่อยที่สุดคือการรวมกันของข้อ 1 และ 2) จะวินิจฉัยว่าเป็น IgG4-RD ใน IgG4-ROD จะพบทีลิมโฟไซต์ และอาจไม่พบพังผืดแบบสตอริฟอร์มในรอยโรคของต่อมน้ำตา
ในการย้อมอิมมูโนฮิสโตเคมี เกณฑ์คืออัตราส่วนของพลาสมาเซลล์ที่ติดสี IgG4 ต่อพลาสมาเซลล์ที่ติดสี IgG ≥ 40% หรือ ≥ 50 เซลล์ที่ติดสี IgG4 ต่อ HPF (×400) ในโรคของต่อมน้ำตา จะใช้เกณฑ์ที่เข้มงวดกว่าคือ ≥ 100 เซลล์ที่ติดสี IgG4/HPF1)
ศูนย์กลางของพยาธิสรีรวิทยาคือความผิดปกติของบีเซลล์ และประสิทธิภาพของริทูซิแมบสนับสนุนการมีส่วนร่วมนี้ การผลิตไซโตไคน์ Th2 (IL-4, IL-5, IL-13) มากเกินไปทำให้ IgG4 และ IgE สูงขึ้น และ eosinophilia หลักฐานของการกลายพันธุ์แบบโซมาติกไฮเปอร์มิวเทชันในต่อมน้ำตาบ่งชี้ว่ามีการตอบสนองต่อแอนติเจนเฉพาะที่
ในโรค Mikulicz ที่เกี่ยวข้องกับ IgG4 ลักษณะเด่นคือต่อมน้ำตาและต่อมน้ำลายโตแบบสมมาตร เนื่องจากการทำลายเนื้อเยื่อต่อมน้ำตามีจำกัด อาการตาแห้งจึงมักไม่รุนแรง แตกต่างจากกลุ่มอาการ Sjögren การตอบสนองต่อการรักษาด้วยสเตียรอยด์โดยทั่วไปดี แต่การกลับเป็นซ้ำระหว่างการลดขนาดยาเป็นปัญหา ในกรณีที่มีโรคเส้นประสาทตารุนแรง อาจทำให้ตาบอดได้ และการพยากรณ์โรคทางสายตาอาจแย่กว่ามะเร็งต่อมน้ำเหลืองในเบ้าตาระดับต่ำ
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การกำหนดเกณฑ์การวินิจฉัยที่ปรับปรุงใหม่ปี 2023 และความเป็นมา1)
หัวข้อที่มีชื่อว่า “การกำหนดเกณฑ์การวินิจฉัยที่ปรับปรุงใหม่ปี 2023 และความเป็นมา1)”Takahira และคณะ (2024) 1) ได้เผยแพร่เกณฑ์การวินิจฉัยที่ปรับปรุงใหม่โดยอิงจากการศึกษาหลายศูนย์ของกลุ่มวิจัยโรคหายาก กระทรวงสาธารณสุข แรงงาน และสวัสดิการ โดยเพิ่มข้อควรระวัง I (การเตือนเกี่ยวกับโรคเส้นประสาทตา) และข้อควรระวัง II (การเตือนเกี่ยวกับมะเร็งต่อมน้ำเหลืองชนิดที่ไม่ใช่ MALT) เข้าไปในเกณฑ์ปี 2014 การศึกษาอ้างอิงจากผู้ป่วย 378 รายจากการศึกษาหลายศูนย์ (ต่อมน้ำตา 86%, กล้ามเนื้อนอกลูกตา 21%, เส้นประสาทไทรเจมินัล 20%) และการทบทวนผู้ป่วยโรคเส้นประสาทตา 44 ราย (อายุ 17–86 ปี, มัธยฐาน 61 ปี, อัตราส่วนเพศชาย:หญิง 30:14, ค่ามัธยฐาน IgG4 ในซีรัม 355 มก./ดล.) ในการทบทวนผู้ป่วยโรคเส้นประสาทตา 44 ราย ผู้ป่วยจำนวนมากฟื้นการมองเห็นด้วยสเตียรอยด์ ริทูซิแมบ และการผ่าตัดลดความดัน แต่ผู้ป่วยรุนแรงที่มีการรับรู้แสงต่ำกว่าปกติฟื้นตัวได้ไม่ดี
IgG4-ROD หลังการฉีดวัคซีน SARS-CoV-22)
หัวข้อที่มีชื่อว่า “IgG4-ROD หลังการฉีดวัคซีน SARS-CoV-22)”Zhang และคณะ (2024) รายงานผู้ป่วย IgG4-ROD 1 รายที่เกิดขึ้นหลังการฉีดวัคซีน SARS-CoV-2 และทบทวนวรรณกรรมเพื่อรวบรวมผู้ป่วยจำนวนน้อยหลังการติดเชื้อและการฉีดวัคซีน ในจำนวนนี้ 5 รายเกิดขึ้นหลังการฉีดวัคซีน และ 4 รายหลังการติดเชื้อ อย่างไรก็ตาม ความสัมพันธ์เชิงสาเหตุยังไม่ได้รับการยืนยัน และการมีส่วนร่วมของความผิดปกติในการควบคุมภูมิคุ้มกันยังอยู่ในขั้นสมมติฐาน2)
โรคร่วมกับ SAPHO syndrome3)
หัวข้อที่มีชื่อว่า “โรคร่วมกับ SAPHO syndrome3)”Liu และคณะ (2025) รายงานผู้ป่วยเดี่ยวของ IgG4-ROD ที่เกิดร่วมกับ SAPHO syndrome บทบาทของวิถี TNF-α ยังอยู่ในขั้นสมมติฐานและยังไม่ได้รับการยืนยันเป็นเป้าหมายการรักษาสำหรับทั้งสองโรค การเกิดโรคร่วมของทั้งสองโรคพบได้น้อยแต่อาจนำไปสู่การดำเนินโรคที่ดื้อต่อการรักษา3)
การลดความดันเบ้าตาผ่านทางกะโหลกศีรษะ4)
หัวข้อที่มีชื่อว่า “การลดความดันเบ้าตาผ่านทางกะโหลกศีรษะ4)”Noda และคณะ (2021) ได้ทำการตัดชิ้นเนื้อผ่านกะโหลกศีรษะทางปุ่มปีกผีเสื้อและการผ่าตัดลดความดันผนังเบ้าตาด้านข้างในชายอายุ 63 ปีที่มีระดับ IgG4 ในซีรัม 1,255 มก./ดล. สามวันหลังการผ่าตัด การมองเห็นดีขึ้นจาก 0.7 LogMAR เป็น -0.1 LogMAR และความดันลูกตากลับสู่ปกติจาก 31 มม.ปรอท เป็น 15 มม.ปรอท ถือเป็นทางเลือกในการผ่าตัดสำหรับผู้ป่วยที่มีความเสี่ยงสูงต่อการรักษาด้วยสเตียรอยด์หรือต้องการการฟื้นฟูการมองเห็นอย่างรวดเร็ว4)
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
