
بیماری چشمی مرتبط با IgG4 (مانند بیماری میکولیک)
۱. بیماری چشمی مرتبط با IgG4 چیست؟
Section titled “۱. بیماری چشمی مرتبط با IgG4 چیست؟”بیماری چشمی مرتبط با IgG4 (IgG4-related ophthalmic disease; IgG4-ROD) بیماریای با علت ناشناخته است که در آن سطح IgG4 سرم افزایش یافته و پلاسماسلهای مثبت IgG4 به کاسه چشم نفوذ کرده و باعث ایجاد توده و ضخیم شدن بافت میشوند. این بیماری به عنوان نوع موضعی کاسه چشم از بیماری سیستمیک مرتبط با IgG4 (IgG4-RD) در نظر گرفته میشود.
IgG4-RD بیماریای است که در آن پلاسماسلهای تولیدکننده IgG4، یکی از ایمونوگلوبولینهای سرم، به اندامهای مختلف بدن نفوذ کرده و باعث تشکیل توده و ضخیم شدن بافت میشوند. این مفهوم در سال ۲۰۰۱ به عنوان علت پانکراتیت خودایمنی تثبیت شد. در چشمپزشکی، اولین بار در سال ۲۰۰۴ بیماری Mikulicz مرتبط با IgG4 گزارش شد و سپس مفهوم بیماری مرتبط با IgG4 در چشمپزشکی گسترش یافت. معیارهای تشخیصی اولین بار در سال ۲۰۱۴ تدوین شد1) و در سال ۲۰۲۳ بازبینی شد1).
در کشور ما، شایعترین تومورهای اولیه کاسه چشم، بیماریهای لنفوپرولیفراتیو هستند که شامل لنفوم بدخیم، هیپرپلازی لنفوئیدی واکنشی، IgG4-ROD و التهاب ایدیوپاتیک کاسه چشم (IOI) میشوند. بیماریهای لنفوپرولیفراتیو به تنهایی ۵۰ تا ۶۰٪ از کل تومورهای کاسه چشم را تشکیل میدهند. مشخص شده است که ۱۷ تا ۶۰٪ مواردی که با تشخیص التهاب ایدیوپاتیک کاسه چشم تشخیص داده شدهاند، IgG4-ROD بودهاند. بسیاری از موارد قدیمی بیماری Mikulicz و التهاب اختصاصی کاسه چشم به این بیماری بازطبقهبندی شدهاند.
IgG4-ROD تفاوت جنسیتی ندارد و میانگین سنی حدود ۵۵ تا ۶۰ سال است. موارد زیر ۲۰ سال نادر هستند.
محل بروز IgG4-ROD
Section titled “محل بروز IgG4-ROD”در یک مطالعه چندمرکزی روی ۳۷۸ مورد، توزیع محل بروز به شرح زیر بود1):
| محل بروز | فراوانی |
|---|---|
| غده اشکی | ۶۲ تا ۸۸٪ (در مطالعه ۳۷۸ موردی ۸۶٪) |
| چربی کاسه چشم | ۲۸.۶ تا ۴۰٪ |
| ماهیچههای خارج چشمی | ۱۹ تا ۲۵٪ (در مطالعه ۳۷۸ موردی ۲۱٪) |
| اطراف عصب سهقلو | 9.5 تا 39٪ (در مطالعهای با 378 مورد، 20٪) |
| پلک | 12٪ |
| سیستم مجرای اشکی-بینی | 1.5 تا 9.5٪ |
در همین مطالعه، شکایات شامل خشکی چشم 22٪، دوبینی 20٪، کاهش بینایی 8٪ و نقص میدان بینایی 5٪ بود1).
سطح طبیعی IgG4 سرم کمتر از 135 میلیگرم در دسیلیتر است و سه ضایعه اصلی (تورم غده اشکی، توده اطراف عصب سهقلو و تورم عضلات خارج چشمی) مشخصه آن هستند. سایر ضایعات مداری شامل تورم چربی مدار، تودههای اطراف عصب بینایی و عروق، و ضایعات زیرجلدی پلک، ملتحمه، کیسه اشکی و صلبیه نیز دیده میشود.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”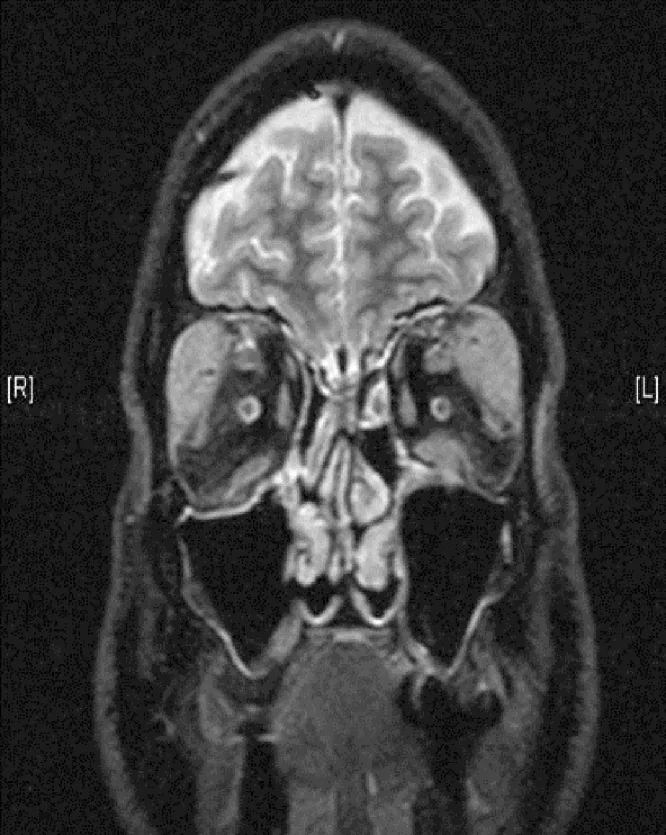
علائم ذهنی
Section titled “علائم ذهنی”- تورم پلک: ناشی از بزرگ شدن غده اشکی. معمولاً بدون درد و با پیشرفت تدریجی است. اغلب دوطرفه است و در صورت همراهی با تورم غدد بزاقی، به عنوان بیماری میکولیکز طبقهبندی میشود.
- برجستگی چشم (اگزوفتالمی): ناشی از تورم عضلات خارج چشمی یا بافت نرم مدار.
- دوبینی: به دلیل درگیری عضلات خارج چشمی میتواند باعث استرابیسم محدودکننده شود. عضله راست تحتانی شایعترین عضله درگیر است.
- کاهش بینایی و اختلال میدان بینایی: ناشی از نوروپاتی فشاری. در مطالعهای روی ۳۷۸ مورد، کاهش بینایی در ۸٪ و اختلال میدان بینایی در ۵٪ مشاهده شد1).
- خشکی چشم: در ۲۲٪ از ۳۷۸ مورد مطالعه مشاهده شد. با این حال، به دلیل تخریب محدود بافت غده اشکی، معمولاً به شدت سندرم شوگرن نیست.
یافتههای بالینی (یافتههایی که پزشک در معاینه تأیید میکند)
Section titled “یافتههای بالینی (یافتههایی که پزشک در معاینه تأیید میکند)”- بزرگ شدن غده اشکی: تورم پلک همراه با تغییر شکل S شکل. در MRI، بزرگ شدن دوطرفه غده اشکی شایعترین است.
- بزرگ شدن عصب سهقلو: تودههای اطراف اعصاب فوقچشمخانهای و زیرچشمخانهای. این یک یافته مشخصه IgG4-ROD است و نقطه تمایز از بیماری چشم تیروئیدی محسوب میشود.
- بزرگ شدن عضلات خارج چشمی: نیاز به تمایز از بیماری چشم تیروئیدی دارد.
- ضایعات اطراف عصب بینایی: ممکن است باعث نوروپاتی بینایی شود. در موارد با سطح IgG4 بالای ۵۰۰ میلیگرم/دسیلیتر نیاز به توجه ویژه است.
- یافتههای MRI: سیگنال ایزو در تصاویر T1-weighted، سیگنال کم در T2-weighted، و افزایش یکنواخت با گادولینیوم.
ضایعات سیستمیک در ۶۸٪ از بیماران IgG4-ROD مشاهده میشود. شایعترین محلهای همراه عبارتند از غدد بزاقی (۴۳٪)، غدد لنفاوی (۲۷٪) و پانکراس (۲۰٪).
هر دو میتوانند با بزرگ شدن عضلات خارج چشمی و بیرونزدگی چشم تظاهر کنند. برای افتراق، سطح IgG4 سرم، تستهای عملکرد تیروئید (T3، T4، TSH)، یافتههای MRI (در IgG4-ROD سیگنال کم T2 و هیپرتروفی عصب سهقلو شایعتر است) و بیوپسی بافتی مهم هستند. IgG4-ROD بیشتر با بزرگ شدن غده اشکی همراه است، در حالی که در بیماری چشم تیروئیدی بزرگ شدن عضلات راست تحتانی و راست داخلی غالب است.
۳. علل و عوامل خطر
Section titled “۳. علل و عوامل خطر”علت IgG4-ROD ناشناخته است، اما تصور میشود ناهنجاریهای ایمنی هومورال و سلولی در آن نقش داشته باشند.
- ناهنجاری سلول B: اثربخشی ریتوکسیماب (ضد CD20) به شدت نشاندهنده نقش سلولهای B است.
- سیتوکینهای Th2: افزایش تولید IL-4، IL-5 و IL-13 گزارش شده است که با ائوزینوفیلی و افزایش IgE همراه است.
- تحریک آنتیژنی: جهشزایی سوماتیک در غده اشکی نشاندهنده پاسخ ایمنی موضعی است.
عوامل خطر شامل مردان مسن (نوع سیستمیک)، زمینه آتوپی، آسم و رینیت آلرژیک گزارش شده است. بیماران IgG4-ROD ممکن است خطر بالاتری برای لنفوم غیرهوچکین داشته باشند و در معیارهای تجدیدنظر شده 2023، Attention II نسبت به لنفوم فولیکولار و لنفوم منتشر سلول B بزرگ (DLBCL) غیر از MALT نیز هشدار داده شده است1).
4. تشخیص و روشهای آزمایش
Section titled “4. تشخیص و روشهای آزمایش”معیارهای تشخیصی تجدیدنظر شده IgG4-ROD 20231)
Section titled “معیارهای تشخیصی تجدیدنظر شده IgG4-ROD 20231)”تشخیص بر اساس سه مورد زیر انجام میشود:
| مورد | محتوا |
|---|---|
| ① یافتههای تصویربرداری | بزرگ شدن غده اشکی، بزرگ شدن عصب سهقلو، بزرگ شدن عضلات خارج چشمی، و همچنین تومور، بزرگ شدن یا ضخیم شدن بافتهای مختلف چشم مشاهده میشود |
| ② یافتههای پاتولوژی بافتی | نفوذ قابل توجه سلولهای پلاسمایی لنفاوی. نسبت سلولهای IgG4 مثبت/IgG مثبت ≥40%، یا تعداد سلولهای IgG4 مثبت ≥50/HPF (×400). اغلب مراکز زایا مشاهده میشود |
| ③ IgG4 سرم | بیش از 135 میلیگرم/دسیلیتر |
- قطعی: هر 3 مورد ①②③ را برآورده میکند
- تقریباً قطعی: 2 مورد ①② را برآورده میکند
- مشکوک: 2 مورد ①③ را برآورده میکند
توجه اضافه شده در بازبینی 20231):
- توجه I: به کاهش بینایی و نقص میدان بینایی ناشی از نوروپاتی بینایی توجه کنید. مننژیت هیپرتروفیک (hypertrophic pachymeningitis) نیز میتواند باعث نوروپاتی بینایی شود.
- توجه II: نه تنها لنفوم MALT، بلکه لنفوم فولیکولار و لنفوم منتشر سلول B بزرگ (DLBCL) نیز میتوانند در زمینه IgG4-ROD ایجاد شوند.
تصویربرداری
Section titled “تصویربرداری”- MRI: در تصاویر T1-weighted ایزوسیگنال، در T2-weighted هیپوسیگنال و با گادولینیوم به طور یکنواخت تقویت میشود.
- FDG-PET/CT: برای تشخیص ضایعات دوردست و بدون علامت مفید است.
نکات آزمایش بالینی
Section titled “نکات آزمایش بالینی”سطح IgG4 سرم نشانگر پاسخ به درمان است. با این حال، باید توجه داشت که 40٪ از بیماران مبتلا به IgG4-RD قطعی، سطح IgG4 سرم طبیعی دارند. همچنین، افزایش سطح IgG4 ممکن است در سرطان پانکراس، لنفوم و واسکولیت مرتبط با ANCA نیز دیده شود، بنابراین ویژگی آن محدود است.
آزمایشهای ضروری عبارتند از: اندازهگیری سطح IgG4 سرم، تصویربرداری (MRI با کنتراست، CT)، بیوپسی و بررسی بافتشناسی (شامل ایمونوهیستوشیمی).
تشخیص افتراقی
Section titled “تشخیص افتراقی”به ویژه تشخیص افتراقی از لنفوم MALT مهم است. در لنفوم MALT، رنگآمیزی IgG4 معمولاً منفی است، اما موارد مثبت نیز وجود دارد. بررسی بازآرایی ژن IgH در نمونه بیوپسی برای افتراق مفید است.
| بیماری افتراقی | نکات افتراقی |
|---|---|
| لنفوم MALT | آزمایش بازآرایی ژن IgH. ممکن است رنگآمیزی IgG4 مثبت باشد، بنابراین باید احتیاط کرد |
| لنفوم فولیکولار و DLBCL | در معیارهای تجدیدنظر شده 2023، توجه II هشدار داده شده است 1) |
| سندرم شوگرن | آنتیبادیهای ضد Ro/La. آتروفی غدد اشکی و بزاقی غالب است |
| سارکوئیدوز | سطح ACE، تصویربرداری قفسه سینه، گرانولوم اپیتلیوئیدی غیرکازئوز |
| گرانولوماتوز همراه با پلیآنژیت | سرولوژی ANCA |
| بیماری چشمی تیروئید | آزمایش عملکرد تیروئید (T3، T4، TSH). بدون هیپرتروفی عصب سهقلو |
| التهاب اربیت ایدیوپاتیک (IOI) | طبقهبندی مجدد با رنگآمیزی IgG4. 17 تا 60 درصد IOI ها IgG4-ROD هستند |
| عفونت باکتریایی و قارچی | شروع حاد، درد، تب |
5. روشهای درمان استاندارد
Section titled “5. روشهای درمان استاندارد”تشخیص بافتشناسی برای رد تومور بدخیم قبل از درمان ضروری است. در مواردی که فقط ضایعات چشمی وجود دارد یا هیچ درگیری اندامی غیر از غدد بزاقی نیست، ممکن است درمان ضروری نباشد. با این حال، علاوه بر اهداف زیبایی، در صورت وجود اختلال عملکرد بینایی مانند کاهش دید یا تنگ شدن میدان بینایی، درمان اندیکاسیون مطلق دارد.
درمان کاهش تدریجی استروئید خوراکی (خط اول)
Section titled “درمان کاهش تدریجی استروئید خوراکی (خط اول)”درمان با پردنیزولون 30 میلیگرم در روز (0.6 میلیگرم/کیلوگرم/روز) شروع میشود و هر دو هفته 10٪ کاهش مییابد. دوز نگهدارنده 10 میلیگرم در روز حداقل به مدت 3 ماه ادامه مییابد.
پاسخ اولیه 89 تا 100٪ بسیار خوب است، اما میزان عود در حین و پس از درمان تا 70٪ میرسد. ادامه دوز نگهدارنده 5 میلیگرم در روز میزان عود 3 ساله را از 92٪ به 23٪ کاهش میدهد.
پالس درمانی استروئید (برای موارد نوروپاتی بینایی)
Section titled “پالس درمانی استروئید (برای موارد نوروپاتی بینایی)”در موارد کاهش دید یا نقص میدان بینایی ناشی از نوروپاتی بینایی اندیکاسیون دارد. یک دوره شامل Sol-Cortef 500 میلیگرم یک بار در روز به صورت انفوزیون وریدی به مدت 3 روز است و 1 تا 3 دوره تجویز میشود. در مرور 44 مورد نوروپاتی بینایی، در بسیاری از موارد با استروئید، ریتوکسیماب یا جراحی رفع فشار بینایی بهبود یافت، اما در موارد شدید با درک نور یا کمتر، بهبودی ضعیف بود1).
ریتوکسیماب (بدون پوشش بیمه در ژاپن)
Section titled “ریتوکسیماب (بدون پوشش بیمه در ژاپن)”ریتوکسیماب (آنتیبادی ضد CD20) با نرخ پاسخ 93٪ و عود 9٪ مؤثرترین داروی تعدیلکننده بیماری است. دو دوز 1 گرمی با فاصله 14 روز توصیه میشود. در ژاپن تحت پوشش بیمه نیست و تجویز بر اساس تجربه خارج از کشور بررسی میشود.
سایر داروهای سرکوبکننده ایمنی
Section titled “سایر داروهای سرکوبکننده ایمنی”در موارد مقاوم به استروئید یا عود، از داروهای سرکوبکننده ایمنی مانند متوترکسات، آزاتیوپرین و مایکوفنولات موفتیل استفاده میشود، اما شواهد محدود است.
در مواردی که ضایعه محدود به غده اشکی است یا تجویز سیستمیک نامطلوب است، برداشتن غده اشکی یا تزریق موضعی استروئید نیز گزینههایی هستند.
عود بیماری در هنگام کاهش تدریجی دوز (هنگام کاهش پردنیزولون به کمتر از 10 میلیگرم در روز) یا پس از قطع استروئید شایع است. مدیریت عود شامل تجویز مجدد استروئید خوراکی (به مدت 6 تا 10 هفته) یا افزودن داروهای تعدیلکننده بیماری مانند ریتوکسیماب است. ریتوکسیماب کمترین میزان عود (9%) را دارد. ادامه طولانیمدت دوز نگهدارنده 5 میلیگرم در روز میتواند میزان عود 3 ساله را از 92% به 23% کاهش دهد، بنابراین برنامه مدیریت طولانیمدت مهم است.
6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری
Section titled “6. پاتوفیزیولوژی و مکانیسم دقیق بروز بیماری”سه ویژگی اصلی پاتولوژیک IgG4-RD به شرح زیر است:
- نفوذ متراکم لنفوپلاسماسیتیک
- فیبروز استوریفرم (storiform)
- فلبیت انسدادی
وجود دو مورد از این سه ویژگی (شایعترین ترکیب، موارد 1 و 2 است) برای تشخیص IgG4-RD کافی است. در IgG4-ROD، لنفوسیتهای T مشاهده میشوند و در ضایعات غدد اشکی ممکن است فیبروز استوریفرم دیده نشود.
در ایمونوهیستوشیمی، نسبت سلولهای پلاسمایی IgG4 مثبت به سلولهای IgG مثبت ≥40% یا تعداد سلولهای IgG4 مثبت ≥50 در هر میدان با بزرگنمایی بالا (HPF) (×400) به عنوان معیار در نظر گرفته میشود. در بیماری غدد اشکی، معیار سختگیرانهتری شامل ≥100 سلول IgG4 مثبت در هر HPF به کار میرود1).
در مرکز پاتوژنز، ناهنجاری سلولهای B قرار دارد و اثربخشی ریتوکسیماب این دخالت را تأیید میکند. تولید بیش از حد سیتوکینهای Th2 (IL-4، IL-5، IL-13) منجر به افزایش IgG4 و IgE و ائوزینوفیلی میشود. شواهد جهش سوماتیک در غدد اشکی نشاندهنده وجود پاسخ آنتیژنی موضعی است.
در بیماری Mikulicz مرتبط با IgG4، بزرگ شدن متقارن غدد اشکی و بزاقی مشخصه است. از آنجایی که تخریب بافت غدد اشکی محدود است، برخلاف سندرم شوگرن، علائم خشکی چشم معمولاً شدید نیست. پاسخ به درمان با استروئید معمولاً خوب است، اما عود در هنگام کاهش دوز مشکلساز است. در موارد همراه با نوروپاتی شدید بینایی، احتمال نابینایی وجود دارد و پیشآگهی بینایی ممکن است بدتر از لنفوم کمدرجه اربیت باشد.
7. تحقیقات جدید و چشمانداز آینده
Section titled “7. تحقیقات جدید و چشمانداز آینده”تدوین معیارهای تشخیصی تجدید نظر شده در سال 2023 و زمینه آن1)
Section titled “تدوین معیارهای تشخیصی تجدید نظر شده در سال 2023 و زمینه آن1)”Takahira و همکاران (2024) 1) بر اساس یک مطالعه چند مرکزی توسط گروه تحقیقاتی بیماریهای صعبالعلاج وزارت بهداشت، کار و رفاه، معیارهای تشخیصی تجدید نظر شدهای را منتشر کردند که در آن Attention I (هشدار در مورد نوروپاتی بینایی) و Attention II (هشدار در مورد لنفوم غیر از MALT) به معیارهای تشخیصی نسخه 2014 اضافه شده است. این مطالعه بر اساس یک مطالعه چند مرکزی بر روی 378 بیمار (غده اشکی 86٪، عضلات خارج چشمی 21٪، عصب سهقلو 20٪) و یک مرور بر روی 44 مورد نوروپاتی بینایی (سن 17 تا 86 سال، میانه 61 سال، نسبت جنسی 30:14، میانه IgG4 سرم 355 میلیگرم/دسیلیتر) انجام شده است. در مرور 44 مورد نوروپاتی بینایی، بسیاری از بیماران با استروئید، ریتوکسیماب و جراحی رفع فشار بینایی خود را بازیافتند، اما در موارد شدید با دید کمتر از حس نور، بهبودی ضعیف بود.
IgG4-ROD پس از واکسیناسیون SARS-CoV-22)
Section titled “IgG4-ROD پس از واکسیناسیون SARS-CoV-22)”Zhang و همکاران (2024) یک مورد از IgG4-ROD را پس از واکسیناسیون SARS-CoV-2 گزارش کردند و در مرور متون، موارد نادری را که پس از عفونت یا واکسیناسیون رخ داده بودند، دستهبندی کردند. از این موارد، 5 مورد پس از واکسیناسیون و 4 مورد پس از عفونت رخ داده بودند. با این حال، رابطه علّی هنوز اثبات نشده است و نقش ناهنجاری تنظیم ایمنی در مرحله فرضیه است2).
همراهی با سندرم SAPHO3)
Section titled “همراهی با سندرم SAPHO3)”Liu و همکاران (2025) یک مورد منفرد از همراهی IgG4-ROD با سندرم SAPHO را گزارش کردند. نقش مسیر TNF-α در مرحله فرضیه است و به عنوان هدف درمانی برای هر دو بیماری اثبات نشده است. همراهی این دو بیماری نادر است اما ممکن است سیر مقاوم به درمان داشته باشد3).
رفع فشار مداری از طریق رویکرد ترانس کرانیال4)
Section titled “رفع فشار مداری از طریق رویکرد ترانس کرانیال4)”Noda و همکاران (2021) در یک مرد 63 ساله با سطح IgG4 سرم 1255 میلیگرم/دسیلیتر، بیوپسی ترانس کرانیال از طریق فرآیند ناخنک و رفع فشار دیواره خارجی مدار را انجام دادند. سه روز پس از جراحی، حدت بینایی از 0.7 LogMAR به -0.1 LogMAR بهبود یافت و فشار داخل چشم نیز از 31 میلیمتر جیوه به 15 میلیمتر جیوه نرمال شد. این روش به عنوان یک گزینه جراحی در مواردی که خطر درمان با استروئید بالا است یا نیاز به بهبود سریع عملکرد بینایی وجود دارد، مورد توجه است. 4)
8. منابع
Section titled “8. منابع”- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
