
Maladie oculaire liée aux IgG4 (maladie de Mikulicz, etc.)
1. Qu’est-ce que la maladie oculaire liée aux IgG4 ?
Section intitulée « 1. Qu’est-ce que la maladie oculaire liée aux IgG4 ? »La maladie oculaire liée aux IgG4 (IgG4-related ophthalmic disease ; IgG4-ROD) est une maladie de cause inconnue caractérisée par une élévation du taux sérique d’IgG4 et une infiltration de plasmocytes IgG4-positifs dans l’orbite, entraînant la formation de masses et un épaississement tissulaire. Elle est considérée comme la localisation orbitaire de la maladie systémique liée aux IgG4 (IgG4-RD).
L’IgG4-RD est une maladie dans laquelle les plasmocytes produisant l’IgG4, l’une des immunoglobulines sériques, infiltrent divers organes du corps, provoquant la formation de masses et un épaississement tissulaire. Ce concept a été établi en 2001 comme cause de la pancréatite auto-immune. Dans le domaine ophtalmologique, la maladie de Mikulicz liée aux IgG4 a été rapportée pour la première fois en 2004, et le concept de maladie liée aux IgG4 s’est ensuite étendu à l’ophtalmologie. Les critères diagnostiques ont été établis pour la première fois en 2014 1) et révisés en 2023 1).
Au Japon, les tumeurs orbitaires primitives les plus fréquentes sont les maladies lymphoprolifératives, qui comprennent le lymphome malin, l’hyperplasie lymphoïde réactionnelle, l’IgG4-ROD et l’inflammation orbitaire idiopathique (IOI). Les maladies lymphoprolifératives représentent à elles seules 50 à 60 % de toutes les tumeurs orbitaires. Il a été montré que 17 à 60 % des cas diagnostiqués comme inflammation orbitaire idiopathique étaient en réalité une IgG4-ROD. De nombreux cas anciennement classés comme maladie de Mikulicz ou inflammation orbitaire spécifique ont été reclassés dans cette maladie.
L’IgG4-ROD touche aussi bien les hommes que les femmes, avec un âge moyen d’environ 55 à 60 ans. Les cas chez les personnes de moins de 20 ans sont rares.
Sites de survenue de l’IgG4-ROD
Section intitulée « Sites de survenue de l’IgG4-ROD »Dans une étude multicentrique portant sur 378 cas, la répartition des sites de survenue était la suivante 1) :
| Site de survenue | Fréquence |
|---|---|
| Glande lacrymale | 62 à 88 % (86 % dans l’étude de 378 cas) |
| Graisse orbitaire | 28,6 à 40 % |
| Muscles extra-oculaires | 19 à 25 % (21 % dans l’étude de 378 cas) |
| Périnerveux du trijumeau | 9,5 à 39 % (20 % dans une étude de 378 cas) |
| Paupière | 12 % |
| Système nasolacrymal | 1,5 à 9,5 % |
Dans la même étude, la répartition des symptômes subjectifs était : sécheresse oculaire 22 %, diplopie 20 %, baisse de l’acuité visuelle 8 %, trouble du champ visuel 5 %1).
L’IgG4 sérique normale est inférieure à 135 mg/dL, et se caractérise par trois lésions principales (hypertrophie lacrymale, masse périnerveuse du trijumeau, hypertrophie des muscles extra-oculaires). D’autres lésions orbitaires incluent l’hypertrophie de la graisse orbitaire, des masses autour du nerf optique et des vaisseaux, ainsi que des lésions sous-cutanées palpébrales, conjonctivales, du sac lacrymal et de la sclère.
2. Principaux symptômes et signes cliniques
Section intitulée « 2. Principaux symptômes et signes cliniques »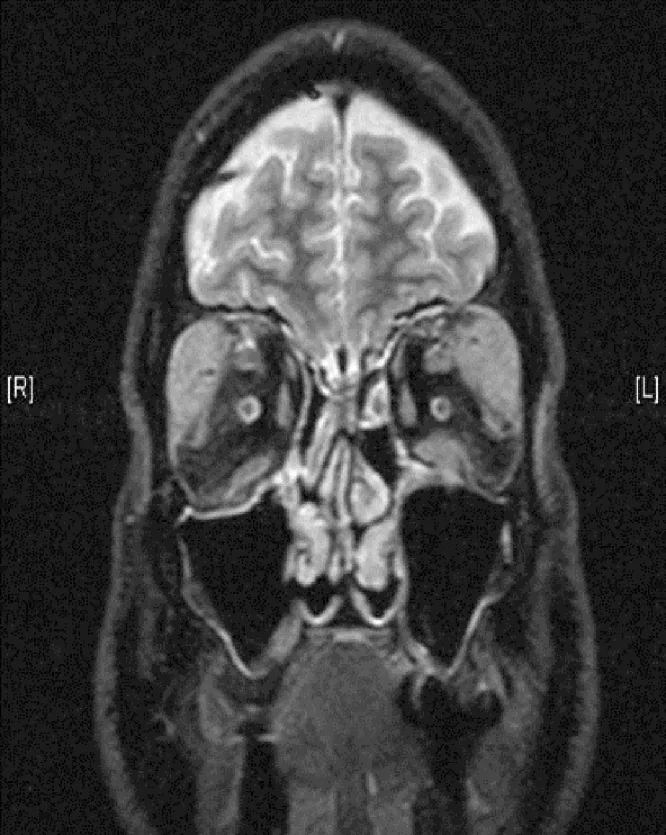
Symptômes subjectifs
Section intitulée « Symptômes subjectifs »- Œdème palpébral : dû à l’hypertrophie de la glande lacrymale. Typiquement indolore et d’évolution lente. Souvent symétrique, et s’il est associé à une hypertrophie des glandes salivaires, il est classé comme maladie de Mikulicz.
- Exophtalmie : due à l’hypertrophie des muscles extra-oculaires et des tissus mous orbitaires.
- Diplopie : peut entraîner un strabisme restrictif en raison d’une atteinte des muscles extra-oculaires. Le muscle droit inférieur est le plus fréquemment touché.
- Baisse de l’acuité visuelle et troubles du champ visuel : dus à la neuropathie optique compressive. Dans une étude portant sur 378 cas, une baisse de l’acuité visuelle a été observée dans 8 % des cas et des troubles du champ visuel dans 5 % des cas1).
- Sécheresse oculaire : observée dans 22 % des cas dans une étude de 378 patients. Cependant, comme la destruction du tissu lacrymal est limitée, elle est souvent moins sévère que dans le syndrome de Sjögren.
Signes cliniques (observés par le médecin lors de l’examen)
Section intitulée « Signes cliniques (observés par le médecin lors de l’examen) »- Hypertrophie des glandes lacrymales : gonflement palpébral avec déformation en forme de S. À l’IRM, l’hypertrophie bilatérale des glandes lacrymales est la plus fréquente.
- Hypertrophie du nerf trijumeau : masses autour des nerfs supra-orbitaire et infra-orbitaire. C’est un signe caractéristique de l’IgG4-ROD et un point de différenciation avec l’ophtalmopathie thyroïdienne.
- Hypertrophie des muscles extra-oculaires : nécessite une différenciation avec l’ophtalmopathie thyroïdienne.
- Lésions péri-neurales du nerf optique : peuvent entraîner une neuropathie optique. Une attention particulière est nécessaire en cas de taux d’IgG4 élevé dépassant 500 mg/dL.
- Signes IRM : signal iso-intense en T1, hypo-intense en T2, rehaussement homogène après injection de gadolinium.
Des lésions systémiques sont observées chez 68 % des patients atteints d’IgG4-ROD. Les sites les plus fréquents sont les glandes salivaires (43 %), les ganglions lymphatiques (27 %) et le pancréas (20 %).
Les deux peuvent présenter une hypertrophie des muscles extra-oculaires et une exophtalmie. La différenciation repose sur le taux sérique d’IgG4, les tests de la fonction thyroïdienne (T3, T4, TSH), les signes IRM (hypo-signal T2 dans l’IgG4-ROD, hypertrophie du trijumeau fréquente) et la biopsie tissulaire. L’IgG4-ROD s’accompagne souvent d’une hypertrophie des glandes lacrymales, tandis que dans l’ophtalmopathie thyroïdienne, l’hypertrophie des muscles droit inférieur et droit médial est prédominante.
3. Causes et facteurs de risque
Section intitulée « 3. Causes et facteurs de risque »L’étiologie de l’IgG4-ROD est inconnue, mais on pense que des anomalies de l’immunité humorale et cellulaire sont impliquées.
- Anomalies des lymphocytes B : l’efficacité du rituximab (anti-CD20) suggère fortement l’implication des lymphocytes B.
- Cytokines Th2 : une augmentation de la production d’IL-4, IL-5 et IL-13 a été rapportée, associée à une éosinophilie et une élévation des IgE.
- Stimulation antigénique : l’hypermutation somatique dans la glande lacrymale suggère une réponse immunitaire locale.
Les facteurs de risque rapportés incluent le sexe masculin âgé (forme systémique), l’atopie, l’asthme et la rhinite allergique. Les patients atteints d’IgG4-ROD peuvent présenter un risque accru de lymphome non hodgkinien ; dans les critères révisés de 2023, Attention II met en garde contre le lymphome folliculaire et le lymphome diffus à grandes cellules B (DLBCL) autres que le MALT 1).
4. Diagnostic et méthodes d’examen
Section intitulée « 4. Diagnostic et méthodes d’examen »Critères diagnostiques révisés de l’IgG4-ROD 2023 1)
Section intitulée « Critères diagnostiques révisés de l’IgG4-ROD 2023 1) »Le diagnostic repose sur les trois éléments suivants.
| Élément | Contenu |
|---|---|
| ① Imagerie | Hypertrophie des glandes lacrymales, hypertrophie du nerf trijumeau, hypertrophie des muscles extra-oculaires, ainsi que des masses, hypertrophies ou lésions épaississantes dans divers tissus oculaires |
| ② Histopathologie | Infiltration lymphoplasmocytaire marquée. Rapport cellules IgG4+/IgG+ ≥ 40 %, ou nombre de cellules IgG4+ ≥ 50/HPF (×400). Des centres germinatifs sont souvent observés. |
| ③ IgG4 sérique | > 135 mg/dL |
- Confirmé: les 3 critères ①②③ sont tous remplis
- Probable: les 2 critères ①② sont remplis
- Suspect: les 2 critères ①③ sont remplis
Attention ajoutée dans la révision 20231):
- Attention I : Faire attention à la baisse de l’acuité visuelle et aux troubles du champ visuel dus à la neuropathie optique. La pachyméningite hypertrophique peut également être une cause de neuropathie optique.
- Attention II : Non seulement le lymphome MALT, mais aussi le lymphome folliculaire et le lymphome diffus à grandes cellules B (DLBCL) peuvent survenir dans le contexte de l’IgG4-ROD.
Examens d’imagerie
Section intitulée « Examens d’imagerie »- IRM : Signal iso-intense en T1, hypo-intense en T2, rehaussement homogène après injection de gadolinium.
- FDG-PET/CT : Utile pour la détection de lésions à distance et asymptomatiques.
Points d’attention pour les examens cliniques
Section intitulée « Points d’attention pour les examens cliniques »Le taux sérique d’IgG4 est un marqueur de la réponse au traitement. Cependant, il faut noter que 40% des patients atteints de la maladie IgG4-RD confirmée ont un taux sérique d’IgG4 normal. De plus, une élévation du taux d’IgG4 peut également être observée dans le cancer du pancréas, le lymphome et la vascularite associée aux ANCA, donc la spécificité est limitée.
Les examens obligatoires sont le dosage sérique des IgG4, l’imagerie (IRM avec contraste, TDM), la biopsie et l’examen histopathologique (y compris l’immunohistochimie).
Diagnostic différentiel
Section intitulée « Diagnostic différentiel »La distinction avec le lymphome MALT est particulièrement importante. Dans le lymphome MALT, la coloration IgG4 est généralement négative, mais il existe des cas où elle est positive. La recherche de la réarrangement du gène IgH sur l’échantillon de biopsie est utile pour le diagnostic différentiel.
| Maladies différentielles | Points clés du diagnostic différentiel |
|---|---|
| Lymphome MALT | Test de réarrangement du gène IgH. Attention : peut être positif à la coloration IgG4. |
| Lymphome folliculaire / DLBCL | Alerte dans les critères révisés Attention II 2023 1) |
| Syndrome de Sjögren | Anticorps anti-Ro/La. Atrophie des glandes lacrymales et salivaires prédominante. |
| Sarcoïdose | Taux d’ACE, imagerie thoracique, granulomes épithélioïdes non caséeux. |
| Granulomatose avec polyangéite | Sérologie ANCA |
| Ophtalmopathie thyroïdienne | Tests de la fonction thyroïdienne (T3, T4, TSH). Pas d’hypertrophie du nerf trijumeau. |
| Inflammation orbitaire idiopathique (IOI) | Reclassement par coloration IgG4. 17 à 60 % des IOI sont des IgG4-ROD. |
| Infection bactérienne ou fongique | Apparition aiguë, douleur, fièvre. |
5. Traitement standard
Section intitulée « 5. Traitement standard »Un diagnostic tissulaire est indispensable avant le traitement pour exclure une tumeur maligne. En l’absence de lésions oculaires uniquement ou de lésions d’organes autres que les glandes salivaires, un traitement n’est pas toujours nécessaire. Cependant, en dehors de l’amélioration esthétique, un traitement est absolument indiqué en cas de troubles visuels tels qu’une baisse de l’acuité visuelle ou un rétrécissement du champ visuel.
Traitement par corticostéroïdes oraux à dose dégressive (première intention)
Section intitulée « Traitement par corticostéroïdes oraux à dose dégressive (première intention) »Commencer par 30 mg/jour de prednisolone (0,6 mg/kg/jour) et réduire de 10 % toutes les deux semaines. Poursuivre la dose d’entretien de 10 mg/jour pendant au moins 3 mois.
La réponse initiale est très bonne, de 89 à 100 %, mais le taux de récidive pendant et après le traitement atteint jusqu’à 70 %. Il a été rapporté que la poursuite d’une dose d’entretien de 5 mg/jour réduit le taux de récidive à 3 ans de 92 % à 23 %.
Traitement par bolus de corticostéroïdes (pour les cas de neuropathie optique)
Section intitulée « Traitement par bolus de corticostéroïdes (pour les cas de neuropathie optique) »Indiqué en cas de baisse sévère de l’acuité visuelle ou de déficit du champ visuel dû à une neuropathie optique. Administrer 500 mg de Solu-Cortef en perfusion intraveineuse une fois par jour pendant 3 jours pour un cycle, et répéter 1 à 3 cycles. Une revue de 44 cas de neuropathie optique a montré que la vision s’est améliorée dans la plupart des cas avec des corticostéroïdes, du rituximab ou une décompression chirurgicale, mais la récupération était médiocre dans les cas graves avec perception lumineuse nulle ou moins 1).
Rituximab (non couvert par l’assurance maladie au Japon)
Section intitulée « Rituximab (non couvert par l’assurance maladie au Japon) »Le rituximab (anticorps anti-CD20) est le médicament modificateur de la maladie le plus efficace, avec un taux de réponse de 93 % et un taux de récidive de 9 %. Une perfusion de 1 g administrée deux fois à 14 jours d’intervalle est recommandée. Au Japon, il n’est pas couvert par l’assurance maladie ; son utilisation est envisagée en se référant à l’expérience à l’étranger.
Autres immunosuppresseurs
Section intitulée « Autres immunosuppresseurs »En cas de résistance aux stéroïdes ou de récidive, des immunosuppresseurs tels que le méthotrexate, l’azathioprine ou le mycophénolate mofétil peuvent être utilisés, mais les preuves sont limitées.
Si la lésion est limitée à la glande lacrymale ou si l’administration systémique n’est pas souhaitable, l’ablation de la glande lacrymale ou l’administration locale de stéroïdes sont également des options.
Les récidives sont fréquentes lors de la diminution progressive (réduction de la prednisolone à moins de 10 mg/jour) ou après l’arrêt des stéroïdes. La gestion des récidives comprend la réadministration de stéroïdes oraux (6 à 10 semaines) ou l’ajout de médicaments modificateurs de la maladie tels que le rituximab. Le rituximab présente le taux de récidive le plus bas, à 9 %. La poursuite à long terme d’une dose d’entretien de 5 mg/jour peut réduire le taux de récidive à 3 ans de 92 % à 23 %, ce qui souligne l’importance d’un plan de gestion à long terme.
6. Physiopathologie et mécanisme détaillé de la maladie
Section intitulée « 6. Physiopathologie et mécanisme détaillé de la maladie »Les trois principales caractéristiques pathologiques de la maladie liée aux IgG4 (IgG4-RD) sont les suivantes :
- Infiltration lymphoplasmocytaire dense
- Fibrose storiforme
- Phlébite oblitérante
La présence de deux de ces caractéristiques (le plus souvent la combinaison des 1 et 2) permet de diagnostiquer une IgG4-RD. Dans l’IgG4-ROD, des lymphocytes T sont observés, et la fibrose storiforme peut être absente dans les lésions lacrymales.
En immunohistochimie, un rapport de cellules plasmatiques IgG4 positives / cellules IgG positives ≥ 40 %, ou ≥ 50 cellules IgG4 positives par champ de grande puissance (HPF, ×400) est considéré comme critère. Pour la maladie lacrymale, un critère plus strict de ≥ 100 cellules IgG4 positives/HPF est adopté 1).
Au cœur de la pathologie se trouve une anomalie des cellules B, et l’efficacité du rituximab confirme son implication. La surproduction de cytokines Th2 (IL-4, IL-5, IL-13) entraîne une augmentation des IgG4 et des IgE ainsi qu’une éosinophilie. La preuve d’hypermutation somatique dans la glande lacrymale suggère une réponse antigénique locale.
Dans la maladie de Mikulicz associée aux IgG4, un gonflement symétrique des glandes lacrymales et salivaires est caractéristique. En raison de la destruction limitée du tissu lacrymal, les symptômes de sécheresse oculaire sont souvent moins prononcés que dans le syndrome de Sjögren. La réponse au traitement par stéroïdes est généralement bonne, mais les rechutes lors de la diminution de la dose posent problème. Dans les cas compliqués de neuropathie optique sévère, une perte de vision est possible, et le pronostic visuel peut être pire que celui du lymphome orbitaire de bas grade.
7. Recherche récente et perspectives futures
Section intitulée « 7. Recherche récente et perspectives futures »Élaboration des critères diagnostiques révisés de 2023 et leur contexte 1)
Section intitulée « Élaboration des critères diagnostiques révisés de 2023 et leur contexte 1) »Takahira et al. (2024) 1) ont publié une version révisée des critères diagnostiques de 2014, ajoutant Attention I (alerte sur la neuropathie optique) et Attention II (alerte sur les lymphomes autres que le MALT), basée sur une étude multicentrique du groupe de recherche sur les maladies réfractaires du ministère de la Santé, du Travail et du Bien-être. L’étude multicentrique portait sur 378 cas (glande lacrymale 86 %, muscles extra-oculaires 21 %, nerf trijumeau 20 %) et une revue de 44 cas de neuropathie optique (âge 17-86 ans, médiane 61 ans, sex-ratio hommes/femmes 30:14, IgG4 sérique médian 355 mg/dL). Dans la revue des 44 cas de neuropathie optique, la plupart des patients ont récupéré la vision avec des stéroïdes, du rituximab ou une décompression chirurgicale, mais les cas graves avec perception lumineuse nulle ou inférieure ont eu une récupération médiocre.
IgG4-ROD après vaccination contre le SARS-CoV-22)
Section intitulée « IgG4-ROD après vaccination contre le SARS-CoV-22) »Zhang et al. (2024) ont rapporté un cas d’IgG4-ROD après vaccination contre le SARS-CoV-2 et, dans une revue de la littérature, ont recensé quelques cas post-infection et post-vaccination. Cinq cas sont survenus après vaccination et quatre après infection. Cependant, la relation causale n’est pas établie et l’implication d’une dérégulation immunitaire reste hypothétique2).
Association avec le syndrome SAPHO3)
Section intitulée « Association avec le syndrome SAPHO3) »Liu et al. (2025) ont rapporté un cas unique d’association entre le syndrome SAPHO et l’IgG4-ROD. L’implication de la voie du TNF-α reste hypothétique et n’est pas établie comme cible thérapeutique pour les deux maladies. L’association des deux maladies est rare mais peut évoluer de manière réfractaire3).
Décompression orbitaire par voie transcrânienne4)
Section intitulée « Décompression orbitaire par voie transcrânienne4) »Noda et al. (2021) ont réalisé une biopsie transcrânienne par voie ptérygoïdienne et une décompression de la paroi orbitaire externe chez un homme de 63 ans avec un taux d’IgG4 sérique de 1 255 mg/dL. Trois jours après l’opération, l’acuité visuelle est passée de 0,7 LogMAR à -0,1 LogMAR et la pression intraoculaire est passée de 31 mmHg à 15 mmHg. Cette approche chirurgicale est intéressante pour les patients à haut risque de traitement par stéroïdes ou nécessitant une amélioration rapide de la fonction visuelle. 4)
8. Références
Section intitulée « 8. Références »- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
