
Malattia oculare correlata a IgG4 (malattia di Mikulicz, ecc.)
1. Cos’è la malattia oculare correlata alle IgG4?
Sezione intitolata “1. Cos’è la malattia oculare correlata alle IgG4?”La malattia oculare correlata alle IgG4 (IgG4-related ophthalmic disease; IgG4-ROD) è una malattia di causa sconosciuta caratterizzata da un aumento delle IgG4 sieriche e dall’infiltrazione di plasmacellule IgG4-positive nell’orbita, con conseguente formazione di masse e ispessimento tissutale. È considerata la localizzazione orbitaria della malattia sistemica correlata alle IgG4 (IgG4-RD).
L’IgG4-RD è una malattia in cui le plasmacellule che producono IgG4, una delle immunoglobuline sieriche, infiltrano vari organi del corpo, causando la formazione di masse e l’ispessimento dei tessuti. Questo concetto è stato stabilito nel 2001 come causa della pancreatite autoimmune. In campo oftalmologico, la malattia di Mikulicz correlata alle IgG4 è stata riportata per la prima volta nel 2004, e successivamente il concetto di malattia correlata alle IgG4 si è diffuso in oftalmologia. I criteri diagnostici sono stati stabiliti per la prima volta nel 2014 1) e rivisti nel 2023 1).
In Giappone, i tumori orbitari primitivi più comuni sono le malattie linfoproliferative, che includono linfoma maligno, iperplasia linfoide reattiva, IgG4-ROD e infiammazione orbitaria idiopatica (IOI). Le sole malattie linfoproliferative rappresentano il 50-60% di tutti i tumori orbitari. È emerso che il 17-60% dei casi diagnosticati come infiammazione orbitaria idiopatica erano in realtà IgG4-ROD. Molti casi precedentemente classificati come malattia di Mikulicz o infiammazione orbitaria specifica sono stati riclassificati in questa malattia.
L’IgG4-ROD non mostra differenze di genere, l’età media è di circa 55-60 anni e i casi al di sotto dei 20 anni sono rari.
Sedi di insorgenza dell’IgG4-ROD
Sezione intitolata “Sedi di insorgenza dell’IgG4-ROD”In uno studio multicentrico su 378 casi, la distribuzione delle sedi di insorgenza era la seguente 1):
| Sede di insorgenza | Frequenza |
|---|---|
| Ghiandola lacrimale | 62-88% (86% nello studio su 378 casi) |
| Grasso orbitario | 28,6-40% |
| Muscoli extraoculari | 19-25% (21% nello studio su 378 casi) |
| Perineurale del trigemino | 9,5–39% (20% in uno studio su 378 casi) |
| Palpebra | 12% |
| Sistema nasolacrimale | 1,5–9,5% |
Nello stesso studio, la distribuzione dei sintomi soggettivi era: occhio secco 22%, diplopia 20%, riduzione dell’acuità visiva 8%, difetto del campo visivo 5%1).
Il valore normale di IgG4 sierica è inferiore a 135 mg/dL, e la malattia è caratterizzata da tre lesioni principali (ingrossamento della ghiandola lacrimale, massa perineurale del trigemino, ingrossamento dei muscoli extraoculari). Altre lesioni orbitarie includono gonfiore del grasso orbitario, masse attorno al nervo ottico e ai vasi sanguigni, e lesioni sottocutanee palpebrali, congiuntivali, del sacco lacrimale e della sclera.
2. Principali sintomi e segni clinici
Sezione intitolata “2. Principali sintomi e segni clinici”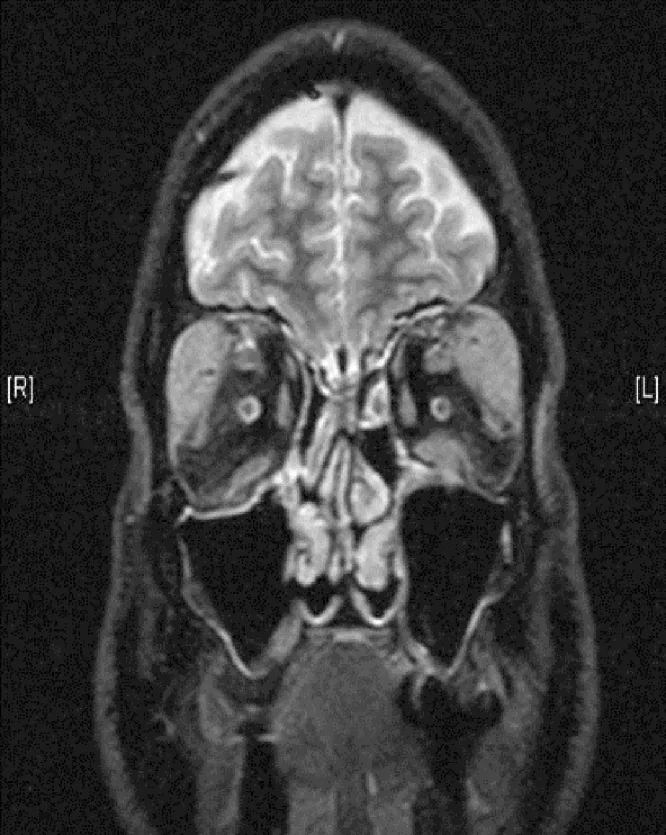
Sintomi soggettivi
Sezione intitolata “Sintomi soggettivi”- Gonfiore palpebrale: dovuto all’ingrossamento della ghiandola lacrimale. Tipicamente indolore e a progressione lenta. Spesso simmetrico, e se associato a ingrossamento delle ghiandole salivari, viene classificato come malattia di Mikulicz.
- Es oftalmo: dovuto al gonfiore dei muscoli extraoculari e dei tessuti molli orbitari.
- Diplopia: può causare strabismo restrittivo a causa del coinvolgimento dei muscoli extraoculari. Il muscolo retto inferiore è il più frequentemente colpito.
- Riduzione dell’acuità visiva e difetti del campo visivo: dovuti a neuropatia ottica compressiva. In uno studio su 378 casi, la riduzione dell’acuità visiva è stata osservata nell’8% e i difetti del campo visivo nel 5%1).
- Occhio secco: osservato nel 22% dei casi in uno studio su 378 pazienti. Tuttavia, poiché la distruzione del tessuto lacrimale è limitata, spesso è meno grave rispetto alla sindrome di Sjögren.
Reperti clinici (reperti riscontrati dal medico durante l’esame)
Sezione intitolata “Reperti clinici (reperti riscontrati dal medico durante l’esame)”- Ipertrofia delle ghiandole lacrimali: gonfiore palpebrale con deformazione a S. Alla RM, l’ipertrofia bilaterale delle ghiandole lacrimali è la più frequente.
- Ipertrofia del nervo trigemino: masse intorno ai nervi sopraorbitario e infraorbitario. Questo è un reperto caratteristico dell’IgG4-ROD e un punto di differenziazione dall’oftalmopatia tiroidea.
- Ipertrofia dei muscoli extraoculari: richiede differenziazione dall’oftalmopatia tiroidea.
- Lesioni perineurali del nervo ottico: possono causare neuropatia ottica. Particolare attenzione è necessaria in caso di livelli elevati di IgG4 superiori a 500 mg/dL.
- Reperti RM: segnale isointenso in T1, ipointenso in T2, enhancement omogeneo dopo gadolinio.
Lesioni sistemiche sono osservate nel 68% dei pazienti con IgG4-ROD. I siti di coinvolgimento più frequenti sono le ghiandole salivari (43%), i linfonodi (27%) e il pancreas (20%).
Entrambe possono presentare ipertrofia dei muscoli extraoculari ed esoftalmo. La differenziazione si basa sul livello sierico di IgG4, sui test di funzionalità tiroidea (T3, T4, TSH), sui reperti RM (ipointensità T2 nell’IgG4-ROD, frequente ipertrofia del trigemino) e sulla biopsia tissutale. L’IgG4-ROD è spesso accompagnata da ipertrofia delle ghiandole lacrimali, mentre nell’oftalmopatia tiroidea predomina l’ipertrofia dei muscoli retto inferiore e retto mediale.
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”L’eziologia dell’IgG4-ROD è sconosciuta, ma si ritiene che siano coinvolte anomalie dell’immunità umorale e cellulare.
- Anomalie dei linfociti B: l’efficacia del rituximab (anti-CD20) suggerisce fortemente il coinvolgimento dei linfociti B.
- Citochine Th2: è stato riportato un aumento della produzione di IL-4, IL-5 e IL-13, associato a eosinofilia e aumento delle IgE.
- Stimolazione antigenica: l’ipermutazione somatica nella ghiandola lacrimale suggerisce una risposta immunitaria locale.
I fattori di rischio riportati includono sesso maschile anziano (forma sistemica), diatesi atopica, asma e rinite allergica. I pazienti con IgG4-ROD possono avere un rischio maggiore di linfoma non Hodgkin; nei criteri rivisti del 2023, Attention II mette in guardia anche contro il linfoma follicolare e il linfoma diffuso a grandi cellule B (DLBCL) diversi dal MALT 1).
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”Criteri diagnostici rivisti per IgG4-ROD 2023 1)
Sezione intitolata “Criteri diagnostici rivisti per IgG4-ROD 2023 1)”La diagnosi si basa sui seguenti tre elementi.
| Elemento | Contenuto |
|---|---|
| ① Imaging | Ingrossamento della ghiandola lacrimale, ingrossamento del nervo trigemino, ingrossamento dei muscoli extraoculari, nonché masse, ingrossamenti o lesioni ispessite in vari tessuti oculari |
| ② Istopatologia | Marcata infiltrazione linfoplasmocitaria. Rapporto cellule IgG4+/IgG+ ≥ 40% o numero di cellule IgG4+ ≥ 50/HPF (×400). Spesso si osservano centri germinativi. |
| ③ IgG4 sierico | > 135 mg/dL |
- Certo: tutti e tre i criteri ①②③ sono soddisfatti
- Probabile: due criteri ①② sono soddisfatti
- Sospetto: due criteri ①③ sono soddisfatti
Attenzione aggiunta nella revisione 20231):
- Attenzione I: Fare attenzione alla riduzione dell’acuità visiva e ai difetti del campo visivo dovuti a neuropatia ottica. Anche la pachimeningite ipertrofica può essere causa di neuropatia ottica.
- Attenzione II: Non solo il linfoma MALT, ma anche il linfoma follicolare e il linfoma diffuso a grandi cellule B (DLBCL) possono insorgere nel contesto della IgG4-ROD.
Esami di imaging
Sezione intitolata “Esami di imaging”- RM: Segnale iso-intenso in T1, ipo-intenso in T2, potenziamento omogeneo con gadolinio.
- FDG-PET/TC: Utile per la rilevazione di lesioni a distanza e asintomatiche.
Punti di attenzione per gli esami clinici
Sezione intitolata “Punti di attenzione per gli esami clinici”Il livello sierico di IgG4 è un marcatore della risposta al trattamento. Tuttavia, è necessario notare che il 40% dei pazienti con IgG4-RD certa ha un livello sierico di IgG4 normale. Inoltre, un aumento del livello di IgG4 può essere osservato anche nel cancro del pancreas, nel linfoma e nella vasculite associata ad ANCA, quindi la specificità è limitata.
Gli esami obbligatori sono la misurazione del livello sierico di IgG4, l’imaging (RM con contrasto, TC), la biopsia e l’esame istopatologico (inclusa l’immunoistochimica).
Diagnosi differenziale
Sezione intitolata “Diagnosi differenziale”La distinzione dal linfoma MALT è particolarmente importante. Nel linfoma MALT, la colorazione per IgG4 è solitamente negativa, ma ci sono casi in cui è positiva. L’esame della riarrangiamento del gene IgH sul campione bioptico è utile per la differenziazione.
| Malattie differenziali | Punti chiave della diagnosi differenziale |
|---|---|
| Linfoma MALT | Test di riarrangiamento del gene IgH. La colorazione IgG4 può essere positiva, richiede attenzione. |
| Linfoma follicolare / DLBCL | Avviso nei criteri rivisti Attention II 2023 1) |
| Sindrome di Sjögren | Anticorpi anti-Ro/La. Atrofia predominante delle ghiandole lacrimali e salivari. |
| Sarcoidosi | Livello di ACE, imaging toracico, granulomi epitelioidi non caseosi. |
| Granulomatosi con poliangioite | Sierologia ANCA |
| Oftalmopatia tiroidea | Test di funzionalità tiroidea (T3, T4, TSH). Nessuna ipertrofia del nervo trigemino. |
| Infiammazione orbitaria idiopatica (IOI) | Riclassificazione mediante colorazione IgG4. Il 17-60% delle IOI sono IgG4-ROD. |
| Infezione batterica o fungina | Esordio acuto, dolore, febbre. |
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”Prima del trattamento è obbligatoria una diagnosi istologica per escludere un tumore maligno. In caso di sole lesioni oculari o assenza di lesioni d’organo diverse dalle ghiandole salivari, il trattamento non è sempre necessario. Tuttavia, oltre al miglioramento estetico, il trattamento è assolutamente indicato in caso di disturbi visivi come riduzione dell’acuità visiva o restringimento del campo visivo.
Terapia steroidea orale a dosaggio decrescente (prima linea)
Sezione intitolata “Terapia steroidea orale a dosaggio decrescente (prima linea)”Iniziare con prednisolone 30 mg/die (0,6 mg/kg/die) e ridurre del 10% ogni due settimane. Continuare la dose di mantenimento di 10 mg/die per almeno 3 mesi.
La risposta iniziale è molto buona, dal 89 al 100%, ma il tasso di recidiva durante e dopo il trattamento raggiunge il 70%. È stato riportato che la continuazione di una dose di mantenimento di 5 mg/die riduce il tasso di recidiva a 3 anni dal 92% al 23%.
Terapia con boli di steroidi (per neuropatia ottica)
Sezione intitolata “Terapia con boli di steroidi (per neuropatia ottica)”Indicata in caso di grave riduzione dell’acuità visiva o difetti del campo visivo dovuti a neuropatia ottica. Somministrare 500 mg di Solu-Cortef in infusione endovenosa una volta al giorno per 3 giorni come un ciclo e ripetere 1-3 cicli. Una revisione di 44 casi di neuropatia ottica ha mostrato che la vista è migliorata nella maggior parte dei casi con steroidi, rituximab o chirurgia decompressiva, ma il recupero è stato scarso nei casi gravi con percezione della luce assente o inferiore 1).
Rituximab (non coperto da assicurazione in Giappone)
Sezione intitolata “Rituximab (non coperto da assicurazione in Giappone)”Il rituximab (anticorpo anti-CD20) è il farmaco modificante la malattia più efficace, con un tasso di risposta del 93% e un tasso di recidiva del 9%. Si raccomandano due infusioni da 1 g a distanza di 14 giorni. In Giappone non è coperto da assicurazione; la somministrazione viene considerata sulla base dell’esperienza d’uso all’estero.
Altri immunosoppressori
Sezione intitolata “Altri immunosoppressori”Nei casi resistenti agli steroidi o recidivanti, possono essere utilizzati immunosoppressori come metotrexato, azatioprina o micofenolato mofetile, ma le evidenze sono limitate.
Se la lesione è limitata alla ghiandola lacrimale o la somministrazione sistemica non è desiderabile, anche l’asportazione della ghiandola lacrimale o la somministrazione locale di steroidi sono opzioni.
Le recidive sono frequenti durante la riduzione graduale (riduzione del prednisolone a meno di 10 mg/die) o dopo la sospensione degli steroidi. La gestione delle recidive include la ri-somministrazione di steroidi orali (6-10 settimane) o l’aggiunta di farmaci modificanti la malattia come rituximab. Rituximab ha il tasso di recidiva più basso, pari al 9%. Il mantenimento a lungo termine di una dose di 5 mg/die può ridurre il tasso di recidiva a 3 anni dal 92% al 23%, pertanto è importante un piano di gestione a lungo termine.
6. Fisiopatologia e meccanismo dettagliato della malattia
Sezione intitolata “6. Fisiopatologia e meccanismo dettagliato della malattia”Le tre principali caratteristiche patologiche della IgG4-RD sono le seguenti:
- Densa infiltrazione linfoplasmocitaria
- Fibrosi storiforme
- Flebite obliterante
La presenza di due di queste caratteristiche (più spesso la combinazione di 1 e 2) consente di diagnosticare la IgG4-RD. Nella IgG4-ROD si riscontrano linfociti T e la fibrosi storiforme può essere assente nelle lesioni della ghiandola lacrimale.
In immunoistochimica, un rapporto di plasmacellule IgG4-positive / cellule IgG-positive ≥ 40%, o ≥ 50 cellule IgG4-positive per campo ad alto ingrandimento (HPF, ×400) è considerato criterio. Per la malattia della ghiandola lacrimale, viene adottato un criterio più rigoroso di ≥ 100 cellule IgG4-positive/HPF 1).
Al centro della patologia vi è un’anomalia delle cellule B, e l’efficacia di rituximab ne conferma il coinvolgimento. La sovrapproduzione di citochine Th2 (IL-4, IL-5, IL-13) porta ad un aumento di IgG4 e IgE e all’eosinofilia. L’evidenza di ipermutazione somatica nella ghiandola lacrimale suggerisce una risposta antigenica locale.
Nella malattia di Mikulicz associata a IgG4, è caratteristico un ingrossamento simmetrico delle ghiandole lacrimali e salivari. A causa della limitata distruzione del tessuto lacrimale, i sintomi di secchezza oculare sono spesso meno pronunciati rispetto alla sindrome di Sjögren. La risposta al trattamento steroideo è generalmente buona, ma le riacutizzazioni durante la riduzione della dose rappresentano un problema. Nei casi complicati da neuropatia ottica grave, è possibile la perdita della vista e la prognosi visiva può essere peggiore rispetto al linfoma orbitario di basso grado.
7. Ricerca recente e prospettive future
Sezione intitolata “7. Ricerca recente e prospettive future”Elaborazione dei criteri diagnostici rivisti del 2023 e loro contesto 1)
Sezione intitolata “Elaborazione dei criteri diagnostici rivisti del 2023 e loro contesto 1)”Takahira et al. (2024) 1) hanno pubblicato una versione rivista dei criteri diagnostici del 2014, basata su uno studio multicentrico del gruppo di ricerca sulle malattie refrattarie del Ministero della Salute, del Lavoro e del Welfare, con l’aggiunta di Attention I (allerta per neuropatia ottica) e Attention II (allerta per linfomi diversi dal MALT). Alla base vi sono uno studio multicentrico su 378 casi (ghiandola lacrimale 86%, muscoli extraoculari 21%, nervo trigemino 20%) e una revisione di 44 casi di neuropatia ottica (età 17-86 anni, mediana 61 anni, rapporto maschi:femmine 30:14, IgG4 sierica mediana 355 mg/dL). Nella revisione dei 44 casi di neuropatia ottica, la maggior parte dei pazienti ha recuperato la vista con steroidi, rituximab o chirurgia decompressiva, ma i casi gravi con percezione della luce assente o inferiore hanno avuto un recupero scarso.
IgG4-ROD dopo vaccinazione anti-SARS-CoV-22)
Sezione intitolata “IgG4-ROD dopo vaccinazione anti-SARS-CoV-22)”Zhang et al. (2024) hanno riportato un caso di IgG4-ROD dopo vaccinazione anti-SARS-CoV-2 e, in una revisione della letteratura, hanno raccolto alcuni casi post-infezione e post-vaccinazione. Di questi, 5 casi si sono verificati dopo vaccinazione e 4 dopo infezione. Tuttavia, la relazione causale non è stabilita e il coinvolgimento di una disregolazione immunitaria è ipotetico2).
Associazione con sindrome SAPHO3)
Sezione intitolata “Associazione con sindrome SAPHO3)”Liu et al. (2025) hanno riportato un singolo caso di associazione tra IgG4-ROD e sindrome SAPHO. Il coinvolgimento della via del TNF-α è ipotetico e non stabilito come bersaglio terapeutico per entrambe le malattie. L’associazione delle due malattie è rara ma può avere un decorso refrattario3).
Decompressione orbitaria tramite approccio transcranico4)
Sezione intitolata “Decompressione orbitaria tramite approccio transcranico4)”Noda et al. (2021) hanno eseguito una biopsia transcranica tramite approccio pterigoideo e decompressione della parete orbitaria esterna in un uomo di 63 anni con livello sierico di IgG4 di 1.255 mg/dL. Al terzo giorno post-operatorio, l’acuità visiva è migliorata da 0,7 LogMAR a -0,1 LogMAR e la pressione intraoculare si è normalizzata da 31 mmHg a 15 mmHg. Questo rappresenta un’opzione chirurgica di interesse per i pazienti ad alto rischio di terapia steroidea o che necessitano di un rapido miglioramento della funzione visiva. 4)
8. Riferimenti
Sezione intitolata “8. Riferimenti”- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
