
Enfermedad ocular relacionada con IgG4 (enfermedad de Mikulicz, etc.)
1. ¿Qué es la enfermedad ocular relacionada con IgG4?
Sección titulada «1. ¿Qué es la enfermedad ocular relacionada con IgG4?»La enfermedad ocular relacionada con IgG4 (IgG4-related ophthalmic disease; IgG4-ROD) es una enfermedad de causa desconocida caracterizada por elevación de IgG4 sérica e infiltración de células plasmáticas positivas para IgG4 en la órbita, causando masas y engrosamiento tisular. Se considera la forma localizada orbitaria de la enfermedad sistémica relacionada con IgG4 (IgG4-RD).
La IgG4-RD es una enfermedad en la que las células plasmáticas que producen IgG4, una de las inmunoglobulinas séricas, infiltran varios órganos del cuerpo, causando formación de masas y engrosamiento tisular. El concepto se estableció en 2001 como la etiología de la pancreatitis autoinmune. En el campo de la oftalmología, la enfermedad de Mikulicz relacionada con IgG4 se reportó por primera vez en 2004, y posteriormente el concepto de enfermedad relacionada con IgG4 se extendió a la oftalmología. Los criterios diagnósticos se establecieron por primera vez en 2014 1) y se revisaron en 2023 1).
En Japón, los tumores orbitarios primarios más comunes son las enfermedades linfoproliferativas, que incluyen linfoma maligno, hiperplasia linfoide reactiva, IgG4-ROD e inflamación orbitaria idiopática (IOI). Solo las enfermedades linfoproliferativas representan el 50-60% de todos los tumores orbitarios. Se ha encontrado que el 17-60% de los casos diagnosticados como inflamación orbitaria idiopática son en realidad IgG4-ROD. Muchos casos de lo que antes se llamaba enfermedad de Mikulicz e inflamación orbitaria específica han sido reclasificados como esta enfermedad.
La IgG4-ROD no muestra diferencia de género, con una edad promedio de aproximadamente 55-60 años. Los casos menores de 20 años son raros.
Sitios de afectación en IgG4-ROD
Sección titulada «Sitios de afectación en IgG4-ROD»En un estudio multicéntrico de 378 casos, la distribución de los sitios afectados fue la siguiente 1):
| Sitio de afectación | Frecuencia |
|---|---|
| Glándula lagrimal | 62-88% (86% en el estudio de 378 casos) |
| Grasa orbitaria | 28.6-40% |
| Músculos extraoculares | 19-25% (21% en el estudio de 378 casos) |
| Peritrigeminal | 9.5–39% (20% en un estudio de 378 casos) |
| Párpado | 12% |
| Sistema nasolagrimal | 1.5–9.5% |
En el mismo estudio, los síntomas subjetivos incluyeron ojo seco 22%, diplopía 20%, disminución de la agudeza visual 8% y defectos del campo visual 5%1).
La IgG4 sérica se considera normal por debajo de 135 mg/dL, y se caracteriza por tres lesiones principales: tumefacción de la glándula lagrimal, masa peritrigeminal y tumefacción de los músculos extraoculares. Otras lesiones orbitarias incluyen tumefacción de la grasa orbitaria, masas alrededor del nervio óptico y vasos sanguíneos, y lesiones del párpado subcutáneo, conjuntiva, saco lagrimal y esclerótica.
2. Síntomas principales y hallazgos clínicos
Sección titulada «2. Síntomas principales y hallazgos clínicos»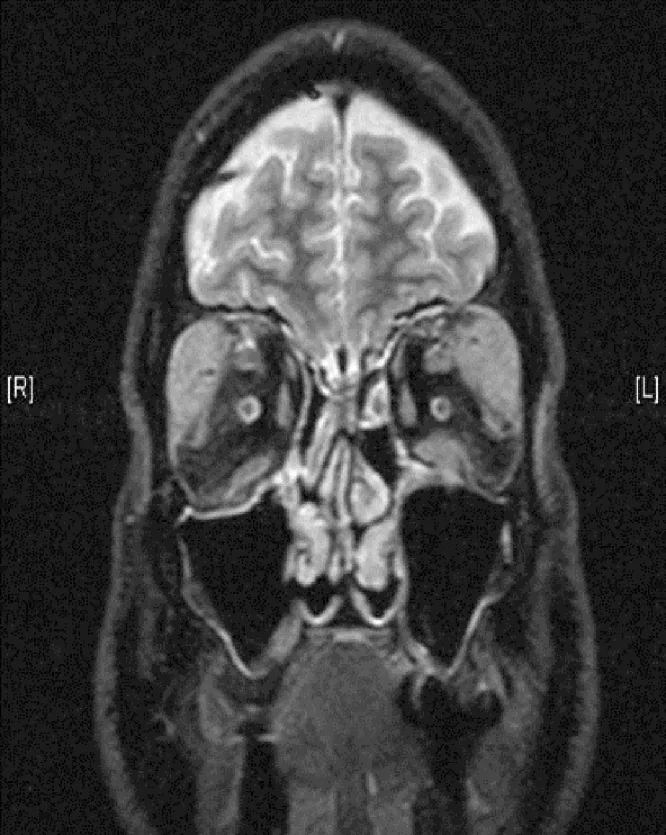
Síntomas subjetivos
Sección titulada «Síntomas subjetivos»- Hinchazón del párpado: debida al agrandamiento de la glándula lagrimal. Típicamente indolora y de progresión lenta. A menudo bilateral, y cuando se acompaña de hinchazón de las glándulas salivales, se clasifica como enfermedad de Mikulicz.
- Proptosis: debida a la hinchazón de los músculos extraoculares y tejidos blandos orbitarios.
- Diplopía: puede causar estrabismo restrictivo debido a la afectación de los músculos extraoculares. El recto inferior es el más frecuentemente afectado.
- Disminución de la agudeza visual y defectos del campo visual: Debido a neuropatía óptica compresiva. En un estudio de 378 casos, se observó disminución de la agudeza visual en el 8% y defectos del campo visual en el 5%1).
- Ojo seco: Observado en el 22% de 378 casos. Sin embargo, debido a que la destrucción del tejido lagrimal es limitada, a menudo es menos grave que en el síndrome de Sjögren.
Hallazgos clínicos (hallazgos confirmados por el médico en el examen)
Sección titulada «Hallazgos clínicos (hallazgos confirmados por el médico en el examen)»- Aumento de tamaño de la glándula lagrimal: Hinchazón del párpado con deformidad en forma de S. En la RM, el aumento de tamaño bilateral de la glándula lagrimal es el hallazgo más frecuente.
- Aumento de tamaño del nervio trigémino: Masas alrededor de los nervios supraorbitario e infraorbitario. Este es un hallazgo característico de IgG4-ROD y ayuda a diferenciarlo de la oftalmopatía tiroidea.
- Aumento de tamaño de los músculos extraoculares: Es necesaria la diferenciación de la oftalmopatía tiroidea.
- Lesiones periópticas: Pueden complicarse con neuropatía óptica. Se requiere especial precaución en casos con niveles altos de IgG4 que superen los 500 mg/dL.
- Hallazgos en RM: Isointenso en imágenes potenciadas en T1, hipointenso en T2 y realce homogéneo con gadolinio.
Las lesiones sistémicas se encuentran en el 68% de los pacientes con IgG4-ROD. Los sitios de afectación más comunes son las glándulas salivales (43%), los ganglios linfáticos (27%) y el páncreas (20%).
Ambas condiciones pueden presentar aumento de tamaño de los músculos extraoculares y proptosis. La diferenciación se basa en los niveles séricos de IgG4, las pruebas de función tiroidea (T3, T4, TSH), los hallazgos de RM (la IgG4-ROD muestra hipointensidad en T2 y es más probable que involucre hipertrofia del nervio trigémino) y la biopsia tisular. La IgG4-ROD se asocia más frecuentemente con aumento de tamaño de la glándula lagrimal, mientras que la oftalmopatía tiroidea afecta predominantemente a los músculos recto inferior y recto medial.
3. Causas y factores de riesgo
Sección titulada «3. Causas y factores de riesgo»Se desconoce la etiología de la IgG4-ROD, pero se cree que están implicadas anomalías en la inmunidad humoral y celular.
- Anomalías de las células B: La eficacia de rituximab (anti-CD20) sugiere fuertemente la participación de las células B.
- Citoquinas Th2: Se ha informado un aumento en la producción de IL-4, IL-5 e IL-13, acompañado de eosinofilia y elevación de IgE.
- Estimulación antigénica: La hipermutación somática en la glándula lagrimal sugiere una respuesta inmune local.
Los factores de riesgo reportados incluyen hombres mayores (tipo sistémico), predisposición atópica, asma y rinitis alérgica. Los pacientes con IgG4-ROD pueden tener un mayor riesgo de linfoma no Hodgkin; los criterios revisados de 2023, Attention II, también advierten sobre el linfoma folicular y el linfoma difuso de células B grandes (DLBCL) distintos del MALT 1).
4. Diagnóstico y métodos de examen
Sección titulada «4. Diagnóstico y métodos de examen»Criterios diagnósticos revisados de IgG4-ROD 2023 1)
Sección titulada «Criterios diagnósticos revisados de IgG4-ROD 2023 1)»El juicio se realiza con base en los siguientes tres elementos.
| Elemento | Contenido |
|---|---|
| ① Hallazgos de imagen | Aumento de tamaño de la glándula lagrimal, del nervio trigémino, de los músculos extraoculares, así como masas, agrandamientos o lesiones de engrosamiento en diversos tejidos oculares |
| ② Hallazgos histopatológicos | Infiltración linfoplasmocítica marcada. Relación de células IgG4 positivas/IgG positivas ≥40%, o recuento de células IgG4 positivas ≥50/HPF (×400). A menudo se observan centros germinales. |
| ③ IgG4 sérica | >135 mg/dL |
- Definitivo: Cumple los 3 criterios ①, ②, ③
- Probable: Cumple 2 criterios ①, ②
- Sospechoso: Cumple 2 criterios ①, ③
Atención añadida en la revisión de 20231):
- Atención I: Prestar atención a la disminución de la agudeza visual y los defectos del campo visual debidos a neuropatía óptica. La paquimeningitis hipertrófica también puede causar neuropatía óptica.
- Atención II: No solo el linfoma MALT, sino también el linfoma folicular y el linfoma difuso de células B grandes (LDCBG) pueden surgir en el contexto de IgG4-ROD.
Estudios de imagen
Sección titulada «Estudios de imagen»- RM: Isointenso en T1, hipointenso en T2, y realce homogéneo con gadolinio.
- FDG-PET/TC: Útil para detectar lesiones distantes y asintomáticas.
Consideraciones sobre las pruebas de laboratorio clínico
Sección titulada «Consideraciones sobre las pruebas de laboratorio clínico»El nivel sérico de IgG4 es un marcador de respuesta al tratamiento. Sin embargo, debe tenerse en cuenta que el 40% de los pacientes con IgG4-RD definitiva tienen IgG4 sérica normal. Además, la elevación de IgG4 también puede observarse en cáncer de páncreas, linfoma y vasculitis asociada a ANCA, por lo que la especificidad es limitada.
Las pruebas esenciales incluyen la medición de IgG4 sérica, diagnóstico por imagen (RM/TC con contraste) y biopsia con examen histopatológico (incluyendo inmunohistoquímica).
Diagnóstico diferencial
Sección titulada «Diagnóstico diferencial»La diferenciación del linfoma MALT es particularmente importante. El linfoma MALT suele ser negativo para la tinción de IgG4, pero algunos casos pueden ser positivos. El examen de la reorganización del gen IgH en muestras de biopsia es útil para la diferenciación.
| Diagnóstico diferencial | Puntos clave para la diferenciación |
|---|---|
| Linfoma MALT | Prueba de reordenamiento del gen IgH. Puede ser también positivo para tinción IgG4, se requiere precaución. |
| Linfoma folicular / DLBCL | Alertado en los criterios revisados de 2023 Attention II 1) |
| Síndrome de Sjögren | Anticuerpos anti-Ro/La. Atrofia de glándulas lagrimales y salivales predominante. |
| Sarcoidosis | Nivel de ACE, imágenes torácicas, granulomas epitelioides no caseificantes. |
| Granulomatosis con poliangeítis | Serología ANCA. |
| Enfermedad ocular tiroidea | Pruebas de función tiroidea (T3, T4, TSH). Sin hipertrofia del nervio trigémino. |
| Inflamación orbitaria idiopática (IOI) | Reclasificada por tinción IgG4. El 17-60% de IOI son IgG4-ROD. |
| Infección bacteriana o fúngica | Inicio agudo, dolor, fiebre. |
5. Tratamiento estándar
Sección titulada «5. Tratamiento estándar»Antes del tratamiento, es esencial un diagnóstico tisular para descartar una neoplasia maligna. Si solo hay lesiones oculares o no hay lesiones en otros órganos además de las glándulas salivales, es posible que no siempre sea necesario el tratamiento. Sin embargo, además de la mejora cosmética, el tratamiento está absolutamente indicado cuando hay deterioro de la función visual como disminución de la agudeza visual o estrechamiento del campo visual.
Terapia de reducción gradual de corticosteroides orales (primera línea)
Sección titulada «Terapia de reducción gradual de corticosteroides orales (primera línea)»Iniciar con prednisolona 30 mg/día (0.6 mg/kg/día) y reducir un 10% cada 2 semanas. Continuar con una dosis de mantenimiento de 10 mg/día durante al menos 3 meses.
La respuesta inicial es excelente, del 89–100%, pero la tasa de recaída durante y después del tratamiento alcanza hasta el 70%. Se ha informado que la continuación de una dosis de mantenimiento de 5 mg/día reduce la tasa de recaída a 3 años del 92% al 23%.
Terapia de pulso de corticosteroides (para neuropatía óptica)
Sección titulada «Terapia de pulso de corticosteroides (para neuropatía óptica)»Indicada cuando la pérdida de agudeza visual o los defectos del campo visual debidos a neuropatía óptica son graves. Un ciclo consiste en Solu-Cortef 500 mg IV una vez al día durante 3 días, y se administran de 1 a 3 ciclos. En una revisión de 44 casos de neuropatía óptica, la visión mejoró en muchos casos con corticosteroides, rituximab o cirugía descompresiva, pero la recuperación fue pobre en casos graves sin percepción de luz 1).
Rituximab (no cubierto por el seguro en Japón)
Sección titulada «Rituximab (no cubierto por el seguro en Japón)»Rituximab (anticuerpo anti-CD20) es el fármaco modificador de la enfermedad más eficaz, con una tasa de respuesta del 93% y una tasa de recaída del 9%. Se recomiendan dos infusiones intravenosas de 1 g con un intervalo de 14 días. No está cubierto por el seguro en Japón; considere la administración basándose en la experiencia en el extranjero.
Otros fármacos inmunosupresores
Sección titulada «Otros fármacos inmunosupresores»Para casos resistentes a corticosteroides o con recaída, se utilizan fármacos inmunosupresores como metotrexato, azatioprina y micofenolato de mofetilo, pero la evidencia es limitada.
Si la lesión se limita a la glándula lagrimal o la administración sistémica no es deseable, la extirpación de la glándula lagrimal o la inyección local de corticosteroides pueden ser opciones.
La recaída es común durante la reducción gradual (al disminuir la prednisolona a menos de 10 mg/día) o después de suspender los esteroides. El manejo de la recaída incluye la readministración de esteroides orales (durante 6 a 10 semanas) o la adición de fármacos modificadores de la enfermedad como rituximab. Rituximab tiene la tasa de recaída más baja, del 9%. La continuación a largo plazo de una dosis de mantenimiento de 5 mg/día puede reducir la tasa de recaída a 3 años del 92% al 23%, por lo que es importante un plan de manejo a largo plazo.
6. Fisiopatología y patogenia detallada
Sección titulada «6. Fisiopatología y patogenia detallada»Las tres características patológicas principales de la IgG4-RD son las siguientes:
- Infiltración linfoplasmocitaria densa
- Fibrosis estoriforme
- Flebitis obliterante
Si se encuentran dos de ellas (la combinación más común es 1 y 2), se diagnostica IgG4-RD. En la IgG4-ROD, se observan linfocitos T y la fibrosis estoriforme puede estar ausente en las lesiones de la glándula lagrimal.
En inmunohistoquímica, los criterios son una proporción de células plasmáticas IgG4 positivas / células IgG positivas ≥40%, o ≥50 células IgG4 positivas/HPF (×400). Para la enfermedad de la glándula lagrimal, se adopta un criterio más estricto que requiere ≥100 células IgG4 positivas/HPF1).
Las anomalías de las células B son centrales en la patogenia, y la eficacia de rituximab respalda esta participación. La sobreproducción de citocinas Th2 (IL-4, IL-5, IL-13) conduce a niveles elevados de IgG4 e IgE y eosinofilia. La evidencia de hipermutación somática en la glándula lagrimal sugiere una respuesta local impulsada por antígenos.
La enfermedad de Mikulicz asociada a IgG4 se caracteriza por un agrandamiento simétrico de las glándulas lagrimales y salivales. Debido a que la destrucción del tejido de la glándula lagrimal es limitada, los síntomas de ojo seco a menudo no son tan prominentes como en el síndrome de Sjögren. La respuesta al tratamiento con esteroides es generalmente buena, pero la recaída durante la reducción gradual es un problema. En casos complicados con neuropatía óptica grave, puede ocurrir ceguera, y el pronóstico visual puede ser peor que el del linfoma orbitario de bajo grado.
7. Investigación más reciente y perspectivas futuras
Sección titulada «7. Investigación más reciente y perspectivas futuras»Desarrollo de los criterios diagnósticos revisados de 2023 y sus antecedentes1)
Sección titulada «Desarrollo de los criterios diagnósticos revisados de 2023 y sus antecedentes1)»Takahira et al. (2024) 1) publicaron criterios diagnósticos revisados basados en un estudio multicéntrico del grupo de investigación del Ministerio de Salud, Trabajo y Bienestar para enfermedades intratables, añadiendo Atención I (alerta sobre neuropatía óptica) y Atención II (alerta sobre linfoma distinto de MALT) a los criterios diagnósticos de 2014. La revisión se basa en un estudio multicéntrico de 378 casos (glándula lagrimal 86%, músculos extraoculares 21%, nervio trigémino 20%) y una revisión de 44 casos de neuropatía óptica (edad 17–86 años, mediana 61, proporción hombre:mujer 30:14, mediana de IgG4 sérica 355 mg/dL). En la revisión de 44 casos de neuropatía óptica, muchos pacientes recuperaron la visión con esteroides, rituximab o cirugía descompresiva, pero los casos graves sin percepción de luz tuvieron una recuperación deficiente.
IgG4-ROD después de la vacunación contra SARS-CoV-2 2)
Sección titulada «IgG4-ROD después de la vacunación contra SARS-CoV-2 2)»Zhang et al. (2024) reportaron un caso de IgG4-ROD después de la vacunación contra SARS-CoV-2 y revisaron la literatura, identificando un pequeño número de casos posteriores a la infección y a la vacunación. De ellos, 5 casos ocurrieron después de la vacunación y 4 después de la infección. Sin embargo, no se ha establecido una relación causal, y la participación de la desregulación inmunitaria sigue siendo hipotética 2).
Asociación con el síndrome SAPHO 3)
Sección titulada «Asociación con el síndrome SAPHO 3)»Liu et al. (2025) reportaron un caso único de IgG4-ROD asociado con síndrome SAPHO. La participación de la vía del TNF-α sigue siendo hipotética y no se ha establecido como diana terapéutica para ambas enfermedades. Aunque la coexistencia de ambas enfermedades es rara, puede seguir un curso refractario 3).
Descompresión orbitaria mediante abordaje transcraneal 4)
Sección titulada «Descompresión orbitaria mediante abordaje transcraneal 4)»Noda et al. (2021) realizaron una biopsia transcraneal a través de la apófisis pterigoides y descompresión de la pared orbitaria lateral en un hombre de 63 años con un nivel de IgG4 sérica de 1,255 mg/dL. La agudeza visual mejoró de 0,7 LogMAR a −0,1 LogMAR tres días después de la cirugía, y la presión intraocular se normalizó de 31 mmHg a 15 mmHg. Esta opción quirúrgica es notable para casos con alto riesgo de terapia con esteroides o que requieren una mejora visual rápida. 4)
8. Referencias
Sección titulada «8. Referencias»- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
