
IgG4-ассоциированное заболевание глаз (болезнь Микулича и др.)
1. Что такое IgG4-ассоциированное заболевание глаз?
Заголовок раздела «1. Что такое IgG4-ассоциированное заболевание глаз?»IgG4-ассоциированное заболевание глаз (IgG4-related ophthalmic disease; IgG4-ROD) — это заболевание неизвестной этиологии, характеризующееся повышением уровня сывороточного IgG4 и инфильтрацией IgG4-положительными плазматическими клетками орбиты, что приводит к образованию опухолей и утолщению тканей. Оно рассматривается как орбитальная локализация системного IgG4-ассоциированного заболевания (IgG4-RD).
IgG4-RD — это заболевание, при котором плазматические клетки, продуцирующие IgG4, один из сывороточных иммуноглобулинов, инфильтрируют различные органы тела, вызывая образование опухолей и утолщение тканей. Эта концепция была установлена в 2001 году как причина аутоиммунного панкреатита. В офтальмологии впервые сообщение об IgG4-ассоциированной болезни Микулича появилось в 2004 году, и впоследствии концепция IgG4-ассоциированного заболевания распространилась в офтальмологии. Диагностические критерии были впервые установлены в 2014 году 1) и пересмотрены в 2023 году 1).
В Японии наиболее частыми первичными орбитальными опухолями являются лимфопролиферативные заболевания, которые включают злокачественную лимфому, реактивную лимфоидную гиперплазию, IgG4-ROD и идиопатическое орбитальное воспаление (IOI). Только лимфопролиферативные заболевания составляют 50–60% всех орбитальных опухолей. Было выявлено, что 17–60% случаев, диагностированных как идиопатическое орбитальное воспаление, на самом деле были IgG4-ROD. Многие случаи, ранее классифицированные как болезнь Микулича или специфическое орбитальное воспаление, были переклассифицированы в это заболевание.
IgG4-ROD не имеет половых различий, средний возраст составляет примерно 55–60 лет, случаи у лиц младше 20 лет редки.
Локализация IgG4-ROD
Заголовок раздела «Локализация IgG4-ROD»В многоцентровом исследовании 378 случаев распределение локализаций было следующим 1):
| Локализация | Частота |
|---|---|
| Слезная железа | 62–88% (86% в исследовании 378 случаев) |
| Орбитальный жир | 28,6–40% |
| Наружные глазные мышцы | 19–25% (21% в исследовании 378 случаев) |
| Периневрально тройничного нерва | 9,5–39% (20% в исследовании 378 случаев) |
| Веко | 12% |
| Носослезная система | 1,5–9,5% |
В том же исследовании распределение субъективных симптомов было следующим: сухость глаз 22%, диплопия 20%, снижение зрения 8%, дефект поля зрения 5%1).
Нормальный уровень сывороточного IgG4 составляет менее 135 мг/дл, и заболевание характеризуется тремя основными поражениями (увеличение слезной железы, периневральная масса тройничного нерва, увеличение наружных глазных мышц). Другие орбитальные поражения включают отек орбитального жира, массы вокруг зрительного нерва и сосудов, а также поражения подкожной клетчатки век, конъюнктивы, слезного мешка и склеры.
2. Основные симптомы и клинические признаки
Заголовок раздела «2. Основные симптомы и клинические признаки»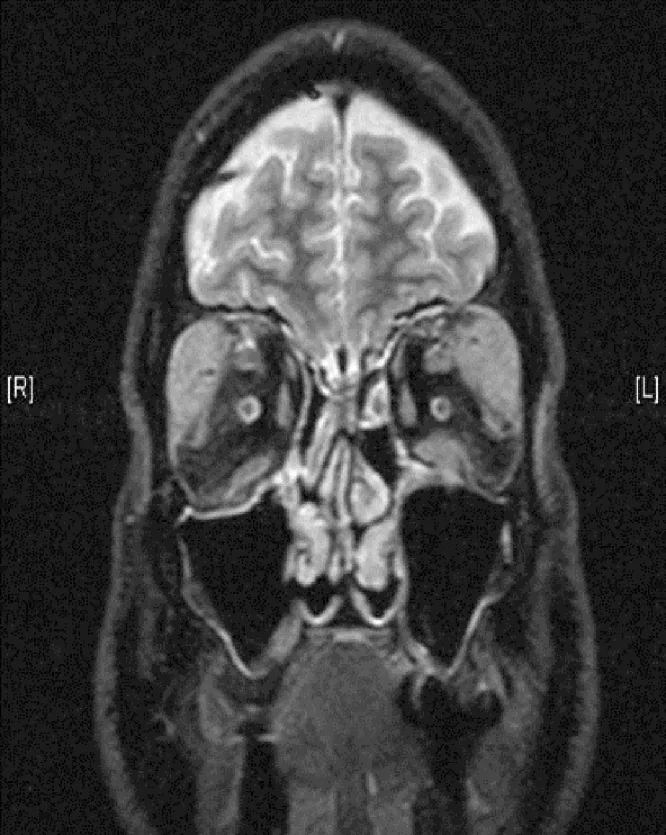
Субъективные симптомы
Заголовок раздела «Субъективные симптомы»- Отек век: вследствие увеличения слезной железы. Обычно безболезненный и медленно прогрессирующий. Часто симметричный, а при сочетании с увеличением слюнных желез классифицируется как болезнь Микулича.
- Экзофтальм: вследствие отека наружных глазных мышц и мягких тканей орбиты.
- Диплопия: может вызывать рестриктивное косоглазие из-за поражения наружных глазных мышц. Наиболее часто поражается нижняя прямая мышца.
- Снижение остроты зрения и дефекты поля зрения: вследствие компрессионной оптической нейропатии. В исследовании 378 случаев снижение остроты зрения наблюдалось у 8%, дефекты поля зрения – у 5%1).
- Синдром сухого глаза: выявлен у 22% в исследовании 378 случаев. Однако, поскольку разрушение ткани слезной железы ограничено, он часто менее выражен, чем при синдроме Шегрена.
Клинические признаки (обнаруживаемые врачом при осмотре)
Заголовок раздела «Клинические признаки (обнаруживаемые врачом при осмотре)»- Увеличение слезных желез: отек век с S-образной деформацией. При МРТ наиболее часто встречается двустороннее увеличение слезных желез.
- Увеличение тройничного нерва: образования вокруг надглазничного и подглазничного нервов. Это характерный признак IgG4-ROD и дифференциальный признак с эндокринной офтальмопатией.
- Увеличение наружных глазных мышц: требует дифференциации с эндокринной офтальмопатией.
- Периневральные поражения зрительного нерва: могут вызывать оптическую нейропатию. Особое внимание требуется при высоком уровне IgG4, превышающем 500 мг/дл.
- МРТ-признаки: изоинтенсивный сигнал на Т1-ВИ, гипоинтенсивный на Т2-ВИ, однородное усиление с гадолинием.
Системные поражения наблюдаются у 68% пациентов с IgG4-ROD. Наиболее частые сопутствующие локализации – слюнные железы (43%), лимфатические узлы (27%) и поджелудочная железа (20%).
Оба заболевания могут проявляться увеличением наружных глазных мышц и экзофтальмом. Для дифференциации важны уровень IgG4 в сыворотке, тесты функции щитовидной железы (Т3, Т4, ТТГ), данные МРТ (при IgG4-ROD – гипоинтенсивный сигнал на Т2, частая гипертрофия тройничного нерва) и биопсия ткани. IgG4-ROD часто сопровождается увеличением слезных желез, тогда как при эндокринной офтальмопатии преобладает увеличение нижней и медиальной прямых мышц.
3. Причины и факторы риска
Заголовок раздела «3. Причины и факторы риска»Этиология IgG4-ROD неизвестна, но предполагается участие нарушений гуморального и клеточного иммунитета.
- Аномалии B-клеток: эффективность ритуксимаба (анти-CD20) убедительно свидетельствует о вовлечении B-клеток.
- Цитокины Th2: сообщалось о повышенной продукции IL-4, IL-5 и IL-13, сопровождающейся эозинофилией и повышением IgE.
- Антигенная стимуляция: соматическая гипермутация в слезной железе указывает на локальный иммунный ответ.
Сообщается о таких факторах риска, как пожилой возраст мужчин (системная форма), атопический диатез, астма и аллергический ринит. У пациентов с IgG4-ROD может быть повышен риск неходжкинской лимфомы; в пересмотренных критериях 2023 года Attention II предупреждает также о фолликулярной лимфоме и диффузной крупноклеточной B-клеточной лимфоме (DLBCL), кроме MALT 1).
4. Диагностика и методы обследования
Заголовок раздела «4. Диагностика и методы обследования»Пересмотренные диагностические критерии IgG4-ROD 2023 1)
Заголовок раздела «Пересмотренные диагностические критерии IgG4-ROD 2023 1)»Диагноз устанавливается по следующим трем пунктам.
| Пункт | Содержание |
|---|---|
| ① Данные визуализации | Увеличение слезной железы, увеличение тройничного нерва, увеличение наружных глазных мышц, а также опухолевидные, увеличенные или утолщенные поражения различных тканей глаза |
| ② Патогистологические данные | Выраженная лимфоплазмоцитарная инфильтрация. Соотношение IgG4+/IgG+ клеток ≥ 40% или количество IgG4+ клеток ≥ 50/HPF (×400). Часто наблюдаются зародышевые центры. |
| ③ Сывороточный IgG4 | > 135 мг/дл |
- Определенный: все три критерия ①②③ выполнены
- Вероятный: два критерия ①② выполнены
- Подозрение: два критерия ①③ выполнены
Внимание, добавленное в редакции 2023 г.1):
- Внимание I: Обратите внимание на снижение остроты зрения и дефекты поля зрения из-за оптической нейропатии. Гипертрофический пахименингит также может быть причиной оптической нейропатии.
- Внимание II: Не только MALT-лимфома, но и фолликулярная лимфома, и диффузная крупноклеточная B-клеточная лимфома (DLBCL) могут возникать на фоне IgG4-ROD.
Лучевые методы исследования
Заголовок раздела «Лучевые методы исследования»- МРТ: Изоинтенсивный сигнал на T1-взвешенных изображениях, гипоинтенсивный на T2-взвешенных, однородное усиление с гадолинием.
- ПЭТ/КТ с ФДГ: Полезно для выявления отдаленных и бессимптомных поражений.
Особенности клинических лабораторных исследований
Заголовок раздела «Особенности клинических лабораторных исследований»Уровень сывороточного IgG4 является маркером ответа на лечение. Однако следует отметить, что у 40% пациентов с подтвержденной IgG4-RD уровень сывороточного IgG4 находится в норме. Кроме того, повышение уровня IgG4 может наблюдаться также при раке поджелудочной железы, лимфоме и ANCA-ассоциированном васкулите, поэтому специфичность ограничена.
Обязательными исследованиями являются определение уровня сывороточного IgG4, визуализация (МРТ с контрастированием, КТ), биопсия и гистопатологическое исследование (включая иммуногистохимию).
Дифференциальный диагноз
Заголовок раздела «Дифференциальный диагноз»Особенно важна дифференциация с MALT-лимфомой. При MALT-лимфоме окрашивание на IgG4 обычно отрицательное, но бывают и положительные случаи. Исследование реаранжировки гена IgH в биоптате полезно для дифференциации.
| Дифференцируемые заболевания | Ключевые моменты дифференциации |
|---|---|
| MALT-лимфома | Тест на перестройку гена IgH. Окрашивание на IgG4 может быть положительным, требуется осторожность. |
| Фолликулярная лимфома / DLBCL | Предупреждение в пересмотренных критериях Attention II 2023 1) |
| Синдром Шегрена | Антитела к Ro/La. Преобладание атрофии слезных и слюнных желез. |
| Саркоидоз | Уровень АПФ, рентгенография грудной клетки, неказеозные эпителиоидно-клеточные гранулемы. |
| Гранулематоз с полиангиитом | Серология ANCA |
| Тиреоидная офтальмопатия | Тесты функции щитовидной железы (T3, T4, ТТГ). Гипертрофия тройничного нерва отсутствует. |
| Идиопатическое воспаление орбиты (ИВО) | Реклассификация по окрашиванию IgG4. 17–60% ИВО являются IgG4-ROD. |
| Бактериальная или грибковая инфекция | Острое начало, боль, лихорадка. |
5. Стандартное лечение
Заголовок раздела «5. Стандартное лечение»Перед лечением обязательно проведение гистологической диагностики для исключения злокачественной опухоли. При наличии только глазных поражений или отсутствии поражений других органов, кроме слюнных желез, лечение не всегда необходимо. Однако, помимо косметического улучшения, лечение абсолютно показано при нарушениях зрения, таких как снижение остроты зрения или сужение поля зрения.
Пероральная стероидная терапия с постепенным снижением дозы (первая линия)
Заголовок раздела «Пероральная стероидная терапия с постепенным снижением дозы (первая линия)»Начинайте с преднизолона 30 мг/сут (0,6 мг/кг/сут) и снижайте дозу на 10% каждые две недели. Продолжайте поддерживающую дозу 10 мг/сут в течение как минимум 3 месяцев.
Первоначальный ответ очень хороший — 89–100%, но частота рецидивов во время и после лечения достигает 70%. Сообщается, что продолжение поддерживающей дозы 5 мг/сут снижает 3-летнюю частоту рецидивов с 92% до 23%.
Пульс-терапия стероидами (при оптической нейропатии)
Заголовок раздела «Пульс-терапия стероидами (при оптической нейропатии)»Показана при выраженном снижении остроты зрения или дефектах поля зрения вследствие оптической нейропатии. Вводите 500 мг Солу-Кортефа внутривенно капельно один раз в день в течение 3 дней в качестве одного курса и повторите 1–3 курса. Обзор 44 случаев оптической нейропатии показал, что зрение улучшилось в большинстве случаев при применении стероидов, ритуксимаба или декомпрессионной хирургии, но восстановление было плохим в тяжелых случаях с отсутствием светоощущения или хуже 1).
Ритуксимаб (не покрывается страховкой в Японии)
Заголовок раздела «Ритуксимаб (не покрывается страховкой в Японии)»Ритуксимаб (анти-CD20 антитело) является наиболее эффективным болезнь-модифицирующим препаратом с частотой ответа 93% и частотой рецидивов 9%. Рекомендуется два введения по 1 г с интервалом 14 дней. В Японии он не покрывается страховкой; его применение рассматривается на основе опыта использования за рубежом.
Другие иммуносупрессанты
Заголовок раздела «Другие иммуносупрессанты»При стероидорезистентных или рецидивирующих случаях могут использоваться иммуносупрессанты, такие как метотрексат, азатиоприн или микофенолата мофетил, но доказательства ограничены.
Если поражение ограничено слезной железой или системное введение нежелательно, также возможны удаление слезной железы или местное введение стероидов.
Рецидивы часто возникают во время снижения дозы (при уменьшении преднизолона до менее 10 мг/сут) или после отмены стероидов. Ведение рецидивов включает повторное назначение пероральных стероидов (6–10 недель) или добавление препаратов, модифицирующих течение заболевания, таких как ритуксимаб. Ритуксимаб имеет самый низкий уровень рецидивов — 9%. Длительное продолжение поддерживающей дозы 5 мг/сут может снизить 3-летнюю частоту рецидивов с 92% до 23%, поэтому важен долгосрочный план лечения.
6. Патофизиология и детальный механизм развития
Заголовок раздела «6. Патофизиология и детальный механизм развития»Три основные патологические особенности IgG4-RD следующие:
- Плотная лимфоплазмоцитарная инфильтрация
- Сториформный фиброз
- Облитерирующий флебит
Наличие двух из этих признаков (чаще всего комбинация 1 и 2) позволяет диагностировать IgG4-RD. При IgG4-ROD обнаруживаются Т-лимфоциты, а в поражениях слезной железы сториформный фиброз может отсутствовать.
При иммуногистохимии критерием считается соотношение IgG4-положительных плазматических клеток к IgG-положительным клеткам ≥ 40% или ≥ 50 IgG4-положительных клеток в поле зрения большого увеличения (HPF, ×400). При заболеваниях слезной железы применяется более строгий критерий — ≥ 100 IgG4-положительных клеток/HPF 1).
В основе патологии лежит аномалия В-клеток, и эффективность ритуксимаба подтверждает их участие. Избыточная продукция цитокинов Th2 (IL-4, IL-5, IL-13) приводит к повышению IgG4 и IgE, а также к эозинофилии. Доказательства соматической гипермутации в слезной железе указывают на локальный антигенный ответ.
Для IgG4-ассоциированной болезни Микулича характерно симметричное увеличение слезных и слюнных желез. Из-за ограниченного разрушения ткани слезной железы симптомы сухого глаза часто не выражены, в отличие от синдрома Шегрена. Ответ на терапию стероидами обычно хороший, но рецидивы при снижении дозы представляют проблему. В случаях, осложненных тяжелой оптической нейропатией, возможна слепота, и прогноз по зрению может быть хуже, чем при орбитальной лимфоме низкой степени злокачественности.
7. Последние исследования и будущие перспективы
Заголовок раздела «7. Последние исследования и будущие перспективы»Разработка пересмотренных диагностических критериев 2023 года и их предыстория 1)
Заголовок раздела «Разработка пересмотренных диагностических критериев 2023 года и их предыстория 1)»Takahira и соавт. (2024) 1) опубликовали пересмотренную версию диагностических критериев 2014 года, основанную на многоцентровом исследовании исследовательской группы по рефрактерным заболеваниям Министерства здравоохранения, труда и социального обеспечения, с добавлением Attention I (предупреждение о нейропатии зрительного нерва) и Attention II (предупреждение о лимфомах, кроме MALT). Основанием послужили многоцентровое исследование 378 случаев (слезная железа 86%, наружные глазные мышцы 21%, тройничный нерв 20%) и обзор 44 случаев нейропатии зрительного нерва (возраст 17–86 лет, медиана 61 год, соотношение мужчин и женщин 30:14, медиана сывороточного IgG4 355 мг/дл). В обзоре 44 случаев нейропатии зрительного нерва большинство пациентов восстановили зрение с помощью стероидов, ритуксимаба или декомпрессионной хирургии, но тяжелые случаи с отсутствием светоощущения или хуже восстановились плохо.
IgG4-ROD после вакцинации против SARS-CoV-22)
Заголовок раздела «IgG4-ROD после вакцинации против SARS-CoV-22)»Zhang и соавт. (2024) сообщили об одном случае IgG4-ROD после вакцинации против SARS-CoV-2 и в обзоре литературы собрали несколько случаев после инфекции и вакцинации. Из них 5 случаев возникли после вакцинации и 4 случая после инфекции. Однако причинно-следственная связь не установлена, и участие нарушения иммунной регуляции остается гипотетическим2).
Сочетание с синдромом SAPHO3)
Заголовок раздела «Сочетание с синдромом SAPHO3)»Liu и соавт. (2025) сообщили об единичном случае сочетания IgG4-ROD с синдромом SAPHO. Участие пути TNF-α остается гипотетическим и не установлено в качестве терапевтической мишени для обоих заболеваний. Сочетание обоих заболеваний встречается редко, но может иметь рефрактерное течение3).
Орбитальная декомпрессия транскраниальным доступом4)
Заголовок раздела «Орбитальная декомпрессия транскраниальным доступом4)»Noda и соавт. (2021) выполнили транскраниальную биопсию крыловидным доступом и декомпрессию наружной стенки орбиты у 63-летнего мужчины с уровнем сывороточного IgG4 1255 мг/дл. На 3-й день после операции острота зрения улучшилась с 0,7 LogMAR до -0,1 LogMAR, а внутриглазное давление нормализовалось с 31 мм рт. ст. до 15 мм рт. ст. Это представляет интерес как хирургический вариант для пациентов с высоким риском стероидной терапии или при необходимости быстрого улучшения зрительной функции. 4)
8. Список литературы
Заголовок раздела «8. Список литературы»- Takahira M, Goto H, Azumi A. The 2023 revised diagnostic criteria for IgG4-related ophthalmic disease. Jpn J Ophthalmol. 2024;68:293-301.
- Zhang P, Wu Q, Xu X, et al. A case of IgG4-related ophthalmic disease after SARS-CoV-2 vaccination: case report and literature review. Front Immunol. 2024;15:1303589.
- Liu C, Chen T, Wang Y, et al. SAPHO syndrome complicated by IgG4-related ophthalmic disease: a case report and literature review. Front Immunol. 2025;16:1563542.
- Noda R, Inoue T, Tsunoda S, et al. Surgical management for IgG4-related ophthalmic disease by a transcranial biopsy combined with extraorbital decompression: illustrative case. J Neurosurg Case Lessons. 2021;1(8):CASE20170.
