เซลลูไลติสในเบ้าตา คือการติดเชื้อภายในเบ้าตา ที่เกิดขึ้นด้านหลังผนังกั้นเบ้าตา และถือเป็นภาวะฉุกเฉินทางจักษุวิทยา
สาเหตุที่พบบ่อยที่สุดคือการแพร่กระจายจากไซนัสอักเสบ (โดยเฉพาะไซนัสเอทมอยด์) และในเด็ก กรณีที่เกี่ยวข้องกับไซนัสอักเสบเป็นส่วนใหญ่ 7)
ประเมินความรุนแรงโดยใช้การจำแนกของแชนด์เลอร์ (ระดับ I-V) และฝีใต้เยื่อหุ้มกระดูก (ระดับ III) ขึ้นไปเป็นข้อบ่งชี้ในการระบายหนองโดยการผ่าตัด
สัดส่วนของ MRSA ในฐานะเชื้อก่อโรคมีแนวโน้มเพิ่มขึ้น ดังนั้นการให้ยาปฏิชีวนะครอบคลุมกว้างตั้งแต่เนิ่นๆ รวมถึงแวนโคมัยซินจึงมีความสำคัญ 1)
CT scan คือการตรวจพื้นฐานเพื่อการวินิจฉัย และใช้ประเมินการมีอยู่และขนาดของฝีใต้เยื่อหุ้มกระดูกเพื่อตัดสินใจในการผ่าตัด
ด้วยการวินิจฉัยตั้งแต่เนิ่นๆ และการรักษาในโรงพยาบาลที่เหมาะสม สามารถคาดหวังผลลัพธ์ที่ดีได้ แต่การแพร่กระจายไปสู่ลิ่มเลือดอุดตันในโพรงเลือดดำคาเวอร์นัส (ระดับ V) เป็นอันตรายถึงชีวิต
เซลลูไลติสในเบ้าตา (orbital cellulitis) คือการติดเชื้อแบคทีเรียของเนื้อเยื่ออ่อนภายในเบ้าตา ด้านหลังผนังกั้นเบ้าตา (เยื่อเส้นใยด้านหน้าหนังตา) เป็นกระบวนการอักเสบติดเชื้อเฉียบพลันของเนื้อเยื่อเบ้าตา และถือเป็นหนึ่งในภาวะฉุกเฉินทางจักษุวิทยา
ความรุนแรงของการติดเชื้อในเบ้าตา ประเมินโดยใช้การจำแนกของแชนด์เลอร์ (ค.ศ. 1970) การจำแนกนี้เรียกอีกอย่างว่าการจำแนกกลุ่มของแชน ซึ่งแบ่งการอักเสบเป็นกลุ่ม 1-5 ตามตำแหน่งหลัก (ดูตารางด้านล่าง)
Chandler I–III
ระดับ I (เซลลูไลติสบริเวณรอบเบ้าตา ) : บวมของหนังตาและเนื้อเยื่ออ่อนรอบข้าง จำกัดอยู่ด้านหน้าของผนังกั้นเบ้าตา ไม่มีตาโปนหรือความผิดปกติของการเคลื่อนไหวลูกตา
ระดับ II (เซลลูไลติสในเบ้าตา ) : การติดเชื้อลุกลามไปยังเนื้อเยื่อไขมันภายในเบ้าตา ร่วมกับตาโปนและความผิดปกติของการเคลื่อนไหวลูกตา
ระดับ III (ฝีใต้เยื่อหุ้มกระดูก) : การเกิดฝีระหว่างเยื่อหุ้มกระดูกของผนังเบ้าตา กับผนังเบ้าตา มักต้องระบายหนองด้วยการผ่าตัด
Chandler IV–V
ระดับ IV (ฝีในเบ้าตา ) : การเกิดฝีภายในไขมันเบ้าตา ตาโปนรุนแรงและจำกัดการเคลื่อนไหวลูกตาอย่างสมบูรณ์ การมองเห็น ลดลงอย่างชัดเจน บ่งชี้การระบายหนองฉุกเฉิน
ระดับ V (ลิ่มเลือดอุดตันในโพรงเลือดดำคาเวอร์นัส ) : การติดเชื้อลุกลามเข้าสู่กะโหลกศีรษะ ร่วมกับอาการทั้งสองข้างและความรู้สึกตัวผิดปกติ เป็นชนิดที่รุนแรงที่สุด คุกคามชีวิต
โรคนี้พบบ่อยในเด็ก และยังเกิดในผู้ใหญ่วัยหนุ่มสาว สัมพันธ์อย่างใกล้ชิดกับไซนัสอักเสบ (โดยเฉพาะเอทมอยด์อักเสบ) ซึ่งการติดเชื้อแพร่เข้าสู่เบ้าตา ผ่านแผ่นกระดูกบาง (lamina papyracea) ที่เป็นผนังด้านในของเบ้าตา ในผู้ใหญ่ การติดเชื้อทางฟันหรือการบาดเจ็บก็เป็นสาเหตุได้ ในผู้ป่วยที่มีไซนัสอักเสบหรือติดเชื้อทางเดินหายใจส่วนบน ควรสงสัยโรคนี้อย่างมากหากมีอาการบวมของหนังตาอย่างรวดเร็ว ปวด และตาโปน
Q
เซลลูไลติสก่อนผนังกั้นเบ้าตา (เซลลูไลติสของหนังตา) กับเซลลูไลติสในเบ้าตาต่างกันอย่างไร?
A
เซลลูไลติสก่อนผนังกั้นเบ้าตา คือการติดเชื้อที่จำกัดอยู่ด้านหน้าของผนังกั้นเบ้าตา (ด้านหนังตา) โดยไม่มีตาโปน ความผิดปกติของการเคลื่อนไหวลูกตา หรือการมองเห็น ลดลง ส่วนเซลลูไลติสในเบ้าตา คือการติดเชื้อที่ลุกลามไปด้านหลังผนังกั้นภายในเบ้าตา ร่วมกับอาการเหล่านี้ การตรวจซีทีมีประโยชน์ในการแยกความแตกต่าง
อาการหลักที่ผู้ป่วยรู้สึกในเซลลูไลติสในเบ้าตา มีดังนี้ ยิ่งตำแหน่งการอักเสบลึก อาการยิ่งรุนแรง
หนังตาบวมและแดง : อาการที่ปรากฏเร็วที่สุด มักแย่ลงอย่างรวดเร็วปวดตา และปวดศีรษะเบ้าตา สูงขึ้นและการอักเสบภาพซ้อน (เห็นภาพซ้อน )การมองเห็น ลดลงเส้นประสาทตา หรือความผิดปกติของการไหลเวียนเลือด เป็นหนึ่งในสัญญาณที่ร้ายแรงไข้ : ปรากฏเป็นปฏิกิริยาการอักเสบทั่วร่างกาย
ในการศึกษา 9 รายของเซลลูไลติสในเบ้าตา จาก MRSA (เชื้อ Staphylococcus aureus ดื้อยา methicillin) พบว่ามีอาการบวมของเปลือกตา 88.9% ปวด 88.9% ตาโปน 66.7% การเคลื่อนไหวของลูกตาจำกัด 66.7% และไข้ 55.5% ค่ามัธยฐานของ CRP 178 mg/L และค่ามัธยฐานของเม็ดเลือดขาว 17.9×10⁹/L ได้รับการรายงาน 1)
อาการแสดง ลักษณะ ตาโปน เกิดจากปริมาณเนื้อเยื่อในเบ้าตา เพิ่มขึ้นเนื่องจากฝีหรือบวมน้ำ ยิ่งรุนแรงมากยิ่งอันตราย ความผิดปกติของการเคลื่อนไหวลูกตา เกิดจากการแทรกซึมของการอักเสบของกล้ามเนื้อนอกลูกตา หรือความผิดปกติของเส้นประสาทที่ควบคุม ในกรณีติดเชื้อทางกระแสเลือด มีรายงานว่าอาการอาจยืดเยื้อ 3) เปลือกตาบวมและเยื่อบุตา บวม (เคมีโอซิส) เกิดจากความผิดปกติของการระบายเลือดดำและน้ำเหลือง ความดันลูกตา สูงและ papilledemaสัญญาณที่คุกคามการทำงานของการมองเห็น เนื่องจากความดันในเบ้าตา สูง หนังตาตก ต้องระวังอย่าสับสนกับอาการบวมของหนังตา
การหดรั้งของหนังตา (eyelid retraction) ในทารกแรกเกิด เป็นอาการที่พบในรายงานผู้ป่วยทารกแรกเกิดที่มีอาการรุนแรง2) .
RAPD บวกความผิดปกติของรูม่านตา ต่อแสงแบบสัมพัทธ์) เป็นสัญญาณอันตรายที่บ่งบอกถึงการกดทับเส้นประสาทตา และต้องได้รับการรักษาฉุกเฉินเมื่อยืนยันแล้ว
Q
การมองเห็นลดลงจำเป็นต้องผ่าตัดฉุกเฉินหรือไม่?
A
การมองเห็น ลดลงเป็นสัญญาณอันตรายที่บ่งบอกถึงการกดทับเส้นประสาทตา และมีแนวโน้มสูงที่จะต้องได้รับการรักษาฉุกเฉิน อย่างไรก็ตาม ข้อบ่งชี้ในการผ่าตัดไม่ได้ขึ้นอยู่กับการมองเห็น ลดลงเพียงอย่างเดียว แต่พิจารณาจากขนาดของฝีจาก CT scan ตำแหน่ง อายุ และการตอบสนองต่อการรักษาด้วยยาปฏิชีวนะอย่างครอบคลุม ดูรายละเอียดในส่วนที่ 5 เรื่องการรักษา
เส้นทางการเกิดเซลลูไลติสของเบ้าตา แบ่งออกเป็น 3 เส้นทางหลัก
การแพร่กระจายโดยตรงจากไซนัสอักเสบ : เส้นทางที่พบบ่อยที่สุด รายงานว่า 60-91% ของการติดเชื้อในเบ้าตา ในเด็กเกี่ยวข้องกับไซนัสอักเสบ7, 8) การติดเชื้อแพร่กระจายเข้าสู่เบ้าตา ได้ง่ายผ่านแผ่นกระดูกบาง (lamina papyracea) หลอดเลือดดำที่ไม่มีลิ้นยังมีส่วนในการแพร่กระจายทางกระแสเลือดโดยตรง7) .การติดเชื้อทางกระแสเลือด (ภาวะแบคทีเรียในเลือด) : การติดเชื้อผ่านกระแสเลือดสามารถเกิดขึ้นได้ในผู้ที่มีภูมิคุ้มกันบกพร่องและทารกแรกเกิดการติดเชื้อจากภายนอก : การบาดเจ็บรอบเบ้าตา การผ่าตัดตา หรือการแพร่กระจายโดยตรงจากเนื้อเยื่อข้างเคียง ในผู้ใหญ่ การติดเชื้อทางฟันก็เป็นเส้นทางที่สำคัญเช่นกัน
นอกจากนี้ เส้นทางที่เชื้อโรคเข้าถึงยังรวมถึงการแทรกซึมจากไซนัสอักเสบ การแพร่กระจายย้อนทางจากลิ่มเลือดในโพรงเลือดดำคาเวอร์นัส และการแพร่กระจายจากเยื่อบุตาอักเสบ ภายในสู่เบ้าตา จอประสาทตาตายเฉียบพลัน (การติดเชื้อจอประสาทตา จากไวรัส varicella-zoster) ก็อาจเกิดร่วมกับการติดเชื้อในเบ้าตา ได้
สายพันธุ์แบคทีเรียหลัก : เชื้อสแตฟิโลค็อกคัส ออเรียส (S. aureus ), เชื้อสเตรปโตค็อกคัส ไพโอจีเนส (S. pyogenes ), และเชื้อสเตรปโตค็อกคัส นิวโมเนียอี (S. pneumoniae ) เป็นแบคทีเรียก่อโรคที่เป็นตัวแทนMRSA : มีแนวโน้มเพิ่มขึ้นในปีหลังๆ ในไต้หวัน สัดส่วนของ MRSA เพิ่มขึ้นจาก 14.5% เป็น 37.5% และในออสเตรเลียรายงานที่ 28.6% 1) สายพันธุ์ที่สร้างสารพิษ PVL (Panton-Valentine leukocidin) มีความสัมพันธ์อย่างมากกับการเกิดฝี 1) ผู้มีภูมิคุ้มกันบกพร่อง (HOC; เซลลูไลติสเบ้าตา จากกระแสเลือด) : รูปแบบที่พบได้น้อย อาจเกี่ยวข้องกับเชื้อก่อโรคหลากหลาย เช่น Candida, MRSA, Klebsiella, Enterococcus และรา Zygomycetes 3) ทารกแรกเกิด : ส่วนใหญ่เป็น MS SA (Staphylococcus aureus ที่ไวต่อ methicillin) แต่มักมีภาวะแทรกซ้อน เช่น ภาวะติดเชื้อในกระแสเลือดและเยื่อหุ้มสมองอักเสบ 2) รา (Aspergillus และ Mucor) : เซลลูไลติสเบ้าตา จากราเกิดขึ้นได้ในผู้ป่วยภูมิคุ้มกันบกพร่องและเบาหวาน การวินิจฉัยตั้งแต่เนิ่นๆ มีความสำคัญเนื่องจากพยากรณ์โรคไม่ดี
การติดเชื้อทางเดินหายใจส่วนบน ไซนัสอักเสบ การบาดเจ็บที่ใบหน้า การติดเชื้อทางฟัน และภาวะภูมิคุ้มกันบกพร่อง (รวมถึงการติดเชื้อ HIV) เป็นปัจจัยเสี่ยงหลัก 8)
Pott’s puffy tumor คือฝีใต้เยื่อหุ้มกระดูกและกระดูกอักเสบของกระดูกหน้าผากที่สัมพันธ์กับไซนัสอักเสบหน้าผาก และอาจแสดงเป็นเซลลูไลติสเบ้าตา มีรายงานผู้ป่วยเด็กชายอายุ 12 ปีที่มีฝีใต้เยื่อหุ้มกระดูกในเบ้าตา และบริเวณขมับร่วมกับฝีนอกเยื่อหุ้มสมองในกะโหลกศีรษะ ดังนั้นในกรณีติดเชื้อในเบ้าตา ที่มีอาการบวมหน้าผาก จำเป็นต้องแยกโรคนี้ 10)
Q
ทำไมการติดเชื้อจากไซนัสอักเสบจึงแพร่กระจายไปยังตา?
A
ผนังด้านในของเบ้าตา (lamina cribrosa) บางมากและอยู่ติดกับโพรงอากาศเอทมอยด์ นอกจากนี้ยังมีเส้นเลือดดำที่ไม่มีลิ้น (valveless veins) วิ่งระหว่างโพรงอากาศและเบ้าตา ทำให้การติดเชื้อแพร่กระจายได้ทั้งสองทิศทาง 7) ดังนั้น เอทมอยด์อักเสบจึงสามารถแพร่กระจายโดยตรงเข้าไปในเบ้าตา ได้
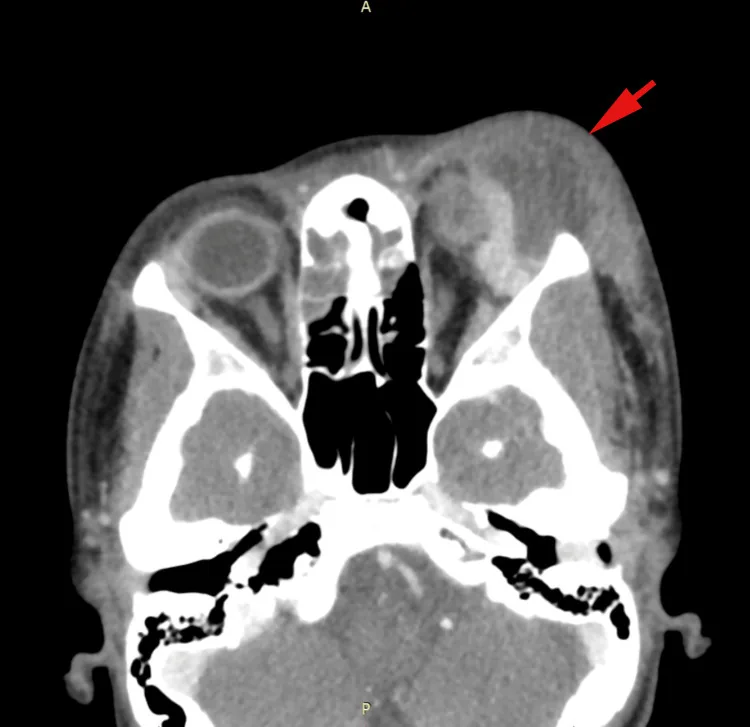
เซลลูไลติสของเบ้าตา: ฝีใต้เยื่อหุ้มกระดูกเบ้าตาซ้าย ร่วมกับความขุ่นในโพรงอากาศเอทมอยด์และโพรงอากาศหน้าผาก (CT scan ฉีดสารทึบรังสี, ภาพแนวขวาง) Celebi TB, Shamulzai A, Dahhan H. Worsening
preseptal cellulitis with an orbital abscess and intracranial extension in a pediatric patient.
Cureus . 2024;16(11):e73772. Figure 1. DOI: 10.7759/cureus.73772. License: CC BY 4.0.
ฝีขนาดใหญ่ใต้เยื่อหุ้มกระดูกเบ้าตา ซ้าย (ลูกศรสีแดง) เบียดลูกตา กล้ามเนื้อเรคตัสด้านบน และต่อมน้ำตา ร่วมกับความขุ่นเกือบสมบูรณ์ (มีหนองคั่ง) ในโพรงอากาศเอทมอยด์และโพรงอากาศหน้าผาก ในภาพ CT scan ฉีดสารทึบรังสีแนวขวาง (ผู้ป่วยเด็ก) สอดคล้องกับลักษณะ CT ของฝีใต้เยื่อหุ้มกระดูก (บริเวณความหนาแน่นต่ำ, ไซนัสอักเสบร่วม, ผลของก้อนต่อลูกตา) ที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
การตรวจ ประโยชน์/ลักษณะ CT scan (ฉีดสารทึบรังสี) ตัวเลือกแรก ประเมินการมีอยู่ ขนาด และตำแหน่งของฝีใต้เยื่อหุ้มกระดูก ประเมินไซนัสอักเสบร่วมด้วยในเวลาเดียวกัน MRI (STIR) ประเมินรายละเอียดของเนื้อเยื่ออ่อน กระดูกอักเสบ และรอยโรคในกะโหลกศีรษะ สามารถตรวจพบกระดูกอักเสบที่ตรวจพบได้ยากด้วย CT อัลตราซาวนด์ B-scan การตรวจเสริมเมื่อต้องการหลีกเลี่ยงการได้รับรังสี
การตรวจ CT เป็นพื้นฐานของการวินิจฉัย แนะนำให้ถ่ายภาพด้วยความหนาชั้น 3 มม. หรือน้อยกว่า รวมถึงภาพแนวโคโรนัล CT ที่ฉีดสารทึบรังสีช่วยให้ระบุฝีใต้เยื่อหุ้มกระดูกและฝีในเบ้าตา ได้ ควรให้ความสนใจเป็นพิเศษกับลักษณะของไซนัสอักเสบใกล้รอยโรค (เยื่อบุโพรงอากาศหนา, ความขุ่นในโพรง)
MRI (โดยเฉพาะ STIR) มีความคมชัดของเนื้อเยื่ออ่อนที่ดีเยี่ยม มีประโยชน์ในการประเมินเนื้อเยื่ออ่อนในเบ้าตา กระดูกอักเสบ และภาวะแทรกซ้อนในกะโหลกศีรษะ8) DWI (ภาพถ่วงน้ำหนักการแพร่) ยังมีประโยชน์ในการยืนยันการเกิดฝี1) .
การตรวจเลือด : ประเมิน WBC, CRP และ procalcitonin (PCT) เพื่อตรวจสอบการอักเสบทั่วร่างกายและติดตามการตอบสนองต่อการรักษาการเพาะเชื้อจากเลือด : อัตราการให้ผลบวกในภาวะเซลลูไลติสของเบ้าตา ทั่วไปอยู่ที่ประมาณ 2–7.9% เท่านั้น แต่ในผู้ที่มีภูมิคุ้มกันบกพร่อง (HOC) สูงถึง 75% 3) การหาลำดับนิวคลีโอไทด์ยุคถัดไป (NGS) : สามารถระบุเชื้อก่อโรคได้ภายใน 48 ชั่วโมง มีประโยชน์แม้ในกรณีที่การเพาะเชื้อแบบปกติทำได้ยาก 3) การตรวจวัดสายตา และรูม่านตา RAPD ) ซึ่งสำคัญต่อการประเมินการกดทับเส้นประสาทตา การตรวจการเคลื่อนไหวของลูกตา
โรคที่ต้องทำการวินิจฉัยแยกโรค ได้แก่:
เซลลูไลติสก่อนผนังกั้น (preseptal cellulitis ) : จำกัดอยู่บริเวณด้านหน้าผนังกั้น ไม่มีตาโปนหรือการเคลื่อนไหวลูกตาผิดปกติ 8) ภาวะอักเสบในเบ้าตา ไม่ทราบสาเหตุ (pseudotumor) : การอักเสบของเบ้าตา ที่ไม่ติดเชื้อ ตอบสนองดีต่อสเตียรอยด์ เนื้องอกในเบ้าตา หรือมะเร็งต่อมน้ำเหลือง9) โรคตาจากต่อมไทรอยด์ หรือ pseudotumor ในเบ้าตา การทะลุของถุงน้ำในโพรงอากาศข้างจมูกเข้าสู่เบ้าตา : ภาวะที่รอยโรคชนิดถุงน้ำจากโพรงอากาศข้างจมูกขยายเข้าไปในเบ้าตา สามารถแยกได้ด้วยภาพถ่ายรังสี
การรักษาเซลลูไลติสของเบ้าตา คือ การรับไว้ในโรงพยาบาลและให้ยาปฏิชีวนะทางหลอดเลือดดำ จำเป็นต้องร่วมมือกับแพทย์โสต ศอ นาสิก และประเมินผลการรักษาโดยการติดตาม CT ซ้ำเพื่อกำหนดขนาดยาและระยะเวลา หากสายตาลดลง การลดความดันภายในเบ้าตา มีความสำคัญ และทำการระบายหนองโดยการผ่าตัดหากจำเป็น
กลุ่มผู้ป่วย ยาที่เลือก เหตุผล การรักษาเริ่มต้นมาตรฐาน เซฟาโลสปอรินรุ่นที่ 3 และอื่นๆ ครอบคลุมกว้าง4, 8) ความเสี่ยง MRSA เพิ่มแวนโคมัยซิน พิจารณาจากการระบาดในพื้นที่1, 8) สงสัยเชื้อไร้ออกซิเจน เมโทรนิดาโซลและอื่นๆ การแพร่กระจายจากฟันหรือในกะโหลกศีรษะ8) ทารกแรกเกิดหรือภูมิคุ้มกันบกพร่อง ขยายสเปกตรัมเป็นรายบุคคล ประสานงานกับผู้เชี่ยวชาญ2, 3)
การเปลี่ยนไปใช้การรักษาทางหลอดเลือดดำแบบผู้ป่วยนอก (OPAT) หรือการรับประทาน จะพิจารณาหลังจากยืนยันว่าไข้ลดลง การอักเสบดีขึ้น และอาการทางตาคงที่ 4, 8)
ข้อบ่งชี้ในการผ่าตัด
ฝีขนาดใหญ่ : หากฝีใต้เยื่อหุ้มกระดูกมีขนาดใหญ่ (เช่น ≥20 มม.) ควรพิจารณาระบายหนองอย่างจริงจัง
ความบกพร่องทางการมองเห็น : หากมีการมองเห็น ลดลงหรือมีรอยโรคของรูม่านตา แบบอเฟอเรนต์ (RAPD บวก) อาจเป็นข้อบ่งชี้ฉุกเฉิน
ไม่ตอบสนองต่อยาปฏิชีวนะ : หากอาการแย่ลงหรือไม่ดีขึ้นหลังการรักษาด้วยยาปฏิชีวนะที่เหมาะสม
การลุกลามเข้าสู่กะโหลกศีรษะ : หากมีการแพร่กระจายไปยังฝีเหนือเยื่อหุ้มสมองหรือฝีในสมอง
เทคนิคการผ่าตัด
FES S (การผ่าตัดไซนัสด้วยกล้องแบบใช้งานได้)1)
การระบายหนองเบ้าตา ภายนอก : การระบายฝีผ่านแผลผ่าตัดภายนอก สามารถใช้ร่วมกับการผ่าตัดส่องกล้อง (แนวทางร่วม) 4)
ความร่วมมือแบบสหสาขา : ความร่วมมือระหว่างโสต ศอ นาสิก จักษุ และศัลยกรรมประสาทเป็นสิ่งจำเป็นในกรณีรุนแรง 4)
ทั้งนี้ ฝีใต้เยื่อหุ้มกระดูกทุกตำแหน่งไม่จำเป็นต้องผ่าตัด หากขนาดฝีเล็ก การมองเห็น ยังคงดี และตอบสนองต่อยาปฏิชีวนะได้ดี สามารถลองรักษาแบบประคับประคองได้
มีการรายงานประโยชน์ของเดกซาเมทาโซนเป็นยาเสริม
AlQahtani และคณะรายงานเด็กอายุ 3 ปีที่ติดเชื้อ MRSA และ Pseudomonas aeruginosa (ฝีใต้เยื่อหุ้มกระดูกขนาด 6.6 มม.) ซึ่งได้รับการรักษาด้วย ceftazidime และ clindamycin ร่วมกับเดกซาเมทาโซน 6 มก. (ทุก 12 ชั่วโมง นาน 3 วัน) จำนวน 3 รอบ ส่งผลให้อาการดีขึ้นอย่างมาก 6)
Heri-Kovacs และคณะรายงานว่าการให้ dexamethasone ทางหลอดเลือดดำ 250 มก./วัน เป็นเวลา 4 วัน มีประสิทธิภาพในกรณีเซลลูไลติสของเบ้าตา หลังการฉีดวัคซีนโควิด-19 ที่ไม่มีไซนัสอักเสบร่วม 5)
การใช้สเตียรอยด์ ต้องพิจารณาตามสถานการณ์ทางคลินิกของผู้ป่วยแต่ละราย และยังไม่มีแนวทางการให้ยามาตรฐานที่กำหนดไว้
ในเซลลูไลติสของเบ้าตา จำเป็นต้องติดตามการมองเห็น ภาวะตาโปน ความดันลูกตา และการเคลื่อนไหวของลูกตาเป็นระยะ แม้หลังจากเริ่มการรักษาแล้ว
ในกรณีรุนแรงที่สงสัย MRSA หรือกรณีที่เพาะเชื้อไม่ขึ้น ควรเริ่มยาปฏิชีวนะครอบคลุมกว้างที่มี vancomycin โดยประจักษ์พยานตั้งแต่แรก
ระยะเวลาให้ยาปฏิชีวนะที่ไม่เพียงพออาจทำให้เกิดการกลับเป็นซ้ำ ต้องกำหนดระยะเวลาอย่างระมัดระวังโดยเฉพาะในทารกแรกเกิดและผู้ที่มีภูมิคุ้มกันบกพร่อง 2, 3)
หากมีการมองเห็น ลดลง ปวดศีรษะมากขึ้น หรือรู้สึกตัวเปลี่ยน ต้องสงสัยภาวะแทรกซ้อนในกะโหลกศีรษะและทำการตรวจภาพทางระบบประสาทฉุกเฉิน
Q
ฝีใต้เยื่อหุ้มกระดูก (SPA) ทุกรายจำเป็นต้องผ่าตัดหรือไม่?
A
ไม่ใช่ SPA ทุกรายที่ต้องระบายหนองด้วยการผ่าตัด หากฝีมีขนาดเล็ก การมองเห็น ยังดี และตอบสนองต่อยาปฏิชีวนะได้ดี สามารถลองรักษาแบบประคับประคองได้ อย่างไรก็ตาม หากมีการมองเห็น ลดลง ความดันลูกตา สูง หรือไม่ตอบสนองต่อยาปฏิชีวนะ ควรพิจารณาระบายหนองด้วยการผ่าตัดอย่างเร่งด่วน
แผ่นกระดูกบาง (lamina papyracea) ซึ่งเป็นพื้นผิวสัมผัสระหว่างเบ้าตา และโพรงอากาศ เป็นแผ่นกระดูกที่บางมากและมีแนวโน้มทะลุได้ง่าย ลักษณะทางกายวิภาคนี้ทำให้การติดเชื้อจากไซนัสเอทมอยด์แพร่กระจายไปยังเบ้าตา ได้ง่าย
มีเส้นเลือดดำที่ไม่มีลิ้น (valveless veins) วิ่งระหว่างโพรงอากาศและเบ้าตา ทำให้การติดเชื้อสามารถแพร่กระจายทางกระแสเลือดได้ทั้งสองทิศทาง 7) การอักเสบของไซนัสฟรอนทัลสามารถแพร่กระจายโดยตรงไปยังช่องเหนือเยื่อหุ้มสมองและภายในกะโหลกศีรษะ 4)
การอักเสบของไซนัสเอทมอยด์และฟรอนทัลแพร่กระจายไปยังใต้เยื่อหุ้มกระดูก พัฒนาจากฝีใต้เยื่อหุ้มกระดูก (Chandler III) ไปเป็นฝีในเบ้าตา (IV) เส้นทางหลักคือการทำลายกระดูกโดยตรงหรือการแพร่กระจายผ่านหลอดเลือดดำอีมิสซารี (emissary veins)
สารพิษ PVL (Panton-Valentine leukocidin) : สารพิษที่ผลิตโดย MRSA ที่ได้จากชุมชน มีความสัมพันธ์อย่างมากกับการทำลายเม็ดเลือดขาวและการเกิดฝี 1) การแพร่กระจายเข้าสู่กะโหลกศีรษะผ่านหลอดเลือดดำที่ไม่มีลิ้น : การติดเชื้อที่ไซนัสหน้าผากลามไปยังเบ้าตา และต่อไปยังช่องเหนือเยื่อหุ้มสมองและภายในสมอง 7) การรุนแรงขึ้นในภาวะภูมิคุ้มกันบกพร่อง (HOC) : ในผู้ที่มีภูมิคุ้มกันบกพร่อง จะเกิดเยื่อบุตาอักเสบ จากเม็ดเลือด (hematogenous orbital cellulitis; HOC) และอาจมีเชื้อฉวยโอกาสหลายชนิดเกี่ยวข้อง 3) การฟื้นตัวจากอัมพาตของกล้ามเนื้อตาอาจใช้เวลานานถึง 18 เดือน 3) พยาธิสภาพจากเชื้อรา : การติดเชื้อในเบ้าตา จาก Aspergillus และ Mucor เกิดขึ้นในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องและเบาหวาน มีการแทรกซึมของเนื้อเยื่ออย่างรวดเร็วและอัตราการเสียชีวิตสูงมากPott’s puffy tumor : ภาวะที่เกิดกระดูกหน้าผากอักเสบและฝีใต้เยื่อหุ้มกระดูกจากไซนัสอักเสบหน้าผาก ลามไปยังเบ้าตา และภายในกะโหลกศีรษะ 10)
ด้วยการวินิจฉัยตั้งแต่เนิ่นๆ และการให้ยาปฏิชีวนะในปริมาณที่เพียงพอ ผู้ป่วยส่วนใหญ่จะหายดี หากเกิดการมองเห็น ลดลง มีความเสี่ยงต่อภาวะแทรกซ้อน ระยะ V ของ Chandler (การอุดตันของโพรงเลือดดำในโพรงสมอง) มีอัตราการเสียชีวิตและภาวะแทรกซ้อนสูง และการติดเชื้อรา (mucormycosis ) มีอัตราการเสียชีวิตสูงมากโดยเฉพาะในผู้ป่วยเบาหวาน
ในการศึกษาย้อนหลังของ Ang และคณะใน 9 ราย ค่ามัธยฐานของระยะเวลาการนอนโรงพยาบาลสำหรับเยื่อบุตาอักเสบ จาก MRSA คือ 13.7 วัน และ 100% ของกรณีจำเป็นต้องได้รับการผ่าตัด 1) สัดส่วนของ MRSA ในเยื่อบุตาอักเสบ แตกต่างกันไปตามภูมิภาค โดยเพิ่มขึ้นในไต้หวันจาก 14.5% เป็น 37.5% 1) การปรับเลือกใช้ยาปฏิชีวนะให้เหมาะสมและการกำหนดแนวทางการรักษาเบื้องต้นที่คำนึงถึง MRSA ที่ผลิต PVL เป็นความท้าทายในอนาคต
Tang และคณะรายงานผู้ป่วย HOC 4 รายในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง และเน้นว่า NGS สามารถระบุเชื้อก่อโรคได้ภายใน 48 ชั่วโมง 3) มีประโยชน์ในการระบุเชื้อก่อโรคหลากหลายชนิดที่ตรวจพบได้ยากด้วยวิธีการเพาะเชื้อแบบดั้งเดิม และสามารถช่วยในการเลือกยาปฏิชีวนะที่เหมาะสม
Heri-Kovacs และคณะรายงานชายอายุ 72 ปีที่เกิดเซลลูไลติสของเบ้าตา (ตาโปน 5 มม., อัมพาตการเคลื่อนไหวของลูกตา) โดยไม่มีไซนัสอักเสบร่วม หลังจากได้รับวัคซีน VeroCell (วัคซีนโควิด-19 ชนิดเชื้อตาย) เข็มที่สอง 9 วัน 5) ได้รับ dexamethasone ทางหลอดเลือดดำ 250 มก./วัน เป็นเวลา 4 วัน และอาการหายไปใน 4 วัน กลไกการเกิดโรคยังไม่ทราบแน่ชัด จำเป็นต้องมีการสะสมผู้ป่วยในอนาคต
Ishak และคณะรายงานกรณีที่ได้รับการรักษาซ้ำๆ ในฐานะ “เซลลูไลติสของเบ้าตา ” โดยเพาะเชื้อไม่พบเชื้อ และสุดท้ายได้รับการวินิจฉัยว่าเป็นมะเร็งต่อมน้ำเหลืองชนิดบีเซลล์ 9) ในเซลลูไลติสของเบ้าตา ที่ดื้อต่อการรักษาหรือกลับเป็นซ้ำ ควรสงสัยเนื้องอกหรือโรคแกรนูโลมาแต่เนิ่นๆ และการตรวจอย่างละเอียดรวมถึงการตัดชิ้นเนื้อเป็นสิ่งจำเป็น
Deng & Shinder รายงานเด็กชายอายุ 12 ปีที่มี Pott’s puffy tumor ซึ่งเกิดจากไซนัสอักเสบที่หน้าผากและแสดงอาการเป็นเซลลูไลติสของเบ้าตา มีฝีใต้เยื่อหุ้มกระดูกในเบ้าตา และบริเวณขมับร่วมกับฝีนอกเยื่อหุ้มสมองในกะโหลกศีรษะ ได้รับการรักษาด้วยยาปฏิชีวนะทางหลอดเลือดดำ + การระบายไซนัสผ่านกล้องส่อง + การระบายฝีนอกเยื่อหุ้มสมองผ่านการเปิดกะโหลกศีรษะ และดีขึ้นหลังจากยาปฏิชีวนะ 6 สัปดาห์ 10) ในกรณีติดเชื้อที่เบ้าตา ที่มีอาการบวมที่หน้าผาก ควรคำนึงถึงภาวะนี้
Ang T, Smith JEH, Maqsood N, et al. Orbital cellulitis caused by methicillin-resistant Staphylococcus aureus: a case series. Int Ophthalmol. 2023;43:2925-2933.
Kulkarni V, Sundaram V, Sameeksha TH. Overwhelming orbital cellulitis in a neonate. BMJ Case Rep. 2023;16(7):e252390. doi:10.1136/bcr-2022-252390. PMID: 37491125.
Tang X, Li H. A rare ocular complication of septicemia: a case series report and literature review. BMC Infect Dis. 2023;23:522. doi:10.1186/s12879-023-08489-1.
Wong SJ, Levi J. Management of pediatric orbital cellulitis: a systematic review. Int J Pediatr Otorhinolaryngol. 2018;110:123-129. doi:10.1016/j.ijporl.2018.05.006. PMID: 29859573.
Heri-Kovacs A, Eibenberger K, Tausch MK, et al. Orbital cellulitis following SARS-CoV-2 vaccination: a case report. Case Rep Ophthalmol. 2022;13:210-214.
AlQahtani DS, Alshahrani OA, Abu AlOla MA, et al. Refractory orbital cellulitis: a management challenge. Saudi J Ophthalmol. 2021;35:261-262.
Torretta S, Guastella C, Marchisio P, et al. Sinonasal-related orbital infections in children: a clinical and therapeutic overview. J Clin Med. 2019;8(1):101. doi:10.3390/jcm8010101. PMID: 30654566.
Tsirouki T, Dastiridou AI, Ibáñez Flores N, et al. Orbital cellulitis. Surv Ophthalmol. 2018;63(4):534-553. doi:10.1016/j.survophthal.2017.12.001. PMID: 29248536.
Ishak F, Siddiqa A, Chaudhry M, et al. B-cell lymphoma masquerading as recurrent orbital cellulitis. Cureus. 2024;16(10):e70759.
Deng W, Shinder R. Pott’s puffy tumor presenting as orbital cellulitis. Ophthalmology. (症例報告: 12歳男児、前頭洞炎→骨膜下膿瘍→硬膜外膿瘍合併例)