急性泪腺炎
病毒性(多为双侧)
腮腺炎病毒:最常见。常与腮腺炎同时发生。
EB病毒(传染性单核细胞增多症):伴有发热、咽痛和淋巴结肿大。
带状疱疹病毒:可能伴有三叉神经第一支区域的皮疹。
细菌性(多为单侧)
葡萄球菌:从局部感染、麦粒肿或外伤扩散。
淋球菌:淋球菌感染的眼部并发症。

泪腺炎(dacryoadenitis)是泪腺发生炎症的疾病总称。泪腺是位于眼眶上壁外侧泪腺窝内的外分泌腺,开口于结膜囊,分泌泪液的水层,是主泪腺。泪腺包括眶部泪腺(较大部分)和睑部泪腺(较小部分),两者的炎症统称为泪腺炎。
泪腺炎大致分为急性泪腺炎和慢性泪腺炎两类。急性泪腺炎又细分为病毒性和细菌性。病毒性中,腮腺炎病毒和EB病毒是代表性病原体,多为双侧发病。细菌性中,葡萄球菌和淋球菌是主要致病菌,由麦粒肿等局部感染或外伤波及所致者多为单侧12。
慢性泪腺炎包括合并白血病、霍奇金病、结核、梅毒、结节病等全身疾病的类型,以及作为IgG4相关眼病亚型发生的IgG4相关泪腺炎34。IgG4相关泪腺炎好发于60岁以后,性别差异不明显。伴有唾液腺(下颌下腺、腮腺)肿胀时称为Mikulicz病,被视为IgG4相关疾病的一个亚型3。
急性泪腺炎在腮腺炎流行期增加。在腮腺炎疫苗接种率持续较低的时期,成人和学龄儿童的腮腺炎泪腺炎可能增加。伴结节病的泪腺炎相对常见,有时在眼科初诊时偶然发现。
泪腺炎是分泌泪液的泪腺(位于眼眶上壁外侧的泪腺窝)的炎症,表现为上眼睑外侧肿胀和压痛。泪囊炎是泪液排出通路中的泪囊(靠近内眼角)的炎症,导致内眼角下方肿胀和疼痛。由于解剖位置和症状出现部位明显不同,可以通过检查进行区分。
急性泪腺炎通常表现为上眼睑外侧突然肿胀和剧烈疼痛。可能伴有发红、发热和眼球突出感。严重炎症可能伴有发热和全身乏力。
慢性泪腺炎主要表现为无痛性眼睑肿胀。通常为双侧性,患者常主诉“双眼上眼睑肿胀”。在IgG4相关病例中,可能同时注意到脸颊或下颌下(唾液腺部位)肿胀。
| 所见项目 | 急性泪腺炎 | 慢性泪腺炎 |
|---|---|---|
| 发病方式 | 急性(数日内) | 缓慢(数周至数月) |
| 患侧 | 病毒性多为双侧 / 细菌性多为单侧 | 多为双侧 |
| 疼痛 | 剧烈(泪腺区压痛) | 原则上无 |
| 发红、肿胀 | 显著(上眼睑外侧) | 轻度至中度 |
| 眼球突出 | 严重炎症时出现 | 通常无 |
| 触及肿块 | 触诊可及肿大的泪腺 | 弹性软至硬肿块 |
| 唾液腺肿胀 | 无 | IgG4相关疾病中合并出现 |
S形上睑下垂(S-shaped ptosis)是急性泪腺炎的特征性表现。只有上眼睑外侧(泪腺部)肿胀,内侧正常,因此上眼睑边缘呈S形曲线。这种形状是由于泪腺位于眼睑外侧所致。
在IgG4相关性泪腺炎中,除了双侧对称性泪腺肿大外,常同时出现下颌下腺和腮腺的无痛性肿大,这是诊断线索(Mikulicz病)。
急性泪腺炎
病毒性(多为双侧)
腮腺炎病毒:最常见。常与腮腺炎同时发生。
EB病毒(传染性单核细胞增多症):伴有发热、咽痛和淋巴结肿大。
带状疱疹病毒:可能伴有三叉神经第一支区域的皮疹。
细菌性(多为单侧)
葡萄球菌:从局部感染、麦粒肿或外伤扩散。
淋球菌:淋球菌感染的眼部并发症。
慢性泪腺炎
全身疾病相关型
白血病、霍奇金病(霍奇金淋巴瘤)
结节病(伴有肺门淋巴结肿大和ACE升高)
结核:抗酸杆菌浸润泪腺
梅毒:梅毒螺旋体全身播散
IgG4相关型
IgG4阳性浆细胞浸润泪腺:对称性肿大、唾液腺肿胀(Mikulicz病)
多见于60岁以后
病毒性泪腺炎的风险
IgG4相关泪腺炎的风险
细菌性泪腺炎的风险
泪腺肿大的原因包括泪腺炎、泪腺肿瘤(多形性腺瘤、腺样囊性癌)和恶性淋巴瘤。伴有急性发红、疼痛时怀疑炎症,但慢性无痛性泪腺肿大时,与肿瘤的鉴别是首要任务。有时需要通过活检进行病理组织学确认。
眼睑的视诊是诊断的基础。确认上眼睑外侧肿胀、发红(急性病例)或弥漫性硬性肿胀(慢性病例)。触诊评估泪腺部位的压痛、肿块的硬度和活动度。急性泪腺炎压痛明显,慢性泪腺炎可触及弹性软至硬的肿块。
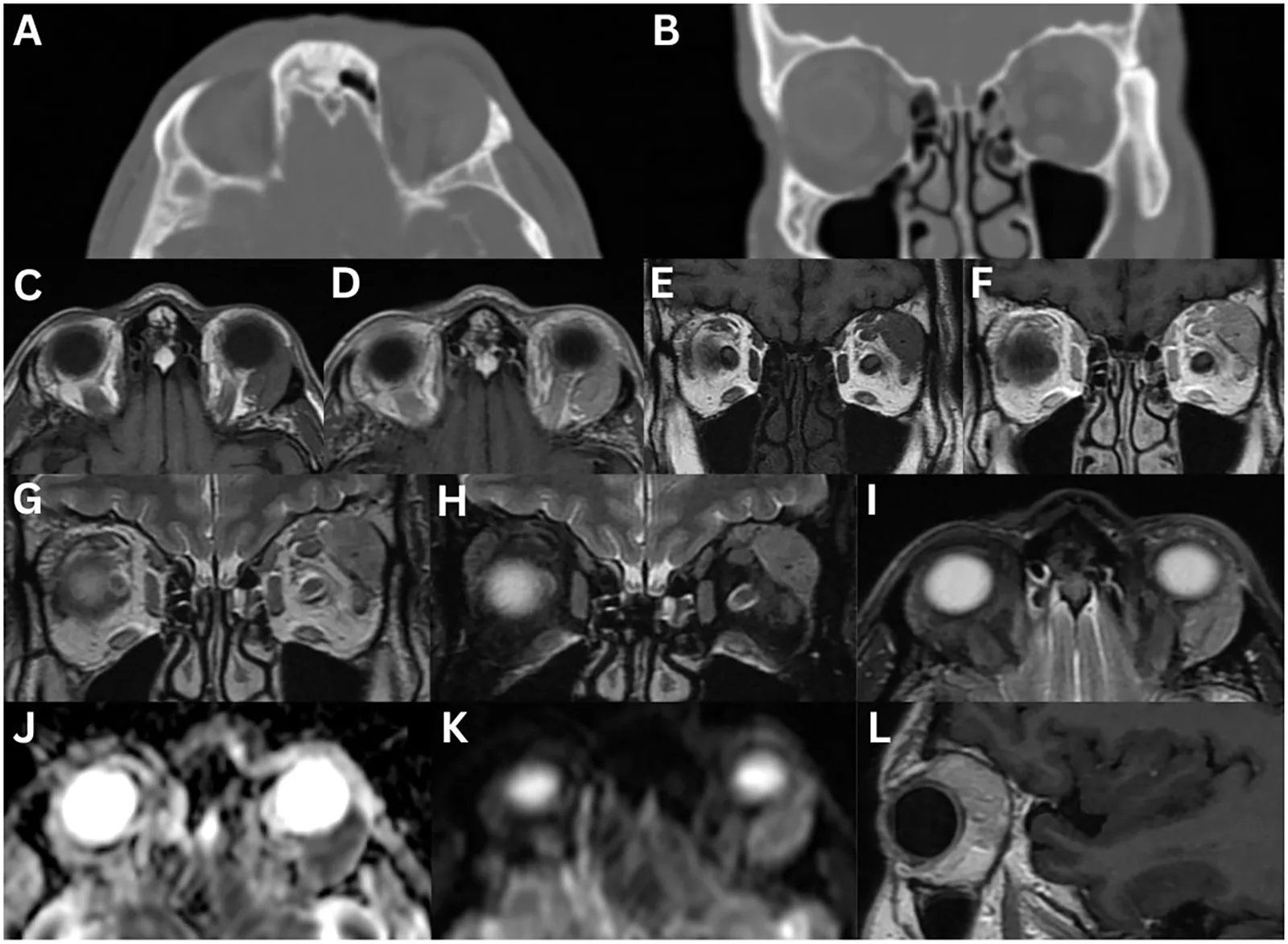
CT检查是评估泪腺肿大和形态的主要检查。鉴别弥漫性还是结节性肿大,并确认有无骨质破坏。骨质破坏时高度怀疑腺样囊性癌。MRI检查软组织分辨率高于CT,可在T2加权像上评估泪腺信号变化。IgG4相关性泪腺炎常表现为均匀的T2低信号。
| 检查项目 | 异常值 | 疑似病态 |
|---|---|---|
| 血清IgG4 | 135mg/dL以上 | IgG4相关眼病(泪腺炎) |
| ACE(血管紧张素转换酶) | 升高 | 结节病 |
| 血涂片(外周血涂片) | 原始细胞/异型淋巴细胞 | 白血病/恶性淋巴瘤 |
| 梅毒血清学检查(RPR、TPHA) | 阳性 | 梅毒性泪腺炎 |
| QuantiFERON/T-SPOT | 阳性 | 结核性泪腺炎 |
| LDH、sIL-2R | 升高 | 恶性淋巴瘤 |
慢性泪腺炎有时需要活检以与恶性肿瘤鉴别。通过活检可病理组织学确认IgG4阳性浆细胞的浸润密度(IgG4阳性细胞≥50个/HPF,IgG4+/IgG+浆细胞比例≥40%),以及是否存在恶性淋巴瘤或腺样囊性癌。2023年修订的IgG4相关性泪腺炎和唾液腺炎诊断标准将组织学IgG4+/IgG+比例阈值调整为0.4以上,IgG4阳性细胞阈值调整为>10个/HPF,并认可使用唇腺活检5。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 泪腺肿瘤(多形性腺瘤) | 无痛性、单侧、质硬肿块、骨重塑(CT) |
| 腺样囊性癌 | 有疼痛、骨破坏、快速增大、CT/MRI显示浸润性 |
| 恶性淋巴瘤 | 无痛性、MRI均匀信号、眼外肌浸润、sIL-2R升高 |
| 眼眶蜂窝织炎 | 急性起病、合并鼻窦炎、全眼眶炎症表现 |
| 结节病 | 双侧肺门淋巴结肿大(胸部X线)、ACE升高 |
注意:不要漏诊恶性肿瘤
即使症状类似慢性泪腺炎,也必须排除泪腺肿瘤。如果出现无痛性、单发、质硬肿块、骨质破坏、快速增大、对抗生素或类固醇无反应,应尽早进行活检。恶性淋巴瘤或腺样囊性癌在组织学确诊后需迅速转诊至相应治疗科室。
急性泪腺炎的治疗
病毒性(腮腺炎病毒、EB病毒)
以对症治疗为主。多数病例在2~4周内自然恢复。
冷敷、镇痛药(对乙酰氨基酚400~500mg,每日3次)
细菌性(葡萄球菌、淋球菌等)
全身使用抗生素是基本治疗。
头孢氨苄(Keflex®)250~500mg,每日4次口服(7~14天)
重症病例:静脉注射头孢曲松等
形成脓肿时:考虑切开引流
慢性泪腺炎的治疗
IgG4相关性泪腺炎
起始泼尼松龙(Predonine®)30mg/日(0.6mg/kg/日)
每2周减量10%。复发时暂停减量,维持当前剂量
全身疾病合并型
结节病:全身类固醇治疗(与呼吸内科协作)
结核:抗结核药物(异烟肼、利福平、吡嗪酰胺等)
梅毒:青霉素类抗菌药(与皮肤科、感染科协作)
疑似恶性肿瘤
活检→病理确诊→迅速转诊至血液科/肿瘤科
| 药物 | 用法用量 | 适应症 |
|---|---|---|
| 对乙酰氨基酚(Calonal®)400~500mg | 每日3次口服 | 急性病毒性泪腺炎(对症治疗) |
| 头孢氨苄(Keflex®)250~500mg | 每日4次口服(7~14天) | 急性细菌性泪腺炎 |
| 泼尼松龙(Predonine®)30mg/日(0.6mg/kg/日) | 每2周减量10% | IgG4相关性泪腺炎 |
泼尼松龙的初始推荐剂量为0.6mg/kg/日(通常为30mg/日)。2~4周后评估疗效,若肿胀缩小,则每2周减量10%。即使达到维持剂量(5~10mg/日),通常也需要长期继续治疗,定期随访对于监测减量过程中的复发至关重要。长期使用类固醇时,需注意糖尿病、骨质疏松、消化性溃疡、白内障、青光眼的发生或加重,并进行定期监测。
对于类固醇抵抗或依赖的病例,可考虑加用免疫抑制剂(如硫唑嘌呤)。也有使用抗CD20抗体(利妥昔单抗)诱导和维持缓解的报道,但需确认保险适用情况。
类固醇疗法通常能获得良好反应,如肿胀缩小,但减量过程中容易复发。需要长期随访和谨慎减量。对于类固醇抵抗的病例,可考虑加用免疫抑制剂。部分患者可获得完全缓解,但维持治疗往往需要长期进行。
病毒性(腮腺炎病毒、EB病毒)急性泪腺炎大多在2~4周内自然恢复。但细菌性病例需要抗生素治疗,若形成脓肿,可考虑切开引流。是否等待自然恢复取决于临床判断是病毒性还是细菌性。
腮腺炎病毒、EB病毒等病原体通过血行或局部途径浸润泪腺实质。直接感染泪腺上皮细胞,炎症细胞因子引起中性粒细胞和淋巴细胞迁移,导致间质水肿。水肿引起的腺组织肿大导致上眼睑外侧隆起(S形眼睑下垂)。自然恢复病例中,炎症在2-4周内消退,腺结构恢复。
在细菌性泪腺炎中,细菌从邻近感染灶(如麦粒肿、外伤、鼻窦炎)扩散,引起急性化脓性炎症。重症病例可形成脓肿,需要切开引流。
淋巴细胞和浆细胞持续浸润腺实质,导致腺组织纤维化和硬化。具有炎性假瘤的特征,有时难以与肿瘤鉴别。
IgG4相关疾病是一种全身性疾病概念,IgG4阳性浆细胞和调节性T细胞浸润各器官,引起纤维化和硬化。在泪腺中,以下病理过程进展。
在结节病中,泪腺组织形成非干酪样上皮样细胞肉芽肿。T细胞和活化的巨噬细胞(上皮样细胞)聚集,形成含有多核巨细胞的肉芽肿。泪腺结节病常单侧起病,逐渐变为双侧4。
IgG4相关性疾病的诊断标准正在国际标准化。除了2019年发布的IgG4相关疾病国际分类标准(ACR/EULAR评分系统)外,2023年修订的IgG4相关泪腺炎和唾液腺炎诊断标准将不对称病变和涉及两个或更少腺体的病例也纳入其中,扩大了诊断范围5。
利妥昔单抗(抗CD20抗体)对类固醇抵抗或依赖的IgG4相关泪腺炎的疗效已在多个病例报告和病例系列中报道,作为未来的治疗选择备受关注3。
泪腺炎后泪液分泌功能障碍(干眼症)的管理是一个临床挑战。当腺实质纤维化进展时,尽管类固醇治疗后腺体肿胀有所改善,但泪液分泌可能无法恢复,需要长期泪液替代治疗。
作为无需活检的微创诊断方法,MRI生物标志物(ADC值、动态增强模式)和血清生物标志物的研究正在推进。未来,可能无需组织诊断即可区分IgG4相关疾病与肿瘤。
Zeppieri M, Patel R, Patel BC. Dacryoadenitis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Apr 6. PMID: 30571005. Bookshelf ID: NBK535384. https://www.ncbi.nlm.nih.gov/books/NBK535384/ ↩
Wai KM, Wolkow N, Yoon MK. Infectious Dacryoadenitis: A Comprehensive Review. Int Ophthalmol Clin. 2022;62(2):71-86. doi:10.1097/IIO.0000000000000412. PMID: 35325911. https://pubmed.ncbi.nlm.nih.gov/35325911/ ↩
Maehara T, Pillai S, Stone JH, Nakamura S. Clinical features and mechanistic insights regarding IgG4-related dacryoadenitis and sialoadenitis: a review. Int J Oral Maxillofac Surg. 2019;48(7):908-916. doi:10.1016/j.ijom.2019.01.006. PMID: 30686634. https://pubmed.ncbi.nlm.nih.gov/30686634/ ↩ ↩2 ↩3 ↩4
Yanardag H, Pamuk ON. Lacrimal gland involvement in sarcoidosis. The clinical features of 9 patients. Swiss Med Wkly. 2003;133(27-28):388-391. doi:10.4414/smw.2003.10125. PMID: 12947527. https://pubmed.ncbi.nlm.nih.gov/12947527/ ↩ ↩2
Kanda M, Nagahata K, Moriyama M, et al. The 2023 revised diagnostic criteria for IgG4-related dacryoadenitis and sialadenitis. Mod Rheumatol. 2025;35(3):542-547. doi:10.1093/mr/roae096. PMID: 39441008. https://pubmed.ncbi.nlm.nih.gov/39441008/ ↩ ↩2