急性涙囊炎の症状

急性涙嚢炎・慢性涙嚢炎
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 急性涙嚢炎・慢性涙嚢炎とは
Section titled “1. 急性涙嚢炎・慢性涙嚢炎とは”涙囊炎(dacryocystitis)は、涙道通過障害により涙囊内で病原微生物が感染を起こした炎症性疾患である。急性涙囊炎と慢性涙囊炎に大別される。
急性涙囊炎は涙囊から周囲組織へ急性化膿性炎症が波及した状態である。激しい疼痛・腫脹・発赤を呈し、眼窩蜂窩織炎(眼窩の深部感染)への進展を来すことがある。慢性涙囊炎は涙囊・鼻涙管の狭窄・閉塞により老廃物・粘液が貯留し、細菌が異常増殖した状態である。慢性的な流涙・眼脂が主症状となる。
新生児涙囊炎は先天性鼻涙管閉塞(CNLDO)に二次感染が加わった病態である。涙石症(るいせきしょう)は涙道内に菌石(きんせき)が形成され、涙小管炎・涙囊炎を繰り返す病態であり、放線菌(Actinomyces)が原因菌として最多である。
後天性鼻涙管閉塞の有症候発症率は30.47/10万人年であり、女性(43.06/10万人年)が男性(18.01/10万人年)の約2.4倍を占める10)。
| 病型 | 病態 | 好発 | 主な症状 |
|---|---|---|---|
| 急性涙囊炎 | 涙囊→周囲への急性化膿性炎症 | 高齢・鼻涙管閉塞既往 | 疼痛・腫脹・発赤 |
| 慢性涙囊炎 | 涙囊・鼻涙管の狭窄→分泌物貯留 | 高齢女性 | 流涙・眼脂・膿逆流 |
| 新生児涙囊炎 | CNLDO+二次感染 | 新生児 | 涙囊部腫脹・粘液膿性眼脂 |
| 涙石症 | 菌石形成→涙道閉塞 | 成人 | 流涙・涙囊炎反復 |
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”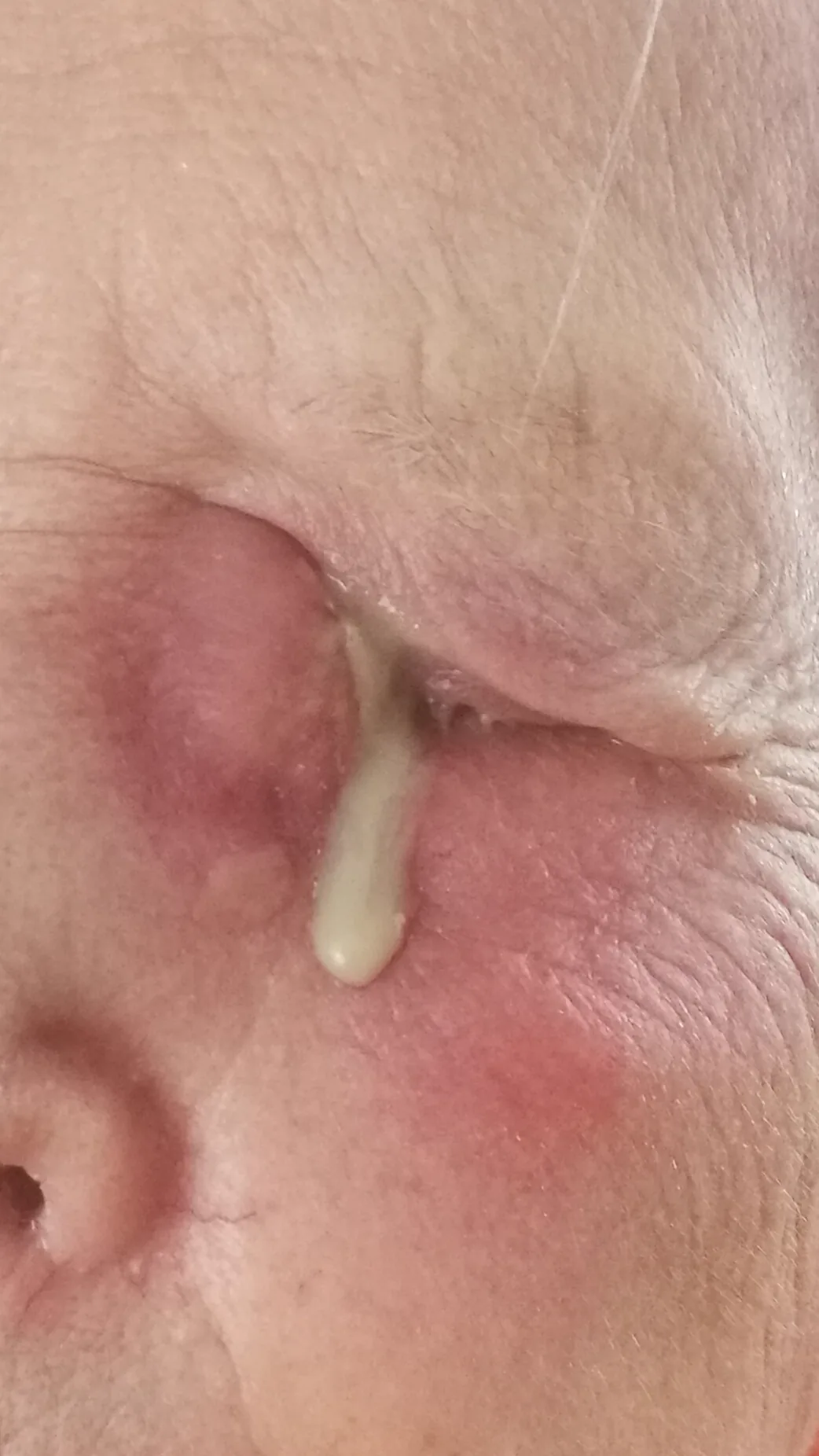
慢性涙囊炎の症状
自覚症状(患者の訴え)
Section titled “自覚症状(患者の訴え)”急性涙囊炎では、目頭の下方(内眼角下方)が突然腫れ上がり、激しい痛みを訴えることが多い。高熱・全身倦怠感を伴うこともある。
慢性涙囊炎では、流涙(涙が止まらない)と目やに(眼脂)が主訴である。「目を押さえると膿のようなものが出る」「繰り返す目の充血が治らない」として来院することが多い。
新生児涙囊炎では、涙囊部の腫脹・粘液膿性眼脂・流涙が認められる。涙囊洗浄や涙囊部圧迫で膿の逆流がみられる。起因菌として黄色ブドウ球菌・インフルエンザ桿菌が多いとの報告がある。
臨床所見(医師が診察で確認する所見)
Section titled “臨床所見(医師が診察で確認する所見)”急性涙囊炎:内眼角下方に著明な発赤・腫脹・圧痛を認める。皮膚の緊満感がある。重症例では眼窩蜂窩織炎に進展し、眼球突出・眼球運動障害が出現する。
慢性涙囊炎:涙囊部に軽度の腫脹を触れる。涙囊圧迫や涙管通水検査により、涙点から膿の逆流が確認される。排出した膿は塗抹鏡検・細菌培養に提出して起因菌同定・薬剤感受性検査を行う。
涙石症:涙囊炎・涙小管炎を反復する。菌石はグラム陽性の枝分かれ糸状菌体として鏡検で確認される。
急性涙囊炎は目頭の下方(内眼角下方)の激しい疼痛・腫脹・発赤で気づくことが多い。慢性涙囊炎は流涙と目やにが持続し、目頭を押すと膿が出る(涙点からの膿逆流)のが特徴的な所見である。新生児では内眼角付近の腫脹と粘液膿性の目やにが主訴となる。
涙囊炎は鼻涙管閉塞のある高齢者に続発することが多い。女性の鼻涙管は解剖学的に細い傾向があり、女性に多い。後天性鼻涙管閉塞の有症候発症率は30.47/10万人年であり、女性(43.06/10万人年)が男性(18.01/10万人年)の約2.4倍である10)。発症率は加齢とともに上昇し、70〜79歳で最高となる10)。人種間(白人・非白人)で有意差はない10)。
新生児涙囊炎は先天性鼻涙管閉塞(CNLDO)の約2〜4%が涙囊炎に移行するとされる。CNLDO自体の自然治癒率は生後12か月で96%と高い3)。先天涙囊瘤(CDC:congenital dacryocystocele)における急性涙囊炎合併率は15.2〜75%に上ると報告されている6)。
プロービングによる治療成績は年齢とともに低下する傾向があり、1歳で80〜90%、2歳で73〜84%、3歳で65〜75%、4〜5歳で63%である5)。
涙囊結石は鼻涙管閉塞症例の7.5%に合併するとされ2)、急性涙囊炎の発症リスクとなる。
4. 診断と検査方法
Section titled “4. 診断と検査方法”視診・触診・涙囊圧迫
涙囊圧迫(Crigler法):内眼角下方の涙囊部を圧迫し、涙点からの膿の逆流を確認する。逆流が認められれば涙囊炎がほぼ確定する
急性期の視診:涙囊部の発赤・腫脹・熱感・圧痛を確認する。眼球突出・眼球運動障害がある場合は眼窩蜂窩織炎への進展を疑う
涙道洗浄・検査
涙道洗浄(涙管通水検査):涙点から生理食塩水を注入し、膿が逆流すれば涙囊炎確定。閉塞部位の特定にも有用
細菌培養・塗抹鏡検:排出した膿を検体として起因菌同定・薬剤感受性試験を行う
涙道内視鏡:涙道内腔の直接観察で閉塞部位・粘膜性状を詳細に評価できる2)
画像検査
CT検査:眼窩・副鼻腔を評価し、眼窩蜂窩織炎への波及を確認する
涙囊造影:造影剤を涙点から注入して閉塞部位を特定する
起因菌スペクトラム
Section titled “起因菌スペクトラム”急性涙囊炎ではグラム陽性菌が最多であり、Staphylococcus aureus(黄色ブドウ球菌)・Streptococcus pneumoniae(肺炎球菌)が代表的な原因菌である3)。慢性涙囊炎では Staphylococcus epidermidis・Corynebacterium spp. 等のグラム陽性菌に加え、Pseudomonas aeruginosa 等のグラム陰性菌も検出される4)。急性涙囊炎では好気性菌が主体であるのに対し、慢性涙囊炎では嫌気性菌の割合が増加する3,4)。
| 菌種 | 急性涙囊炎 | 慢性涙囊炎 |
|---|---|---|
| S. aureus | 最多3) | 検出あり |
| S. pneumoniae | 多い3) | まれ |
| S. epidermidis | 少ない | 多い4) |
| Corynebacterium spp. | 検出あり | 多い4) |
| Pseudomonas spp. | まれ | 検出あり4) |
| 嫌気性菌 | 少ない | 増加3,4) |
涙道内視鏡の解剖
涙石症の診断
Section titled “涙石症の診断”涙石症の起因菌として放線菌が最も多く、嫌気性の Actinomyces が代表的菌種である。グラム染色でグラム陽性の枝分かれを有する糸状の菌体を認めれば診断できる。
- 眼窩蜂窩織炎:急性涙囊炎からの波及。CT・MRIで鑑別
- 涙囊腫瘍:悪性リンパ腫・腺癌。DCR術中の病理検査で腫瘍が1.4%に発見され、そのうち69%が悪性である2)。腫瘤が急速増大する場合は生検が必要
- 皮様囊腫:小児では内眼角付近の腫瘤として鑑別を要する
腫瘍との鑑別—見逃し厳禁
慢性涙囊炎様の症状でも涙囊腫瘍を除外することが重要である。特に腫瘤が急速に増大する場合、抗菌薬投与に反応しない場合は、DCR時または診断的穿刺による生検を行う。
5. 標準的な治療法
Section titled “5. 標準的な治療法”5.1 急性涙囊炎の治療
Section titled “5.1 急性涙囊炎の治療”炎症が拡大しないよう全身および局所への抗菌薬投与を行う。涙囊部の疼痛が強い場合は穿刺排膿(せんしはいのう)を行う。消炎後に根治手術(DCR)を計画する。
抗菌薬治療:
- 抗菌点眼: レボフロキサシン点眼液(1.5%)1日4回、またはトスフロキサシン点眼液(0.3%)1日4回
- 経口抗菌薬: セフジニル 300mg/日 分3、またはアモキシシリン/クラブラン酸配合錠 1回1錠 1日3回(7〜14日間)
- 重症例(眼窩蜂窩織炎波及時): セフトリアキソン 1〜2g/日 点滴静注
消炎後に涙囊炎の根治術として涙囊鼻腔吻合術(DCR)を計画する。排膿のみでは再発するため、涙道の再建が必要である。
5.2 慢性涙囊炎の治療
Section titled “5.2 慢性涙囊炎の治療”慢性涙囊炎は抗菌薬の投与のみでは完治が困難である。根治療法は涙道再建術であり、涙管チューブ挿入術や涙囊鼻腔吻合術(DCR)を要する。慢性涙囊炎の涙管チューブ挿入術(盲目的チューブ留置)の再閉塞率は45〜80%と高い。
DCRは成功率90〜99%を達成する2)。涙道内視鏡下の涙管チューブ挿入術(DEP/SEP法)の成功率はチューブ抜去後1年で70〜87%である2)。涙管チューブ抜去後3,000日の生存率は64%であり、長期の再発リスクがある2)。再発に関わる因子は涙囊炎の既往・長期の罹病期間・長い閉塞距離・男性である2)。
鼻外法DCRと鼻内法DCRは両術式ともに高い成功率を示す4,5)。鼻外法は皮膚切開を要するが直視下操作が可能であり、成功率がやや高い傾向が報告されている5)。鼻内法(経鼻内視鏡下DCR)は皮膚切開不要で整容的に優れる利点がある4)。
| 術式 | 成功率 | 長期成績 | 特徴 |
|---|---|---|---|
| DCR(鼻外法) | 90〜99%2) | 再閉塞率10%以下 | ゴールドスタンダード |
| DCR(鼻内法) | 85〜95%4) | 鼻外法とほぼ同等 | 皮膚切開不要・整容的 |
| 涙道内視鏡下チューブ留置 | 70〜87%(1年)2) | 3,000日で64%2) | 低侵襲・外来処置 |
| 盲目的チューブ留置 | 20〜55% | 再閉塞率45〜80% | 現在は推奨されない |
鼻外法は皮膚切開を行い直視下に吻合する古典的な標準術式で成功率90〜99%。鼻内法は鼻内視鏡下に行い皮膚切開不要で整容的だが、成功率はやや低い報告もある8,9)。近年は術者の習熟度によっては両術式が同等の成績を示すとの報告が増えている。
5.3 新生児涙囊炎の治療
Section titled “5.3 新生児涙囊炎の治療”抗菌薬点眼と涙囊部マッサージを行う。炎症や周囲の腫脹が強ければ抗菌薬の全身投与も行う。改善が得られなければ涙道のプロービングにより鼻涙管の閉塞部を開通させ、膿を排出する。
処方例:
- トスフロキサシン点眼液(0.3%)1日4回
CNLDO自体の自然治癒率は生後12か月で96%と高いため3)、急性涙囊炎合併がなければ抗菌薬点眼と涙囊マッサージで経過観察することが推奨される1)。抗菌点眼薬は眼脂・膿粘液性分泌物の減少効果があるが、治癒率を上げるエビデンスはなく、長期使用は耐性菌リスクがあるため必要時のみ使用する1)。
プロービングの成功率は年齢とともに低下し、1歳で80〜90%、2歳で73〜84%、3歳で65〜75%、4〜5歳で63%である5)。涙道内視鏡下プロービングの治癒率は92.3〜100%と高い1)。生後6〜9か月の片側性CNLDOには外来での即時プロービングが弱く推奨されている(エビデンスC)1)。
先天涙囊瘤(CDC)で急性涙囊炎を合併した場合は早期外科的治療の適応となる6)。
先天性鼻涙管閉塞は生後12か月で96%が自然治癒するため3)、急性涙囊炎合併がなければ抗菌薬点眼と涙囊マッサージで経過観察するのが基本方針である1)。改善がなければプロービングを行う。先天涙囊瘤で急性涙囊炎を合併した場合は早期外科的介入の適応となる6)。
5.4 涙石症の治療
Section titled “5.4 涙石症の治療”菌石を涙道内から残らず除去することが治療の基本である。炎症による疼痛を伴うため、十分な局所麻酔(涙道内麻酔・滑車下神経ブロック)を行う。
- 涙小管菌石: まず涙小管を圧迫し涙点より圧出させる。鋭匙を使用する場合は涙小管上皮の損傷を最小限にするため内壁を愛護的に掻爬する
- 涙囊菌石: 涙道内視鏡を用いて除去する。涙道内視鏡での確認が完全除去に有用である2)
- 抗菌薬の併用: 感受性のある抗菌薬投与を併用する
涙囊結石は鼻涙管閉塞症例の7.5%に合併し、23例中21例は鼻涙管経由で摘出可能であるが、2例はサイズが大きくDCRを要した2)。一回の処置では除去しきれないことが多く、複数回の処置が必要となる場合がある。
5.5 慢性涙囊炎と内眼手術前リスク管理
Section titled “5.5 慢性涙囊炎と内眼手術前リスク管理”慢性涙囊炎は白内障手術等の内眼手術(眼内を操作する手術)の術後眼内炎リスクとなる。内眼手術前には涙道評価を行い、涙囊炎が確認された場合は手術に先立ちDCR等で涙道の正常化を図ることが重要である。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”涙液の排出路は、上涙点・下涙点 → 涙小管(垂直部2mm+水平部8mm)→ 総涙小管 → 涙囊(長さ約12mm)→ 鼻涙管(長さ約12mm)→ 下鼻道の順に連続する。涙囊は骨性涙囊窩(前涙囊稜と後涙囊稜の間)に存在する。鼻涙管下端にはHasner弁(はずなーべん)と呼ばれる粘膜弁がある。このHasner弁の開通不全が先天性鼻涙管閉塞(CNLDO)の主な原因である1)。
急性涙囊炎: 鼻涙管閉塞 → 涙囊内での細菌増殖 → 急性化膿性炎症 → 周囲組織への波及の順に進行する。眼窩蜂窩織炎に進展すると視力・眼球運動に影響を及ぼす。
慢性涙囊炎: 涙道の狭窄 → 老廃物・分泌物の貯留 → 嫌気性細菌の増殖 → 慢性炎症の経過をたどる。慢性炎症が持続することで鼻涙管粘膜の肥厚・線維化が起こり、閉塞が悪化する悪循環に陥る。
涙石症: 放線菌(Actinomyces israelii)が管腔内でコロニー(集落)を形成し、菌石となる。菌石は管腔を閉塞し涙囊炎・涙小管炎を引き起こす。グラム陽性の枝分かれ糸状菌体が特徴的な所見であり、グラム染色で確認できる。
新生児涙囊炎: Hasner弁の不完全開通(先天性鼻涙管閉塞)により涙囊内に分泌物が貯留し、そこへ黄色ブドウ球菌やインフルエンザ桿菌等が二次感染を起こすことで発症する。生後早期の涙囊瘤(先天涙囊瘤)が形成された例では特に急性涙囊炎合併率が高い1,6)。
7. 予後と経過観察
Section titled “7. 予後と経過観察”急性涙囊炎: 適切な抗菌薬投与と必要に応じた穿刺排膿で消炎は得られるが、根治には涙道再建術(DCR)が必要である。消炎のみでは鼻涙管閉塞が残存するため、放置すると急性涙囊炎が再発する。消炎しないまま放置すると涙囊周囲膿瘍に進展し、皮膚瘻孔形成に至る可能性がある。
慢性涙囊炎: DCRの成功率は90〜99%であり2)、適切な時期に手術を行うことで高い治癒率が期待できる。涙道内視鏡下チューブ留置は低侵襲だが、チューブ抜去後3,000日時点での生存率(開存率)は64%であり2)、長期再発リスクを十分に説明することが重要である。再発リスク因子として涙囊炎の既往・長い罹病期間・長い閉塞距離・男性が挙げられる2)。慢性涙囊炎は内眼手術の術後眼内炎リスクとなるため、白内障手術前の涙道評価が重要である。
新生児涙囊炎: CNLDO自体の自然治癒率は生後12か月で96%と高い3)。プロービングによる治癒率は施行時年齢が低いほど高く、1歳未満での施行が望ましい5)。涙道内視鏡下プロービングでは92.3〜100%の高い治癒率が報告されている1)。
涙石症: 菌石を完全除去すれば予後は良好である。ただし1回の処置では除去しきれないことが多く、複数回の処置が必要となる場合がある。
8. 参考文献
Section titled “8. 参考文献”- 先天鼻涙管閉塞診療ガイドライン作成委員会. 先天鼻涙管閉塞診療ガイドライン. 日眼会誌. 2022;126(11):991-1033.
- 日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日眼会誌. 2023;127(10):896-912.
- Mills DM, Bodman MG, Meyer DR, Morton AD 3rd; ASOPRS Dacryocystitis Study Group. The microbiologic spectrum of dacryocystitis: a national study of acute versus chronic infection. Ophthalmic Plast Reconstr Surg. 2007;23(4):302-306.
- Bharathi MJ, Ramakrishnan R, Maneksha V, Shivakumar C, Nithya V, Mittal S. Comparative bacteriology of acute and chronic dacryocystitis. Eye (Lond). 2008;22(7):953-960.
- Kashkouli MB, Kassaee A, Tabatabaee Z. Initial nasolacrimal duct probing in children under age 5: cure rate and factors affecting success. J AAPOS. 2002;6(6):360-363.
- Lueder GT. The association of neonatal dacryocystoceles and infantile dacryocystitis with nasolacrimal duct cysts (an American Ophthalmological Society thesis). Trans Am Ophthalmol Soc. 2012;110:74-93.
- Pediatric Eye Disease Investigator Group. Resolution of congenital nasolacrimal duct obstruction with nonsurgical management. Arch Ophthalmol. 2012;130(6):730-734.
- Karim R, Ghabrial R, Lynch TF, Tang B. A comparison of external and endoscopic endonasal dacryocystorhinostomy for acquired nasolacrimal duct obstruction. Clin Ophthalmol. 2011;5:979-989.
- Tsirbas A, Davis G, Wormald PJ. Mechanical endonasal dacryocystorhinostomy versus external dacryocystorhinostomy. Ophthalmic Plast Reconstr Surg. 2004;20(1):50-56.
- Woog JJ. The incidence of symptomatic acquired lacrimal outflow obstruction among residents of Olmsted County, Minnesota, 1976-2000 (an American Ophthalmological Society thesis). Trans Am Ophthalmol Soc. 2007;105:649-666.
