
कैलेज़ियन
एक नज़र में मुख्य बिंदु
Section titled “एक नज़र में मुख्य बिंदु”1. चालाज़ियन क्या है?
Section titled “1. चालाज़ियन क्या है?”चालाज़ियन एक ऐसी बीमारी है जिसमें टार्सस की वसामय ग्रंथियों, मेइबोमियन ग्रंथियों, के स्राव अवरुद्ध और संचित हो जाते हैं, और उनके अपघटित सामग्री के प्रति विदेशी शरीर प्रतिक्रिया के रूप में क्रोनिक ग्रैनुलोमेटस सूजन उत्पन्न होती है। यह गुहेरी (आंख आना) से मौलिक रूप से भिन्न है क्योंकि यह एक गैर-संक्रामक सूजन है।
मेइबोमियन ग्रंथियां टार्सस के भीतर स्थित वसामय ग्रंथियां हैं जो मेइबम (लिपिड घटक) का स्राव करती हैं, जो अश्रु फिल्म की तेल परत का मुख्य घटक है। उनका स्राव आंसुओं के वाष्पीकरण को रोकता है और नेत्र सतह की स्थिरता में योगदान देता है। जब मेइबोमियन ग्रंथि की वाहिनी अवरुद्ध हो जाती है, तो स्राव वाहिनी में जमा हो जाता है, जो चालाज़ियन गठन का आधार बनता है।
महामारी विज्ञान
Section titled “महामारी विज्ञान”चालाज़ियन बच्चों और वयस्कों दोनों में होता है। बच्चों में पलक की त्वचा (पूर्वकाल पत्ती ऊतक) कमज़ोर होने के कारण, घाव त्वचा की ओर घुसपैठ और फैलने की प्रवृत्ति रखता है।
MGD (मेइबोमियन ग्रंथि शिथिलता) के साथ मजबूत संबंध है, और चालाज़ियन को स्थानीय MGD माना जा सकता है। बहु-घटना या बार-बार होने वाले चालाज़ियन में, सेबोरहाइक डर्मेटाइटिस या रोसैसिया के सह-अस्तित्व पर विचार करें। ये सभी MGD के जोखिम कारक हैं और चालाज़ियन की पुनरावृत्ति में योगदान करते हैं।
2. मुख्य लक्षण और नैदानिक निष्कर्ष
Section titled “2. मुख्य लक्षण और नैदानिक निष्कर्ष”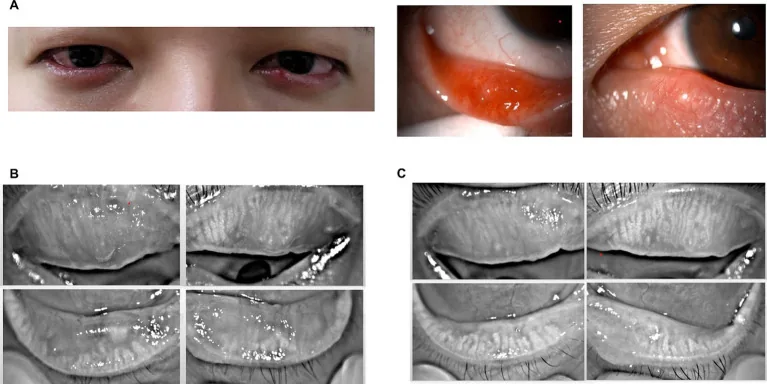
जीर्ण चरण (विशिष्ट रूप)
Section titled “जीर्ण चरण (विशिष्ट रूप)”एक विशिष्ट चालाज़ियन में, पलक की त्वचा के नीचे बाजरे के दाने से लेकर सोयाबीन के आकार का एक कठोर, गोल द्रव्यमान स्पर्श किया जा सकता है। स्थानीय लालिमा और सूजन होती है लेकिन स्वतः दर्द नहीं होता। द्रव्यमान टार्सस में स्थित होता है, गतिहीन होता है, और त्वचा से कोई आसंजन नहीं होता।
तीव्र चरण
Section titled “तीव्र चरण”संक्रमण के साथ तीव्र चरण में, पलक की शोथ, सूजन, लालिमा, लिपिड रिसाव और दर्द देखा जाता है। इस अवस्था में आंतरिक स्टाई से नैदानिक अंतर करना मुश्किल होता है। यदि स्वतः अवशोषण नहीं होता है, तो सूजन और लालिमा कम हो जाती है जबकि पलक के केंद्र में एक दर्द रहित गांठ (जीर्ण ग्रैनुलोमा) बन जाती है।
स्वतः विदरण के मामले
Section titled “स्वतः विदरण के मामले”- कंजंक्टिवा की ओर स्वतः विदरण: पॉलीपॉइड ग्रैनुलोमा कंजंक्टिवा की सतह से बाहर निकलता है
- त्वचा की ओर स्वतः विदरण: दानेदार ऊतक त्वचा की सतह पर उजागर होता है
त्वचा की ओर स्वतः विदरण विशेष रूप से बच्चों में आम है।
जटिलताएँ
Section titled “जटिलताएँ”उपेक्षित चैलेज़ियन में पलक की गंभीर सूजन और विकृति के कारण पीटोसिस (पलक का गिरना) या ट्राइकियासिस (पलकों का अंदर की ओर मुड़ना) हो सकता है।
बच्चों में विशेष बातें
Section titled “बच्चों में विशेष बातें”बच्चों में पलक की त्वचा (पूर्वकाल ऊतक) कमज़ोर होती है, इसलिए ग्रैनुलोमैटस सूजन त्वचा की ओर फैलने की प्रवृत्ति रखती है। यदि गांठ को हटाने में देरी होती है, तो पलक की त्वचा के परिगलन (नेक्रोसिस) का खतरा होता है, इसलिए उचित समय पर उपचार शुरू करना महत्वपूर्ण है।
चैलेज़ियन मेइबोमियन ग्रंथियों के स्राव में रुकावट के कारण होने वाली एक गैर-संक्रामक, दीर्घकालिक ग्रैनुलोमैटस सूजन है। यह पलक की त्वचा के नीचे एक दर्द रहित, कठोर गांठ बनाता है, जिसकी प्रगति अपेक्षाकृत धीमी होती है। दूसरी ओर, स्टाई एक जीवाणु संक्रमण के कारण होने वाली तीव्र पीपयुक्त सूजन है, जो दर्दनाक होती है और तेज़ी से लालिमा और सूजन बढ़ती है। तीव्र चैलेज़ियन और आंतरिक स्टाई के लक्षण समान होने के कारण उनमें अंतर करना मुश्किल हो सकता है, लेकिन दीर्घकालिक अवस्था में दर्द रहित, लोचदार गांठ चैलेज़ियन की विशेषता होती है।
3. वर्गीकरण और प्रकार
Section titled “3. वर्गीकरण और प्रकार”चैलेज़ियन को रोगविज्ञान और पाठ्यक्रम के अनुसार चार प्रकारों में वर्गीकृत किया जाता है।
| प्रकार | मुख्य विशेषताएँ | विभेदक निदान बिंदु |
|---|---|---|
| सामान्य (दीर्घकालिक) चैलेज़ियन | दर्द रहित, कठोर गांठ, लालिमा नहीं | लोचदार, त्वचा से चिपका नहीं |
| तीव्र चैलेज़ियन | दर्द, लालिमा और सूजन के साथ | आंतरिक स्टाई से अंतर करना कठिन |
| स्वतः विघटित होने वाला प्रकार (कंजंक्टिवा की ओर) | पॉलिपॉइड ग्रैनुलोमा का निर्माण | कंजंक्टिवा सतह से ग्रैनुलोमा का उभार |
| स्वतः विघटित होने वाला प्रकार (त्वचा की ओर) | ग्रैनुलोमा त्वचा की सतह पर उजागर | बच्चों में अधिक सामान्य |
सामान्य (पुराना) चेलाज़ियन बिना लालिमा या दर्द के होता है, और इसकी विशेषता एक कठोर, दर्द रहित गांठ है। स्पर्श करने पर यह लोचदार होता है और त्वचा से चिपका नहीं होता।
तीव्र चेलाज़ियन संक्रमण के कारण सूजन के बढ़ने की स्थिति है, जिसमें दर्द, लालिमा और पलक की सूजन होती है। आंतरिक स्टाई से नैदानिक रूप से अंतर करना अक्सर कठिन होता है। तीव्र चरण कम होने पर यह सामान्य चेलाज़ियन में बदल जाता है।
स्वतः विघटित प्रकार में सामग्री स्वतः बाहर निकल जाती है; कंजंक्टिवा की ओर विघटन होने पर पॉलिपॉइड ग्रैनुलोमा बनता है। त्वचा की ओर विघटन विशेष रूप से बच्चों में आम है और पलक की बनावट में विकृति ला सकता है।
4. निदान और जांच के तरीके
Section titled “4. निदान और जांच के तरीके”दृश्य परीक्षण और स्पर्श
Section titled “दृश्य परीक्षण और स्पर्श”पलक की त्वचा के नीचे एक कठोर गांठ महसूस होती है। यह लोचदार होती है और त्वचा से चिपकी नहीं होती। गांठ टार्सस में जुड़ी होती है और गतिहीन होती है, जो इसकी विशेषता है।
पलक उलटना
Section titled “पलक उलटना”पलक को उलटकर कंजंक्टिवा सतह का निरीक्षण किया जाता है। कंजंक्टिवा के उभार और लालिमा की जाँच की जाती है, साथ ही कंजंक्टिवा की ओर विघटन (पॉलिपॉइड ग्रैनुलोमा) की उपस्थिति का मूल्यांकन किया जाता है।
स्लिट लैंप माइक्रोस्कोपी जांच
Section titled “स्लिट लैंप माइक्रोस्कोपी जांच”कॉर्निया पर दबाव के कारण होने वाले दृष्टिवैषम्य और कॉर्नियल उपकला क्षति की डिग्री का आकलन करें। बड़े चेलेज़ियन में कॉर्निया पर दबाव के कारण अनियमित दृष्टिवैषम्य हो सकता है।
विभेदक निदान
Section titled “विभेदक निदान”वसामय ग्रंथि कार्सिनोमा (मेइबोमियन ग्रंथि कार्सिनोमा) से विभेदन — सबसे महत्वपूर्ण
वसामय ग्रंथि कार्सिनोमा को थोड़े समय के अनुवर्तन में चेलेज़ियन से अलग करना बहुत कठिन है। निम्नलिखित लक्षण वसामय ग्रंथि कार्सिनोमा का दृढ़ता से संकेत देते हैं:
- त्वचा या कंजंक्टिवा की सतह असमान और अनियमित वृद्धि पैटर्न
- रक्त वाहिकाओं का असमान व्यास या असामान्य मार्ग
- ऊपरी पलक में अधिक सामान्य (निचली पलक की तुलना में ऊपरी पलक में अधिक होता है)
- वसा की उपस्थिति के कारण पीले-सफेद रंग का दिखना
- चीरा लगाने पर सामग्री मलाईदार नहीं होती, बल्कि पीले-सफेद छोटे दानेदार द्रव्यमान होते हैं
दवा के प्रति प्रतिक्रिया का निरीक्षण करें और निष्कासन के समय अनिवार्य रूप से पैथोलॉजिकल जांच करें।
अन्य विभेदक निदान:
- आंतरिक गुहेरी: तीव्र चेलेज़ियन के समान लक्षण। जीवाणु संक्रमण के कारण तीव्र पीपयुक्त सूजन।
- पलक का रक्तवाहिकार्बुद (गहरा): बच्चों में विभेदन आवश्यक। पारभासी, नीले रंग का द्रव्यमान।
- डैक्रियोसिस्टाइटिस: बच्चों में आंतरिक कैन्थस के पास द्रव्यमान के रूप में विभेदन आवश्यक।
बार-बार होने वाले चेलेज़ियन में MGD (मेइबोमियन ग्रंथि शिथिलता), सेबोरहाइक डर्मेटाइटिस और रोसैसिया के सह-अस्तित्व पर विचार करें। ये MGD के जोखिम कारक हैं और चेलेज़ियन के बहु-घटना और पुनरावृत्ति में योगदान करते हैं। इसके अलावा, ऊपरी पलक में अधिक होने वाले पुनरावृत्त मामलों या पीले-सफेद गैर-एथेरोमेटस सामग्री वाले मामलों में, वसामय ग्रंथि कार्सिनोमा से अंतर करना महत्वपूर्ण है; इसलिए, निष्कासन के समय हमेशा पैथोलॉजिकल जांच करने का दृष्टिकोण आवश्यक है।
5. मानक उपचार
Section titled “5. मानक उपचार”5-1. रूढ़िवादी उपचार
Section titled “5-1. रूढ़िवादी उपचार”गर्म सेक
गर्म पानी में भिगोए हुए तौलिये को पलक पर लगभग 10 मिनट तक दबाएं, फिर पलक की मालिश करें। इसके अलावा, पलक को शैम्पू से साफ करने से न केवल पलक के किनारे के असामान्य स्राव को हटाया जाता है, बल्कि रगड़ने से पलक की मालिश भी होती है, जिससे गर्म सेक का उपचार प्रभाव बढ़ता है। गर्म सेक प्रारंभिक और हल्के चेलेज़ियन के लिए उपयुक्त है।
स्टेरॉयड का स्थानीय इंजेक्शन
- दवा: ट्रायमिसिनोलोन (ट्रायमिसिनोलोन एसीटोनाइड)
- खुराक: 0.25 से 0.1 mL
- प्रशासन मार्ग: पलक की सूजन वाली जगह के नीचे कंजंक्टिवा में इंजेक्शन
- प्रभाव मूल्यांकन: यदि इंजेक्शन के 1-2 सप्ताह बाद गांठ में कमी देखी जाए, तो पुनः इंजेक्शन दें।
प्रारंभिक और हल्के चेलेज़ियन में, गर्म सेक के अलावा स्टेरॉयड इंजेक्शन दिया जाता है। फाइब्रोसिस वाली गांठों पर प्रभाव सीमित होता है। एक मेटा-विश्लेषण (Aycinena et al. 2016, Ophthalmic Plast Reconstr Surg[³]) में, स्टेरॉयड इंजेक्शन की एक बार की सफलता दर लगभग 60% और 1-2 बार में लगभग 72% बताई गई, जबकि चीरा और इलाज (I&C) की एक बार की सफलता दर लगभग 78% और 1-2 बार में लगभग 87% बताई गई, जो दर्शाता है कि शल्य चिकित्सा उपचार प्रतिक्रिया दर और पुनरावृत्ति रोकथाम में बेहतर है। दूसरी ओर, प्राथमिक चेलेज़ियन पर एक यादृच्छिक नियंत्रित परीक्षण (Ben Simon et al. 2011, Am J Ophthalmol[⁴]) में दोनों की प्रभावशीलता में कोई महत्वपूर्ण अंतर नहीं पाया गया, जो बताता है कि मामले की विशेषताओं के अनुसार चयन करना वांछनीय है।
5-2. बच्चों में रूढ़िवादी उपचार
Section titled “5-2. बच्चों में रूढ़िवादी उपचार”बच्चों में सामान्य एनेस्थीसिया की आवश्यकता होती है, इसलिए शल्य प्रक्रिया की सीमा अधिक होती है। अधिकांश मामलों में पहले रूढ़िवादी उपचार का प्रयास किया जाता है।
- एंटीबायोटिक आई ड्रॉप का प्रयास किया जा सकता है।
- स्टेरॉयड आई ड्रॉप प्रभावी हैं, लेकिन अंतर्गर्भाशयी दबाव बढ़ने पर ध्यान देते हुए कम सांद्रता का उपयोग करें।
- बहुविध या बार-बार होने वाले मामलों में, तीव्र चरण से ही एंटीबायोटिक आई ड्रॉप और मौखिक एंटीबायोटिक (सेफेम) का संयोजन करें।
5-3. शल्य चिकित्सा उपचार (चेलेज़ियन हटाना)
Section titled “5-3. शल्य चिकित्सा उपचार (चेलेज़ियन हटाना)”यदि रूढ़िवादी उपचार से सुधार नहीं होता है या गांठ बड़ी है और दिखावट या कार्य को प्रभावित करती है, तो शल्य चिकित्सा द्वारा हटाने का संकेत दिया जाता है।
एनेस्थीसिया
2% लिडोकेन हाइड्रोक्लोराइड (ज़ाइलोकेन®) का उपयोग करके कंजंक्टिवा के नीचे और पलक की त्वचा के नीचे घुसपैठ एनेस्थीसिया दिया जाता है।
ट्रांसकंजंक्टिवल दृष्टिकोण (मानक तकनीक)
त्वचा पर चीरा न लगाने का लाभ है, जिससे त्वचा पर कोई निशान नहीं रहता।
- चेलेज़ियन को चेलेज़ियन क्लैंप से पकड़ें।
- पलक को पलटें ताकि कंजंक्टिवा की सतह दिखे।
- चेलेज़ियन के स्थान की पुष्टि करें।
- गांठ के केंद्र में पलक के किनारे पर लंबवत दिशा में 2-3 मिमी का छोटा चीरा लगाएं।
- जमा हुआ पेस्ट जैसा पदार्थ (वसा और कोशिका विघटन उत्पादों का मिश्रण) बाहर निकलता है।
- धुंध या क्यूरेट से पेस्ट जैसे पदार्थ को खुरच कर निकालें।
- हुक वाली चिमटी और कैंची से बचे हुए कोलेजन फाइबर को पर्याप्त रूप से काटें।
ट्रांसपैल्पेब्रल त्वचीय दृष्टिकोण
यह उन मामलों में चुना जाता है जहां त्वचा की ओर अधिक घुसपैठ हो या स्वतः फटने वाले मामलों में त्वचा के व्यापक उपचार की आवश्यकता हो।
- ब्लेफेरोस्टेट लगाएं
- चैलाज़ियन के पास की त्वचा को पलक के किनारे के समानांतर दिशा में लगभग 1.5-2 सेमी चीरा लगाएं
- चमड़े के नीचे के ऊतक और ऑर्बिक्युलिस मांसपेशी को अलग करें
- गांठ के ठीक ऊपर चैलाज़ियन की पूर्वकाल की दीवार को उजागर करें
- पलक के किनारे के समानांतर चीरा लगाकर अंदर के पेस्ट जैसे पदार्थ को बाहर निकालें
- हुक वाली चिमटी और कैंची से कोलेजन फाइबर का क्यूरेटेज करें
5-4. बाल चिकित्सा सर्जरी में सावधानियां
Section titled “5-4. बाल चिकित्सा सर्जरी में सावधानियां”- बच्चों में पलक की त्वचा (पूर्वकाल लैमिना ऊतक) नाजुक होती है, जिससे ग्रैनुलोमेटस सूजन त्वचा की ओर आसानी से घुसपैठ और फैल सकती है
- गांठ को हटाने में संकोच करने से पलक की त्वचा के परिगलन (नेक्रोसिस) के बढ़ने का जोखिम होता है
- बच्चों में सामान्यतः सामान्य एनेस्थीसिया के तहत सर्जरी की जाती है
- एकाधिक या बार-बार होने वाले मामलों में, तीव्र चरण से ही एंटीबायोटिक आई ड्रॉप और मौखिक एंटीबायोटिक (सेफेम) शुरू करें
निकाले गए नमूने की पैथोलॉजिकल जांच
थोड़े समय के अवलोकन से चैलेज़ियन और वसामय ग्रंथि कार्सिनोमा में अंतर करना कठिन है। निकाले गए ऊतक को हमेशा पैथोलॉजिकल जांच के लिए भेजा जाना चाहिए। विशेष रूप से निम्नलिखित मामलों में वसामय ग्रंथि कार्सिनोमा की संभावना पर विचार करें।
- ऊपरी पलक पर उत्पन्न गांठ
- बार-बार पुनरावृत्ति होने वाले मामले
- ऐसे मामले जहां चीरा लगाने पर सामग्री पेस्ट जैसी न होकर पीले-सफेद छोटे दानों के रूप में हो
प्रारंभिक और हल्के चैलेज़ियन के लिए, गर्म सेक और पलक की मालिश से सुधार हो सकता है। रूढ़िवादी उपचार की सफलता दर लगभग 80% है। गर्म पानी में भिगोए तौलिये को पलक पर लगभग 10 मिनट तक रखें, फिर पलक की मालिश करें। पलक शैम्पू जोड़ने से प्रभाव बढ़ सकता है। हालांकि, रेशेदार गांठों पर रूढ़िवादी उपचार का प्रभाव सीमित होता है और सर्जिकल निष्कासन आवश्यक हो जाता है।
मानक तकनीक ट्रांसकंजंक्टिवल दृष्टिकोण है। 2% लिडोकेन हाइड्रोक्लोराइड के स्थानीय एनेस्थीसिया के तहत, पलक को पलटकर कंजंक्टिवा सतह को उजागर किया जाता है, और गांठ के केंद्र में पलक के किनारे पर लंबवत 2-3 मिमी का छोटा चीरा लगाया जाता है। पेस्ट जैसी सामग्री को धुंध या क्यूरेट से निकाला जाता है, फिर शेष कोलेजन फाइबर को संदंश और कैंची से अच्छी तरह से साफ किया जाता है। त्वचा पर चीरा न लगने से त्वचा पर कोई निशान नहीं रहता। सर्जरी के दौरान दर्द स्थानीय एनेस्थीसिया से कम से कम हो जाता है।
6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र
Section titled “6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र”मेइबोमियन ग्रंथियों का सामान्य कार्य
Section titled “मेइबोमियन ग्रंथियों का सामान्य कार्य”मेइबोमियन ग्रंथियां टार्सल प्लेट में स्थित वसामय ग्रंथियां (एक प्रकार की सेबेशियस ग्रंथि) हैं, जो आंसू फिल्म की तेल परत के मुख्य घटक मेइबम (लिपिड) का स्राव करती हैं। मेइबम आंसू फिल्म की सतह पर एक तेल परत बनाता है, जो आंसुओं के वाष्पीकरण को रोकता है और नेत्र सतह को स्थिर करने में मदद करता है। प्रत्येक पलक में लगभग 20-30 मेइबोमियन ग्रंथियां होती हैं, जो पलक के किनारे पर छोटे छिद्रों से खुलती हैं।
चैलेज़ियन का रोगजनन तंत्र
Section titled “चैलेज़ियन का रोगजनन तंत्र”- मेइबोमियन ग्रंथि की वाहिनी का अवरुद्ध होना (MGD से मजबूत संबंध)
- वाहिनी में स्राव का संचय। मेइबोमियन ग्रंथि स्राव वसा और केराटिन युक्त कोशिका क्षय उत्पादों का मिश्रण है।
- संचित अपक्षयी सामग्री के प्रति विदेशी शरीर प्रतिक्रिया उत्पन्न होना।
- एपिथेलियॉइड कोशिकाओं, बहुकेंद्रकीय विशाल कोशिकाओं और लिम्फोसाइटों के घुसपैठ के साथ पुरानी ग्रैनुलोमैटस सूजन होती है।
- कोलेजन फाइबर बढ़ते हैं, फाइब्रोसिस बढ़ता है और ग्रैनुलोमा (चेलाज़ियन) पूरा होता है।
इस रोग की एक आवश्यक विशेषता यह है कि इस रोगजनन में जीवाणु संक्रमण शामिल नहीं है।
पैथोलॉजिकल हिस्टोलॉजी
Section titled “पैथोलॉजिकल हिस्टोलॉजी”चेलाज़ियन की पैथोलॉजिकल हिस्टोलॉजी में, न्यूट्रोफिल, लिम्फोसाइट और प्लाज्मा कोशिकाओं की घुसपैठ और केशिका प्रसार से युक्त ग्रैनुलेशन ऊतक प्रमुख होता है। कुछ हिस्सों में फोमी मैक्रोफेज और एपिथेलियॉइड कोशिकाएं भी देखी जाती हैं। ग्रैनुलेशन ऊतक के चारों ओर कोलेजन ऊतक से बना संयोजी ऊतक होता है। यह पुराने चेलाज़ियन में महसूस होने वाली कठोर गांठ का हिस्टोलॉजिकल आधार है।
MGD से संबंध
Section titled “MGD से संबंध”चेलाज़ियन को मेइबोमियन ग्रंथि का स्थानीय MGD कहा जा सकता है। सामान्यीकृत MGD की उपस्थिति कई ग्रंथि नलिकाओं के रोधगलन के जोखिम को बढ़ाती है, जिससे कई और आवर्ती चेलाज़ियन होते हैं। सेबोरहाइक डर्मेटाइटिस और रोसैसिया MGD के महत्वपूर्ण जोखिम कारक हैं, और इन सहरुग्णताओं वाले रोगियों में बार-बार चेलाज़ियन होने की संभावना होती है। कई और आवर्ती मामलों में, अंतर्निहित बीमारियों का प्रबंधन भी महत्वपूर्ण है।
इन्फ्रारेड मेइबोग्राफी का उपयोग करते हुए एक संभावित अध्ययन (Li et al. 2020, BMC Ophthalmol[⁵]) ने दिखाया कि चेलाज़ियन ठीक होने के बाद भी, संबंधित स्थान पर मेइबोमियन ग्रंथि का नुकसान बना रहता है, और इसकी सीमा उपचार (रूढ़िवादी बनाम शल्य चिकित्सा) की परवाह किए बिना गांठ के आकार पर निर्भर करती है। इसके अलावा, Hanna et al. (2022, Int Ophthalmol[⁶]) ने बताया कि चेलाज़ियन उच्छेदन सर्जरी के बाद, प्रभावित पलक के समग्र मेइबोमियन ग्रंथि सूचकांक में सुधार होता है, जो सुझाव देता है कि शल्य चिकित्सा MGD सुधार में भी योगदान दे सकती है।
7. पूर्वानुमान और पाठ्यक्रम
Section titled “7. पूर्वानुमान और पाठ्यक्रम”रूढ़िवादी उपचार का पूर्वानुमान
रूढ़िवादी उपचार की सफलता दर अक्सर लगभग 80% बताई जाती है (Wu et al. 2018, Acta Ophthalmol[¹])। हालांकि, फाइब्रोसिस वाली गांठ वाले मामलों में, पलक की कठोरता को पूरी तरह से समाप्त नहीं किया जा सकता है। गर्म सेक और पलक सफाई जारी रखना MGD प्रबंधन के रूप में पुनरावृत्ति को रोकने में भी प्रभावी है (Tashbayev et al. 2024, Curr Eye Res[²])।
शल्य चिकित्सा का पूर्वानुमान
शल्य चिकित्सा का पूर्वानुमान आमतौर पर अच्छा होता है। हालांकि, यदि कोलेजन फाइबर का अपर्याप्त छेदन किया जाता है, तो ऑपरेशन के बाद पलक की कठोरता बनी रह सकती है, जिससे रोगी की शिकायत हो सकती है। पर्याप्त छेदन पोस्टऑपरेटिव परिणामों की कुंजी है।
पुनरावृत्ति के बारे में
यदि अंतर्निहित MGD है, तो पुनरावृत्ति का जोखिम अधिक है। पुनरावृत्ति को रोकने के लिए ऑपरेशन के बाद गर्म सेक और पलक सफाई जारी रखने की सलाह देना महत्वपूर्ण है। कई और आवर्ती मामलों में, सेबोरहाइक डर्मेटाइटिस और रोसैसिया का प्रबंधन भी समानांतर रूप से किया जाना चाहिए।
वसामय ग्रंथि कार्सिनोमा के छूटने का जोखिम
वसामय ग्रंथि कार्सिनोमा से अंतर करने में चूक होने पर पूर्वानुमान खराब होता है। सभी मामलों में निकाले गए नमूनों को पैथोलॉजी जांच के लिए भेजने का रवैया महत्वपूर्ण है। विशेष रूप से ऊपरी पलक, पुनरावृत्ति के मामलों और गैर-एथेरोमा सामग्री वाले मामलों में उच्च सतर्कता आवश्यक है।
बच्चों में सावधानियाँ
त्वचा की ओर घुसपैठ की प्रवृत्ति पर ध्यान दें। सर्जरी के समय में देरी होने पर पलक की त्वचा के परिगलन का खतरा बढ़ जाता है। सामान्य एनेस्थीसिया के तहत सर्जरी आवश्यक है, लेकिन उचित समय पर हस्तक्षेप करने से अच्छे पूर्वानुमान की उम्मीद की जा सकती है।
8. संदर्भ
Section titled “8. संदर्भ”-
Wu AY, Gervasio KA, Gergoudis KN, Wei C, Oestreicher JH, Harvey JT. Conservative therapy for chalazia: is it really effective? Acta Ophthalmol. 2018;96(4):e503-e509. doi:10.1111/aos.13675. PMID: 29338124. PMCID: PMC6047938.
-
Tashbayev B, Chen X, Utheim TP. Chalazion Treatment: A Concise Review of Clinical Trials. Curr Eye Res. 2024;49(2):109-118. doi:10.1080/02713683.2023.2279014. PMID: 37937798.
-
Aycinena ARP, Achiron A, Paul M, Burgansky-Eliash Z. Incision and Curettage Versus Steroid Injection for the Treatment of Chalazia: A Meta-Analysis. Ophthalmic Plast Reconstr Surg. 2016;32(3):220-224. doi:10.1097/IOP.0000000000000483. PMID: 26035035.
-
Ben Simon GJ, Rosen N, Rosner M, Spierer A. Intralesional triamcinolone acetonide injection versus incision and curettage for primary chalazia: a prospective, randomized study. Am J Ophthalmol. 2011;151(4):714-718.e1. doi:10.1016/j.ajo.2010.10.026. PMID: 21257145.
-
Li J, Li D, Zhou N, Qi M, Luo Y, Wang Y. Effects of chalazion and its treatments on the meibomian glands: a nonrandomized, prospective observation clinical study. BMC Ophthalmol. 2020;20(1):278. doi:10.1186/s12886-020-01557-z. PMID: 32652956. PMCID: PMC7353760.
-
Hanna S, Hartstein M, Mukari A, Shor S, Habib G, Hamed Azzam S. Global improvement in meibomian glands after chalazion surgery demonstrated by meibography. Int Ophthalmol. 2022;42(8):2591-2598. doi:10.1007/s10792-022-02307-4. PMID: 35412124.
