เล็กน้อย
ท่าแรกเริ่ม (primary position): ไม่มีการเบี่ยงเบนในแนวตั้ง
เมื่อเหล่เข้า: ไม่มีการเบี่ยงลง (down shoot)
การยกตา: จำกัดเฉพาะในท่าเหล่เข้าเท่านั้น

กลุ่มอาการบราวน์ (Brown syndrome) เป็นรูปแบบหนึ่งของตาเหล่ในแนวตั้งที่การยกตาในท่า adduction ถูกจำกัดหรือทำไม่ได้เนื่องจากความผิดปกติของเอ็นกล้ามเนื้อเฉียงบนและรอก (trochlea) หรือที่เรียกว่า superior oblique tendon sheath syndrome รายงานครั้งแรกในปี ค.ศ. 1950 โดย ดร. ฮาโรลด์ วาลีย์ บราวน์ 1).
การจำกัดการยกตาในท่า adduction มีสาเหตุพื้นฐานจากปัญหาทางกลไกที่เอ็นกล้ามเนื้อเฉียงบนไม่สามารถเลื่อนผ่านรอกได้อย่างราบรื่น ทำให้เอ็นแข็งและยืดหยุ่นไม่ได้
ระบาดวิทยา:
พันธุกรรม:
มีรายงานการถ่ายทอดทางพันธุกรรมแบบ autosomal recessive หรือ autosomal dominant ที่มีความสามารถในการแสดงออกต่ำ 1)
การเกิดในครอบครัวค่อนข้างพบได้ยาก คือประมาณ 1 ใน 20,000 คนเกิด และมีรายงานการถ่ายทอดทางพันธุกรรมแบบ autosomal recessive หรือ autosomal dominant ที่มีความสามารถในการแสดงออกต่ำ 1) ผู้ป่วยส่วนใหญ่เป็นแบบประปราย
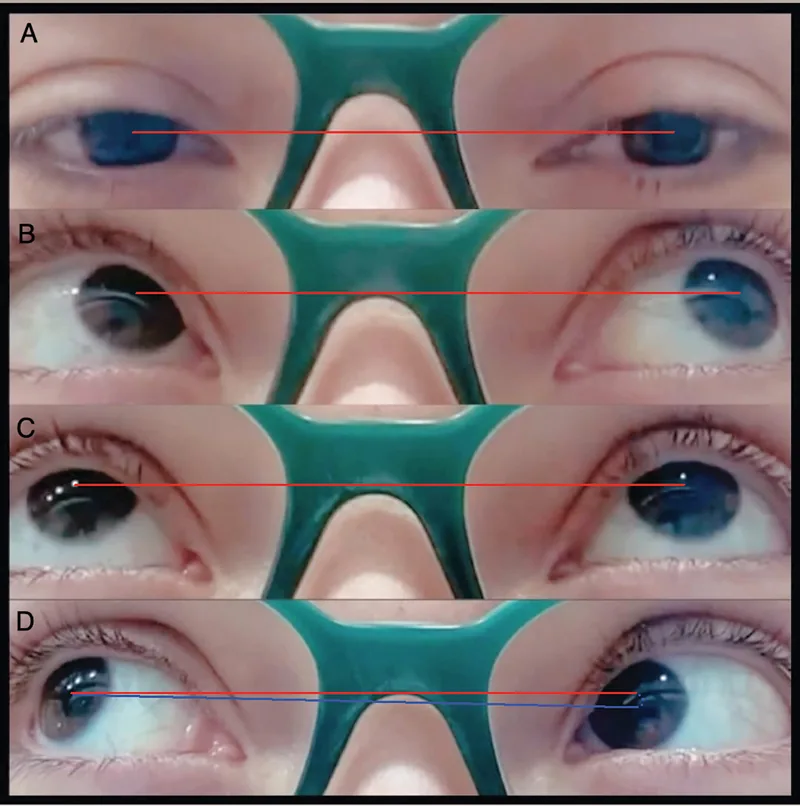
การจำกัดการยกตาในท่าเหล่เข้า (adduction) เป็นลักษณะเฉพาะที่บ่งชี้ของกลุ่มอาการบราวน์ (Brown syndrome)
เล็กน้อย
ท่าแรกเริ่ม (primary position): ไม่มีการเบี่ยงเบนในแนวตั้ง
เมื่อเหล่เข้า: ไม่มีการเบี่ยงลง (down shoot)
การยกตา: จำกัดเฉพาะในท่าเหล่เข้าเท่านั้น
ปานกลาง
ท่าแรกเริ่ม: ไม่มีการเบี่ยงเบนในแนวตั้ง
เมื่อเหล่เข้า: มีการเบี่ยงลง (down shoot)
การยกตา: จำกัดอย่างชัดเจนในท่าเหล่เข้า
รุนแรง
ท่าแรกเริ่ม: มีภาวะตาต่ำ (hypotropia)
เมื่อเหล่เข้า: มีการเบี่ยงลง (down shoot)
ท่าศีรษะผิดปกติ: ร่วมกับการเอียงศีรษะและการหันหน้าอย่างชัดเจน
ลักษณะทางคลินิกที่สำคัญอื่นๆ แสดงไว้ด้านล่าง1).
กลุ่มอาการบราวน์แบ่งเป็นชนิด先天性และ acquired
ด้านล่างเป็นการเปรียบเทียบสาเหตุ
| การจำแนก | สาเหตุหลัก |
|---|---|
| 先天性 (แต่กำเนิด) | เอ็นสั้นลง สูญเสียความยืดหยุ่น รูปร่างรอกผิดปกติ แผ่นพังผืด |
| ภายหลัง - อักเสบ | RA, ข้ออักเสบไม่ทราบสาเหตุในเด็ก, SLE, รอกอักเสบหลัง COVID-19 |
| ภายหลัง - บาดเจ็บ/จากแพทย์ | กระดูกเบ้าตาหัก หลังผ่าตัด หลังผ่าตัดเสริมตาขาว |
แต่กำเนิด:
ความผิดปกติของโครงสร้างของคอมเพล็กซ์เอ็น-รอกของกล้ามเนื้อเฉียงบนเป็นพื้นฐาน 1) พบว่าเอ็นสั้นลง สูญเสียความยืดหยุ่น รอกผิดรูป ปมเอ็น และพังผืด คำอธิบายล่าสุดเสนอว่ามีเส้นใยพังผืด (fibrotic strand) ที่เริ่มจากส่วนหลังของเอ็นกล้ามเนื้อเฉียงบนไปจนถึงบริเวณรอกและมีจุดเกาะเดียวกัน 1) นอกจากนี้ยังมีรายงานความสัมพันธ์กับความผิดปกติแต่กำเนิดของการควบคุมเส้นประสาทสมอง (CCDDs)
มีรายงานว่าการยืดออกของระยะ ZT (ระยะห่างระหว่างวงแหวน Zinn และรอก) สัมพันธ์กับการเกิดกลุ่มอาการบราวน์ ในเด็กปกติ 12 คน ค่าเฉลี่ย 37.1±1 มม. (35.8–38.7 มม.) ในขณะที่ผู้ป่วยกลุ่มอาการบราวน์มีค่าเฉลี่ย 41.2 มม. 6)
ที่เกิดขึ้นภายหลัง:
ควรสังเกตว่าโรคกล้ามเนื้ออ่อนแรงชนิดตา (ocular myasthenia gravis) เพิ่งมีรายงานว่ามีลักษณะคล้ายกลุ่มอาการบราวน์ (แอนติบอดีต่อตัวรับ AChR บวก) 3) และควรรวมไว้ในการวินิจฉัยแยกโรค
ทั้งในผู้ใหญ่และเด็ก มีรายงานการเกิดกลุ่มอาการบราวน์จากรอกอักเสบหลังการติดเชื้อ COVID-19 5)8) MRI ยืนยันการบวมของปลอกเอ็นกล้ามเนื้อเฉียงบนและการเพิ่มความเข้มของแกโดลิเนียม และดีขึ้นด้วยการให้คอร์ติโคสเตียรอยด์ทั้งระบบ สามารถเกิดขึ้นได้แม้ในกรณีที่ไม่มีกลุ่มอาการอักเสบหลายระบบ
การวินิจฉัยขึ้นอยู่กับประวัติโรคและอาการแสดงทางคลินิก เป็นการวินิจฉัยทางคลินิกพื้นฐาน 1).
วิธีการตรวจหลัก:
การวินิจฉัยทางภาพ:
ประเด็นสำคัญในการวินิจฉัยแยกโรค:
| โรค | FDT | ลักษณะเฉพาะ |
|---|---|---|
| อัมพาตกล้ามเนื้อเฉียงล่าง | ลบ | SO overaction, ตาเหล่ชนิด A |
| อัมพาตของกล้ามเนื้อลีเวเตอร์คู่ | บวกทั้งในการหุบและกาง | จำกัดการยกในทุกทิศทาง |
| กระดูกเบ้าตาหัก | บวกทั้งในการหุบและกาง | ประวัติการบาดเจ็บ / ความรู้สึกใต้เบ้าตาลดลง |
| โรคกล้ามเนื้ออ่อนแรงชนิดร้าย (Myasthenia gravis) | ลบ (ลักษณะแบบจำกัด) | แอนติบอดี AChR บวก 3) |
การซักประวัติครอบครัวก็มีความสำคัญเพื่อแยก BS ที่เป็น familial 1)
ในกลุ่มอาการบราวน์แต่กำเนิด การสังเกตอาการเป็นทางเลือกแรก การฟื้นตัวเองเกิดขึ้นได้ถึง 75-80% ดังนั้นหลักการคือไม่รีบผ่าตัด 1)
คอร์ติโคสเตียรอยด์มีประสิทธิภาพในกลุ่มอาการบราวน์ชนิดอักเสบที่ได้มา
พิจารณาการผ่าตัดในกรณีต่อไปนี้ 1):
การยืดเอ็นกล้ามเนื้อ
วิธีซิลิโคนเอ็กซ์แพนเดอร์ (วิธีไรท์): ดีขึ้นอย่างเห็นได้ชัดใน 3 ใน 4 ราย ยืดเอ็น SO ออก 10 มม.
การยืดเอ็นแบบ Z-plasty: ทำในกรณี BS ทวิภาคีแบบต่อเนื่องด้วยไหม Mersilene 5-0 หากไม่เพียงพอ ให้เปลี่ยนเป็นการตัดเอ็นทั้งหมด 6)
ข้อดีคือลดความเสี่ยงของอัมพาตกล้ามเนื้อเฉียงบนจากการรักษา
การตัดเอ็นออก
การตัด/ตัดเอ็น SO (tenectomy): การศึกษาย้อนหลังใน 38 รายพบว่าเป็นการผ่าตัดครั้งแรกที่มีประสิทธิภาพมากที่สุด อัตราการหายของ AHP 81.5% 1)
มีความเสี่ยงของอัมพาตกล้ามเนื้อเฉียงบนจากการรักษาเนื่องจากการแก้ไขมากเกินไป จำเป็นต้องติดตามอย่างระมัดระวังหลังผ่าตัด
เทคนิคการผ่าตัดอื่นๆ
การยืดเอ็น SO โดยการแบ่ง: ดีขึ้นอย่างมีนัยสำคัญในภาวะตาต่ำและข้อจำกัดในการยกตาใน 15 ราย BS รุนแรง 1) การศึกษาย้อนหลัง 20 ราย: แก้ไขมากเกินไป 2 ราย (10%)
การทำให้เอ็น SO บางลง: ได้ผลใน 21 ตาที่มีเอ็น SO หนา 1)
การผ่าตัดแก้ไข BS ที่เกิดจากการรักษา: กรณีที่ปลดปล่อย SO complex โดยการจัดตำแหน่งตาข่ายไทเทเนียมใหม่หลัง ORIF กระดูกเบ้าตาหัก 4)
ในกรณีที่มีมาแต่กำเนิด พบว่ามีการดีขึ้นเองได้ถึง 75-80% ดังนั้นการสังเกตอาการโดยไม่รีบผ่าตัดจึงเป็นแนวทางพื้นฐาน 1) ในกรณีที่เกิดขึ้นภายหลังโดยไม่ทราบสาเหตุ มีรายงานการหายเป็นปกติสมบูรณ์ 30% อย่างไรก็ตาม ในกรณีรุนแรง (ตาเหล่ลงในท่ามองตรง, ศีรษะเอียงผิดปกติอย่างชัดเจน) ควรพิจารณาผ่าตัด
หลังการตัดหรือตัดเอ็นกล้ามเนื้อเฉียงบน (SO) อาจเกิดอัมพาตของกล้ามเนื้อเฉียงบนจากการรักษาได้ การยืดเอ็น (วิธีซิลิโคนเอ็กซ์แพนเดอร์หรือวิธีกรีดรูปตัว Z) เชื่อว่าสามารถลดความเสี่ยงนี้ได้ และในระยะหลังมักเลือกใช้วิธีการยืดเอ็น 1) หลังผ่าตัดจำเป็นต้องสังเกตอาการอย่างระมัดระวัง
ความผิดปกติของคอมเพล็กซ์เอ็นกล้ามเนื้อเฉียงบนและรอกเป็นกลไกหลักของกลุ่มอาการบราวน์ 1)
พื้นฐานทางคัพภวิทยา:
ในการศึกษาของ Sevel แสดงให้เห็นว่ากล้ามเนื้อเฉียงบน เอ็น และรอกเจริญมาจากเนื้อเยื่อมีเซนไคม์เดียวกัน 1) การค้นพบนี้อธิบายถึงแนวทางธรรมชาติของกลุ่มอาการบราวน์แต่กำเนิดที่ค่อยๆ ดีขึ้นตามการเจริญเติบโต นอกจากนี้ยังมีการเสนอความสัมพันธ์กับความผิดปกติแต่กำเนิดของการควบคุมประสาทสมอง (CCDDs) แต่หลายกรณีไม่มีข้อจำกัดในการกดตาเมื่อหุบตาเข้า จึงไม่สามารถอธิบายได้ทุกกรณี 1)
สมมติฐานเส้นใยพังผืด:
ในสมมติฐานล่าสุด เสนอว่ามีเส้นใยพังผืดที่เริ่มจากส่วนหลังของเอ็น SO ไปจนถึงบริเวณรอกและมีจุดเกาะเดียวกันกับเอ็น SO 1) ความแปรผันของตำแหน่งเกาะสามารถอธิบายได้ไม่เพียงแต่ข้อจำกัดในการยกตาขึ้นเมื่อหุบตาแบบปกติ แต่ยังรวมถึงรูปแบบการยกตาผิดปกติด้วย
สมมติฐานระยะ ZT ยาวขึ้น:
มีการเสนอกลไกที่ระยะ ZT (ระยะห่างระหว่างวงแหวนซินน์และรอก) ที่ยาวขึ้นทำให้รอกเคลื่อนไปข้างหน้า เพิ่มแรงดึงบนเอ็น SO ที่กลับด้าน และขัดขวางการหดตัวแบบกล้องโทรทรรศน์ 6) ระยะ ZT ของผู้ป่วย (41.2 มม.) ยาวกว่าอย่างมีนัยสำคัญเมื่อเทียบกับเด็กปกติ (37.1 ± 1 มม.)
กลไกที่เกี่ยวข้องกับโควิด-19:
กลไกที่พิจารณารวมถึงการบุกรุกโดยตรงของไวรัสเข้าสู่กล้ามเนื้อโครงร่างผ่านตัวรับ ACE2 หรือความเป็นพิษต่อกล้ามเนื้อผ่านระบบภูมิคุ้มกันที่เกิดจากการปล่อยไซโตไคน์ และการกระตุ้นภูมิต้านทานตนเอง 5) การเริ่มมีอาการประมาณ 3 สัปดาห์หลังการติดเชื้อสอดคล้องกับการตอบสนองแบบปฏิกิริยา
มีรายงานใหม่ว่าโรคกล้ามเนื้ออ่อนแรงชนิดร้ายชนิดตา (ocular myasthenia gravis) สามารถแสดงอาการคล้ายกลุ่มอาการบราวน์ (Brown syndrome) 3) มีการเสนอว่าการปิดกั้นตัวรับ AChR ทำให้เกิดอาการคล้ายตาเหล่แบบจำกัด (restrictive strabismus) และชี้ให้เห็นถึงความจำเป็นในการรวมโรคกล้ามเนื้ออ่อนแรงชนิดร้ายในการวินิจฉัยแยกโรคในผู้ป่วยกลุ่มอาการบราวน์ที่มีตาเหล่ในแนวตั้ง
จากรายงานผู้ป่วยกลุ่มอาการบราวน์ชนิดไม่ต่อเนื่องและกลับเป็นซ้ำ (เด็กชายอายุ 5 ปีที่หายเองตามธรรมชาติภายในหนึ่งวัน) ได้มีการเสนอทฤษฎีใหม่สองทฤษฎี 7)
Shilo และคณะ (2022) เสนอทฤษฎีใหม่สองทฤษฎี: “ทฤษฎีการยืด” (การยืดซ้ำๆ ของเอ็นกล้ามเนื้อเฉียงบนที่สั้นแต่กำเนิดทำให้ปลอกเอ็นหนาขึ้น → เอ็นอักเสบชนิดตีบ) และ “ทฤษฎีการหลีกเลี่ยง” (อาการปวดเฉียบพลัน → หลีกเลี่ยงการเคลื่อนไหวลูกตา → ลดการยืดของเอ็น → การหายเองอย่างรวดเร็ว) 7)
เกี่ยวกับความสัมพันธ์ระหว่างระยะ ZT และการเกิดกลุ่มอาการบราวน์ คาดว่าจะมีการตรวจสอบเพิ่มเติมโดยการศึกษาไปข้างหน้าในอนาคต 6) คาดว่าจะใช้เป็นตัวบ่งชี้ทำนายการเกิดกลุ่มอาการบราวน์แต่กำเนิด