Nhẹ
Tư thế nguyên phát: Không có lệch dọc
Khi khép mắt: Không có lệch xuống dưới (down shoot)
Nâng mắt: Chỉ hạn chế ở tư thế khép

Hội chứng Brown (Brown syndrome) là một dạng lác đứng trong đó việc nâng mắt ở tư thế khép bị hạn chế hoặc không thể thực hiện được do bất thường của gân cơ chéo trên và ròng rọc. Còn được gọi là hội chứng bao gân cơ chéo trên (superior oblique tendon sheath syndrome). Lần đầu tiên được báo cáo vào năm 1950 bởi Tiến sĩ Harold Whaley Brown 1).
Sự hạn chế nâng mắt ở tư thế khép về cơ bản là do vấn đề cơ học khi gân cơ chéo trên không trượt trơn tru qua ròng rọc, dẫn đến tình trạng gân trở nên cứng và không đàn hồi.
Dịch tễ học:
Di truyền:
Có báo cáo về di truyền lặn nhiễm sắc thể thường hoặc di truyền trội nhiễm sắc thể thường với độ thâm nhập thấp 1).
Khởi phát gia đình tương đối hiếm, với tỷ lệ 1 trên 20.000 ca sinh, và đã được báo cáo là di truyền lặn nhiễm sắc thể thường hoặc di truyền trội nhiễm sắc thể thường với độ thâm nhập thấp 1). Phần lớn các trường hợp là lẻ tẻ.
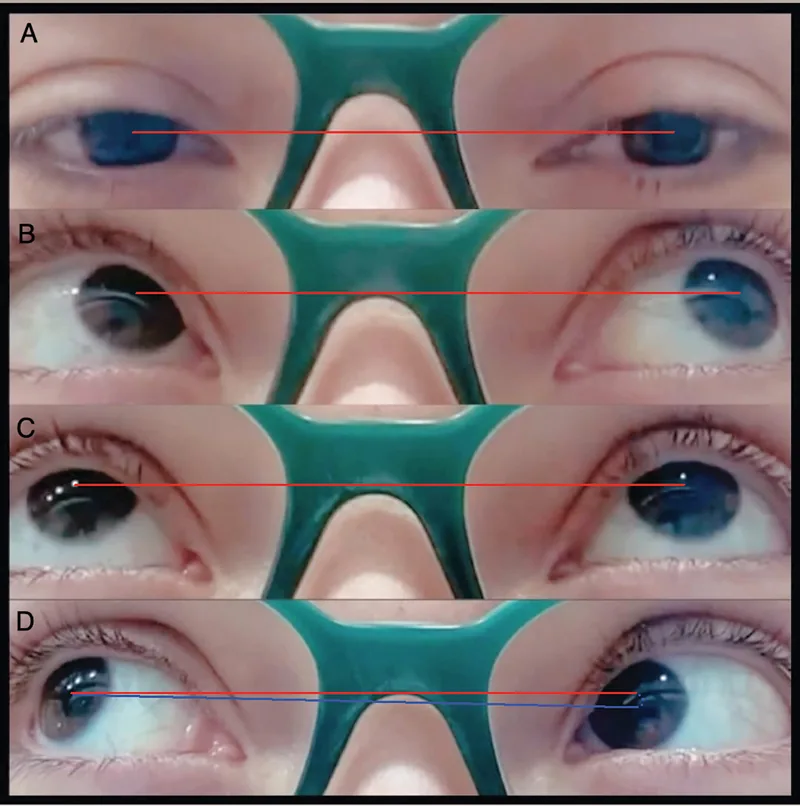
Hạn chế nâng mắt ở tư thế khép là dấu hiệu xác định của hội chứng Brown.
Nhẹ
Tư thế nguyên phát: Không có lệch dọc
Khi khép mắt: Không có lệch xuống dưới (down shoot)
Nâng mắt: Chỉ hạn chế ở tư thế khép
Trung bình
Tư thế nguyên phát: Không có lệch dọc
Khi khép mắt: Có lệch xuống dưới (down shoot)
Nâng mắt: Hạn chế rõ rệt ở tư thế khép
Nặng
Tư thế nguyên phát: Có nhược thị (hypotropia)
Khi khép mắt: Có lệch xuống dưới (down shoot)
Tư thế đầu bất thường: Kèm nghiêng đầu rõ rệt và xoay mặt
Các dấu hiệu lâm sàng quan trọng khác được trình bày dưới đây1).
Hội chứng Brown được chia thành bẩm sinh và mắc phải.
Dưới đây là so sánh các nguyên nhân.
| Phân loại | Nguyên nhân chính |
|---|---|
| Bẩm sinh | Rút ngắn gân, mất độ đàn hồi, dị dạng ròng rọc, dải xơ |
| Mắc phải - Viêm | Viêm khớp dạng thấp, viêm khớp tự phát thiếu niên, lupus ban đỏ hệ thống, viêm ròng rọc sau COVID-19 |
| Mắc phải - Chấn thương/Do điều trị | Gãy xương ổ mắt, sau phẫu thuật, sau phẫu thuật độn củng mạc |
Bẩm sinh:
Bất thường cấu trúc của phức hợp gân-ròng rọc cơ chéo trên là cơ bản 1). Ghi nhận gân bị ngắn lại, mất tính đàn hồi, dị dạng ròng rọc, nốt gân và xơ hóa. Giải thích mới nhất cho rằng có sự tồn tại của một dải xơ (fibrotic strand) bắt nguồn từ phần sau gân cơ chéo trên đến vùng ròng rọc và có cùng điểm bám 1). Mối liên quan với các rối loạn bẩm sinh về chi phối thần kinh sọ (CCDDs) cũng đã được báo cáo.
Có báo cáo cho rằng sự kéo dài khoảng cách ZT (khoảng cách từ vòng Zinn đến ròng rọc) có liên quan đến sự xuất hiện của hội chứng Brown. Ở 12 trẻ em bình thường, trung bình là 37,1±1 mm (35,8–38,7 mm), trong khi ở bệnh nhân hội chứng Brown là 41,2 mm 6).
Mắc phải:
Cần lưu ý rằng bệnh nhược cơ mắt gần đây đã được báo cáo có biểu hiện giống hội chứng Brown (kháng thể thụ thể AChR dương tính) 3) và cần được đưa vào chẩn đoán phân biệt.
Ở cả người lớn và trẻ em, đã có báo cáo về sự xuất hiện của hội chứng Brown do viêm ròng rọc sau nhiễm COVID-19 5)8). MRI xác nhận sưng bao gân cơ chéo trên và ngấm thuốc gadolinium, và cải thiện khi dùng corticosteroid toàn thân. Có thể xảy ra ngay cả ở những trường hợp không có hội chứng viêm đa hệ thống.
Chẩn đoán dựa trên tiền sử bệnh và các dấu hiệu lâm sàng, là chẩn đoán lâm sàng cơ bản 1).
Các phương pháp xét nghiệm chính:
Chẩn đoán hình ảnh:
Các điểm chính trong chẩn đoán phân biệt:
| Bệnh | FDT | Dấu hiệu đặc trưng |
|---|---|---|
| Liệt cơ chéo dưới | Âm tính | Cơ chéo trên hoạt động quá mức, Lác chữ A |
| Liệt cơ nâng kép | Dương tính cả khi khép và dạng | Hạn chế nâng lên mọi hướng |
| Gãy xương ổ mắt | Dương tính cả khi khép và dạng | Tiền sử chấn thương / giảm cảm giác dưới ổ mắt |
| Nhược cơ | Âm tính (dạng hạn chế) | Kháng thể AChR dương tính 3) |
Tiền sử gia đình cũng quan trọng để loại trừ BS gia đình 1).
Trong hội chứng Brown bẩm sinh, theo dõi là lựa chọn đầu tiên. Cải thiện tự nhiên xảy ra ở 75-80% trường hợp, do đó nguyên tắc là không vội phẫu thuật 1).
Corticosteroid có hiệu quả trong hội chứng Brown viêm mắc phải.
Phẫu thuật được xem xét trong các trường hợp sau 1):
Kéo dài gân
Phương pháp túi giãn silicone (Phương pháp Wright): Cải thiện rõ rệt ở 3/4 trường hợp. Kéo dài gân SO thêm 10 mm.
Phẫu thuật kéo dài bằng đường rạch chữ Z: Thực hiện trên trường hợp BS hai bên tuần tự bằng chỉ Mersilene 5-0. Nếu không đủ, chuyển sang cắt gân hoàn toàn 6).
Ưu điểm là giảm nguy cơ liệt cơ chéo trên do điều trị.
Phẫu thuật cắt bỏ gân
Cắt/ cắt bỏ gân SO (tenectomy): Nghiên cứu hồi cứu trên 38 trường hợp cho thấy là phẫu thuật đầu tiên hiệu quả nhất. Tỷ lệ mất AHP 81,5% 1).
Có nguy cơ liệt cơ chéo trên do điều trị vì chỉnh quá mức. Cần theo dõi cẩn thận sau phẫu thuật.
Các kỹ thuật phẫu thuật khác
Kéo dài gân SO bằng cách chia tách: Cải thiện đáng kể tình trạng lác dưới và hạn chế nâng lên ở 15 trường hợp BS nặng 1). Nghiên cứu hồi cứu 20 trường hợp: chỉnh quá mức ở 2 trường hợp (10%).
Làm mỏng gân SO: Hiệu quả trên 21 mắt có gân SO dày 1).
Phẫu thuật chỉnh sửa BS do điều trị: Trường hợp giải phóng phức hợp SO bằng cách tái định vị lưới titan sau ORIF gãy xương ổ mắt 4).
Trong các trường hợp bẩm sinh, 75-80% có cải thiện tự nhiên, do đó theo dõi mà không vội phẫu thuật là chính sách cơ bản 1). Trong các trường hợp mắc phải vô căn, 30% được báo cáo thuyên giảm hoàn toàn. Tuy nhiên, trong các trường hợp nặng (lác dưới ở tư thế nguyên phát, tư thế đầu bất thường rõ rệt), cần xem xét chỉ định phẫu thuật.
Sau khi cắt hoặc cắt bỏ gân cơ chéo trên (SO), có thể xảy ra liệt cơ chéo trên do điều trị. Kéo dài gân (phương pháp nong silicone hoặc phương pháp rạch chữ Z) được cho là có thể giảm nguy cơ này, và trong những năm gần đây, kéo dài gân có xu hướng được lựa chọn 1). Sau phẫu thuật, cần theo dõi cẩn thận.
Rối loạn chức năng phức hợp gân cơ chéo trên và ròng rọc là cơ chế chính của hội chứng Brown 1).
Nền tảng phôi học:
Trong nghiên cứu của Sevel, đã chỉ ra rằng cơ chéo trên, gân và ròng rọc phát triển từ cùng một mô trung mô 1). Phát hiện này giải thích diễn biến tự nhiên của hội chứng Brown bẩm sinh, cải thiện dần dần theo sự tăng trưởng. Mối liên quan với các rối loạn bẩm sinh về chi phối thần kinh sọ (CCDDs) cũng đã được đề xuất, nhưng nhiều trường hợp không có hạn chế hạ thấp khi khép, do đó không thể giải thích tất cả các trường hợp 1).
Giả thuyết dải xơ:
Trong giả thuyết mới nhất, đề xuất sự tồn tại của một dải xơ bắt nguồn từ phần sau của gân SO đến vùng ròng rọc và có cùng điểm bám với gân SO 1). Các biến thể về vị trí bám có thể giải thích không chỉ hạn chế nâng điển hình khi khép mà còn các kiểu rối loạn nâng không điển hình.
Giả thuyết kéo dài khoảng cách ZT:
Một cơ chế đã được đề xuất trong đó kéo dài khoảng cách ZT (khoảng cách giữa vòng Zinn và ròng rọc) gây ra sự dịch chuyển về phía trước của ròng rọc, làm tăng lực kéo lên gân SO đã đảo ngược và cản trở sự co rút dạng kính thiên văn 6). Khoảng cách ZT của bệnh nhân (41,2 mm) dài hơn đáng kể so với trẻ em bình thường (37,1 ± 1 mm).
Cơ chế liên quan đến COVID-19:
Các cơ chế được xem xét bao gồm sự xâm nhập trực tiếp của virus vào cơ xương qua thụ thể ACE2, hoặc độc tính cơ qua trung gian miễn dịch do giải phóng cytokine, và cảm ứng tự miễn 5). Khởi phát khoảng 3 tuần sau nhiễm trùng phù hợp với đáp ứng phản ứng.
Gần đây đã có báo cáo rằng bệnh nhược cơ thể mắt có thể biểu hiện các dấu hiệu giống hội chứng Brown 3). Cơ chế mà sự phong bế thụ thể AChR gây ra các triệu chứng giống lác hạn chế đã được đề xuất, và sự cần thiết phải đưa bệnh nhược cơ vào chẩn đoán phân biệt ở bệnh nhân hội chứng Brown có lác đứng đã được chỉ ra.
Dựa trên báo cáo về một trường hợp hội chứng Brown từng cơn và tái phát (bé trai 5 tuổi tự khỏi trong một ngày), hai lý thuyết mới đã được đề xuất 7).
Shilo và cộng sự (2022) đã đề xuất hai lý thuyết mới: “Lý thuyết kéo căng” (sự kéo căng lặp đi lặp lại của gân cơ chéo trên bẩm sinh ngắn gây dày bao gân → viêm bao gân hẹp) và “Lý thuyết tránh né” (đau cấp tính → tránh cử động mắt → giảm kéo căng gân → tự khỏi nhanh chóng) 7).
Về mối liên quan giữa khoảng cách ZT và sự khởi phát hội chứng Brown, các nghiên cứu tiến cứu trong tương lai được kỳ vọng sẽ xác minh thêm 6). Nó được dự kiến sẽ được sử dụng như một chỉ số dự đoán sự khởi phát của hội chứng Brown bẩm sinh.