Lieve
Posizione primaria dello sguardo : nessuna deviazione verticale
In adduzione : nessun down shoot
Elevazione : limitata solo in adduzione

La sindrome di Brown è una forma di strabismo verticale caratterizzata da limitazione o impossibilità di elevazione dell’occhio in adduzione, dovuta a un’anomalia del tendine del muscolo obliquo superiore e della troclea. È anche chiamata sindrome della guaina del tendine dell’obliquo superiore. Fu descritta per la prima volta nel 1950 dal Dr. Harold Whaley Brown 1).
La limitazione dell’elevazione in adduzione è fondamentalmente un problema meccanico: il tendine dell’obliquo superiore non scivola agevolmente attraverso la troclea, diventando rigido e non estensibile.
Epidemiologia:
Genetica:
Sono state riportate modalità di trasmissione autosomica recessiva o autosomica dominante con penetranza ridotta1).
I casi familiari sono relativamente rari, circa 1 ogni 20.000 nati. Sono state descritte modalità di trasmissione autosomica recessiva o autosomica dominante a bassa penetranza1). La maggior parte dei casi è sporadica.
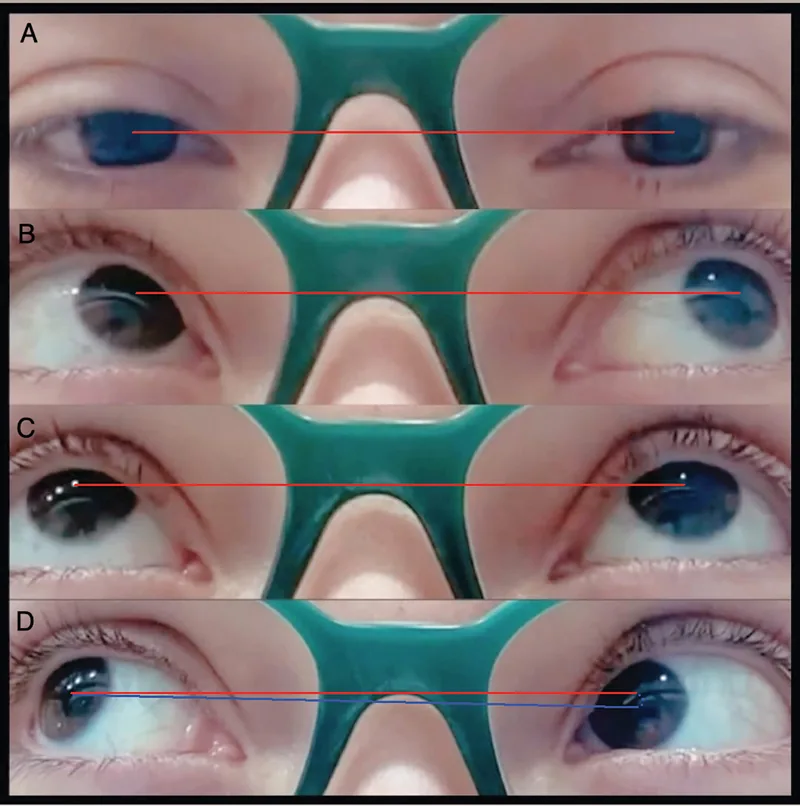
La limitazione dell’elevazione in adduzione è il segno distintivo della sindrome di Brown.
Lieve
Posizione primaria dello sguardo : nessuna deviazione verticale
In adduzione : nessun down shoot
Elevazione : limitata solo in adduzione
Moderato
Posizione primaria dello sguardo : nessuna deviazione verticale
In adduzione : down shoot presente
Elevazione : limitazione evidente in adduzione
Grave
Posizione primaria dello sguardo : ipotropia presente
In adduzione : down shoot presente
Posizione anomala del capo : inclinazione e rotazione marcate del capo
Altri importanti segni clinici sono elencati di seguito1).
La sindrome di Brown si divide in congenita e acquisita.
Di seguito un confronto delle cause.
| Classificazione | Cause principali |
|---|---|
| Congenita | Accorciamento/perdita di elasticità del tendine, malformazione della troclea, cordone fibroso |
| Acquisita/infiammatoria | AR, artrite idiopatica giovanile, LES, trocleite post-COVID-19 |
| Acquisita/traumatica o iatrogena | Frattura orbitaria/post-operatoria, dopo cerchiaggio sclerale |
Congenito:
L’anomalia strutturale del complesso tendine-troclea del muscolo obliquo superiore è fondamentale 1). Si osservano accorciamento del tendine, perdita di elasticità, malformazione della troclea, nodulo tendineo e fibrosi. Una spiegazione recente propone la presenza di un cordone fibroso (fibrotic strand) che origina dalla parte posteriore del tendine del muscolo obliquo superiore fino alla regione trocleare e ha la stessa inserzione 1). È stata anche riportata un’associazione con i disturbi congeniti dell’innervazione cranica (CCDDs).
È stato riportato che un allungamento della distanza ZT (distanza dall’anello di Zinn alla troclea) è associato all’insorgenza della sindrome di Brown. In 12 bambini normali, la distanza media era di 37,1 ± 1 mm (35,8–38,7 mm), mentre nei pazienti con sindrome di Brown era allungata a 41,2 mm 6).
Acquisito:
È stato recentemente riportato che la miastenia gravis oculare (con anticorpi anti-recettore dell’acetilcolina positivi) può presentare segni simili alla sindrome di Brown 3) e deve essere inclusa nella diagnosi differenziale.
Sia negli adulti che nei bambini, è stata riportata l’insorgenza della sindrome di Brown dovuta a trocleite dopo infezione da COVID-19 5)8). La RM mostra gonfiore della guaina del tendine del muscolo obliquo superiore e potenziamento con gadolinio, e la condizione migliora con la somministrazione sistemica di corticosteroidi. Ciò può verificarsi anche in assenza di sindrome infiammatoria multisistemica.
La diagnosi è una diagnosi clinica basata sull’anamnesi e sui reperti clinici1).
Principali metodi di esame:
Diagnostica per immagini:
Punti chiave della diagnosi differenziale:
| Malattia | FDT | Reperti caratteristici |
|---|---|---|
| Paralisi del muscolo obliquo inferiore | Negativo | Iperfunzione del muscolo obliquo superiore, strabismo a A |
| Paralisi del muscolo elevatore doppio | Positivo sia in adduzione che in abduzione | Limitazione dell’elevazione in tutte le direzioni |
| Frattura orbitaria | Positivo sia in adduzione che in abduzione | Anamnesi di trauma / ipoestesia infraorbitaria |
| Miastenia gravis | Negativo (aspetto restrittivo) | Anticorpi anti-AChR positivi3) |
Anche la raccolta dell’anamnesi familiare è importante per escludere una BS familiare1).
Nella sindrome di Brown congenita, l’osservazione è la scelta di prima linea. Un miglioramento spontaneo si osserva fino al 75-80% dei casi, e la regola di base è non affrettarsi all’intervento chirurgico1).
I corticosteroidi sono efficaci nella BS acquisita infiammatoria.
La chirurgia è considerata nei seguenti casi1):
Allungamento tendineo
Metodo dell’espansore in silicone (metodo di Wright) : miglioramento marcato in 3 casi su 4. Allungamento del tendine SO di 10 mm.
Allungamento con incisione a Z : eseguito con sutura Mersilene 5-0 in un caso di BS bilaterale sequenziale. Se insufficiente, conversione in tenotomia completa 6).
Il vantaggio è la riduzione del rischio di paralisi iatrogena del muscolo obliquo superiore.
Tenectomia
Tenotomia/tenectomia del tendine SO : studio retrospettivo su 38 casi, intervento primario più efficace. Tasso di scomparsa dell’AHP 81,5% 1).
Rischio di paralisi iatrogena del muscolo obliquo superiore da ipercorrezione. Necessario attento monitoraggio postoperatorio.
Altre tecniche chirurgiche
Allungamento per divisione del tendine SO : miglioramento significativo di ipotropia e limitazione dell’elevazione in 15 casi di BS grave 1). Studio retrospettivo su 20 casi: ipercorrezione in 2 casi (10%).
Assottigliamento del tendine SO : efficace in 21 occhi con tendine SO ispessito 1).
Chirurgia di revisione per BS iatrogena : caso di liberazione del complesso SO mediante riposizionamento della mesh in titanio dopo ORIF di frattura orbitaria 4).
Nei casi congeniti, si osserva un miglioramento spontaneo nel 75-80% dei casi, e la strategia di base è l’osservazione senza intervento chirurgico urgente 1). Anche nei casi acquisiti idiopatici, è riportata una remissione completa nel 30% dei casi. Tuttavia, nei casi gravi (strabismo verso il basso in posizione primaria, posizione anomala della testa marcata), si considera l’intervento chirurgico.
Dopo la tenotomia o la resezione del tendine dell’OS, può verificarsi una paralisi iatrogena del muscolo obliquo superiore. L’allungamento del tendine (metodo dell’espansore in silicone, Z-plastica) può ridurre questo rischio, e negli ultimi anni si tende a preferire l’allungamento 1). Dopo l’intervento è necessaria un’attenta osservazione.
La disfunzione del complesso tendine-troclea del muscolo obliquo superiore è il meccanismo principale della sindrome di Brown 1).
Contesto embriologico:
Gli studi di Sevel hanno mostrato che il muscolo obliquo superiore, il tendine e la troclea si sviluppano da un comune tessuto mesenchimale 1). Questa conoscenza spiega il decorso naturale della BS congenita, che migliora gradualmente con la crescita. È stata anche proposta un’associazione con i disturbi congeniti dell’innervazione cranica (CCDDs), ma molti casi non presentano limitazione dell’abbassamento in adduzione, quindi non tutti i casi possono essere spiegati 1).
Ipotesi del cordone fibroso:
Un’ipotesi recente propone l’esistenza di un cordone fibroso (fibrotic strand) che origina dalla parte posteriore del tendine dell’OS fino alla regione trocleare e ha lo stesso inserimento del tendine dell’OS 1). Le variazioni del sito di inserimento potrebbero spiegare non solo la tipica limitazione dell’elevazione in adduzione, ma anche pattern atipici di disturbo dell’elevazione.
Ipotesi dell’allungamento della distanza ZT:
Si ipotizza che l’allungamento della distanza ZT (distanza dall’anello di Zinn alla troclea) causi uno spostamento anteriore della troclea, aumentando la trazione sul tendine invertito dell’OS e ostacolando il telescopaggio 6). La distanza ZT dei pazienti (41,2 mm) era significativamente maggiore rispetto ai bambini normali (37,1 ± 1 mm).
Meccanismi correlati al COVID-19:
I possibili meccanismi includono l’invasione diretta del virus nei muscoli scheletrici attraverso il recettore ACE2, o la miotossicità immuno-mediata e l’induzione autoimmune dovute al rilascio di citochine 5). L’insorgenza circa 3 settimane dopo l’infezione è coerente con una risposta reattiva.
È stato recentemente riportato che la miastenia grave oculare può presentare reperti simili al BS 3). È stato suggerito un meccanismo per cui il blocco del recettore AChR causa sintomi simili a uno strabismo restrittivo, e si sottolinea la necessità di includere la miastenia grave nella diagnosi differenziale nei pazienti con BS che presentano strabismo verticale.
Sulla base di un rapporto di BS intermittente e ricorrente (caso di un bambino di 5 anni con remissione spontanea in un giorno), sono state proposte due nuove teorie 7).
Shilo et al. (2022) hanno proposto due nuove teorie: la “teoria dello stiramento” (lo stiramento ripetuto di un tendine SO congenitamente corto provoca ispessimento della guaina tendinea → tenosinovite stenosante) e la “teoria dell’evitamento” (dolore acuto → evitamento dei movimenti oculari → riduzione dello stiramento tendineo → rapida remissione spontanea) 7).
Per quanto riguarda la relazione tra distanza ZT e insorgenza del BS, sono attesi ulteriori studi prospettici per una validazione più approfondita 6). Si prevede il suo utilizzo come indicatore predittivo dell’insorgenza del BS congenito.