Легкая
Первичная позиция : вертикальное отклонение отсутствует
При приведении : отклонение вниз (down shoot) отсутствует
Подъем : ограничен только в приведении

Синдром Брауна (Brown syndrome) — это форма вертикального косоглазия, характеризующаяся ограничением или невозможностью поднятия глаза в положении приведения вследствие аномалии сухожилия верхней косой мышцы и блока. Также называется синдромом влагалища сухожилия верхней косой мышцы. Впервые описан в 1950 году доктором Гарольдом Уэйли Брауном 1).
Ограничение поднятия в приведении в основе своей является механической проблемой: сухожилие верхней косой мышцы не может плавно скользить через блок, что приводит к его ригидности и нерастяжимости.
Эпидемиология:
Генетика:
Сообщалось об аутосомно-рецессивном или аутосомно-доминантном наследовании с пониженной пенетрантностью1).
Семейные случаи относительно редки, примерно 1 на 20 000 рождений. Сообщалось об аутосомно-рецессивном или аутосомно-доминантном наследовании с низкой пенетрантностью1). Большинство случаев являются спорадическими.
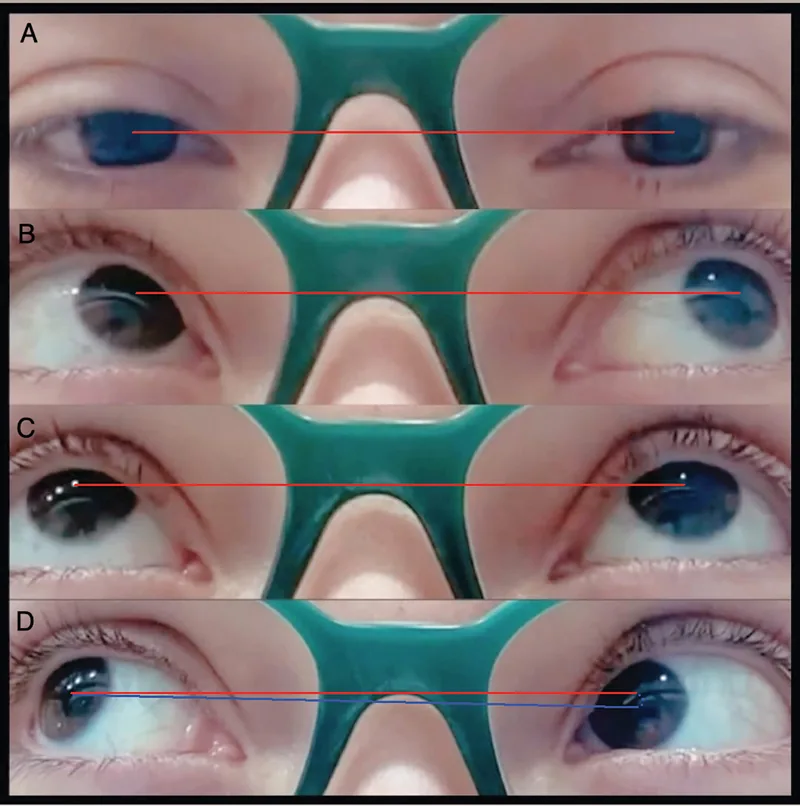
Ограничение подъема в положении приведения является определяющим признаком синдрома Брауна.
Легкая
Первичная позиция : вертикальное отклонение отсутствует
При приведении : отклонение вниз (down shoot) отсутствует
Подъем : ограничен только в приведении
Умеренная
Первичная позиция : вертикальное отклонение отсутствует
При приведении : отклонение вниз (down shoot) присутствует
Подъем : явное ограничение в приведении
Тяжелая
Первичная позиция : гипотропия присутствует
При приведении : отклонение вниз (down shoot) присутствует
Аномальное положение головы : выраженный наклон головы и поворот лица
Другие важные клинические признаки приведены ниже1).
Синдром Брауна подразделяется на врожденный и приобретенный.
Ниже приведено сравнение причин.
| Классификация | Основные причины |
|---|---|
| Врожденный | Укорочение/потеря эластичности сухожилия, аномалия блокового хряща, фиброзный тяж |
| Приобретенный/воспалительный | РА, ювенильный идиопатический артрит, СКВ, трохлеит после COVID-19 |
| Приобретенный/травматический или ятрогенный | Перелом орбиты/после операции, после склерального пломбирования |
Врожденный:
Структурная аномалия комплекса сухожилия верхней косой мышцы и блокового аппарата является основной 1). Наблюдаются укорочение сухожилия, потеря эластичности, деформация блока, узелковое образование сухожилия и фиброз. Согласно последним данным, предполагается наличие фиброзного тяжа (fibrotic strand), берущего начало от задней части сухожилия верхней косой мышцы до области блока и имеющего то же место прикрепления 1). Также сообщается о связи с врожденными нарушениями иннервации черепных нервов (CCDDs).
Сообщается, что удлинение расстояния ZT (расстояние от кольца Цинна до блока) связано с развитием синдрома Брауна. У 12 здоровых детей среднее расстояние составило 37,1 ± 1 мм (35,8–38,7 мм), тогда как у пациентов с синдромом Брауна оно было удлинено до 41,2 мм 6).
Приобретенный:
Недавно сообщалось, что глазная миастения гравис (с антителами к ацетилхолиновым рецепторам) может проявляться симптомами, сходными с синдромом Брауна 3), и ее следует включать в дифференциальный диагноз.
Как у взрослых, так и у детей сообщалось о развитии синдрома Брауна вследствие трохлеита после инфекции COVID-19 5)8). На МРТ подтверждаются отек влагалища сухожилия верхней косой мышцы и усиление сигнала после введения гадолиния, и состояние улучшается при системном введении кортикостероидов. Это может происходить и без сопутствующего мультисистемного воспалительного синдрома.
Диагноз является клиническим, основанным на анамнезе и клинических данных1).
Основные методы обследования:
Лучевая диагностика:
Ключевые моменты дифференциальной диагностики:
| Заболевание | FDT | Характерные признаки |
|---|---|---|
| Паралич нижней косой мышцы | Отрицательный | Гиперфункция верхней косой мышцы, косоглазие типа А |
| Паралич двойной мышцы, поднимающей веко | Положительный как при приведении, так и при отведении | Ограничение подъема во всех направлениях |
| Перелом глазницы | Положительный как при приведении, так и при отведении | Травма в анамнезе / гипестезия в области подглазничного нерва |
| Миастения гравис | Отрицательный (рестриктивный вид) | Антитела к AChR положительны3) |
Сбор семейного анамнеза также важен для исключения семейного БС1).
При врожденном синдроме Брауна наблюдение является терапией первой линии. Спонтанное улучшение наблюдается у 75–80% пациентов, поэтому основным принципом является не спешить с операцией1).
Кортикостероиды эффективны при воспалительном приобретенном БС.
Хирургическое вмешательство рассматривается в следующих случаях1):
Удлинение сухожилия
Метод силиконового экспандера (метод Райта) : значительное улучшение в 3 из 4 случаев. Удлинение сухожилия ВКМ на 10 мм.
Z-образное удлинение : выполнено с использованием шва Mersilene 5-0 при последовательном двустороннем БС. При недостаточном эффекте переход к полной тенотомии 6).
Преимуществом является снижение риска ятрогенного паралича верхней косой мышцы.
Тенэктомия
Тенотомия/тенэктомия сухожилия ВКМ : ретроспективное исследование 38 случаев, наиболее эффективная первичная операция. Частота исчезновения АГП 81,5% 1).
Риск ятрогенного паралича верхней косой мышцы из-за гиперкоррекции. Требуется тщательный послеоперационный мониторинг.
Другие хирургические методы
Удлинение сухожилия ВКМ путем расщепления : значительное улучшение гипотропии и ограничения подъема у 15 пациентов с тяжелым БС 1). Ретроспективное исследование 20 случаев: гиперкоррекция у 2 (10%).
Истончение сухожилия ВКМ : эффективно на 21 глазу с утолщенным сухожилием ВКМ 1).
Ревизионная операция при ятрогенном БС : случай освобождения комплекса ВКМ путем репозиции титановой сетки после ОРИФ перелома орбиты 4).
При врожденных случаях спонтанное улучшение наблюдается в 75–80% случаев, поэтому основная стратегия — наблюдение без спешной операции 1). При приобретенных идиопатических случаях также сообщается о полной ремиссии в 30% случаев. Однако при тяжелых случаях (косоглазие вниз в первичной позиции, выраженное вынужденное положение головы) рассматривается хирургическое вмешательство.
После тенотомии или резекции сухожилия ВКМ может возникнуть ятрогенный паралич верхней косой мышцы. Удлинение сухожилия (метод силиконового экспандера, Z-пластика) может снизить этот риск, и в последние годы предпочтение отдается удлинению 1). После операции необходимо тщательное наблюдение.
Дисфункция комплекса сухожилие-блок верхней косой мышцы является основным механизмом синдрома Брауна 1).
Эмбриологический фон:
Исследования Sevel показали, что верхняя косая мышца, сухожилие и блок развиваются из общей мезенхимальной ткани 1). Это знание объясняет естественное течение врожденного СБ, который постепенно улучшается с ростом. Также предполагалась связь с врожденными нарушениями иннервации черепных нервов (CCDDs), но многие случаи не сопровождаются ограничением опускания при приведении, поэтому нельзя объяснить все случаи 1).
Гипотеза фиброзного тяжа:
Новейшая гипотеза предполагает наличие фиброзного тяжа (fibrotic strand), берущего начало от задней части сухожилия ВКМ до области блока и имеющего такое же прикрепление, как и сухожилие ВКМ 1). Вариации места прикрепления могут объяснить как типичное ограничение подъема в приведении, так и атипичные паттерны нарушения подъема.
Гипотеза удлинения расстояния ZT:
Предполагается, что удлинение расстояния ZT (расстояние от кольца Цинна до блока) вызывает переднее смещение блока, увеличивая натяжение перевернутого сухожилия ВКМ и препятствуя телескопированию 6). Расстояние ZT у пациентов (41,2 мм) было значительно больше, чем у нормальных детей (37,1 ± 1 мм).
Механизмы, связанные с COVID-19:
Возможные механизмы включают прямое проникновение вируса в скелетные мышцы через рецептор ACE2 или иммуноопосредованную мышечную токсичность и аутоиммунную индукцию вследствие высвобождения цитокинов 5). Начало примерно через 3 недели после инфекции согласуется с реактивным ответом.
Недавно было сообщено, что глазная миастения гравис может проявлять признаки, подобные BS 3). Предполагается механизм, при котором блокада AChR-рецептора вызывает симптомы, напоминающие рестриктивное косоглазие, и подчеркивается необходимость включения миастении гравис в дифференциальную диагностику у пациентов с BS, имеющих вертикальное косоглазие.
На основании сообщения об интермиттирующем и рецидивирующем BS (случай 5-летнего мальчика со спонтанной ремиссией в течение одного дня) были предложены две новые теории 7).
Shilo и соавт. (2022) предложили две новые теории: “теорию растяжения” (повторное растяжение врожденно короткого сухожилия SO приводит к утолщению сухожильного влагалища → стенозирующий теносиновит) и “теорию избегания” (острая боль → избегание движений глаз → уменьшение растяжения сухожилия → быстрая спонтанная ремиссия) 7).
Что касается связи между расстоянием ZT и началом BS, ожидается дальнейшая проверка в проспективных исследованиях 6). Рассматривается его использование в качестве прогностического показателя начала врожденного BS.