خفيف
الوضع الأولي للعين: لا يوجد انحراف رأسي
عند التقريب: لا يوجد انحراف سفلي (down shoot)
الرفع: مقيد فقط في وضع التقريب

متلازمة براون (Brown syndrome) هي شكل من أشكال الحول الرأسي حيث يكون رفع العين في وضع التقريب محدودًا أو مستحيلًا بسبب خلل في وتر العضلة المائلة العلوية والبكرة. تُعرف أيضًا باسم متلازمة غمد وتر العضلة المائلة العلوية (superior oblique tendon sheath syndrome). تم الإبلاغ عنها لأول مرة في عام 1950 من قبل الدكتور هارولد والي براون 1).
يعود سبب محدودية الرفع في وضع التقريب أساسًا إلى مشكلة ميكانيكية حيث لا ينزلق وتر العضلة المائلة العلوية بسلاسة عبر البكرة (trochlea)، مما يؤدي إلى حالة يصبح فيها الوتر صلبًا وغير قابل للتمدد.
علم الأوبئة:
الوراثة:
هناك تقارير عن وراثة جسمية متنحية أو وراثة جسمية سائدة مع نفاذية منخفضة 1).
الإصابة العائلية نادرة نسبيًا، حيث تحدث في 1 من كل 20,000 مولود، وقد تم الإبلاغ عن وراثة جسمية متنحية أو وراثة جسمية سائدة مع نفاذية منخفضة 1). معظم الحالات تكون متفرقة.
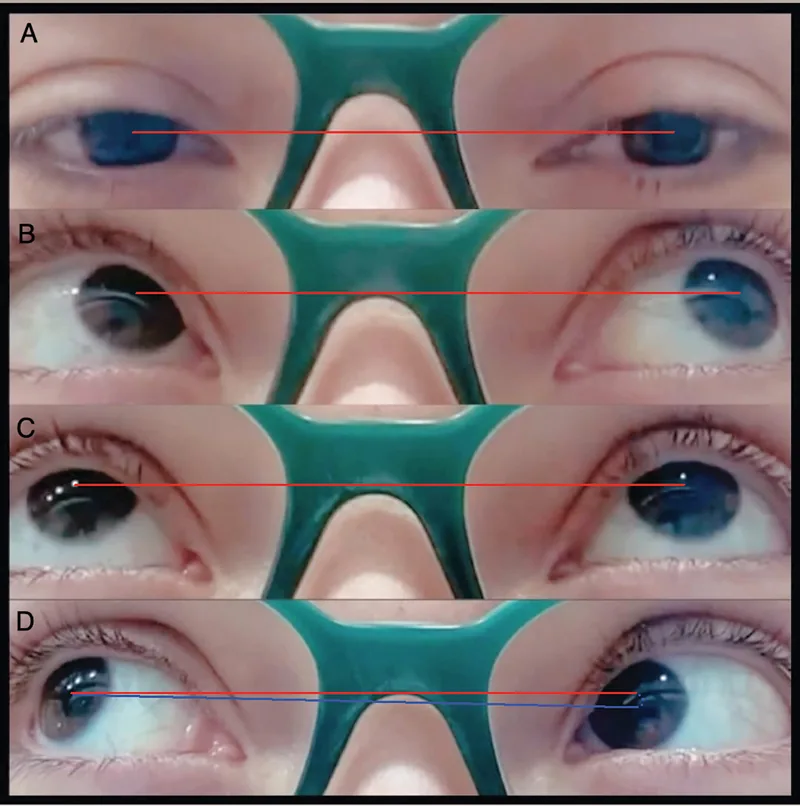
تقييد الرفع في وضع التقريب هو العلامة المميزة لمتلازمة براون.
خفيف
الوضع الأولي للعين: لا يوجد انحراف رأسي
عند التقريب: لا يوجد انحراف سفلي (down shoot)
الرفع: مقيد فقط في وضع التقريب
متوسط
الوضع الأولي للعين: لا يوجد انحراف رأسي
عند التقريب: يوجد انحراف سفلي (down shoot)
الرفع: تقييد واضح في وضع التقريب
شديد
الوضع الأولي للعين: يوجد حول سفلي (hypotropia)
عند التقريب: يوجد انحراف سفلي (down shoot)
وضع الرأس غير الطبيعي: مصحوب بإمالة رأس ملحوظة ودوران الوجه
العلامات السريرية الهامة الأخرى موضحة أدناه1).
تنقسم متلازمة براون إلى نوعين: خلقي ومكتسب.
فيما يلي مقارنة للأسباب.
| التصنيف | السبب الرئيسي |
|---|---|
| خلقي | تقصير الوتر، فقدان المرونة، تشوه البكرة، حبل ليفي |
| مكتسب - التهابي | التهاب المفاصل الروماتويدي، التهاب المفاصل الشبابي مجهول السبب، الذئبة الحمامية الجهازية، التهاب البكرة بعد كوفيد-19 |
| مكتسب - رضحي/علاجي المنشأ | كسور الحجاج، بعد الجراحة، بعد عملية ربط الصلبة |
خلقي:
يعتمد على تشوه بنيوي في معقد الوتر البكري للعضلة المائلة العلوية 1). يُلاحظ تقصير الوتر، فقدان المرونة، تشوه البكرة، عقدة وترية، وتليف. كتفسير حديث، يُقترح وجود حبل ليفي (fibrotic strand) ينشأ من الجزء الخلفي من وتر العضلة المائلة العلوية إلى منطقة البكرة وله نفس نقطة الارتفاع 1). كما تم الإبلاغ عن ارتباطه بمتلازمات الشذوذ الخلقي في تعصيب الأعصاب القحفية (CCDDs).
هناك تقارير تفيد بأن زيادة مسافة ZT (المسافة بين حلقة زين والبكرة) ترتبط بحدوث متلازمة براون. في 12 طفلاً طبيعياً، كان متوسط المسافة 37.1±1 مم (35.8-38.7 مم)، بينما في مرضى متلازمة براون كانت 41.2 مم 6).
مكتسب:
تجدر الإشارة إلى أنه تم الإبلاغ حديثًا عن ظهور أعراض مشابهة لمتلازمة براون في الوهن العضلي الوبيل العيني (إيجابي الأجسام المضادة لمستقبلات الأسيتيل كولين) 3)، ويجب تضمينه في التشخيص التفريقي.
تم الإبلاغ عن حدوث متلازمة براون بسبب التهاب البكرة بعد عدوى كوفيد-19 لدى كل من البالغين والأطفال 5)8). يؤكد التصوير بالرنين المغناطيسي تورم غمد وتر العضلة المائلة العلوية وتعزيزه بالغادولينيوم، ويتحسن باستخدام الكورتيكوستيرويدات الجهازية. يمكن أن يحدث حتى في الحالات التي لا تعاني من متلازمة الالتهاب متعدد الأجهزة.
يعتمد التشخيص على التاريخ المرضي والعلامات السريرية، وهو تشخيص سريري أساسي 1).
طرق الفحص الرئيسية:
التصوير التشخيصي:
نقاط التشخيص التفريقي الرئيسية:
| المرض | FDT | العلامات المميزة |
|---|---|---|
| شلل العضلة المائلة السفلية | سلبي | فرط نشاط العضلة المائلة العلوية، حول من النوع A |
| شلل العضلة الرافعة المزدوجة | إيجابي في كل من التقريب والإبعاد | تقييد الرفع في جميع الاتجاهات |
| كسر الحجاج | إيجابي في كل من التقريب والإبعاد | تاريخ إصابة / نقص الإحساس تحت الحجاج |
| الوهن العضلي الوبيل | سلبي (مظهر تقييدي) | إيجابية الأجسام المضادة لمستقبلات الأسيتيل كولين 3) |
من المهم أيضًا الاستفسار عن التاريخ العائلي لاستبعاد متلازمة براون العائلية 1).
في متلازمة براون الخلقية، تكون المراقبة هي الخيار الأول. يحدث التحسن التلقائي في 75-80% من الحالات، لذا فإن الأساس هو عدم التسرع في الجراحة 1).
الكورتيكوستيرويدات فعالة في متلازمة براون الالتهابية المكتسبة.
يُؤخذ العلاج الجراحي في الاعتبار في الحالات التالية 1):
إطالة الوتر
طريقة موسع السيليكون (طريقة رايت): تحسن ملحوظ في 3 من 4 حالات. إطالة الوتر المائل العلوي بمقدار 10 مم.
إطالة بالقطع على شكل Z: تم إجراؤها باستخدام خياطة Mersilene 5-0 في حالة BS ثنائية متتالية. إذا كانت غير كافية، يتم الانتقال إلى القطع الكامل للوتر 6).
الميزة هي تقليل خطر الشلل المائل العلوي علاجي المنشأ.
استئصال الوتر
قطع/استئصال الوتر المائل العلوي (tenectomy): الدراسة بأثر رجعي على 38 حالة كانت الجراحة الأولى الأكثر فعالية. معدل اختفاء AHP 81.5% 1).
هناك خطر الشلل المائل العلوي علاجي المنشأ بسبب التصحيح الزائد. المراقبة الدقيقة بعد الجراحة ضرورية.
تقنيات جراحية أخرى
إطالة الوتر المائل العلوي بالتقسيم: تحسن ملحوظ في الحول السفلي وتقييد الارتفاع في 15 حالة BS شديدة 1). دراسة بأثر رجعي على 20 حالة: تصحيح زائد في حالتين (10%).
ترقيق الوتر المائل العلوي: فعال في 21 عينًا ذات وتر مائل علوي سميك 1).
جراحة مراجعة BS علاجي المنشأ: حالة تم فيها تحرير مركب الوتر المائل العلوي عن طريق إعادة وضع شبكة التيتانيوم بعد تثبيت كسر الحجاج 4).
في الحالات الخلقية، يُلاحظ تحسن تلقائي في 75-80% من الحالات، لذا فإن المتابعة دون استعجال الجراحة هي السياسة الأساسية 1). وفي الحالات المكتسبة مجهولة السبب، يُبلغ عن شفاء تام في 30% من الحالات. ومع ذلك، في الحالات الشديدة (الحول السفلي في الوضع الأولي للعين، وضعية الرأس الشاذة الواضحة)، يجب النظر في الجراحة.
بعد قطع أو استئصال وتر العضلة المائلة العلوية (SO)، قد يحدث شلل مكتسب في العضلة المائلة العلوية. يُعتقد أن إطالة الوتر (طريقة الموسع السيليكوني أو طريقة الشق Z) يمكن أن تقلل من هذا الخطر، وفي السنوات الأخيرة، يميل الاختيار نحو الإطالة 1). بعد الجراحة، تكون المتابعة الدقيقة ضرورية.
الخلل الوظيفي في معقد وتر العضلة المائلة العلوية والبكرة هو الآلية الرئيسية لمتلازمة براون 1).
الخلفية الجنينية:
في دراسة سيفيل، تبين أن العضلة المائلة العلوية والوتر والبكرة تتطور من نسيج لحمة متوسطة مشترك 1). تفسر هذه المعرفة المسار الطبيعي لمتلازمة براون الخلقية التي تتحسن تدريجياً مع النمو. كما تم اقتراح ارتباط مع اضطرابات التعصيب القحفي الخلقية (CCDDs)، لكن العديد من الحالات لا تعاني من تقييد الهبوط عند التقريب، مما لا يفسر جميع الحالات 1).
فرضية الحبل الليفي:
في أحدث الفرضيات، يُقترح وجود حبل ليفي ينشأ من الجزء الخلفي من وتر العضلة المائلة العلوية إلى منطقة البكرة وله نفس نقطة الارتفاع مثل وتر العضلة المائلة العلوية 1). يمكن أن تفسر الاختلافات في موقع الإدخال ليس فقط تقييد الرفع النموذجي في التقريب ولكن أيضاً أنماط ضعف الرفع غير النمطية.
فرضية إطالة مسافة ZT:
تم اقتراح آلية تؤدي فيها زيادة مسافة ZT (المسافة بين حلقة زين والبكرة) إلى إزاحة البكرة للأمام، مما يزيد من الشد على وتر العضلة المائلة العلوية المنعكس ويعيق التلسكوب 6). كانت مسافة ZT لدى المرضى (41.2 مم) أطول بشكل ملحوظ مقارنة بالأطفال الطبيعيين (37.1 ± 1 مم).
الآلية المرتبطة بكوفيد-19:
يُعتقد أن الآليات تشمل الغزو المباشر للفيروس للعضلات الهيكلية عبر مستقبلات ACE2، أو السمية العضلية المناعية بوساطة إطلاق السيتوكينات، أو التحفيز الذاتي للمناعة 5). ظهور الأعراض بعد حوالي 3 أسابيع من العدوى يتوافق مع استجابة تفاعلية.
تم الإبلاغ حديثًا عن أن الوهن العضلي الوبيل العيني يمكن أن يظهر علامات مشابهة لمتلازمة براون 3). يُقترح أن انسداد مستقبلات AChR يسبب أعراضًا تشبه الحول المقيد، مما يشير إلى ضرورة تضمين الوهن العضلي الوبيل في التشخيص التفريقي لمرضى متلازمة براون الذين يعانون من الحول العمودي.
بناءً على تقرير عن حالة متقطعة ومتكررة من متلازمة براون (طفل عمره 5 سنوات تعافى تلقائيًا خلال يوم واحد)، تم اقتراح نظريتين جديدتين 7).
اقترح شيلو وآخرون (2022) نظريتين جديدتين: “نظرية التمدد” (التمدد المتكرر لوتر العضلة المائلة العلوية القصير خلقيًا يؤدي إلى سماكة غمد الوتر → التهاب غمد الوتر التضيقي) و”نظرية التجنب” (الألم الحاد → تجنب حركة العين → تقليل تمدد الوتر → شفاء سريع تلقائي) 7).
بخصوص العلاقة بين مسافة ZT وحدوث متلازمة براون، يُتوقع إجراء مزيد من التحقق من خلال الدراسات المستقبلية 6). من المتوقع استخدامها كمؤشر للتنبؤ بحدوث متلازمة براون الخلقية.