Leve
Posición primaria: Sin desviación vertical
En aducción: Sin downshoot
Elevación: Limitada solo en aducción

El síndrome de Brown es una forma de estrabismo vertical en el que la elevación del ojo en aducción está limitada o es imposible debido a una anomalía del complejo tendón-troclea del oblicuo superior. También se denomina síndrome de la vaina del tendón del oblicuo superior. Fue reportado por primera vez en 1950 por el Dr. Harold Whaley Brown 1).
La limitación de la elevación en aducción es básicamente un problema mecánico causado por la incapacidad del tendón del oblicuo superior para deslizarse suavemente a través de la tróclea, lo que resulta en una condición en la que el tendón se vuelve rígido y no puede estirarse como un tendón normal.
Epidemiología:
Genética:
Se ha reportado herencia autosómica recesiva o autosómica dominante con penetrancia reducida1).
La aparición familiar es relativamente rara, afectando a 1 de cada 20,000 nacimientos, y se ha reportado herencia autosómica recesiva o autosómica dominante con baja penetrancia1). La mayoría de los casos son esporádicos.
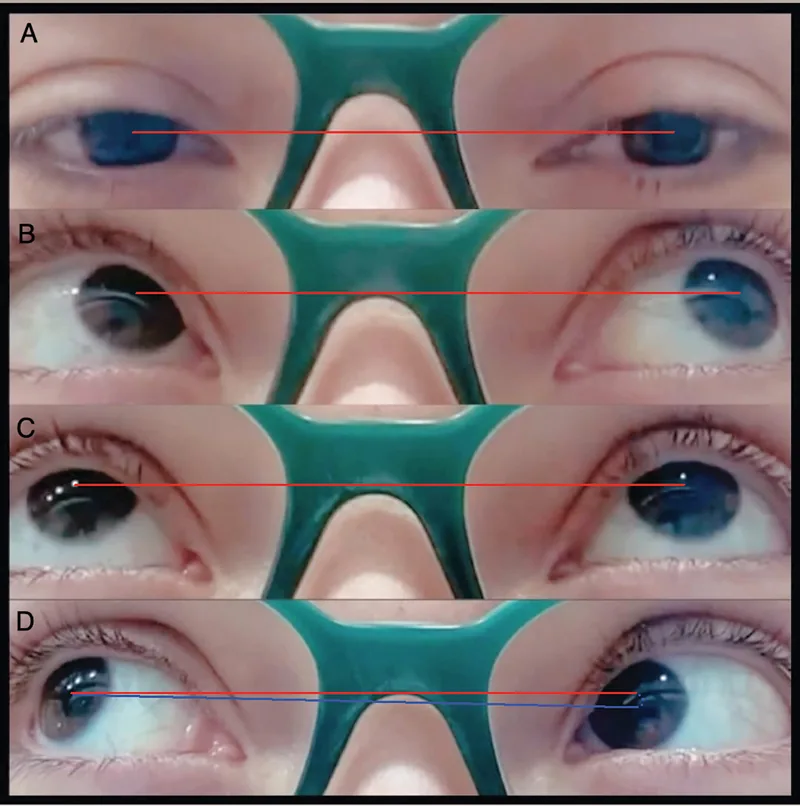
La limitación de la elevación en aducción es el hallazgo definitorio del síndrome de Brown.
Leve
Posición primaria: Sin desviación vertical
En aducción: Sin downshoot
Elevación: Limitada solo en aducción
Moderado
Posición primaria: Sin desviación vertical
En aducción: Downshoot presente
Elevación: Claramente limitada en aducción
Grave
Posición primaria: Hipotropía presente
En aducción: Downshoot presente
Postura cefálica anormal: Con inclinación de cabeza y giro facial marcados
Otros hallazgos clínicos importantes se muestran a continuación1).
El síndrome de Brown se clasifica ampliamente en congénito y adquirido.
La siguiente tabla compara las causas.
| Clasificación | Causas principales |
|---|---|
| Congénito | Acortamiento/pérdida de elasticidad del tendón, malformación de la tróclea, bandas fibrosas |
| Adquirido/Inflamatorio | AR, artritis idiopática juvenil, LES, trocleítis post-COVID-19 |
| Adquirido/Traumático/Yatrogénico | Fractura orbitaria/cirugía, después de cirugía de cerclaje escleral |
Congénito:
La causa básica es una anomalía estructural del complejo tendón-troclear del oblicuo superior 1). Se observan acortamiento y pérdida de elasticidad del tendón, malformación troclear, nódulos tendinosos y fibrosis. Una explicación reciente propone la presencia de una banda fibrosa que se origina en la parte posterior del tendón del SO hasta el área troclear y tiene la misma inserción 1). También se ha informado una asociación con los trastornos congénitos de inervación craneal (CCDDs).
También hay un informe de que la elongación de la distancia ZT (distancia del anillo de Zinn a la tróclea) se asocia con el desarrollo de BS. En 12 niños normales, el promedio fue de 37.1±1 mm (rango 35.8–38.7 mm), mientras que en pacientes con BS se alargó a 41.2 mm 6).
Adquirido:
Tenga en cuenta que se ha informado recientemente que la miastenia gravis ocular presenta hallazgos similares a los del BS (anticuerpos AChR positivos) 3), y debe incluirse en el diagnóstico diferencial.
Tanto en adultos como en niños, se ha informado el desarrollo del síndrome de Brown debido a trocleítis después de la infección por COVID-19 5)8). La RM muestra hinchazón y realce con gadolinio de la vaina del tendón del SO, y mejora con la administración sistémica de corticosteroides. Puede ocurrir incluso en casos sin síndrome inflamatorio multisistémico.
El diagnóstico es un diagnóstico clínico basado en la historia clínica y los hallazgos clínicos1).
Principales métodos de exploración:
Diagnóstico por imagen:
Puntos clave para el diagnóstico diferencial:
| Enfermedad | FDT | Hallazgos característicos |
|---|---|---|
| Parálisis del oblicuo inferior | Negativa | Sobreacción del SO, estrabismo en A |
| Parálisis del elevador doble | Positivo tanto en aducción como en abducción | Limitación de la elevación en todas las direcciones |
| Fractura orbitaria | Positivo tanto en aducción como en abducción | Antecedente de traumatismo, hipoestesia infraorbitaria |
| Miastenia gravis | Negativo (hallazgos de tipo restrictivo) | Anticuerpo AChR positivo3) |
La obtención de antecedentes familiares también es importante para descartar el síndrome de Brown familiar1).
En el síndrome de Brown congénito, la observación es la primera opción. Se observa mejoría espontánea en hasta el 75-80% de los casos, y la política básica es no apresurarse a la cirugía1).
Los corticosteroides son efectivos para el síndrome de Brown adquirido inflamatorio.
Se considera cirugía en los siguientes casos1).
Alargamiento tendinoso
Método del expansor de silicona (método de Wright): Mejoría notable en 3 de 4 casos. El tendón del SO se alarga 10 mm.
Alargamiento con plastia en Z: Realizado con sutura Mersilene 5-0 en un caso de BS bilateral secuencial. Si es insuficiente, se pasa a tenotomía completa 6).
La ventaja es que se puede reducir el riesgo de parálisis iatrogénica del oblicuo superior.
Tenectomía
Tenotomía/tenectomía del tendón del SO: Cirugía inicial más efectiva en un estudio retrospectivo de 38 casos. Tasa de desaparición de AHP del 81.5% 1).
Existe riesgo de parálisis iatrogénica del oblicuo superior por sobrecorrección. Se requiere monitorización postoperatoria cuidadosa.
Otras técnicas quirúrgicas
Alargamiento dividido del tendón del SO: Mejoría significativa de la hipotropía y limitación de la elevación en 15 casos de BS grave 1). Sobrecorrección en 2 de 20 casos (10%) en un estudio retrospectivo.
Adelgazamiento del tendón del SO: Efectivo en 21 ojos con tendón del SO engrosado 1).
Cirugía de revisión para BS iatrogénica: Un caso en el que se liberó el complejo del SO mediante reposicionamiento de malla de titanio después de ORIF de fractura orbitaria 4).
En casos congénitos, se observa mejoría espontánea hasta en un 75–80%, por lo que el enfoque básico es la observación sin apresurarse a la cirugía 1). En casos adquiridos idiopáticos, se reporta remisión completa en un 30%. Sin embargo, en casos graves (hipotropía en posición primaria, posición anormal de la cabeza significativa), se considera la indicación quirúrgica.
Después de la tenotomía o resección del tendón del SO, puede ocurrir parálisis iatrogénica del oblicuo superior. Se cree que los procedimientos de alargamiento del tendón (técnica de expansor de silicona, Z-plastia) pueden reducir este riesgo, y en los últimos años se tiende a elegir el alargamiento 1). Es necesaria una cuidadosa observación postoperatoria.
La disfunción del complejo tendón-tróclea del oblicuo superior es el mecanismo principal del síndrome de Brown 1).
Antecedentes embriológicos:
El estudio de Sevel mostró que el músculo oblicuo superior, el tendón y la tróclea se desarrollan a partir de un tejido mesenquimatoso común 1). Este hallazgo explica la evolución natural del BS congénito, que mejora gradualmente con el crecimiento. Se ha propuesto una asociación con los trastornos congénitos de inervación craneal (CCDDs), pero muchos casos no presentan limitación de la depresión en aducción, por lo que no puede explicar todos los casos 1).
Hipótesis de la banda fibrosa:
Una hipótesis reciente propone la existencia de una banda fibrosa que se origina en la parte posterior del tendón del SO hasta el área troclear y se inserta en el mismo sitio que el tendón del SO 1). Las variaciones en la inserción pueden explicar no solo la limitación típica de la elevación en aducción, sino también patrones atípicos de alteración de la elevación.
Hipótesis del alargamiento de la distancia ZT:
Se ha propuesto que el alargamiento de la distancia ZT (distancia del anillo de Zinn a la tróclea) causa un desplazamiento anterior de la tróclea, aumentando la tracción sobre el tendón reflejo del SO e impidiendo el telescopaje 6). La distancia ZT en los pacientes (41.2 mm) era significativamente mayor que en niños normales (37.1 ± 1 mm).
Mecanismos relacionados con COVID-19:
Los posibles mecanismos incluyen la invasión viral directa del músculo esquelético a través de los receptores ACE2, o la miotoxicidad inmunomediada y la autoinmunidad desencadenadas por la liberación de citocinas 5). La aparición aproximadamente 3 semanas después de la infección es consistente con una respuesta reactiva.
Se ha informado recientemente que la miastenia gravis ocular puede presentar hallazgos similares a BS 3). Se ha sugerido un mecanismo por el cual el bloqueo del receptor AChR causa síntomas similares al estrabismo restrictivo, y se ha señalado la necesidad de incluir la miastenia gravis en el diagnóstico diferencial de pacientes con BS que presentan estrabismo vertical.
Basándose en un informe de BS intermitente y recurrente (un niño de 5 años que experimentó remisión espontánea en un día), se han propuesto dos nuevas teorías 7).
Shilo et al. (2022) propusieron dos nuevas teorías: la “teoría del estiramiento” (el estiramiento repetido de un tendón SO congénitamente corto provoca engrosamiento de la vaina del tendón → tenosinovitis estenosante) y la “teoría de la evitación” (dolor agudo → evitación del movimiento ocular → reducción del estiramiento del tendón → rápida remisión espontánea) 7).
Se espera una mayor validación mediante estudios prospectivos sobre la asociación entre la distancia ZT y la aparición de BS 6). Se prevé su uso como indicador predictivo de la aparición de BS congénita.