Leve
Posição primária do olhar: Sem desvio vertical
Em adução: Sem desvio para baixo (down shoot)
Elevação: Limitada apenas em adução

A síndrome de Brown (Brown syndrome) é uma forma de estrabismo vertical na qual a elevação do olho em adução é limitada ou impossível devido a uma anormalidade no tendão do músculo oblíquo superior e na tróclea. Também é conhecida como síndrome da bainha do tendão do oblíquo superior (superior oblique tendon sheath syndrome). Foi relatada pela primeira vez em 1950 pelo Dr. Harold Whaley Brown 1).
A limitação da elevação em adução deve-se basicamente a um problema mecânico no qual o tendão do oblíquo superior não desliza suavemente através da tróclea, resultando em um tendão rígido e inelástico.
Epidemiologia:
Genética:
Há relatos de herança autossômica recessiva ou autossômica dominante com penetrância reduzida 1).
A ocorrência familiar é relativamente rara, com 1 em cada 20.000 nascimentos, e foram relatados padrões de herança autossômica recessiva ou autossômica dominante com penetrância reduzida 1). A maioria dos casos é esporádica.
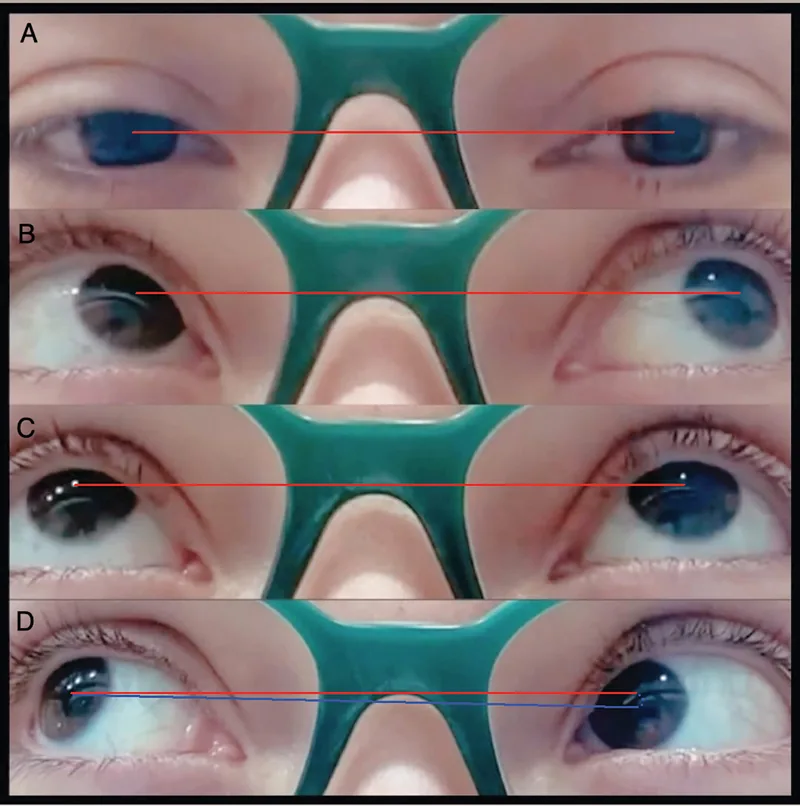
A limitação da elevação em adução é o achado definitivo da síndrome de Brown.
Leve
Posição primária do olhar: Sem desvio vertical
Em adução: Sem desvio para baixo (down shoot)
Elevação: Limitada apenas em adução
Moderado
Posição primária do olhar: Sem desvio vertical
Em adução: Com desvio para baixo (down shoot)
Elevação: Limitação evidente em adução
Grave
Posição primária do olhar: Com hipotropia (olho mais baixo)
Em adução: Com desvio para baixo (down shoot)
Posição anormal da cabeça: Acompanhada de inclinação acentuada da cabeça e rotação facial
Outros achados clínicos importantes são mostrados abaixo1).
A síndrome de Brown é dividida em congênita e adquirida.
Abaixo está uma comparação das causas.
| Classificação | Causa principal |
|---|---|
| Congênita | Encurtamento do tendão, perda de elasticidade, malformação da tróclea, banda fibrosa |
| Adquirida - Inflamatória | AR, artrite idiopática juvenil, LES, trocleíte pós-COVID-19 |
| Adquirida - Traumática/Iatrogênica | Fratura orbitária, pós-cirurgia, pós-cirurgia de buckling escleral |
Congênito:
A anormalidade estrutural do complexo tendão-tróclea do músculo oblíquo superior é a base 1). Observa-se encurtamento do tendão, perda de elasticidade, malformação da tróclea, nódulo tendíneo e fibrose. Como explicação mais recente, propõe-se a existência de uma faixa fibrosa (fibrotic strand) originando-se da parte posterior do tendão do SO até a região da tróclea, com a mesma inserção 1). Também foi relatada associação com distúrbios congênitos da inervação dos nervos cranianos (CCDDs).
Há relatos de que o alongamento da distância ZT (distância entre o anel de Zinn e a tróclea) está associado à ocorrência de BS. Em 12 crianças normais, a média foi de 37,1±1 mm (35,8–38,7 mm), enquanto em pacientes com BS foi de 41,2 mm 6).
Adquirido:
Ressalta-se que a miastenia gravis ocular foi recentemente relatada como apresentando achados semelhantes à BS (anticorpo receptor de AChR positivo) 3), devendo ser incluída no diagnóstico diferencial.
Tanto em adultos quanto em crianças, foi relatada a ocorrência de síndrome de Brown devido à trocleíte após infecção por COVID-19 5)8). A RM confirma inchaço da bainha do tendão do SO e realce pelo gadolínio, com melhora após administração de corticosteroides sistêmicos. Pode ocorrer mesmo em casos sem síndrome inflamatória multissistêmica.
O diagnóstico é baseado na história e nos achados clínicos, sendo um diagnóstico clínico fundamental 1).
Principais Métodos de Exame:
Diagnóstico por Imagem:
Pontos-chave do Diagnóstico Diferencial:
| Doença | FDT | Achados Característicos |
|---|---|---|
| Paralisia do Oblíquo Inferior | Negativo | Hiperfunção do SO, Estrabismo tipo A |
| Paralisia do elevador duplo | Positivo tanto na adução quanto na abdução | Limitação da elevação em todas as direções |
| Fratura orbitária | Positivo tanto na adução quanto na abdução | História de trauma / hipoestesia infraorbital |
| Miastenia gravis | Negativo (aparência restritiva) | Anticorpo anti-AChR positivo 3) |
A história familiar também é importante para excluir BS familiar 1).
Na síndrome de Brown congênita, a observação é a primeira escolha. A melhora espontânea ocorre em 75-80% dos casos, portanto, o princípio é não apressar a cirurgia 1).
Corticosteroides são eficazes na síndrome de Brown inflamatória adquirida.
A cirurgia é considerada nos seguintes casos 1):
Alongamento tendinoso
Método do Expansor de Silicone (Método de Wright): Melhora acentuada em 3 de 4 casos. Alongamento do tendão SO em 10 mm.
Alongamento com Incisão em Z: Realizado em caso de BS bilateral sequencial com sutura Mersilene 5-0. Se insuficiente, transição para tenotomia completa 6).
A vantagem é reduzir o risco de paralisia do oblíquo superior iatrogênica.
Tenectomia
Secção/Ressecção do Tendão SO (tenectomia): Estudo retrospectivo de 38 casos mostrou ser a cirurgia inicial mais eficaz. Taxa de desaparecimento do AHP de 81,5% 1).
Há risco de paralisia do oblíquo superior iatrogênica por hipercorreção. Monitoramento pós-operatório cuidadoso é necessário.
Outras Técnicas Cirúrgicas
Alongamento por Divisão do Tendão SO: Melhora significativa da hipotropia e limitação de elevação em 15 casos de BS grave 1). Estudo retrospectivo de 20 casos: hipercorreção em 2 casos (10%).
Afinamento do Tendão SO: Eficaz em 21 olhos com tendão SO espessado 1).
Cirurgia de Revisão de BS Iatrogênica: Caso em que o complexo SO foi liberado por reposicionamento de tela de titânio após ORIF de fratura orbitária 4).
Nos casos congênitos, observa-se melhora espontânea em 75-80% dos casos, sendo a observação sem cirurgia urgente a conduta básica 1). Nos casos adquiridos idiopáticos, relata-se remissão completa em 30%. No entanto, em casos graves (estrabismo inferior na posição primária, posição anormal da cabeça acentuada), a indicação cirúrgica deve ser considerada.
Após tenotomia ou ressecção do tendão do oblíquo superior (SO), pode ocorrer paralisia iatrogênica do oblíquo superior. Acredita-se que o alongamento do tendão (método do expansor de silicone ou método da zetaplastia) possa reduzir esse risco, e nos últimos anos, o alongamento tem sido preferido 1). Após a cirurgia, é necessária observação cuidadosa.
A disfunção do complexo tendão do oblíquo superior e tróclea é o principal mecanismo da síndrome de Brown 1).
Fundamento Embriológico:
No estudo de Sevel, demonstrou-se que o músculo oblíquo superior, o tendão e a tróclea se desenvolvem a partir de um mesênquima comum 1). Esse achado explica a evolução natural da síndrome de Brown congênita, que melhora gradualmente com o crescimento. Também foi proposta associação com distúrbios congênitos da inervação craniana (CCDDs), mas muitos casos não apresentam limitação da depressão na adução, não explicando todos os casos 1).
Hipótese da Faixa Fibrosa:
Na hipótese mais recente, propõe-se a existência de uma faixa fibrosa que se origina na parte posterior do tendão do SO até a região da tróclea e tem a mesma inserção do tendão do SO 1). Variações no local de inserção podem explicar não apenas a limitação típica da elevação na adução, mas também padrões atípicos de comprometimento da elevação.
Hipótese do Alongamento da Distância ZT:
Foi proposto um mecanismo em que o alongamento da distância ZT (distância entre o anel de Zinn e a tróclea) causa deslocamento anterior da tróclea, aumentando a tração sobre o tendão do SO invertido e prejudicando o telescopamento 6). A distância ZT dos pacientes (41,2 mm) era significativamente maior do que em crianças normais (37,1 ± 1 mm).
Mecanismo Relacionado à COVID-19:
Os mecanismos considerados incluem invasão direta do vírus no músculo esquelético via receptores ACE2, ou miotoxicidade imunomediada por liberação de citocinas, e indução autoimune 5). O início cerca de 3 semanas após a infecção é consistente com uma resposta reativa.
Foi recentemente relatado que a miastenia gravis ocular pode apresentar achados semelhantes à síndrome de Brown 3). Sugere-se que o bloqueio dos receptores AChR cause sintomas semelhantes ao estrabismo restritivo, indicando a necessidade de incluir a miastenia gravis no diagnóstico diferencial de pacientes com síndrome de Brown que apresentam estrabismo vertical.
Com base em um relato de caso de síndrome de Brown intermitente e recorrente (um menino de 5 anos que se recuperou espontaneamente em um dia), duas novas teorias foram propostas 7).
Shilo et al. (2022) propuseram duas novas teorias: “Teoria do Estiramento” (o estiramento repetido de um tendão do músculo oblíquo superior congenitalmente curto causa espessamento da bainha tendinosa → tenossinovite estenosante) e “Teoria da Esquiva” (dor aguda → evitar movimentos oculares → redução do estiramento do tendão → resolução espontânea rápida) 7).
Quanto à relação entre a distância ZT e a ocorrência da síndrome de Brown, espera-se uma verificação adicional por meio de estudos prospectivos futuros 6). Prevê-se seu uso como indicador preditivo da ocorrência da síndrome de Brown congênita.