Ringan
Posisi primer: Tidak ada deviasi vertikal
Saat adduksi: Tidak ada deviasi ke bawah (down shoot)
Elevasi: Terbatas hanya pada posisi adduksi

Sindrom Brown (Brown syndrome) adalah suatu bentuk strabismus vertikal di mana elevasi mata pada posisi adduksi terbatas atau tidak mungkin akibat kelainan pada tendon otot oblique superior dan troklea. Juga dikenal sebagai sindrom selubung tendon otot oblique superior (superior oblique tendon sheath syndrome). Pertama kali dilaporkan pada tahun 1950 oleh Dr. Harold Whaley Brown 1).
Keterbatasan elevasi pada adduksi pada dasarnya disebabkan oleh masalah mekanis di mana tendon otot oblique superior tidak meluncur mulus melalui troklea, sehingga tendon menjadi kaku dan tidak elastis.
Epidemiologi:
Genetik:
Terdapat laporan mengenai pewarisan resesif autosomal atau dominan autosomal dengan penetrasi rendah 1).
Kejadian familial relatif jarang, yaitu 1 dari 20.000 kelahiran, dan telah dilaporkan pewarisan resesif autosomal atau dominan autosomal dengan penetrasi rendah 1). Sebagian besar kasus bersifat sporadis.
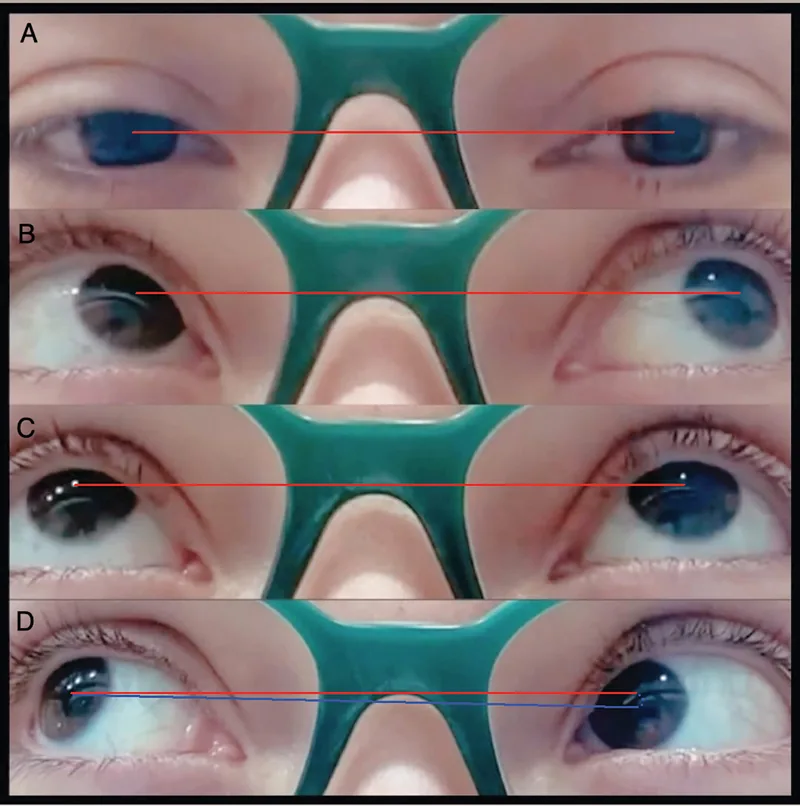
Keterbatasan elevasi pada posisi adduksi merupakan temuan definitif sindrom Brown.
Ringan
Posisi primer: Tidak ada deviasi vertikal
Saat adduksi: Tidak ada deviasi ke bawah (down shoot)
Elevasi: Terbatas hanya pada posisi adduksi
Sedang
Posisi primer: Tidak ada deviasi vertikal
Saat adduksi: Ada deviasi ke bawah (down shoot)
Elevasi: Keterbatasan jelas pada posisi adduksi
Berat
Posisi primer: Ada hipotropia (mata lebih rendah)
Saat adduksi: Ada deviasi ke bawah (down shoot)
Posisi kepala abnormal: Disertai kemiringan kepala dan rotasi wajah yang mencolok
Temuan klinis penting lainnya ditunjukkan di bawah ini1).
Sindrom Brown terbagi menjadi kongenital dan didapat.
Berikut perbandingan penyebabnya.
| Klasifikasi | Penyebab utama |
|---|---|
| Kongenital | Pemendekan tendon, hilangnya elastisitas, malformasi troklea, pita fibrosa |
| Didapat - Inflamasi | RA, artritis idiopatik juvenil, SLE, trokleitis pasca-COVID-19 |
| Didapat - Trauma/Iatrogenik | Fraktur orbita, pasca operasi, pasca operasi buckling sklera |
Bawaan:
Kelainan struktural pada kompleks tendon troklea otot oblik superior merupakan dasar 1). Ditemukan pemendekan tendon, hilangnya elastisitas, malformasi troklea, nodul tendon, dan fibrosis. Sebagai penjelasan terbaru, keberadaan pita fibrosa (fibrotic strand) yang berasal dari bagian posterior tendon SO hingga area troklea dan memiliki insersi yang sama telah diusulkan 1). Hubungan dengan kelainan bawaan persarafan saraf kranial (CCDDs) juga telah dilaporkan.
Ada laporan bahwa pemanjangan jarak ZT (jarak antara anulus Zinn dan troklea) terkait dengan terjadinya BS. Pada 12 anak normal, rata-rata 37,1±1 mm (35,8–38,7 mm), sedangkan pada pasien BS, rata-rata 41,2 mm 6).
Didapat:
Perlu dicatat bahwa miastenia gravis okular telah dilaporkan baru-baru ini menunjukkan temuan seperti BS (positif antibodi reseptor AChR) 3), dan harus dimasukkan dalam diagnosis banding.
Baik pada dewasa maupun anak-anak, telah dilaporkan terjadinya sindrom Brown akibat trokleitis setelah infeksi COVID-19 5)8). MRI menunjukkan pembengkakan selubung tendon SO dan peningkatan gadolinium, dan membaik dengan pemberian kortikosteroid sistemik. Dapat terjadi bahkan pada kasus tanpa sindrom inflamasi multisistem.
Diagnosis didasarkan pada riwayat penyakit dan temuan klinis, merupakan diagnosis klinis dasar 1).
Metode Pemeriksaan Utama:
Pencitraan Diagnostik:
Poin Penting Diagnosis Banding:
| Penyakit | FDT | Temuan Khas |
|---|---|---|
| Paralisis Otot Oblik Inferior | Negatif | Overaksi SO, Strabismus tipe A |
| Kelumpuhan otot levator ganda | Positif pada adduksi dan abduksi | Keterbatasan elevasi ke segala arah |
| Fraktur orbita | Positif pada adduksi dan abduksi | Riwayat trauma / hipoestesia infraorbital |
| Miastenia gravis | Negatif (tampilan restriktif) | Antibodi AChR positif 3) |
Riwayat keluarga juga penting untuk menyingkirkan BS familial 1).
Pada sindrom Brown kongenital, observasi adalah pilihan pertama. Perbaikan spontan terjadi pada 75-80% kasus, sehingga prinsipnya adalah tidak terburu-buru melakukan operasi 1).
Kortikosteroid efektif untuk Brown syndrome inflamasi akuisita.
Pembedahan dipertimbangkan pada kasus berikut 1):
Pemanjangan tendon
Metode Ekspander Silikon (Metode Wright): Perbaikan signifikan pada 3 dari 4 kasus. Memanjangkan tendon SO sebesar 10 mm.
Pemanjangan dengan Insisi Z: Dilakukan pada kasus BS bilateral bertahap dengan jahitan Mersilene 5-0. Jika tidak cukup, beralih ke tenotomi lengkap 6).
Keuntungannya adalah mengurangi risiko kelumpuhan otot oblik superior iatrogenik.
Tenektomi
Pemotongan/Pengangkatan Tendon SO (tenektomi): Studi retrospektif pada 38 kasus menunjukkan operasi pertama paling efektif. Tingkat hilangnya AHP 81,5% 1).
Ada risiko kelumpuhan otot oblik superior iatrogenik akibat koreksi berlebihan. Pemantauan pasca operasi yang cermat diperlukan.
Teknik Operasi Lainnya
Pemanjangan Tendon SO dengan Pembelahan: Perbaikan signifikan pada hipotropia dan keterbatasan elevasi pada 15 kasus BS berat 1). Studi retrospektif 20 kasus: koreksi berlebihan pada 2 kasus (10%).
Penipisan Tendon SO: Efektif pada 21 mata dengan tendon SO yang menebal 1).
Operasi Revisi BS Iatrogenik: Kasus di mana kompleks SO dibebaskan dengan reposisi mesh titanium setelah ORIF fraktur orbita 4).
Pada kasus kongenital, perbaikan spontan diamati pada 75-80% kasus, sehingga observasi tanpa operasi segera adalah kebijakan dasar 1). Pada kasus didapat idiopatik, remisi lengkap dilaporkan pada 30% kasus. Namun, pada kasus berat (strabismus inferior pada posisi primer, posisi kepala abnormal yang signifikan), indikasi operasi perlu dipertimbangkan.
Setelah tenotomi atau reseksi tendon otot oblique superior (SO), dapat terjadi kelumpuhan otot oblique superior iatrogenik. Pemanjangan tendon (metode silikon expander atau metode Z-plasty) diyakini dapat mengurangi risiko ini, dan dalam beberapa tahun terakhir, pemanjangan cenderung lebih dipilih 1). Setelah operasi, diperlukan observasi yang cermat.
Disfungsi kompleks tendon otot oblique superior dan troklea merupakan mekanisme utama sindrom Brown 1).
Latar Belakang Embriologis:
Dalam penelitian Sevel, ditunjukkan bahwa otot oblique superior, tendon, dan troklea berkembang dari jaringan mesenkim yang sama 1). Temuan ini menjelaskan perjalanan alami sindrom Brown kongenital yang membaik secara bertahap seiring pertumbuhan. Hubungan dengan gangguan persarafan kranial kongenital (CCDDs) juga telah diajukan, tetapi banyak kasus tidak disertai keterbatasan depresi pada adduksi, sehingga tidak dapat menjelaskan semua kasus 1).
Hipotesis Pita Fibrotik:
Dalam hipotesis terbaru, diusulkan adanya pita fibrotik yang berasal dari bagian posterior tendon SO hingga area troklea dan memiliki insersi yang sama dengan tendon SO 1). Variasi tempat insersi dapat menjelaskan tidak hanya keterbatasan elevasi tipikal pada adduksi tetapi juga pola gangguan elevasi atipikal.
Hipotesis Pemanjangan Jarak ZT:
Telah diajukan mekanisme di mana pemanjangan jarak ZT (jarak antara anulus Zinn dan troklea) menyebabkan pergeseran troklea ke anterior, meningkatkan tarikan pada tendon SO yang terbalik dan menghambat teleskop 6). Jarak ZT pasien (41,2 mm) secara signifikan lebih panjang dibandingkan anak normal (37,1 ± 1 mm).
Mekanisme Terkait COVID-19:
Mekanisme yang dipertimbangkan meliputi invasi langsung virus ke otot rangka melalui reseptor ACE2, atau miotoksisitas imun yang dimediasi pelepasan sitokin, serta induksi autoimun 5). Onset sekitar 3 minggu setelah infeksi konsisten dengan respons reaktif.
Telah dilaporkan baru-baru ini bahwa miastenia gravis okular dapat menunjukkan temuan mirip sindrom Brown 3). Mekanisme di mana blokade reseptor AChR menyebabkan gejala seperti strabismus restriktif telah disarankan, dan perlunya memasukkan miastenia gravis dalam diagnosis banding pada pasien sindrom Brown dengan strabismus vertikal telah ditunjukkan.
Berdasarkan laporan kasus sindrom Brown intermiten dan rekuren (anak laki-laki berusia 5 tahun yang sembuh spontan dalam satu hari), dua teori baru telah diajukan 7).
Shilo dkk. (2022) mengajukan dua teori baru: “Teori Regangan” (peregangan berulang tendon otot oblique superior yang pendek secara kongenital menyebabkan penebalan selubung tendon → tenosinovitis stenotik) dan “Teori Penghindaran” (nyeri akut → menghindari gerakan mata → mengurangi regangan tendon → resolusi spontan cepat) 7).
Mengenai hubungan antara jarak ZT dan kejadian sindrom Brown, penelitian prospektif lebih lanjut diharapkan untuk verifikasi lebih lanjut 6). Diharapkan dapat digunakan sebagai indikator prediksi kejadian sindrom Brown kongenital.