Leicht
Primärposition : keine vertikale Abweichung
In Adduktion : kein Down-Shoot
Elevation : nur in Adduktion eingeschränkt

Das Brown-Syndrom ist eine Form des vertikalen Strabismus, bei der die Hebung des Auges in Adduktion aufgrund einer Anomalie der Sehne des Musculus obliquus superior und der Trochlea eingeschränkt oder unmöglich ist. Es wird auch als Superior-Oblique-Tendon-Sheath-Syndrom bezeichnet. Es wurde erstmals 1950 von Dr. Harold Whaley Brown beschrieben 1).
Die Einschränkung der Hebung in Adduktion ist grundsätzlich ein mechanisches Problem: Die Sehne des Musculus obliquus superior kann nicht reibungslos durch die Trochlea gleiten, was zu einer starren, nicht dehnbaren Sehne führt.
Epidemiologie:
Genetik:
Es wurde über autosomal-rezessive oder autosomal-dominante Vererbung mit reduzierter Penetranz berichtet1).
Familiäre Fälle sind mit etwa 1 pro 20.000 Geburten relativ selten. Es wurde über autosomal-rezessive oder autosomal-dominante Vererbung mit niedriger Penetranz berichtet1). Die meisten Fälle sind sporadisch.
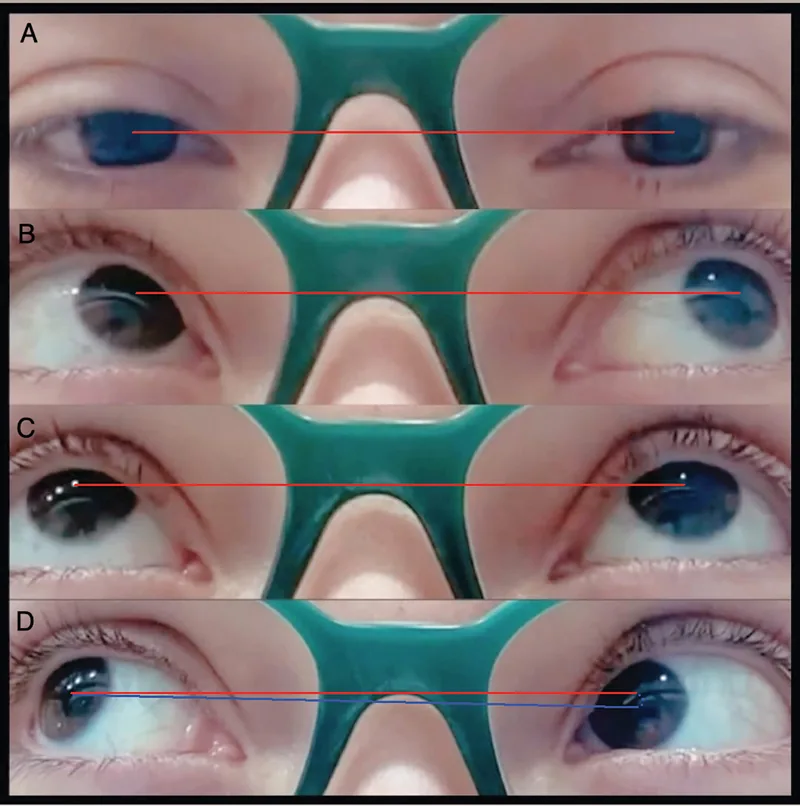
Die Einschränkung der Elevation in Adduktion ist das definierende Zeichen des Brown-Syndroms.
Leicht
Primärposition : keine vertikale Abweichung
In Adduktion : kein Down-Shoot
Elevation : nur in Adduktion eingeschränkt
Mäßig
Primärposition : keine vertikale Abweichung
In Adduktion : Down-Shoot vorhanden
Elevation : deutliche Einschränkung in Adduktion
Schwer
Primärposition : Hypotropie vorhanden
In Adduktion : Down-Shoot vorhanden
Abnorme Kopfhaltung : ausgeprägte Kopfneigung und Gesichtsdrehung
Weitere wichtige klinische Befunde sind unten aufgeführt1).
Das Brown-Syndrom wird in angeborene und erworbene Formen unterteilt.
Nachfolgend ein Vergleich der Ursachen.
| Klassifikation | Hauptursachen |
|---|---|
| Angeboren | Verkürzung/Elastizitätsverlust der Sehne, Trochlea-Fehlbildung, fibröser Strang |
| Erworben/entzündlich | RA, juvenile idiopathische Arthritis, SLE, post-COVID-19-Trochleitis |
| Erworben/traumatisch oder iatrogen | Orbitafraktur/postoperativ, nach Sklera-Buckel-Operation |
Angeboren:
Die strukturelle Anomalie des Komplexes aus Sehne des Musculus obliquus superior und Trochlea ist grundlegend 1). Es werden eine Verkürzung der Sehne, ein Elastizitätsverlust, eine Trochleafehlbildung, ein Sehnenknoten und eine Fibrose beobachtet. Als neuere Erklärung wird das Vorhandensein eines fibrösen Strangs (fibrotic strand) vorgeschlagen, der vom hinteren Teil der SO-Sehne bis zur Trochlearegion entspringt und denselben Ansatz hat 1). Ein Zusammenhang mit angeborenen Störungen der Hirnnerveninnervation (CCDDs) wurde ebenfalls berichtet.
Eine Verlängerung des ZT-Abstands (Abstand zwischen dem Zinn-Ring und der Trochlea) wurde mit dem Auftreten eines BS in Verbindung gebracht. Bei 12 normalen Kindern betrug der Durchschnitt 37,1 ± 1 mm (35,8–38,7 mm), während er bei BS-Patienten auf 41,2 mm verlängert war 6).
Erworben:
Es wurde kürzlich berichtet, dass die okuläre Myasthenia gravis (AChR-Rezeptor-Antikörper-positiv) BS-ähnliche Befunde zeigen kann 3) und sollte in die Differentialdiagnose einbezogen werden.
Sowohl bei Erwachsenen als auch bei Kindern wurde das Auftreten eines Brown-Syndroms aufgrund einer Trochleitis nach einer COVID-19-Infektion berichtet 5)8). Die MRT zeigt eine Schwellung der SO-Sehnenscheide und eine Gadolinium-Anreicherung, und die Erkrankung bessert sich unter systemischer Kortikosteroidgabe. Dies kann auch ohne begleitendes multisystemisches Entzündungssyndrom auftreten.
Die Diagnose ist eine klinische Diagnose basierend auf Anamnese und klinischen Befunden1).
Wichtigste Untersuchungsmethoden:
Bildgebende Diagnostik:
Wichtige Punkte der Differentialdiagnose:
| Erkrankung | FDT | Charakteristische Befunde |
|---|---|---|
| Parese des Musculus obliquus inferior | Negativ | SO-Überfunktion, A-Schielen |
| Doppelte Levator-Muskel-Lähmung | Sowohl bei Adduktion als auch Abduktion positiv | Hebeeinschränkung in alle Richtungen |
| Orbitafraktur | Sowohl bei Adduktion als auch Abduktion positiv | Trauma-Anamnese / infraorbitale Hypästhesie |
| Myasthenia gravis | Negativ (restriktiv erscheinend) | AChR-Antikörper positiv3) |
Die Erhebung der Familienanamnese ist ebenfalls wichtig, um ein familiäres BS auszuschließen1).
Beim angeborenen Brown-Syndrom ist die Beobachtung die erste Wahl. Bei bis zu 75–80 % wird eine spontane Besserung beobachtet, daher ist eine abwartende Haltung ohne übereilte Operation grundlegend1).
Kortikosteroide sind bei entzündlichem erworbenem BS wirksam.
Eine Operation wird in folgenden Fällen in Betracht gezogen1):
Sehnenverlängerung
Silikon-Expander-Methode (Wright-Methode) : deutliche Besserung bei 3 von 4 Fällen. Verlängerung der SO-Sehne um 10 mm.
Z-Plastik-Verlängerung : durchgeführt mit Mersilene 5-0-Naht bei einem Fall von sequenziell auftretender bilateraler BS. Bei unzureichendem Ergebnis Übergang zur vollständigen Tenotomie 6).
Vorteil ist die Reduzierung des Risikos einer iatrogenen Parese des Musculus obliquus superior.
Tenektomie
SO-Sehnen-Tenotomie/Tenektomie : in einer retrospektiven Studie mit 38 Fällen die wirksamste Ersteingriff. AHP-Verschwundensrate 81,5 % 1).
Risiko einer iatrogenen Parese des Musculus obliquus superior durch Überkorrektur. Sorgfältige postoperative Überwachung erforderlich.
Andere Operationsverfahren
SO-Sehnen-Spaltungsverlängerung : signifikante Besserung von Hypertropie und Elevationseinschränkung bei 15 Fällen schwerer BS 1). Retrospektive Studie mit 20 Fällen: Überkorrektur bei 2 Fällen (10 %).
SO-Sehnen-Verdünnung : wirksam bei 21 Augen mit verdickter SO-Sehne 1).
Revisionsoperation bei iatrogener BS : Fall einer Freilegung des SO-Komplexes durch Neupositionierung des Titan-Mesh nach ORIF einer Orbitafraktur 4).
Bei angeborenen Fällen wird bei 75–80 % eine spontane Besserung beobachtet, daher ist die grundlegende Strategie eine abwartende Beobachtung ohne sofortige Operation 1). Auch bei erworbenen idiopathischen Fällen wird in 30 % eine vollständige Remission berichtet. Bei schweren Fällen (Schielen nach unten in Primärposition, auffällige Kopfzwangshaltung) wird jedoch ein operativer Eingriff in Betracht gezogen.
Nach einer SO-Sehnen-Durchtrennung oder -Resektion kann eine iatrogene Lähmung des Musculus obliquus superior auftreten. Eine Sehnenverlängerung (Silikon-Expander-Methode, Z-Plastik) kann dieses Risiko verringern, und in den letzten Jahren wird die Verlängerung bevorzugt 1). Nach der Operation ist eine sorgfältige Nachbeobachtung erforderlich.
Die Funktionsstörung des Sehnen-Trochlea-Komplexes des Musculus obliquus superior ist der Hauptmechanismus des Brown-Syndroms 1).
Embryologischer Hintergrund:
Studien von Sevel zeigten, dass der Musculus obliquus superior, die Sehne und die Trochlea aus einem gemeinsamen mesenchymalen Gewebe entstehen 1). Diese Erkenntnis erklärt den natürlichen Verlauf des angeborenen BS, der sich mit dem Wachstum schrittweise bessert. Ein Zusammenhang mit angeborenen Störungen der Hirnnerveninnervation (CCDDs) wurde ebenfalls vorgeschlagen, aber viele Fälle weisen keine Einschränkung der Senkung bei Adduktion auf, sodass nicht alle Fälle erklärt werden können 1).
Hypothese des fibrösen Strangs:
Eine neuere Hypothese postuliert das Vorhandensein eines fibrösen Strangs (fibrotic strand), der vom hinteren Teil der SO-Sehne bis zur Trochlearegion reicht und denselben Ansatz wie die SO-Sehne hat 1). Variationen der Insertionsstelle könnten sowohl die typische Einschränkung der Hebung in Adduktion als auch atypische Hebungsstörungsmuster erklären.
Hypothese der ZT-Distanzverlängerung:
Es wird angenommen, dass eine Verlängerung der ZT-Distanz (Distanz zwischen dem Zinn-Ring und der Trochlea) zu einer anterioren Verlagerung der Trochlea führt, was den Zug auf die umgekehrte SO-Sehne erhöht und das Teleskopieren behindert 6). Die ZT-Distanz der Patienten (41,2 mm) war im Vergleich zu normalen Kindern (37,1 ± 1 mm) signifikant verlängert.
COVID-19-bezogene Mechanismen:
Mögliche Mechanismen sind das direkte Eindringen des Virus in die Skelettmuskulatur über den ACE2-Rezeptor oder eine immunvermittelte Myotoxizität und Autoimmuninduktion durch Zytokinfreisetzung 5). Der Beginn etwa 3 Wochen nach der Infektion ist mit einer reaktiven Antwort vereinbar.
Es wurde kürzlich berichtet, dass die okuläre Myasthenia gravis BS-ähnliche Befunde zeigen kann 3). Ein Mechanismus, bei dem die Blockade des AChR-Rezeptors zu Symptomen ähnlich einem restriktiven Strabismus führt, wurde vorgeschlagen, und es wird auf die Notwendigkeit hingewiesen, Myasthenia gravis in die Differentialdiagnose bei BS-Patienten mit vertikalem Strabismus einzubeziehen.
Basierend auf einem Bericht über intermittierenden und rezidivierenden BS (Fall eines 5-jährigen Jungen mit spontaner Remission innerhalb eines Tages) wurden zwei neue Theorien vorgeschlagen 7).
Shilo et al. (2022) schlugen zwei neue Theorien vor: die “Stretch-Theorie” (wiederholte Dehnung einer angeborenen kurzen SO-Sehne führt zu Sehnenscheidenverdickung → stenosierende Tenosynovitis) und die “Avoidance-Theorie” (akuter Schmerz → Vermeidung von Augenbewegungen → reduzierte Sehnendehnung → schnelle spontane Remission) 7).
Bezüglich des Zusammenhangs zwischen ZT-Distanz und BS-Beginn werden weitere prospektive Studien zur weiteren Validierung erwartet 6). Eine Nutzung als prädiktiver Indikator für den Beginn eines angeborenen BS wird in Betracht gezogen.