
Hypertropie
Auf einen Blick: Wichtige Punkte
Abschnitt betitelt „Auf einen Blick: Wichtige Punkte“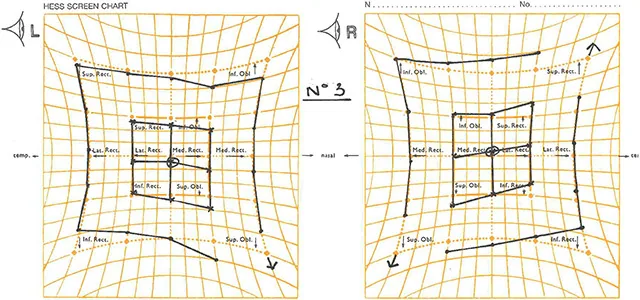
Evidenzbasierte Ergänzungen
Abschnitt betitelt „Evidenzbasierte Ergänzungen“Ursachenverteilung der Hypertropie bei Erwachsenen
Abschnitt betitelt „Ursachenverteilung der Hypertropie bei Erwachsenen“Tamhankar et al. (2011) analysierten 300 aufeinanderfolgende Fälle mit vertikaler Diplopie und zeigten, dass die Lähmung des IV. Hirnnervs (Nervus trochlearis) und die endokrine Orbitopathie mehr als 50 % der Ursachen ausmachten 1). Neben diesen beiden Erkrankungen sind die wichtigsten Differentialdiagnosen postoperative Komplikationen, Orbitabodenfrakturen und Myasthenia gravis; daher ist eine Anamnese und detaillierte augenärztliche Untersuchung in den meisten Fällen zur Ursachendiagnose ausreichend.
Sensitivitätsgrenzen der Drei-Stufen-Methode nach Parks
Abschnitt betitelt „Sensitivitätsgrenzen der Drei-Stufen-Methode nach Parks“Manchandia und Demer (2014) berichteten, dass von 50 Fällen mit MRT-bestätigter Atrophie des Musculus obliquus superior nur 35 (70 %) alle drei Bedingungen der Drei-Stufen-Methode nach Parks erfüllten 2). Das heißt, ein negatives Ergebnis der Drei-Stufen-Methode schließt eine Lähmung des Musculus obliquus superior nicht aus, und eine Diagnose unter Berücksichtigung klinischer und bildgebender Befunde ist erforderlich.
Vertikale Gesichtsfeldunterschiede zwischen angeborener und erworbener Lähmung des Musculus obliquus superior
Abschnitt betitelt „Vertikale Gesichtsfeldunterschiede zwischen angeborener und erworbener Lähmung des Musculus obliquus superior“Demer (2022) analysierte 31 Fälle mit MRT-Atrophie des Musculus obliquus superior und zeigte, dass der klassische Befund, dass „bei angeborenen Fällen die Hypertropie beim Blick nach oben zunimmt“, in vielen Fällen nicht zutrifft 3). Sowohl bei angeborenen als auch bei erworbenen Fällen sind Fälle mit größerer Hypertropie beim Blick nach unten häufiger, und eine Unterscheidung zwischen angeboren und erworben allein durch den Vergleich der Blickrichtungen ist schwierig.
Differentialdiagnose zur Skew Deviation
Abschnitt betitelt „Differentialdiagnose zur Skew Deviation“Wong (2010) schlug den Skew Deviation als eine Höhenschielstellung vor, die von einer Trochlearisparese schwer zu unterscheiden ist, und präsentierte den „Upright-Supine-Test“, bei dem die vertikale Abweichung in Rückenlage um mehr als 50 % abnimmt 4). Da dies auf eine Läsion der hinteren Schädelgrube hindeutet, wird bei positiven Testergebnissen eine neuroradiologische Abklärung empfohlen.
Maskierte Obliquus-superior-Parese
Abschnitt betitelt „Maskierte Obliquus-superior-Parese“Demer und Clark (2022) zeigten, dass von 83 klinisch als Obliquus-superior-Parese diagnostizierten Fällen 26 (31 %) keine Atrophie des Musculus obliquus superior im MRT aufwiesen und dass positive Befunde im Dreistufentest auch durch andere Pathologien reproduziert werden können 5). Eine alleinige klinische Diagnose reicht nicht aus, um eine echte Obliquus-superior-Parese zu bestätigen; eine Beurteilung des Muskelvolumens und der Trochleaposition mittels hochauflösendem MRT ist für eine genaue Diagnose unerlässlich.
Literaturverzeichnis
Abschnitt betitelt „Literaturverzeichnis“- Tamhankar MA, Kim JH, Ying GS, Volpe NJ. Adult hypertropia: a guide to diagnostic evaluation based on review of 300 patients. Eye (Lond). 2011;25(1):91-96. PMID: 21057518.
- Manchandia AM, Demer JL. Sensitivity of the three-step test in diagnosis of superior oblique palsy. J AAPOS. 2014;18(6):567-571. PMID: 25459202.
- Demer JL. Vertical comitance of hypertropia in congenital and acquired superior oblique palsy. J Neuroophthalmol. 2022;42(1):e240-e247. PMID: 34670252.
- Wong AM. Understanding skew deviation and a new clinical test to differentiate it from trochlear nerve palsy. J AAPOS. 2010;14(1):61-67. PMID: 20227626.
- Demer JL, Clark RA. Masquerading superior oblique palsy. Am J Ophthalmol. 2022;242:197-208. PMID: 35618024.
