خفیف
وضعیت اولیه نگاه: عدم انحراف عمودی
در اداکشن: عدم انحراف به پایین (down shoot)
بالا بردن: محدودیت فقط در اداکشن

سندرم براون (Brown syndrome) نوعی استرابیسم عمودی است که در آن بالا بردن چشم در حالت اداکشن به دلیل ناهنجاری در تاندون عضله مایل فوقانی و مجموعه قرقرهای محدود یا غیرممکن میشود. همچنین به عنوان سندرم غلاف تاندون عضله مایل فوقانی (superior oblique tendon sheath syndrome) شناخته میشود. اولین بار در سال ۱۹۵۰ توسط دکتر هارولد والی براون گزارش شد1).
محدودیت بالا بردن در اداکشن اساساً به دلیل مشکل مکانیکی است که در آن تاندون عضله مایل فوقانی نمیتواند به نرمی از طریق قرقره (trochlea) حرکت کند و تاندون مانند یک طناب سفت و غیرقابل انعطاف میشود.
همهگیرشناسی:
وراثت:
الگوهای وراثت اتوزومال مغلوب یا اتوزومال غالب با نفوذ کاهشیافته گزارش شده است 1).
بروز خانوادگی نسبتاً نادر است (یک مورد در ۲۰۰۰۰ تولد) و الگوهای وراثت اتوزومال مغلوب یا اتوزومال غالب با نفوذ کم گزارش شده است 1). اکثر موارد پراکنده هستند.
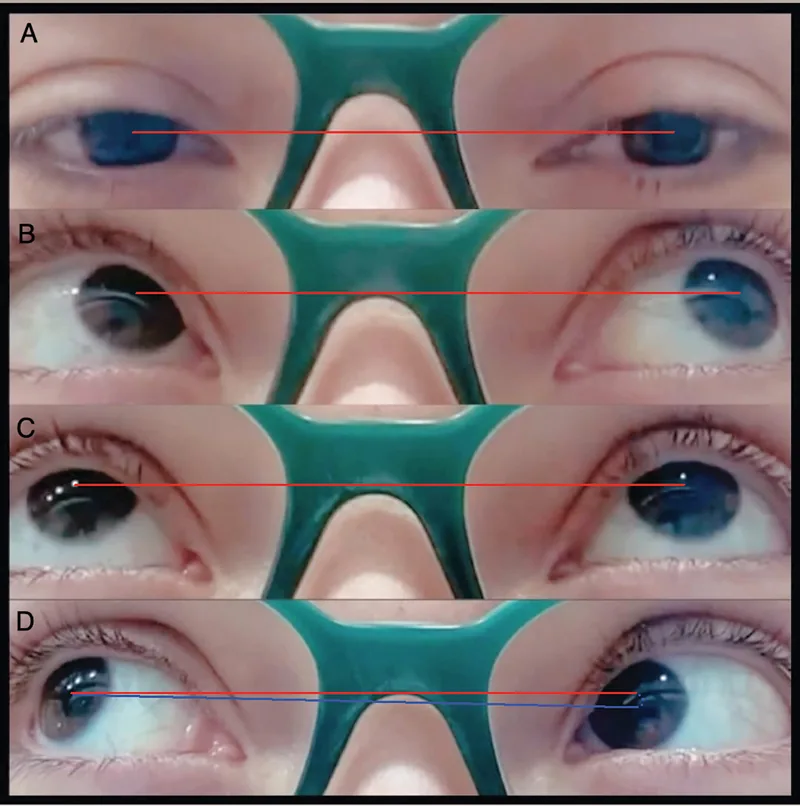
محدودیت بالا بردن چشم در حالت اداکشن (نگاه به داخل) یافته تعریفکننده سندرم براون است.
خفیف
وضعیت اولیه نگاه: عدم انحراف عمودی
در اداکشن: عدم انحراف به پایین (down shoot)
بالا بردن: محدودیت فقط در اداکشن
متوسط
وضعیت اولیه نگاه: عدم انحراف عمودی
در اداکشن: وجود انحراف به پایین (down shoot)
بالا بردن: محدودیت واضح در اداکشن
شدید
وضعیت اولیه نگاه: وجود هایپوتروپی (انحراف چشم به پایین)
در اداکشن: وجود انحراف به پایین (down shoot)
وضعیت غیرطبیعی سر: همراه با کج شدن قابل توجه سر و چرخش صورت
سایر یافتههای بالینی مهم در زیر آورده شده است1).
سندرم براون به دو نوع مادرزادی و اکتسابی تقسیم میشود.
در زیر مقایسه علل آورده شده است.
| طبقهبندی | علل اصلی |
|---|---|
| مادرزادی | کوتاهی تاندون، از دست دادن خاصیت ارتجاعی، ناهنجاری تروکلئا، نوارهای فیبری |
| اکتسابی-التهابی | آرتریت روماتوئید، آرتریت ایدیوپاتیک جوانان، لوپوس اریتماتوز سیستمیک، تروکلئیت پس از کووید-19 |
| اکتسابی-تروماتیک/ایاتروژنیک | شکستگی حدقه، پس از جراحی، پس از عمل باکل اسکلرا |
مادرزادی:
ناهنجاری ساختاری کمپلکس تاندون-قرقره عضله مایل فوقانی اساس بیماری است1). کوتاه شدن تاندون، از دست دادن خاصیت ارتجاعی، ناهنجاری قرقره، گره تاندونی و فیبروز مشاهده میشود. به عنوان توضیح جدید، وجود یک طناب فیبروزی (fibrotic strand) که از قسمت خلفی تاندون عضله مایل فوقانی تا ناحیه قرقره منشأ گرفته و همان محل اتصال را دارد، مطرح شده است1). ارتباط با اختلالات مادرزادی عصبدهی جمجمهای (CCDDs) نیز گزارش شده است.
برخی گزارشها حاکی از ارتباط افزایش فاصله ZT (فاصله حلقه زین تا قرقره) با بروز سندرم براون است. در 12 کودک طبیعی، میانگین این فاصله 1±37.1 میلیمتر (35.8 تا 38.7 میلیمتر) بود، در حالی که در بیماران مبتلا به سندرم براون به 41.2 میلیمتر افزایش یافته بود6).
اکتسابی:
لازم به ذکر است که میاستنی گراوی چشمی (با آنتیبادی مثبت گیرنده AChR) به تازگی به عنوان بیماری با تظاهرات شبیه سندرم براون گزارش شده است3) و باید در تشخیص افتراقی گنجانده شود.
در بزرگسالان و کودکان، بروز سندرم براون ناشی از قرقرهالتهاب پس از عفونت COVID-19 گزارش شده است5)8). تورم غلاف تاندون عضله مایل فوقانی و افزایش کنتراست با گادولینیوم در MRI تأیید شده و با تجویز سیستمیک کورتیکواستروئیدها بهبود مییابد. حتی در موارد بدون سندرم التهابی چندسیستمی نیز ممکن است رخ دهد.
تشخیص بر اساس تاریخچه پزشکی و یافتههای بالینی، یک تشخیص بالینی است 1).
روشهای اصلی آزمایش:
تصویربرداری تشخیصی:
نکات کلیدی تشخیص افتراقی:
| بیماری | FDT | یافتههای مشخصه |
|---|---|---|
| فلج مایل پایینی | منفی | بیشفعالی مایل فوقانی، استرابیسم نوع A |
| فلج عضله بالابرنده دوگانه | مثبت در اداکشن و ابداکشن | محدودیت بالارفتن در همه جهات |
| شکستگی حدقه | مثبت در اداکشن و ابداکشن | سابقه تروما و کاهش حس زیر حدقه |
| میاستنی گراویس | منفی (یافتههای محدودکننده) | آنتیبادی AChR مثبت 3) |
گرفتن سابقه خانوادگی نیز مهم است و باید سندرم براون خانوادگی را رد کرد 1).
در سندرم براون مادرزادی، پیگیری اولین گزینه است. بهبود خودبهخودی در 75 تا 80٪ موارد دیده میشود و اساساً نیازی به جراحی فوری نیست 1).
کورتیکواستروئیدها برای BS اکتسابی التهابی مؤثر هستند.
در موارد زیر جراحی در نظر گرفته میشود 1):
طولانیسازی تاندون
روش اکسپاندر سیلیکونی (روش رایت): در 3 مورد از 4 مورد بهبود قابل توجه. تاندون SO به میزان 10 میلیمتر بلند میشود.
طولانیسازی با برش Z: در یک مورد BS دوطرفه متوالی با بخیه Mersilene 5-0 انجام شد. در صورت ناکافی بودن، به تاندوتومی کامل تبدیل میشود 6).
مزیت آن کاهش خطر فلج مایل فوقانی یاتروژنیک است.
تاندونبرداری
برش/برداشتن تاندون SO (تنکتومی): در یک مطالعه گذشتهنگر روی 38 مورد، مؤثرترین جراحی اولیه. نرخ حذف AHP 81.5% 1).
خطر فلج مایل فوقانی یاتروژنیک ناشی از اصلاح بیش از حد وجود دارد. نظارت دقیق پس از جراحی ضروری است.
سایر روشهای جراحی
طولانیسازی تقسیمشده تاندون SO: در 15 مورد BS شدید، هایپوتروپی و محدودیت بالا بردن به طور قابل توجهی بهبود یافت 1). در یک مطالعه گذشتهنگر روی 20 مورد، 2 مورد (10%) اصلاح بیش از حد داشتند.
نازکسازی تاندون SO: در 21 چشم با تاندون SO ضخیم شده مؤثر بود 1).
جراحی تجدیدنظر برای BS یاتروژنیک: مواردی از آزادسازی کمپلکس SO با جابجایی مجدد مش تیتانیوم پس از ORIF شکستگی اربیت گزارش شده است 4).
در موارد مادرزادی، بهبود خودبهخودی در ۷۵ تا ۸۰٪ موارد مشاهده میشود و پیگیری بدون عجله برای جراحی، رویکرد اصلی است 1). در موارد اکتسابی ایدیوپاتیک نیز بهبود کامل در ۳۰٪ موارد گزارش شده است. با این حال، در موارد شدید (انحراف به پایین در وضعیت اولیه نگاه، وضعیت غیرطبیعی سر) باید جراحی در نظر گرفته شود.
پس از برش یا برداشتن تاندون عضله مایل فوقانی، ممکن است فلج ایتروژنیک عضله مایل فوقانی رخ دهد. تصور میشود که روشهای طولانیسازی تاندون (روش گشادکننده سیلیکونی، روش برش Z شکل) این خطر را کاهش میدهند و در سالهای اخیر تمایل به استفاده از روشهای طولانیسازی وجود دارد 1). پس از جراحی، پیگیری دقیق ضروری است.
نارسایی مجموعه تاندون عضله مایل فوقانی و قرقره، مکانیسم اصلی سندرم براون است 1).
زمینه جنینشناسی:
مطالعات Sevel نشان داده است که عضله مایل فوقانی، تاندون و قرقره از یک بافت مزانشیمی مشترک منشأ میگیرند 1). این یافته سیر طبیعی بهبود تدریجی سندرم براون مادرزادی را با افزایش سن توضیح میدهد. ارتباط با اختلالات مادرزادی عصبدهی جمجمهای (CCDDs) نیز مطرح شده است، اما بسیاری از موارد بدون محدودیت نگاه به پایین در اداکشن هستند و نمیتوان همه موارد را با این نظریه توضیح داد 1).
فرضیه نوار فیبروتیک:
بر اساس جدیدترین فرضیه، وجود یک نوار فیبروتیک که از ناحیه خلفی تاندون عضله مایل فوقانی تا ناحیه قرقره امتداد یافته و همان محل اتصال تاندون عضله مایل فوقانی را دارد، مطرح شده است 1). تغییرات در محل اتصال میتواند هم محدودیت معمول بالا آمدن در اداکشن و هم الگوهای غیرمعمول اختلال بالا آمدن را توضیح دهد.
فرضیه افزایش فاصله ZT:
افزایش فاصله ZT (فاصله حلقه Zinn تا قرقره) باعث جابجایی قرقره به سمت جلو شده و کشش بر روی تاندون معکوس عضله مایل فوقانی را افزایش میدهد و از جمع شدن تلسکوپی آن جلوگیری میکند 6). فاصله ZT در بیماران (۴۱.۲ میلیمتر) به طور معنیداری بیشتر از کودکان طبیعی (۳۷.۱ ± ۱ میلیمتر) بود.
مکانیسم مرتبط با COVID-19:
ورود مستقیم ویروس به عضلات اسکلتی از طریق گیرنده ACE2 یا سمیت عضلانی با واسطه ایمنی و خودایمنی ناشی از آزادسازی سیتوکینها به عنوان مکانیسمهای احتمالی مطرح هستند 5). شروع علائم حدود سه هفته پس از عفونت با پاسخ واکنشی سازگار است.
اخیراً گزارش شده است که میاستنی گراویس چشمی میتواند یافتههای مشابه سندرم براون (BS) را نشان دهد 3). مکانیسمی پیشنهاد شده است که در آن مسدود شدن گیرنده AChR باعث علائمی شبیه استرابیسم محدودکننده میشود و ضرورت گنجاندن میاستنی گراویس در تشخیص افتراقی بیماران BS با استرابیسم عمودی تأکید شده است.
بر اساس گزارش BS متناوب و عودکننده (یک پسر ۵ ساله که طی یک روز بهبود خودبهخودی داشت)، دو نظریه جدید ارائه شده است 7).
Shilo و همکاران (2022) دو نظریه جدید را مطرح کردند: “نظریه کشش” (کشش مکرر تاندون مایل فوقانی کوتاه مادرزادی منجر به ضخیم شدن غلاف تاندون و تنوسینوویت تنگیکننده میشود) و “نظریه اجتناب” (درد حاد → اجتناب از حرکت چشم → کاهش کشش تاندون → بهبود سریع خودبهخودی) 7).
در مورد ارتباط فاصله ZT و بروز BS، انتظار میرود تحقیقات آیندهنگر بیشتری انجام شود 6). پیشبینی میشود که به عنوان شاخص پیشبینی بروز BS مادرزادی استفاده شود.