ตาเหล่ แนวตั้งเป็นคำรวมสำหรับการเบี่ยงเบนของตาในแนวตั้ง และอัมพาตของกล้ามเนื้อเฉียงบนแต่กำเนิดเป็นสาเหตุที่พบบ่อยที่สุดในกว่า 70% ของกรณีอัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิด MRI ยืนยันความบกพร่องของเส้นประสาทโทรเคลียร์
วิธีสามขั้นตอนของ Parks และการทดสอบเอียงศีรษะของ Bielschowsky เป็นพื้นฐานของการวินิจฉัย และการประเมินการเบี่ยงเบนแบบหมุนก็มีความสำคัญเช่นกัน
คอเอียงจากตา (ท่าศีรษะชดเชยผิดปกติ) หากปล่อยไว้นานจะเสี่ยงต่อความไม่สมมาตรของใบหน้าและกระดูกสันหลังคดกลุ่มอาการบราวน์ (แต่กำเนิด) มีแนวโน้มหายได้เอง และในกรณีที่มีการอักเสบ การฉีดสเตียรอยด์ เฉพาะที่ได้ผล
การรักษาจะเลือกตามชนิดและมุมของตาเหล่ ระหว่างการผ่าตัดลดกำลังกล้ามเนื้อเฉียงล่าง การพับกล้ามเนื้อเฉียงบน หรือแว่นปริซึม
อุบัติการณ์รายปีของอัมพาตกล้ามเนื้อเฉียงบนรายงานว่า 6.3 รายต่อประชากร 100,000 คน1)
ตาเหล่ แนวตั้งเป็นคำรวมสำหรับการเบี่ยงเบนของตาในแนวตั้ง โดยตาข้างหนึ่งเบี่ยงขึ้นหรือลงเมื่อเทียบกับอีกข้างหนึ่ง แบ่งตามลักษณะการเบี่ยงเบนแนวตั้งว่าคงที่หรือไม่คงที่ แต่กำเนิดหรือเกิดขึ้นภายหลัง ตาเหล่ แนวตั้งส่วนใหญ่เป็นแบบร่วมกัน แต่ชนิดไม่ร่วมกันที่มีสาเหตุจากกล้ามเนื้อหรือเส้นประสาทก็มีความสำคัญเช่นกัน
อัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิดเป็นสาเหตุที่พบบ่อยที่สุดของตาเหล่ แนวตั้งในเด็ก กล้ามเนื้อเฉียงบนเริ่มต้นจากส่วนลึกของเบ้าตา และเปลี่ยนทิศทางประมาณ 180° ที่รอก (trochlea) เกาะเป็นแผ่นกว้างรูปพัดบนตาขาว ด้านขมับของกล้ามเนื้อตรงบน เส้นใยส่วนหลังทำหน้าที่กดตาและกางตาเมื่อหุบตา ในขณะที่เส้นใยส่วนหน้าทำให้หมุนเข้าด้านใน ในอัมพาตกล้ามเนื้อเฉียงบน ตาที่เป็นอัมพาตจะยกขึ้น หุบเข้า และหมุนออกด้านนอก ผู้ป่วยชดเชยโดยเอียงศีรษะไปด้านข้างที่ดี
อุบัติการณ์รายปีของอัมพาตกล้ามเนื้อเฉียงบนรายงานว่า 6.3 รายต่อประชากร 100,000 คน พบในเพศชายมากกว่า1) การบาดเจ็บที่ศีรษะ (รวมถึงการกระทบกระเทือน) เป็นสาเหตุที่ระบุได้บ่อยที่สุด2) รองลงมาคือโรคหลอดเลือดสมอง เนื้องอก และไม่ทราบสาเหตุ ในการศึกษา 1,000 รายของอัมพาตเส้นประสาทสมอง สาเหตุหลักของอัมพาตเส้นประสาทสมองคู่ที่ 4 คือ การบาดเจ็บ โรคแต่กำเนิด โรคหลอดเลือด และเนื้องอก4)
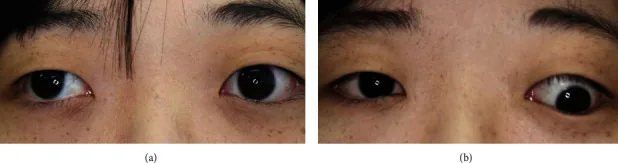
ภาพถ่ายทางคลินิกของตาเหล่แนวตั้ง การเบี่ยงเบนแนวตั้งของตาเปลี่ยนแปลงตามสภาวะการจ้อง Aomatsu K, et al. Isolated Superior Oblique Muscle Swelling Causing Acute Vertical Strabismus in Graves’ Disease. Case Rep Ophthalmol Med. 2020. Figure 4. PM
CI D: PMC7652624. License: CC BY.
ภาพถ่ายทางคลินิกสองภาพเปรียบเทียบตำแหน่งตาตามสภาวะการจ้องที่แตกต่างกัน ในภาพด้านขวา จะเห็นการเบี่ยงเบนแนวตั้งของตาอย่างชัดเจน แสดงให้เห็นอาการแสดงตำแหน่งตาในตาเหล่ แนวตั้ง
อัมพาตของกล้ามเนื้อเฉียงบนแต่กำเนิด
อาการหลัก : ในเด็ก การเอียงศีรษะ (คอเอียงจากตา ) มักเป็นอาการแรก ภาพซ้อน พบได้น้อย และอาจปรากฏครั้งแรกในวัยผู้ใหญ่เมื่อการชดเชยล้มเหลว
ลักษณะเฉพาะ : ความถี่ของตามัวและการมองเห็น สองตาไม่ดีต่ำ (ชดเชยด้วยท่าศีรษะผิดปกติเพื่อมองเห็นภาพเดียว) การปล่อยให้ท่าศีรษะผิดปกตินานๆ โดยไม่รักษา → เสี่ยงต่อความไม่สมมาตรของใบหน้า (ความยาวขากรรไกรบนต่างกัน) และกระดูกสันหลังคด 4)
กลุ่มอาการบราวน์
อาการหลัก : การมองขึ้นด้านในไม่ดี ชอบท่าศีรษะเงยคางและหันหน้าไปทางด้านปกติ
ลักษณะเฉพาะ : ในท่าจ้องตรง ตาอยู่ในตำแหน่งปกติหรือตาเหล่ ลง บางคนรู้สึกคลิกบริเวณใกล้รอกเมื่อมองขึ้น รูปแบบ V ที่มีตาเหล่ออก เมื่อมองขึ้นเป็นลักษณะเฉพาะ มีประโยชน์ในการแยกจากอัมพาตของกล้ามเนื้อเฉียงล่าง
ตาเหล่แบบ A-V (ตาเหล่แบบแพทเทิร์น)
ลักษณะเฉพาะ : ในตาเหล่ แนวนอน มุมตาเหล่ แตกต่างกันมากระหว่างมองขึ้นและมองลง แบบ A และ V พบบ่อยที่สุด ตาเหล่ออก แบบ V: มุมตาเหล่ ใหญ่กว่าเมื่อมองขึ้นและเล็กกว่าเมื่อมองลง ตาเหล่เข้า แบบ V: เล็กกว่าเมื่อมองขึ้นและใหญ่กว่าเมื่อมองลง ตาเหล่เข้า ในทารกมักร่วมกับการมองขึ้นเกินเมื่อหุบตาและตาเหล่ แบบ V
ชนิดอื่นๆ
อัมพาตของกล้ามเนื้อยกทั้งสอง (การมองขึ้นไม่เต็มที่ในตาข้างเดียว) : แต่กำเนิด 50% มีหนังตาตก ร่วมด้วย ปรากฏการณ์เบลล์ยังคงอยู่ (จุดแยกจากพังผืดของกล้ามเนื้อเรกตัสล่าง)
อัมพาตของกล้ามเนื้อเฉียงบนที่ได้มา : การบาดเจ็บที่ศีรษะหรือโรคหลอดเลือดสมอง ภาพซ้อน เป็นอาการหลัก ไม่มีความไม่สมมาตรของใบหน้า
ภาวะพังผืดของกล้ามเนื้อนอกตาตั้งแต่กำเนิด (CF EOM) : ชนิดที่ 1 (ถ่ายทอดแบบ autosomal dominant, หนังตาตก ทั้งสองข้างและตาจ้องลง), ชนิดที่ 2 (ถ่ายทอดแบบ autosomal recessive, ตาเหล่ออก นอกมุมกว้าง), ชนิดที่ 3 (ถ่ายทอดแบบ autosomal dominant, ข้อจำกัดการเคลื่อนไหวหลากหลาย)
คอเอียงจากตา ประกอบด้วยการหันหน้า เงย/ก้มคาง เอียงศีรษะ และการรวมกัน หากท่าศีรษะผิดปกติหายไปเมื่อปิดตาข้างเดียว ถือว่าเป็นคอเอียงจากตา เพื่อชดเชยภาพซ้อน ในอัมพาตเส้นประสาทโทรเคลียร์ ผู้ป่วยจะมีท่าศีรษะลักษณะเฉพาะคือหันหน้าไปทางด้านปกติ ก้มคาง และเอียงศีรษะไปทางด้านปกติ
Q
การเอียงศีรษะในเด็กอาจเป็นสัญญาณของตาเหล่ได้หรือไม่?
A
การเอียงศีรษะ (คอเอียง) ในเด็กเป็นอาการเริ่มแรกที่พบบ่อยของอัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิด หากการเอียงศีรษะหายไปเมื่อปิดตาข้างเดียว ให้สงสัยคอเอียงจากตา สิ่งสำคัญคือต้องแยกจากคอเอียงจากกล้ามเนื้อแต่กำเนิด (ก้อนหรือการหดสั้นของกล้ามเนื้อสเตอโนไคลโดมาสตอยด์) และการตรวจตำแหน่งตาเป็นกุญแจสำคัญในการวินิจฉัย
อัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิด : ภาวะเอ็นกล้ามเนื้อเฉียงบนเจริญไม่เต็มที่หรือเกาะผิดปกติแต่กำเนิด ในกว่า 70% ของกรณี MRI พบว่าไม่มีเส้นประสาทโทรเคลียร์ พันธุกรรมพบน้อยอัมพาตกล้ามเนื้อเฉียงบนที่เกิดขึ้นภายหลัง : การบาดเจ็บที่ศีรษะ (พบบ่อยที่สุด), โรคหลอดเลือดสมอง, เนื้องอก, ไม่ทราบสาเหตุกลุ่มอาการบราวน์ : แต่กำเนิด (ปลอกเอ็นตีบแต่กำเนิด), อักเสบ (รวมถึงโรคภูมิต้านตนเอง เช่น โรคตาจากต่อมไทรอยด์ ), บาดเจ็บ (การกระแทกบริเวณรอกจากการถูกตีที่หน้าผาก), จากการรักษา (การเย็บพับกล้ามเนื้อเฉียงบนมากเกินไป)ตาเหล่ ชนิด A-Vเบ้าตา (ภาวะกะโหลกศีรษะเชื่อมติดแต่กำเนิด, โรคครูซอง), ความผิดปกติของเอ็นกล้ามเนื้อเฉียงบนอัมพาตกล้ามเนื้อยกตาทั้งสองข้าง : มักเกิดจากกลไกเหนือนิวเคลียส แต่กำเนิดCF EOM
หากการเอียงศีรษะหายไปเมื่อปิดตาข้างเดียวในการทดสอบปิดตา ให้สงสัยคอเอียงจากตา หากคลำพบก้อนหรือการหดสั้นของกล้ามเนื้อสเตอโนไคลโดมาสตอยด์ที่คอ ให้คิดถึงคอเอียงจากกล้ามเนื้อแต่กำเนิด การตรวจตำแหน่งตาและการคลำคอเป็นพื้นฐานในการแยกโรค
เป็นวิธีการวินิจฉัยอย่างเป็นระบบเพื่อระบุกล้ามเนื้อที่ทำให้เกิดตาเขขึ้นบน
ขั้นที่ 1 : ตาข้างใดที่ตาเขขึ้นบน (ขวาหรือซ้าย)ขั้นที่ 2 : อาการตาเขขึ้นบนแย่ลงเมื่อกลอกตาเข้าในหรือออกนอก (แยก IOOA กับ SOP)ขั้นที่ 3 : การทดสอบเอียงศีรษะของ Bielschowsky: หากตาเขขึ้นบนเพิ่มขึ้นเมื่อเอียงศีรษะไปทางด้านที่เป็นโรค ให้วินิจฉัยเป็นอัมพาตของกล้ามเนื้อเฉียงบน (SOP)
โรค ลักษณะเฉพาะ จุดที่ใช้แยก อัมพาตกล้ามเนื้อเฉียงบน แย่ลงเมื่อกลอกตาเข้าใน แย่ลงเมื่อเอียงศีรษะไปด้านที่เป็น วิธี Parks 3 ขั้นตอน ใบหน้าไม่สมมาตรในรายเรื้อรัง Skew deviation ปฏิกิริยาเอียงตา (ocular tilt reaction) SOP = หมุนออกนอก, skew = ตาเขขึ้นบนหมุนเข้าใน2) กลุ่มอาการบราวน์ จำกัดการยกตาเมื่อเหล่เข้า, การทดสอบแรงดึงเป็นบวก ตาเหล่ออก แบบ V เมื่อมองขึ้นกล้ามเนื้อเฉียงล่างทำงานมากเกินไป การยกตาสูงเกินเมื่อเหล่เข้า มักร่วมกับตาเหล่เข้า ชนิดทารก โรคตาจากต่อมไทรอยด์ จำกัดการยกตาเนื่องจากกล้ามเนื้อเรกตัสล่างโต MRI วงโคจร, SOP ที่เลียนแบบ3) คอเอียงจากกล้ามเนื้อแต่กำเนิด ก้อนหรือการหดสั้นของกล้ามเนื้อสเตอโนไคลโดมาสตอยด์ ตำแหน่งตาปกติ, คลำคอ
การวัดปริมาณการเบี่ยงเบนแบบหมุน : ใช้ Double Maddox Rod, Lancaster แดง-เขียว, ซินอปโตฟอร์ (ใช้เป้าหมายการรวมภาพ)4) กล้ามเนื้อเฉียงบนมีผลหมุนเข้าด้านใน ดังนั้น SOP ทำให้เกิดการหมุนออกด้านนอก การหมุนแบบอัตนัยมีค่าน้อยกว่าการหมุนแบบวัตถุวิสัยใน SOP เรื้อรัง (เนื่องจากการปรับตัว)2) การวินิจฉัยทางภาพ (MRI) : ใน SOP แต่กำเนิด ประเมินการเจริญไม่เต็มที่ของเอ็นกล้ามเนื้อเฉียงบน ความผิดปกติของจุดเกาะ และการขาดเส้นประสาทโทรเคลียร์ ในตาเหล่แบบ A-V การประเมินตำแหน่งและรูปร่างของกล้ามเนื้อนอกตามีความสำคัญการวินิจฉัยที่แน่ชัดของกลุ่มอาการบราวน์ : การทดสอบดึงกล้ามเนื้อเฉียงบนให้ผลบวกภายใต้การดมยาสลบ ระดับความต้านทานแตกต่างกันไปในแต่ละกรณี“ภาวะกล้ามเนื้อเฉียงบนอ่อนแรงที่แฝง” : กรณีที่การทดสอบสามขั้นตอน ให้ผลบวก แต่ไม่พบการฝ่อของกล้ามเนื้อเฉียงบนใน MRI การโตของกล้ามเนื้อเรกตัสล่างจากโรคตาต่อมไทรอยด์อาจเลียนแบบ SOP 3) การตรวจระหว่างผ่าตัด : ยืนยันการหย่อนของเอ็นกล้ามเนื้อเฉียงบนด้วยการทดสอบ forced duction ที่มากเกินไประหว่างผ่าตัด (SOP แต่กำเนิด) 4) การทดสอบดึงหมุนเชิงปริมาณระหว่างผ่าตัดก็มีประโยชน์เช่นกัน
Q
ตาเหล่ชนิด A-V คืออะไร?
A
หมายถึงตาเหล่ ในแนวราบที่มุมตาเหล่ แตกต่างกันอย่างมากระหว่างการมองขึ้นและมองลง ในชนิด V การเบี่ยงเบนออกนอกเพิ่มขึ้นเมื่อมองขึ้น (รูปตัว V) และในชนิด A การเบี่ยงเบนเข้าในเพิ่มขึ้นเมื่อมองขึ้น (รูปตัว A) สาเหตุเกิดจากการทำงานเกินของกล้ามเนื้อเฉียงล่าง (สาเหตุหลักของชนิด V) หรือการทำงานเกินของกล้ามเนื้อเฉียงบน (สาเหตุหลักของชนิด A) และการรักษารวมถึงการผ่าตัดกล้ามเนื้อเฉียงหรือการย้ายกล้ามเนื้อเรกตัสแนวนอนขึ้นลง
ชนิดของโรค ทางเลือกแรก ทางเลือกเพิ่มเติม / หมายเหตุ SOP แต่กำเนิด (≤15°) การทำให้กล้ามเนื้อเฉียงล่างอ่อนแรง — SOP แต่กำเนิด (>15°) การทำให้กล้ามเนื้อเฉียงล่างอ่อนแรง + การพับเอ็นกล้ามเนื้อเฉียงบน / การเลื่อนกล้ามเนื้อเรกตัสบนไปด้านหลัง / การเลื่อนกล้ามเนื้อเรกตัสล่างฝั่งตรงข้ามไปด้านหลัง อาจต้องผ่าตัดหลายกล้ามเนื้อ SOP ที่เกิดขึ้นภายหลัง สังเกตอาการ 6 เดือน → แว่นปริซึมหรือการผ่าตัด แนะนำให้ใช้ไหมเย็บแบบปรับได้ กลุ่มอาการบราวน์ (แต่กำเนิด) สังเกตอาการ (มีแนวโน้มหายเอง) หากมีข้อบ่งชี้ในการผ่าตัด ให้ยืดเอ็นกล้ามเนื้อเฉียงบน กลุ่มอาการบราวน์ (อักเสบ) ฉีดคอร์ติโคสเตียรอยด์ เฉพาะที่ (บริเวณรอก) หากไม่ได้ผล ให้ผ่าตัด ชนิด A-V (มีกล้ามเนื้อเฉียงทำงานมากเกินไป) ผ่าตัดกล้ามเนื้อเฉียง + ผ่าตัดกล้ามเนื้อแนวนอน — ชนิด A-V (ไม่มีกล้ามเนื้อเฉียงทำงานมากเกินไป) ย้ายกล้ามเนื้อตรงแนวนอนขึ้น/ลง (วิธี Trick) — อัมพาตของกล้ามเนื้อลืมตาบนทั้งสองข้าง การเลื่อนกล้ามเนื้อเรกตัสล่างไปด้านหลัง —
SOP แต่กำเนิดไม่หายได้เอง ดังนั้นจึงแนะนำให้ผ่าตัดหลังจากยืนยันการวินิจฉัย
มุมเล็ก (ตำแหน่งแรก ≤15°) : การทำให้กล้ามเนื้อเฉียงล่างอ่อนแรง (การตัดกล้ามเนื้อเฉียงล่างบางส่วน, การเลื่อนกล้ามเนื้อเฉียงล่างไปด้านหลัง) เป็นทางเลือกแรกที่ปลอดภัยและมีประสิทธิภาพมุมใหญ่ (ตำแหน่งแรก >15°) : การทำให้กล้ามเนื้อเฉียงล่างอ่อนแรงเพียงอย่างเดียวมักไม่เพียงพอ จึงเพิ่มสิ่งต่อไปนี้
การพับกล้ามเนื้อเฉียงบน (tuck): แนะนำในกรณีแต่กำเนิดที่มีการหย่อนของเอ็นกล้ามเนื้อเฉียงบน4)
การเลื่อนกล้ามเนื้อเฉียงบนไปข้างหน้า (advancement): แก้ไขทั้งการเบี่ยงเบนแนวตั้งและการเบี่ยงเบนแบบหมุน4)
การดัดแปลง Harada-Ito: เลื่อนเฉพาะเส้นใยด้านหน้าไปข้างหน้าเพื่อแก้ไขการหมุน สามารถแก้ไขการหมุนเพิ่มเติมได้หากทำทั้งสองข้าง
การเลื่อนกล้ามเนื้อเรกตัสบนไปด้านหลัง, การเลื่อนกล้ามเนื้อเรกตัสล่างของตาข้างดีไปด้านหลัง, การย้ายกล้ามเนื้อเฉียงล่างไปข้างหน้า
มุมเล็ก (1-6PD) : สามารถลดความเสี่ยงของการแก้ไขเกินได้โดยการเลื่อนเอ็นบางส่วนของกล้ามเนื้อเรกตัสแนวตั้ง (pole recession)4) ผลการผ่าตัด SOP มุมใหญ่ (>15PD) : ต้องใช้กล้ามเนื้อหลายมัดร่วมกัน และอาจรักษาได้ยาก4) การใช้ไหมเย็บปรับได้ : เป้าหมายคือการแก้ไขน้อยเกินไปเล็กน้อย การแก้ไขเกินโดยเฉพาะเมื่อมองลงมาทนได้ยากมาก2)
หลังจากได้รับบาดเจ็บที่ศีรษะ ให้สังเกตอาการเป็นเวลา 6 เดือน หากไม่ฟื้นตัวเอง ให้พิจารณาผ่าตัด 2)
แว่นปริซึม: มีประสิทธิภาพในมุมเล็ก (<10 PD) และตาเหล่ แบบร่วมกัน (comitant deviation) ใช้ยากหากมีการเปลี่ยนแปลงของแนวเหล่ออกด้านนอกหรือแนวเฉียง 2)
การฉีดโบทูลินัมทอกซิน : ข้อบ่งชี้จำกัด
แต่กำเนิด : มีแนวโน้มหายเองได้ การสังเกตอาการเป็นหลัก ข้อบ่งชี้ผ่าตัด: ① ตาเหล่ ลงในท่ามองตรง ② ศีรษะเอียงผิดปกติอย่างชัดเจน ③ ตาตกเมื่อกลอกตาเข้าในทำให้เกิดปัญหาด้านความสวยงามอักเสบ : ดีขึ้นด้วยการฉีดคอร์ติโคสเตียรอยด์ เฉพาะที่ (บริเวณรอก)การผ่าตัด : การต่อเอ็นกล้ามเนื้อเฉียงบน (ตัดเอ็นกล้ามเนื้อเฉียงบน, ต่อด้วยแถบซิลิโคน, ต่อด้วยไหมไม่ละลาย) ระวังภาวะ SOP ที่เกิดจากการรักษา (inverted Brown pattern) ในระยะยาว
หากมีกล้ามเนื้อเฉียงทำงานเกิน: ทำผ่าตัดกล้ามเนื้อเฉียงร่วมกับผ่าตัดตาเหล่ แนวนอน
ตาเหล่เข้า แบบ V และตาเหล่ออก แบบ V: ลดกำลังกล้ามเนื้อเฉียงล่างทั้งสองข้าง + ผ่าตัดกล้ามเนื้อแนวนอน (หากมีตาเหล่ สูงสลับข้าง ให้ย้ายกล้ามเนื้อเฉียงล่างไปข้างหน้า)ตาเหล่เข้า แบบ A: ลดกำลังกล้ามเนื้อเฉียงบน + ผ่าตัดกล้ามเนื้อแนวนอน (หากมีการมองเห็น สองตาในท่าก้มมอง ระวังภาพซ้อน แบบหมุน)
หากไม่มีกล้ามเนื้อเฉียงทำงานเกิน: วิธี Trick (ย้ายจุดเกาะของกล้ามเนื้อตรงแนวนอนขึ้น/ลง)
ในแบบ V ให้ย้ายกล้ามเนื้อตรง内侧ลงล่าง และกล้ามเนื้อตรง外侧ขึ้นบน ประมาณครึ่งถึงหนึ่งความกว้างของกล้ามเนื้อ
การแก้ไขมากเกินไปในท่าก้มมองทำให้เกิดปัญหาสำคัญในชีวิตประจำวัน เช่น การอ่านหนังสือ การเดินขึ้นบันได เป้าหมายหลังผ่าตัดควรเป็นการแก้ไขน้อยเกินไปเล็กน้อย
หลังการผ่าตัดยืดเอ็นกล้ามเนื้อเฉียงบนในกลุ่มอาการบราวน์ อาจเกิดภาวะแทรกซ้อนอัมพาตของกล้ามเนื้อเฉียงบนจากการรักษาในระยะยาว การติดตามผลเป็นสิ่งสำคัญ
รูปแบบบราวน์กลับด้านหลังผ่าตัดกลุ่มอาการบราวน์อาจทำให้กล้ามเนื้อเฉียงล่างหดรั้งในช่วงหลายเดือนถึงหลายปี ส่งผลให้จำกัดการกดลูกตาลงเมื่อตาเหล่เข้า
Q
อัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิดสามารถหายได้เองหรือไม่?
A
อัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิดไม่หายได้เอง แม้ว่าการชดเชยด้วยท่าศีรษะผิดปกติจะทำให้ความถี่ของภาวะตาขี้เกียจ ต่ำ แต่การปล่อยทิ้งไว้นานมีความเสี่ยงต่อใบหน้าไม่สมมาตรหรือกระดูกสันหลังคด หลังการวินิจฉัย แนะนำให้ผ่าตัด การพยากรณ์โรคด้านการมองเห็น และการมองเห็น สองตาดี แต่ถ้าความผิดปกติทางกายวิภาคของกล้ามเนื้อเฉียงบนรุนแรง อาจต้องผ่าตัดหลายครั้ง
Q
กลุ่มอาการบราวน์จำเป็นต้องผ่าตัดหรือไม่?
A
กลุ่มอาการบราวน์แต่กำเนิดมีแนวโน้มหายได้เอง ดังนั้นการติดตามผลเป็นพื้นฐาน ข้อบ่งชี้ในการผ่าตัด ได้แก่ (1) มีภาวะตาต่ำในท่าแรกเริ่ม (2) มีท่าศีรษะผิดปกติอย่างชัดเจน (3) การกดลูกตาลงเมื่อตาเหล่เข้า ทำให้เกิดปัญหาด้านความสวยงาม ในกรณีที่มีการอักเสบ การฉีดสเตียรอยด์ เฉพาะที่อาจทำให้ดีขึ้น
กล้ามเนื้อเฉียงบนเริ่มต้นจากส่วนบนด้านจมูกส่วนลึกของเบ้าตา วิ่งไปข้างหน้า จากนั้นเปลี่ยนทิศทางประมาณ 180 องศาที่รอกกระดูกอ่อนในผนังด้านบนด้านในของเบ้าตา หลังจากผ่านรอก จะผ่านด้านขมับของกล้ามเนื้อเรกตัสบนและเกาะกับตาขาว เป็นรูปพัดกว้าง เส้นใยส่วนหลังทำหน้าที่กดและกางเมื่อตาเหล่เข้า ในขณะที่เส้นใยส่วนหน้าทำให้เกิดการหมุนเข้า เมื่อกล้ามเนื้อเฉียงบนเป็นอัมพาต จะเกิดการยกขึ้น เบี่ยงเบนเข้า และหมุนออกของตาข้างที่เป็น
SOP แต่กำเนิดส่วนใหญ่แสดงภาวะเอ็นกล้ามเนื้อเฉียงบนเจริญไม่เต็มที่หรือความผิดปกติของจุดเกาะในการตรวจ MRI และมากกว่า 70% ของกรณียืนยันว่ามีความบกพร่องของเส้นประสาทโทรเคลียร์ ความผิดปกติของกล้ามเนื้อเฉียงบนทำให้เกิดการทำงานเกินปฐมภูมิของกล้ามเนื้อเฉียงล่าง ใน SOP ที่เกิดขึ้นภายหลัง เส้นประสาทโทรเคลียร์เป็นเส้นประสาทสมองเส้นเดียวที่ออกจากด้านหลังของก้านสมองและมีเส้นทางในกะโหลกศีรษะยาวที่สุด จึงเสี่ยงต่อการบาดเจ็บจากการกระทบกระเทือนที่ศีรษะ
สาระสำคัญคือปัญหาทางกลที่ป้องกันไม่ให้เอ็นกล้ามเนื้อเฉียงบนผ่านรอกได้อย่างราบรื่น ในกรณีแต่กำเนิด สาเหตุคือการตีบตันของปลอกเอ็นแต่กำเนิด ในกรณีอักเสบ มีการหนาตัวจากการอักเสบรอบรอก อาจเกิดจากการกระแทกบริเวณหน้าผากที่กระทบรอก การผ่าตัดรัดกล้ามเนื้อเฉียงบนมากเกินไป (จากการรักษา) หรือโรคภูมิต้านตนเองรวมถึงโรคตาต่อมไทรอยด์
สาเหตุหลักของตาเหล่ ชนิด V คือการทำงานเกินของกล้ามเนื้อเฉียงล่าง (พบบ่อยในตาเหล่เข้า ในทารก) ในขณะที่ชนิด A มักเกิดจากการทำงานเกินของกล้ามเนื้อเฉียงบน ความผิดปกติของรูปร่างเบ้าตา (เช่น ภาวะกะโหลกศีรษะประสานกันก่อนกำหนด โรคครูซอง) ก็มีส่วนเกี่ยวข้อง การประเมินตำแหน่งและรูปร่างของกล้ามเนื้อนอกตาด้วยภาพมีความสำคัญในการกำหนดแผนการรักษา
เนื่องจากความผิดปกติของพัฒนาการทางระบบประสาทแต่กำเนิด กล้ามเนื้อนอกลูกตา จึงถูกแทนที่ด้วยเนื้อเยื่อเส้นใย มีการระบุการกลายพันธุ์ของยีน เช่น KIF21A (ชนิดที่ 1) และ PHOX2A (ชนิดที่ 2)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Demer & Clark (2022) รายงานแนวคิด “Masquerading SOP” ซึ่งการทดสอบ Parks 3 ขั้นตอนให้ผลบวกแม้ว่าจะไม่มีการฝ่อของกล้ามเนื้อเฉียงบนในการตรวจ MRI 3) การขยายตัวของกล้ามเนื้อเรกตัสล่างในโรคตาจากต่อมไทรอยด์ แสดงให้เห็นว่าเลียนแบบ SOP โดยเน้นความสำคัญของการประเมิน MRI วงโคจรอย่างละเอียด
Bata และคณะ (2017) รายงานว่าการเลื่อนเอ็น SO ทั้งสองข้าง (โดยใช้ไหมเย็บปรับได้) ช่วยปรับปรุงการเบี่ยงเบนแนวตั้งและการหมุนอย่างมีนัยสำคัญในผู้ป่วย SOP สองข้างที่มีมุมมาก 4)
เปรียบเทียบวิธีการวัดการเบี่ยงเบนการหมุน (Double Maddox Rod, Lancaster red-green, Synoptophore ) และศึกษาความสอดคล้องระหว่างวิธีการและลักษณะของแต่ละวิธี 4) การกำหนดมาตรฐานของวิธีการวัดมีความสำคัญต่อการตัดสินใจทางคลินิก
คอบิดเนื่องจากตาใน SOP แต่กำเนิด หากปล่อยไว้นานอาจทำให้เกิดความไม่สมมาตรของการพัฒนาใบหน้า (ความแตกต่างของความยาวขากรรไกรบน) 4) และการผ่าตัดตั้งแต่เนิ่นๆ อาจช่วยปรับปรุงความสมมาตรของใบหน้า ด้วยการแพร่หลายของเทคนิคไหมเย็บปรับได้ อัตราความสำเร็จครั้งแรกใน SOP ที่ได้มาและกรณีผู้ใหญ่เพิ่มขึ้น 2) และคาดว่าจะมีการสะสมหลักฐานจากการศึกษาหลายศูนย์ในอนาคต
Q
มีความเสี่ยงในการแก้ไขมากเกินไปในการผ่าตัดกล้ามเนื้อเฉียงบนเป็นอัมพาตหรือไม่?
A
การแก้ไขมากเกินไปเมื่อมองลงมาทำให้เกิดอุปสรรคสำคัญในการอ่านและการขึ้นบันได ดังนั้นความทนทานจึงต่ำมาก เป้าหมายการผ่าตัดคือการแก้ไขน้อยเกินไปเล็กน้อย (ไม่มีภาพซ้อน เมื่อมองลงมา) แนะนำให้ใช้ไหมเย็บปรับได้ และเย็บยึดหลังจากตรวจสอบตำแหน่งตาหลังผ่าตัด 2) ในมุมเล็ก (1-6 PD) ความเสี่ยงของการแก้ไขมากเกินไปสามารถลดลงได้โดยการเลื่อนเอ็นบางส่วน (pole recession) 4)
Dosunmu EO, Hatt SR, Leske DA, et al. Incidence and etiology of presumed fourth cranial nerve palsy: A population-based study. Am J Ophthalmol. 2018;185:110-114.
American Academy of Ophthalmology Pediatric Ophthalmology/Strabismus Panel. Adult Strabismus Preferred Practice Pattern®. San Francisco: AAO ; 2023.
Demer JL, Clark RA. Masquerading superior oblique palsy. Am J Ophthalmol. 2022;242:197-208.
Bata BM, Leske DA, Holmes JM. Adjustable bilateral superior oblique tendon advancement for bilateral fourth nerve palsy. Am J Ophthalmol. 2017;178:115-121.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต