การจี้ด้วยแสงเลเซอร์

จอประสาทตาในทารกคลอดก่อนกำหนด (Retinopathy of Prematurity)
1. โรคจอประสาทตาในทารกคลอดก่อนกำหนดคืออะไร?
หัวข้อที่มีชื่อว่า “1. โรคจอประสาทตาในทารกคลอดก่อนกำหนดคืออะไร?”โรคจอประสาทตาในทารกคลอดก่อนกำหนด (ROP) เป็นโรคที่มีการเจริญเกินของหลอดเลือดจอประสาทตาที่กำลังพัฒนา
หลอดเลือดจอประสาทตาเริ่มสร้างจากหัวประสาทตาประมาณสัปดาห์ที่ 14 ของการตั้งครรภ์ และเจริญไปทางด้านหน้าของอวัยวะตา หลอดเลือดชั้นผิวถึงส่วนปลายในสัปดาห์ที่ 30 และหลอดเลือดชั้นลึกในสัปดาห์ที่ 38–40 จึงเจริญสมบูรณ์ มีความแตกต่างระหว่างบุคคล และด้านขมับอยู่ห่างจากหัวประสาทตามากกว่าด้านจมูก ดังนั้นจึงถึงส่วนปลายช้ากว่าและมีแนวโน้มเป็น ROP มากกว่า
ในทารกคลอดก่อนกำหนด พวกเขาเกิดมาพร้อมกับบริเวณที่ไม่มีหลอดเลือดในจอประสาทตาส่วนปลาย เมื่อสภาพแวดล้อมเปลี่ยนอย่างกะทันหันจากมดลูกที่มั่นคง หลอดเลือดที่กำลังพัฒนาจะหยุดเจริญที่ปลายการเจริญซึ่งมีเซลล์ที่ยังไม่เจริญเต็มที่มากที่สุด และเจริญเกินในทิศทางที่ผิดปกติ กลไกคือการปล่อย VEGF (vascular endothelial growth factor) จากบริเวณที่ไม่มีหลอดเลือด
ช่วงที่การเจริญเกินดำเนินไปเรียกว่าระยะ active และเมื่อสงบลงและส่วนประกอบของหลอดเลือดหดหายไป เหลือเนื้อเยื่อเกี่ยวพันเส้นใยและการดึงรั้ง/เสื่อมของจอประสาทตา เรียกว่าระยะแผลเป็น
ความถี่และความรุนแรงของ ROP เพิ่มขึ้นตามความยังไม่เจริญเต็มที่ของการเจริญของหลอดเลือดจอประสาทตา ยิ่งอายุครรภ์และน้ำหนักแรกเกิดน้อย อัตราการเกิดโรคยิ่งสูงและโรคยิ่งรุนแรง ออกซิเจนความเข้มข้นสูงเป็นปัจจัยกระตุ้นที่ใหญ่ที่สุดที่ทำให้ ROP แย่ลง นอกจากนี้ยังมีกลุ่มอาการหายใจลำบาก การให้เลือดเปลี่ยนถ่าย ภาวะติดเชื้อในกระแสเลือด เลือดออกในโพรงสมอง ประวัติการผ่าตัด และความไม่สมดุลของโภชนาการและสารน้ำ ซึ่งเกี่ยวข้องอย่างซับซ้อน
รายงานครั้งแรกโดยเทอร์รีในปี ค.ศ. 1942 และในปี ค.ศ. 1967 นางาตะได้ทำการรักษาด้วยการจี้แสงเป็นครั้งแรกของโลก ซึ่งพัฒนาเป็นการรักษามาตรฐาน ในอดีตมีการระบาดของจอประสาทตาในทารกคลอดก่อนกำหนดสามครั้ง 1) ครั้งแรก (ค.ศ. 1940-1950) เกิดจากการให้ออกซิเจนความเข้มข้นสูงในตู้อบ ครั้งที่สอง (ค.ศ. 1970-1980) เนื่องมาจากอัตราการรอดชีวิตที่เพิ่มขึ้นของทารกน้ำหนักแรกเกิดน้อยมาก และครั้งที่สามกำลังเกิดขึ้นในปัจจุบันในประเทศที่มีรายได้ต่ำและปานกลางซึ่งมีทรัพยากรทางการแพทย์จำกัด 1) สัดส่วนของ ROP ที่เป็นสาเหตุของการตาบอดในเด็กในปี ค.ศ. 1990 อยู่ที่ประมาณ 10% แต่ปัจจุบันเพิ่มขึ้นเป็น 30% คาดว่ามีทารกคลอดก่อนกำหนดประมาณ 184,700 รายทั่วโลกที่เป็น ROP ในแต่ละปี และเด็กประมาณ 20,000 คนตาบอดหรือมีความบกพร่องทางการมองเห็นอย่างรุนแรง 1) ในทารกน้ำหนักแรกเกิดน้อยมาก (<1,000 กรัม) อุบัติการณ์สูงถึง 86.1% และ 41% ของกรณีต้องได้รับการรักษา อุบัติการณ์ของ ROP ในสหรัฐอเมริกาเพิ่มขึ้นจาก 4.4% ในปี ค.ศ. 2004 เป็น 8.1% ในปี ค.ศ. 2019 1)
อัตราอุบัติการณ์โดยประมาณมีดังนี้:
| กลุ่ม | อัตราอุบัติการณ์ |
|---|---|
| น้ำหนักแรกเกิดน้อยมาก (<1,000 กรัม), ญี่ปุ่น | 86.1% |
| อายุครรภ์ ≤27 สัปดาห์, สหรัฐอเมริกา | 89.0% |
| อายุครรภ์ 27-31 สัปดาห์, สหรัฐอเมริกา | 51.7% |
| อายุครรภ์ ≥32 สัปดาห์, สหรัฐอเมริกา | 14.2% |
| การเกิดทั้งหมด (รวม), สหรัฐอเมริกา | 0.12% |
ปัจจัยเสี่ยงหลักแสดงไว้ด้านล่าง 1)
| ปัจจัยเสี่ยง | รายละเอียด |
|---|---|
| อายุครรภ์น้อยกว่า 32 สัปดาห์ | หนึ่งในปัจจัยเสี่ยงที่สำคัญที่สุด |
| น้ำหนักแรกเกิดน้อยกว่า 1.5 กก. | หนึ่งในปัจจัยเสี่ยงที่สำคัญที่สุด |
| การให้ออกซิเจนความเข้มข้นสูงเป็นเวลานาน | ตัวกระตุ้นหลักของการเกิดโรค |
| การตั้งครรภ์แฝด | ทำให้น้ำหนักแรกเกิดต่ำ |
| กลุ่มอาการหายใจลำบาก (NRDS) | กรณีรุนแรงที่ต้องจัดการทางเดินหายใจ |
| ภาวะติดเชื้อในกระแสเลือดและเลือดออกในโพรงสมอง | การอักเสบทั่วร่างกายและความผิดปกติของการไหลเวียน |
| การเพิ่มน้ำหนักช้าหลังคลอด | สัมพันธ์กับระดับ IGF-1 ต่ำ |
| การให้เลือด / การให้อีริโทรพอยอิติน | การเปลี่ยนแปลงความสามารถในการนำออกซิเจน |
ยิ่งอายุครรภ์น้อยและน้ำหนักแรกเกิดต่ำ ความเสี่ยงในการเกิดโรคก็ยิ่งสูงขึ้น ทารกคลอดก่อนกำหนดที่มีอายุครรภ์น้อยกว่า 32 สัปดาห์และน้ำหนักแรกเกิดน้อยกว่า 1,500 กรัมเป็นกลุ่มเสี่ยงหลัก ปัจจัยสิ่งแวดล้อมหลังคลอด เช่น การให้ออกซิเจนความเข้มข้นสูง ก็มีส่วนเกี่ยวข้องกับการเกิดโรคเช่นกัน การมีปัจจัยเสี่ยงหลายอย่างร่วมกันจะทำให้โรคมีความรุนแรงมากขึ้น
2. อาการหลักและอาการแสดงทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและอาการแสดงทางคลินิก”อาการที่ผู้ป่วยรู้สึกได้
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึกได้”เนื่องจากระยะเฉียบพลันของโรคจอประสาทตาในทารกคลอดก่อนกำหนดเกิดขึ้นในช่วงทารกแรกเกิดและวัยทารก ทารกที่ป่วยจึงไม่สามารถบอกอาการได้ ผู้ปกครองหรือบุคลากรทางการแพทย์อาจสังเกตเห็นอาการแสดงดังต่อไปนี้
- รูม่านตาสีขาว (เม็ดเลือดขาว): ในกรณีที่ลุกลาม (ระยะที่ 4-5) ที่เกิดจอประสาทตาลอก รูม่านตาจะดูเป็นสีขาว
- ตาเหล่: สะท้อนถึงการมองเห็นไม่ดีหรือความไม่สมดุลของการทำงานของสายตาทั้งสองข้าง
- ตากระตุก (อาตา): เกิดขึ้นในกรณีที่มีความบกพร่องทางการมองเห็นอย่างรุนแรง
อาการแสดงทางคลินิกและการจำแนกระยะ
หัวข้อที่มีชื่อว่า “อาการแสดงทางคลินิกและการจำแนกระยะ”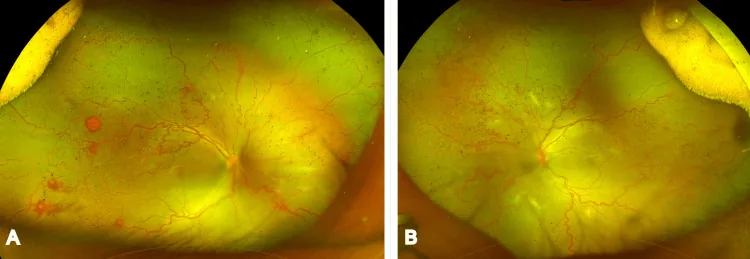
การจำแนกระยะที่ยังมีการดำเนินโรค
หัวข้อที่มีชื่อว่า “การจำแนกระยะที่ยังมีการดำเนินโรค”ในญี่ปุ่น การจำแนกของกระทรวงสาธารณสุขและสวัสดิการถูกสร้างขึ้นในปี 1975 และปรับปรุงในปี 1983 ROP ถูกแบ่งออกเป็นชนิดที่ 1 (ROP แบบคลาสสิก) ซึ่งดำเนินไปอย่างช้าๆ และชนิดที่ 2 (ชนิดรุนแรง) ซึ่งนำไปสู่จอประสาทตาลอกอย่างรวดเร็ว การจำแนกระหว่างประเทศ (ICROP) ในการปรับปรุงปี 2005 ได้นำแนวคิดของการจำแนกของกระทรวงสาธารณสุขและสวัสดิการมาใช้ทั้งหมด เนื้อหาจึงเกือบจะเหมือนกัน ICROP ฉบับที่ 3 ล่าสุด (ICROP3) ได้รับการเผยแพร่ในปี 2021 2)
ความสอดคล้องระหว่างการจำแนกของกระทรวงสาธารณสุขและสวัสดิการกับ ICROP3
| การจำแนกของกระทรวงสาธารณสุขและสวัสดิการ | การจำแนกระหว่างประเทศ (ICROP3) |
|---|---|
| ชนิด I ระยะที่ 1: หลอดเลือดใหม่ในจอประสาทตา | ระยะที่ 1: เส้นแบ่งเขต (demarcation line) |
| ชนิด I ระยะที่ 2: การสร้างเส้นแบ่งเขต | ระยะที่ 2: สันนูน (ridge) |
| ชนิด I ระยะที่ 3: ระยะที่มีการขับ渗出และการเจริญในน้ำวุ้นตา (ระยะต้น/กลาง/ปลาย) | ระยะที่ 3: การเจริญของเส้นใยและหลอดเลือดนอกจอประสาทตา (เล็กน้อย/ปานกลาง/รุนแรง) |
| ระยะที่ 4: จอประสาทตาลอกบางส่วน 4A/4B | ระยะที่ 4: จอประสาทตาลอกบางส่วน (4A นอกโฟเวีย, 4B เกี่ยวข้องกับโฟเวีย) |
| ระยะที่ 5: จอประสาทตาลอกทั้งหมด | ระยะที่ 5: จอประสาทตาลอกทั้งหมด |
| ชนิด II: ชนิดรุนแรงเฉียบพลัน | A-ROP (เดิมคือ AP-ROP) |
| Plus disease (อาการรุนแรง) | Plus disease |
การจำแนกโซน
หัวข้อที่มีชื่อว่า “การจำแนกโซน”ตำแหน่งของรอยโรคแสดงด้วยโซน I–III โซน I คือพื้นที่ภายในวงกลมที่มีรัศมีสองเท่าของระยะห่างระหว่างจานประสาทตาและรอยบุ๋มจอตา โดยมีจานประสาทตาเป็นศูนย์กลาง และสอดคล้องกับพื้นที่ที่มองเห็นเมื่อวางขอบเลนส์สังเกต +25 D หรือ +28 D ที่ขอบด้านตรงข้ามของจานประสาทตา โซน II คือพื้นที่ด้านนอกโซน I ภายในวงกลมที่มีรัศมีจากจานประสาทตาถึง ora serrata ด้านจมูก โซน III คือพื้นที่รูปพระจันทร์เสี้ยวด้านขมับนอกโซน II ยิ่งรอยโรคอยู่ด้านหลังในโซน I มากเท่าใด ความรุนแรงก็ยิ่งมากขึ้น ใน ICROP3 ได้เพิ่มแนวคิดของโซน II ด้านหลัง (แถบกว้าง 2 เส้นผ่านศูนย์กลางจานประสาทตาจากขอบโซน I) 2).
ลักษณะของแต่ละระยะ
หัวข้อที่มีชื่อว่า “ลักษณะของแต่ละระยะ”ระยะ 1 (เส้นแบ่งเขต): เส้นแบ่งเขตสีขาวก่อตัวขึ้นภายในจอตาที่ปลายการเจริญเติบโตของหลอดเลือด
ระยะ 2 (สันนูน): การเพิ่มจำนวนของเซลล์มีเซนไคม์แบบพรมในบริเวณด้านหน้าหนาขึ้น และเส้นแบ่งเขตยื่นเข้าไปในช่องว่างแก้วตาเกิดเป็นสันนูน
ระยะ 3 (การเพิ่มจำนวนเส้นใยหลอดเลือดนอกจอตา): กลุ่มหลอดเลือดรวมกันเป็นรูปโค้ง และเส้นเลือดใหม่ในแก้วตาก่อตัวเป็นช่องหลอดเลือด โดยมีเนื้อเยื่อเกี่ยวพันรอบข้าง เช่น คอลลาเจน ถูกสร้างขึ้น แบ่งเป็นสามระดับ: เล็กน้อย ปานกลาง รุนแรง ตามลักษณะที่พบ ใน ICROP3 ได้เพิ่มแนวคิดของเส้นเลือดใหม่นอกจอตาแบบราบโดยไม่มีสันนูนเข้าไปในระยะ 3 2).
ระยะ 4 (จอตาลอกบางส่วน): เนื้อเยื่อเกี่ยวพันภายในเส้นใยหลอดเลือดที่เพิ่มจำนวนหดตัวดึงรั้งจอตา ทำให้จอตาลอกบางส่วน แบ่งเป็น 4A (ไม่เกี่ยวข้องกับจุดรับภาพ) และ 4B (เกี่ยวข้องกับจุดรับภาพ)
ระยะ 5 (จอตาลอกทั้งหมด): เส้นใยหลอดเลือดที่เพิ่มจำนวนดึงรั้งอย่างกว้างขวางและรุนแรง ทำให้จอตาลอกทั้งหมด ใน ICROP3 ระยะ 5 ถูกจำแนกเป็นสามชนิดย่อย 2).
| ชนิดย่อย | ลักษณะ |
|---|---|
| 5A | มองเห็นจานประสาทตาด้วยจักษุแพทย์ (จอตาลอกรูปกรวยเปิด) |
| 5B | เนื้อเยื่อเส้นใยหลอดเลือดหลังเลนส์หรือกรวยปิดทำให้จานประสาทตามองไม่เห็น |
| 5C | 5B + ความผิดปกติของส่วนหน้า (ช่องหน้าตื้น, การยึดติดของม่านตา-กระจกตา-เลนส์, กระจกตาขุ่น) |
โรคพลัส (Plus disease) และโรคก่อนพลัส (Pre-plus disease)
หัวข้อที่มีชื่อว่า “โรคพลัส (Plus disease) และโรคก่อนพลัส (Pre-plus disease)”ในระยะที่ 1–3 หากมีการขยายของหลอดเลือดดำจอตาและหลอดเลือดแดงคดเคี้ยวในสองควอดแรนต์หลังขึ้นไป เรียกว่าโรคพลัส ใน ICROP3 โรคพลัสได้รับการปรับปรุงให้เป็นสเปกตรัมต่อเนื่องตั้งแต่ปกติ ผ่านก่อนพลัส ไปจนถึงพลัส 2) การประเมินโรคพลัสทำที่หลอดเลือดในโซน I
A-ROP (ROP ที่รุนแรง)
หัวข้อที่มีชื่อว่า “A-ROP (ROP ที่รุนแรง)”ใน ICROP3 AP-ROP (ROP หลังที่รุนแรง) ถูกเปลี่ยนชื่อเป็น A-ROP คำจำกัดความถูกขยายให้ครอบคลุมการเกิดในบริเวณที่ไม่ใช่ส่วนหลัง ทารกคลอดก่อนกำหนดที่มีขนาดใหญ่ขึ้น และพื้นที่ที่มีทรัพยากรจำกัด 2)
ลักษณะของ A-ROP มีดังนี้: เกิดขึ้นในส่วนหลัง (มักเป็นโซน I รวมถึงโซน II ส่วนหลัง) โดยมีโรคพลัสเด่นชัด และสร้างชันต์รอบวง ขอบเขตหลอดเลือด-ไร้หลอดเลือดไม่ชัดเจน หลอดเลือดใหม่ในน้ำวุ้นตาจะแบนและโปร่งแสงครึ่งหนึ่ง ทำให้ระบุได้ยาก ไม่มีการดำเนินไปทีละขั้นจากระยะ 1 ถึงระยะ 3 และหากไม่รักษาจะดำเนินไปอย่างรวดเร็วถึงระยะ 5 มีการขาดแคลนเส้นเลือดฝอยอย่างกว้างขวางที่เกี่ยวข้องกับขั้วหลัง และการปล่อย VEGF อย่างกว้างขวางเป็นพื้นฐานของการดำเนินไปอย่างรวดเร็ว
หากพบชันต์หรือเลือดออกในจอตาที่ปลายหลอดเลือดจอตาในระยะแรก ควรทำการจี้ด้วยแสงทันที
การจำแนกระยะแผลเป็น (กระทรวงสาธารณสุข)
หัวข้อที่มีชื่อว่า “การจำแนกระยะแผลเป็น (กระทรวงสาธารณสุข)”หลังจากระยะ active สงบลง ระยะแผลเป็นจะถูกจำแนกดังนี้:
- ระดับ 1: การเปลี่ยนแปลงเฉพาะส่วนรอบนอก ไม่มีการเปลี่ยนแปลงที่สำคัญที่ขั้วหลังของจอตา และการมองเห็นโดยทั่วไปปกติ
- ระดับ 2 (เล็กน้อย): การดึงรั้งของจานประสาทตาเล็กน้อย ไม่มีการเปลี่ยนแปลงที่จุดรับภาพ
- ระดับ 2 (ปานกลาง): การดึงรั้งของจานประสาทตาชัดเจน จุดรับภาพเคลื่อนออกด้านนอก
- ระดับ 2 (รุนแรง): การดึงรั้งของจานประสาทตา การเปลี่ยนแปลงทางโครงสร้างที่จุดรับภาพ
- ระดับ 3: จอตาลอกเป็นแผงที่ขั้วหลัง (รอยพับจอตา)
- ระดับ 4: มีการเจริญของเนื้อเยื่อเส้นใยหลังเลนส์ที่มองเห็นได้ในบางส่วนของบริเวณรูม่านตา
- ระดับ 5: มีการเจริญของเนื้อเยื่อเส้นใยหลังเลนส์ทั้งหมด
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”การเกิดจอประสาทตาในทารกคลอดก่อนกำหนดเกี่ยวข้องกับปฏิสัมพันธ์ระหว่างระบบหลอดเลือดจอประสาทตาที่ยังไม่เจริญเต็มที่กับสภาพออกซิเจนและสภาพร่างกายโดยรวมหลังคลอด ออกซิเจนความเข้มข้นสูงเป็นปัจจัยกระตุ้นที่สำคัญที่สุดที่ทำให้ ROP แย่ลง นอกจากนี้ กลุ่มอาการหายใจลำบาก การเปลี่ยนถ่ายเลือด ภาวะติดเชื้อในกระแสเลือด เลือดออกในโพรงสมอง ประวัติการผ่าตัด และความไม่สมดุลของสารอาหารและน้ำก็มีส่วนเกี่ยวข้องอย่างซับซ้อน
| ปัจจัยเสี่ยง | รายละเอียด |
|---|---|
| อายุครรภ์ | <32 สัปดาห์มีความเสี่ยงสูง |
| น้ำหนักแรกเกิด | <1,500 กรัมมีความเสี่ยงสูง |
| การให้ออกซิเจน | ความเข้มข้นสูงและเป็นเวลานาน |
| IGF-1 ต่ำ | ภาวะทุพโภชนาการและโรคหลังคลอด1) |
| ภาวะติดเชื้อ โลหิตจาง การให้เลือด | สภาพร่างกายโดยรวมแย่ลง |
| กลุ่มอาการหายใจลำบาก | ทารกที่ป่วยหนักต้องได้รับการจัดการทางเดินหายใจ |
| การเกิดหลายคน | ทารกแฝดที่ตัวเล็กกว่ามี ROP ระยะลุกลามมากกว่า1) |
| น้ำหนักขึ้นไม่ดีหลังคลอด | พื้นฐานของอัลกอริทึม WINROP/G-ROP1) |
IGF-1 (อินซูลินไลค์โกรทแฟกเตอร์-1) เป็นปัจจัยส่งสัญญาณที่จำเป็นต่อการพัฒนาหลอดเลือดจอประสาทตา และภาวะ IGF-1 ต่ำหลังคลอดก่อนกำหนดจะส่งเสริมการหยุดการเจริญเติบโตของหลอดเลือด1).
4. พยาธิสรีรวิทยา
หัวข้อที่มีชื่อว่า “4. พยาธิสรีรวิทยา”การพัฒนาหลอดเลือดจอประสาทตาและแบบจำลองโรคสองระยะ
หัวข้อที่มีชื่อว่า “การพัฒนาหลอดเลือดจอประสาทตาและแบบจำลองโรคสองระยะ”การพัฒนาหลอดเลือดจอประสาทตาเริ่มต้นประมาณสัปดาห์ที่ 14 ของการตั้งครรภ์ และเสร็จสมบูรณ์เมื่อไปถึงบริเวณรอบนอกก่อนคลอด หลอดเลือดชั้นตื้นไปถึงรอบนอกในสัปดาห์ที่ 30 และหลอดเลือดชั้นลึกในสัปดาห์ที่ 38 ถึง 40 ในทารกคลอดก่อนกำหนด พวกเขาเกิดมาพร้อมกับบริเวณที่ไม่มีหลอดเลือดเหลืออยู่ที่จอประสาทตาส่วนรอบนอก
พยาธิสรีรวิทยาของ ROP อธิบายได้ด้วยสองระยะ1)
ระยะที่ 1 (ระยะหยุดการพัฒนาหลอดเลือด): เมื่อจอประสาทตาที่ยังไม่เจริญเต็มที่ของทารกคลอดก่อนกำหนดสัมผัสกับสภาพแวดล้อมที่มีออกซิเจนสูง (นอกมดลูก) VEGF และ IGF-1 จะถูกยับยั้งผ่านตัวรับรู้สึกออกซิเจน ทำให้การพัฒนาหลอดเลือดจอประสาทตาปกติหยุดลงและเกิดบริเวณที่ไม่มีหลอดเลือด
ระยะที่ 2 (ระยะการเพิ่มจำนวนหลอดเลือด): เมื่อจอประสาทตาที่ไม่มีหลอดเลือดเจริญเต็มที่ในทางเมแทบอลิซึม จะเกิดการผลิต VEGF มากเกินไปเพื่อชดเชยภาวะขาดเลือด VEGF ที่มากเกินไปนี้กระตุ้นให้เกิดการเพิ่มจำนวนของเซลล์บุผนังหลอดเลือดผิดปกติ นำไปสู่การสร้างเนื้อเยื่อเส้นใยหลอดเลือดที่เจริญเข้าไปในช่องว่างน้ำวุ้นตา (ระยะที่ 3 ขึ้นไป)
เส้นเลือดใหม่เจริญเติบโตไปตามเส้นใยวุ้นตาที่มีรูปร่างในช่องวุ้นตา และสร้างเนื้อเยื่อเกี่ยวพันเช่นคอลลาเจนรอบๆ เมื่อเนื้อเยื่อเกี่ยวพันนี้หดตัวและดึงจอประสาทตาที่ติดอยู่ ทำให้เกิดจอประสาทตาลอก นำไปสู่ความบกพร่องทางการมองเห็นอย่างรุนแรงหรือตาบอด
ใน A-ROP มีการขาดแคลนเครือข่ายเส้นเลือดฝอยอย่างกว้างขวางซึ่งรวมถึงขั้วหลัง และ VEGF ถูกปล่อยออกจากบริเวณกว้างที่รวมถึงขั้วหลัง ทำให้ดำเนินโรคอย่างรวดเร็ว
IGF-1 (อินซูลินไลค์โกรทแฟกเตอร์-1) มีความสำคัญต่อการประสานงานการพัฒนาหลอดเลือดและประสาทจอประสาทตา ภาวะ IGF-1 ต่ำทำให้การพัฒนาหลอดเลือดปกติล่าช้าและเพิ่มความไวต่อ ROP 1) การเพิ่มน้ำหนักหลังคลอดช้าก็สัมพันธ์กับ IGF-1 ต่ำและเป็นปัจจัยเสี่ยง 1)
Crunch syndrome: หลังการรักษาด้วย anti-VEGF เมื่อ VEGF ถูกยับยั้ง การเพิ่มขึ้นสัมพัทธ์ของ TGF-β (ปัจจัยส่งเสริมการเกิดพังผืด) ทำให้สมดุล VEGF-TGF-β เสีย ส่งผลให้เยื่อหุ้มเส้นเลือดและพังผืดหดตัวอย่างรวดเร็ว ซึ่งเพิ่มความเสี่ยงต่อการลุกลามของจอประสาทตาลอกแบบดึงรั้ง 1)
5. การคัดกรองและการวินิจฉัย
หัวข้อที่มีชื่อว่า “5. การคัดกรองและการวินิจฉัย”เกณฑ์การคัดกรองและเวลาตรวจครั้งแรก
หัวข้อที่มีชื่อว่า “เกณฑ์การคัดกรองและเวลาตรวจครั้งแรก”ทารกที่ต้องได้รับการคัดกรองใน NICU คือทารกที่มีอายุครรภ์น้อยกว่า 34 สัปดาห์ หรือน้ำหนักแรกเกิด 1800 กรัมหรือน้อยกว่า นอกจากนี้ ทารกที่ได้รับออกซิเจน การช่วยหายใจ การให้เลือด ภาวะติดเชื้อในกระแสเลือด เลือดออกในโพรงสมอง ความผิดปกติของการหายใจและการไหลเวียนรุนแรง การผ่าตัดภายใต้การดมยาสลบ หรือภาวะทารกบวมน้ำ ถือเป็นกลุ่มเสี่ยงสูงและต้องตรวจอวัยวะรับภาพแม้จะไม่เข้าเกณฑ์ดังกล่าว
เวลาตรวจครั้งแรก มีดังนี้:
| อายุครรภ์เมื่อแรกเกิด | เวลาตรวจครั้งแรก |
|---|---|
| น้อยกว่า 26 สัปดาห์ | เริ่มตั้งแต่อายุครรภ์ที่ปรับแก้แล้ว 29 สัปดาห์ |
| 26 สัปดาห์ขึ้นไป | เริ่มตั้งแต่ 3 สัปดาห์หลังคลอด |
ข้อบ่งชี้ในการรักษา (ROP type 1)
หัวข้อที่มีชื่อว่า “ข้อบ่งชี้ในการรักษา (ROP type 1)”ข้อบ่งชี้ในการรักษาขึ้นอยู่กับเกณฑ์ ROP type 1 ตามการศึกษา ETROP 1) หากเข้าเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้ แนะนำให้รักษาภายใน 72 ชั่วโมงหลังการวินิจฉัย:
- ① ROP ทุกรายใน zone I ที่มี plus disease
- ② ROP stage 3 ใน zone I ที่ไม่มี plus disease
- ③ ROP stage 3 ใน zone II ที่มี plus disease
- ④ A-ROP (ดำเนินการโดยเร็วที่สุด)
กรณีอื่นๆ ถือเป็น ROP type 2 และเฝ้าสังเกต ROP stage 2 ใน zone II ที่มี plus disease การจัดการแตกต่างกันไปตามยาที่ใช้ (ไม่รวมในการศึกษา RAINBOW แต่รวมในการศึกษา FIREFLEYE) 3).
ช่วงเวลาการติดตามผล
หัวข้อที่มีชื่อว่า “ช่วงเวลาการติดตามผล”แนวทางช่วงเวลาการตรวจตามผลการตรวจมีดังนี้ 1):
| ผลการตรวจ | จนถึงการตรวจครั้งถัดไป |
|---|---|
| หลอดเลือดที่ยังไม่เจริญเต็มที่ใน zone I หรือ stage 1-2, หลอดเลือดที่ยังไม่เจริญเต็มที่ใน posterior zone II, หรือสงสัย A-ROP | 1 สัปดาห์ |
| จอประสาทตาที่ยังไม่เจริญเต็มที่ใน posterior zone II, stage 2 ใน zone II, หรือระยะถดถอยใน zone I | 1-2 สัปดาห์ |
| Stage 1 ใน zone I, หลอดเลือดที่ยังไม่เจริญเต็มที่ใน zone II (ไม่มี ROP), หรือระยะถดถอยใน zone II | 2 สัปดาห์ |
| โซน III ระยะ 1-2, โซน III ระยะถดถอย | 2-3 สัปดาห์ |
เกณฑ์การยุติการตรวจคัดกรองคือ การสร้างเส้นเลือดสมบูรณ์จนถึงโซน III หรือไม่มี ROP ชนิดที่ 1 ที่อายุปรับแก้ 45 สัปดาห์ หลังการรักษาด้วย anti-VEGF ต้องติดตามต่อไปอย่างน้อยจนถึงอายุปรับแก้ 65 สัปดาห์ 1)
วิธีการขยายม่านตา
หัวข้อที่มีชื่อว่า “วิธีการขยายม่านตา”การขยายม่านตาทำได้โดยใช้ยาหยอดตา Mydrin® P หรือส่วนผสมของ Neosynesin®, Mydrin® P และ Cyclopentolate® ในอัตราส่วน 2:1:1 (วิธี Capto ดัดแปลง) หยอด 3 ครั้ง ห่างกัน 10 นาที เริ่มตั้งแต่ 1 ชั่วโมงก่อนการตรวจ
เทคนิคช่วยในการวินิจฉัยและประเมินผล
หัวข้อที่มีชื่อว่า “เทคนิคช่วยในการวินิจฉัยและประเมินผล”- กล้องถ่ายภาพจอประสาทตามุมกว้าง (RetCam ฯลฯ): สามารถถ่ายภาพจอประสาทตาในบริเวณกว้างหลังขยายม่านตา ใช้สำหรับการอ่านผลทางไกลด้วย
- การวินิจฉัยภาพด้วย AI: มีรายงานความแม่นยำเทียบเท่าหรือดีกว่าจักษุแพทย์ในการตรวจหาโรค Plus โดยอัตโนมัติ 1) คะแนนความรุนแรงของหลอดเลือด (VSS) โดยแบบจำลองการเรียนรู้เชิงลึกได้รับการพัฒนาเป็นตัวบ่งชี้วัตถุประสงค์สำหรับการวินิจฉัยโรค Plus 1)
- แบบจำลองการทำนาย (G-ROP, WINROP): มีความไว 100% ในการทำนาย ROP ชนิดที่ 1 โดยพิจารณาจากอายุครรภ์ น้ำหนักแรกเกิด และน้ำหนักที่เพิ่มขึ้นหลังคลอด 1)
- อัลกอริทึม FIRST-ROP: เสนอว่าสำหรับทารกที่มีความเสี่ยงปานกลาง (อายุครรภ์ ≥27 สัปดาห์และน้ำหนักแรกเกิด ≥800 กรัม) สามารถเลื่อนการเริ่มตรวจคัดกรองไปจนถึงอายุปรับแก้ 34 สัปดาห์ 1)
- การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน: มีประโยชน์ในการประเมินการมีอยู่และขอบเขตของการงอกใหม่ คาดว่าจะนำมาใช้ในการประเมิน PAR 3)
หากอายุครรภ์น้อยกว่า 26 สัปดาห์ ให้เริ่มตรวจครั้งแรกที่อายุปรับแก้ 29 สัปดาห์ หากอายุครรภ์ 26 สัปดาห์ขึ้นไป ให้เริ่มตรวจครั้งแรกที่ 3 สัปดาห์หลังคลอด จากนั้นทำซ้ำทุก 1-3 สัปดาห์ตามผลการตรวจ หลังการรักษาด้วย anti-VEGF แนะนำให้ติดตามต่อไปจนถึงอายุปรับแก้ 65 สัปดาห์หรือมากกว่า 3) การตรวจคัดกรองสิ้นสุดเมื่อไม่มีผลการตรวจที่ต้องรักษาและการสร้างเส้นเลือดที่จอประสาทตาสมบูรณ์
การอธิบายให้ครอบครัวทราบ
หัวข้อที่มีชื่อว่า “การอธิบายให้ครอบครัวทราบ”ขึ้นอยู่กับอายุครรภ์เมื่อแรกเกิด สำหรับอายุครรภ์น้อยกว่า 26 สัปดาห์ ให้เริ่มตรวจอวัยวะรับภาพครั้งแรกที่อายุแก้ไข 29 สัปดาห์ สำหรับอายุครรภ์ 26 สัปดาห์ขึ้นไป ให้เริ่มหลังคลอด 3 สัปดาห์ เกณฑ์การคัดกรองคืออายุครรภ์น้อยกว่า 34 สัปดาห์หรือน้ำหนักแรกเกิด ≤ 1800 กรัม แต่หากมีปัจจัยเสี่ยง เช่น การให้ออกซิเจน การถ่ายเลือด หรือภาวะติดเชื้อในกระแสเลือด ยังคงต้องตรวจแม้จะอยู่นอกเกณฑ์
6. วิธีการรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “6. วิธีการรักษามาตรฐาน”การฉีดยาเข้าแก้วตา anti-VEGF
ข้อบ่งชี้: เลือกใช้เป็นลำดับแรกสำหรับ zone I และ A-ROP
ยาที่ได้รับการอนุมัติในประเทศ: Ranibizumab 0.2 มก., Aflibercept 0.4 มก.
ข้อดี: ทำได้ง่ายแม้ในกรณีรุนแรงบริเวณขั้วหลัง ระยะเวลาการรักษาสั้น ภาระต่อทารกน้อย
ข้อควรระวัง: ความเสี่ยงในการกลับเป็นซ้ำสูง ต้องติดตามผลระยะยาว
การผ่าตัดน้ำวุ้นตา
ข้อบ่งชี้: จอประสาทตาลอกหลังระยะที่ 4
เทคนิคการผ่าตัด: ใน ROP แบบคลาสสิก การตัดวุ้นตาโดยรักษาเลนส์แก้วตา (LSV) เป็นทางเลือกแรก
ผลลัพธ์: อัตราการกลับเข้าที่ระยะ 4A 74-91%, ระยะ 4B 62-92%, ระยะ 5 22-48%1)
การรัดลูกตาด้วยแถบซิลิโคน
ข้อบ่งชี้: ผู้ป่วยเฉพาะที่ต้องการลดแรงดึง
ผล: ลดแรงดึงและยับยั้งการสร้างเส้นเลือดใหม่
ข้อควรระวัง: อาจทำให้เกิดสายตาสั้นและสายตาเอียง อาจต้องนำแถบซิลิโคนออก
การจี้จอประสาทตาด้วยเลเซอร์
หัวข้อที่มีชื่อว่า “การจี้จอประสาทตาด้วยเลเซอร์”นับตั้งแต่ Nagata ทำการจี้จอประสาทตาด้วยแสงครั้งแรกของโลกในปี 1967 การจี้จอประสาทตาด้วยเลเซอร์ได้กลายเป็นการรักษามาตรฐานสำหรับ ROP พื้นฐานคือการจี้จอประสาทตาทั้งบริเวณที่ไม่มีหลอดเลือด โดยใช้กล้องตรวจตาทางอ้อม อาจทำได้ยากในกรณีที่มีเยื่อหุ้มหลอดเลือดของเลนส์ตาอย่างชัดเจนหรือม่านตาหดเกร็ง การจี้ต้องใช้เวลาและต้องอาศัยความชำนาญของผู้ผ่าตัด และการจี้บริเวณกว้างอาจทำให้ลานสายตาแคบลงและสายตาสั้นได้
ในการศึกษา CRYO-ROP ผลลัพธ์ทางโครงสร้างที่ไม่ดีหลังจาก 1 ปีคือ 25.7% ในกลุ่มจี้เย็นเทียบกับ 47.4% ในกลุ่มสังเกต และความแตกต่างที่มีนัยสำคัญยังคงอยู่หลังจาก 15 ปี (30% เทียบกับ 52%)8) ในการศึกษา ETROP การรักษาตั้งแต่เนิ่นๆ ลดผลลัพธ์ทางโครงสร้างที่ไม่ดีจาก 15.6% เหลือ 9.1%9)
การรักษาด้วยยาต้าน VEGF
หัวข้อที่มีชื่อว่า “การรักษาด้วยยาต้าน VEGF”เนื่องจาก VEGF เกี่ยวข้องกับการสร้างเส้นเลือดใหม่ในจอประสาทตา จึงมีการลองฉีดยาต้าน VEGF เข้าไปในน้ำวุ้นตาสำหรับ ROP ณ เดือนธันวาคม 2022 ยาต้าน VEGF ที่ได้รับการอนุมัติในประเทศสำหรับการรักษา ROP มี 2 ชนิดดังนี้3)
- Ranibizumab (Lucentis®): 0.2 มก./ครั้ง (0.02 มล.) ได้รับการอนุมัติในประเทศเมื่อเดือนพฤศจิกายน 2019
- Aflibercept (Eylea®): 0.4 มก./ครั้ง (0.01 มล.) ได้รับการอนุมัติในประเทศเมื่อเดือนกันยายน 2022
ทั้งสองชนิดได้รับการอนุมัติเฉพาะในรูปแบบขวดสำหรับ ROP และช่วงเวลาในการให้ซ้ำคืออย่างน้อย 1 เดือนตามเอกสารกำกับยา3) Bevacizumab ไม่ได้รับการอนุมัติสำหรับ ROP ทั้งในและต่างประเทศ3)
ผลการทดลองทางคลินิกหลัก
| ชื่อการทดลอง | กลุ่มเป้าหมาย/ยา | ผลลัพธ์หลัก |
|---|---|---|
| BEAT-ROP | โซน I ระยะ 3+, เบวาซิซูแมบ 0.625 มก. | การกลับเป็นซ้ำในโซน I 6% เทียบกับเลเซอร์ 42%5, 1) |
| RAINBOW | น้ำหนักแรกเกิดน้อยกว่า 1500 กรัม, รานิบิซูแมบ 0.2 มก. | อัตราความสำเร็จในการรักษา 80.0% เทียบกับเลเซอร์ 66.2% สายตาสั้นรุนแรงเมื่ออายุ 2 ปี 5% เทียบกับ 20%6, 1) |
| FIREFLEYE | อายุครรภ์ ≤32 สัปดาห์หรือน้ำหนักน้อยกว่า 1500 กรัม, แอฟลิเบอร์เซปต์ 0.4 มก. | อัตราความสำเร็จ 82.7% เทียบกับเลเซอร์ 84.2% อัตราการดมยาสลบ 44.0% เทียบกับ 65.8%7, 1) |
การเปรียบเทียบอัตราการกลับเป็นซ้ำ3):
- แอฟลิเบอร์เซปต์: อัตราการกลับเป็นซ้ำ 13.9-28% เวลาเฉลี่ยที่กลับเป็นซ้ำ 11-14.2 สัปดาห์
- รานิบิซูแมบ: อัตราการกลับมาเป็นซ้ำ 20.8–83.0% ระยะเวลากลับมาเป็นซ้ำ 5.9–9.3 สัปดาห์ (กลับมาเป็นซ้ำเร็วกว่า)
รานิบิซูแมบไม่พบการลดลงของ VEGF ในเลือดที่ตรวจวัดได้ในวันที่ 14 หลังฉีด จึงมีผลต่อระบบน้อย อะฟลิเบอร์เซปต์ อะฟลิเบอร์เซปต์อิสระในพลาสมาจะลดลงถึงขีดจำกัดล่างของการวัดประมาณ 8 สัปดาห์หลังฉีด3)
เทคนิคการฉีดเฉพาะในเด็ก3):
- แทงเข็ม 1.0–1.5 มม. หลังลิมบัส (สังเกตความแตกต่างจาก 3–4 มม. ในผู้ใหญ่)
- เนื่องจากเลนส์แก้วตาค่อนข้างใหญ่ ให้แทงเข็มลงด้านล่าง (ไปทางด้านหลัง) การแทงไปทางศูนย์กลางลูกตาอาจเสี่ยงต่อการบาดเจ็บเลนส์แก้วตา
- ใช้เข็มขนาด 30 เกจหรือเล็กกว่า
- ทำในตู้ฟัก NICU หรือห้องผ่าตัด
- เลือกการระงับความรู้สึกจากยาหยอดตา ทางหลอดเลือดดำ หรือการดมยาสลบตามสถานพยาบาล
วัตถุประสงค์ของการรักษาด้วย anti-VEGF แบ่งเป็น 3 ประการ ประการแรก การรักษาเสริม (ถ่วงเวลาก่อนการผ่าตัดน้ำวุ้นตา) ประการที่สอง การรักษากู้ชีพ (ป้องกันการลุกลามของจอประสาทตาลอกเมื่อการจี้แข็งไม่ได้ผล) ประการที่สาม การรักษาเดี่ยว (ให้เพียงอย่างเดียวแทนการจี้แข็ง) หลังการรักษาเดี่ยว มีรายงานว่า ROP สงบลงและหลอดเลือดเจริญเข้าสู่บริเวณที่ไม่มีหลอดเลือด แต่อาจมีการกลับมาเพิ่มจำนวนอีกในระยะยาว (จอประสาทตาอักเสบเรื้อรัง)
การติดตามหลังการรักษาด้วย anti-VEGF
หัวข้อที่มีชื่อว่า “การติดตามหลังการรักษาด้วย anti-VEGF”ตารางการติดตามหลังการรักษาด้วย anti-VEGF มีดังนี้ 3):
- ปีแรกหลังการให้ยา: ตรวจอวัยวะทุก 2 สัปดาห์หากเป็นไปได้
- หลังเพิ่มเลเซอร์หรือหลังการพัฒนาของหลอดเลือดถึง zone III: ทุก 2-3 เดือน
- สำหรับ A-ROP: สัปดาห์ละ 2 ครั้งจนถึง 2-3 สัปดาห์หลังให้ยา จากนั้นสัปดาห์ละ 1 ครั้งจนถึงประมาณ 4 เดือน หลังจากนั้นทุก 1-2 สัปดาห์
- การประเมินการกลับเป็นซ้ำขึ้นอยู่กับการปรากฏขึ้นอีกของ plus disease และการรักษาเพิ่มเติมจะดำเนินการตามเกณฑ์ ETROP
- การตรวจหลอดเลือดด้วยฟลูออเรสซีนมีประโยชน์ในการระบุการมีอยู่และขอบเขตของการเจริญเติบโตซ้ำ
การผ่าตัดน้ำวุ้นตา
หัวข้อที่มีชื่อว่า “การผ่าตัดน้ำวุ้นตา”จอประสาทตาลอกระยะที่ 4 ขึ้นไปจำเป็นต้องได้รับการผ่าตัด ใน type I/ROP แบบคลาสสิก จะทำการผ่าตัดน้ำวุ้นตาแบบรักษาเลนส์ (lens-sparing vitrectomy; LSV) ซึ่งให้อัตราการติดของจอประสาทตาที่ดีและการพยากรณ์ทางสายตาที่ดี การผ่าตัดเร็วในระยะ 4A มีผลต่อการพยากรณ์ทางสายตา ใน type II/A-ROP เนื่องจากมีการเจริญของเส้นใยหลอดเลือดที่สูง LSV จึงได้ผลน้อยและมักต้องนำเลนส์ออก
อัตราความสำเร็จทางกายวิภาคของ LSV รายงานว่าอยู่ที่ 74-91% สำหรับระยะ 4A, 62-92% สำหรับระยะ 4B และ 22-48% สำหรับระยะ 5 1) การมองเห็นที่คาดหวัง: หลังการติดจอประสาทตาในระยะ 4A คือ 20/80 หรือดีกว่า หลังการซ่อมแซมระยะ 4B คือการมองเห็นระดับเดินได้ และหลังการซ่อมแซมระยะ 5 คือการรับรู้การเคลื่อนไหวของมือ 1) การเกิดต้อกระจกหลัง LSV พบได้น้อยใน 10 ปี แต่ถ้าเกิดขึ้นมักภายใน 1 ปีหลังผ่าตัด 1)
การเลือกขึ้นอยู่กับตำแหน่งและความรุนแรงของรอยโรค ตามแนวทางการรักษาด้วย anti-VEGF (ฉบับที่ 2) anti-VEGF เหมาะสมกว่าใน zone I และ A-ROP ในขณะที่เลเซอร์ยังคงเป็นทางเลือกสำคัญสำหรับรอยโรคใน zone II 3) Anti-VEGF มีข้อดีคือทำได้ง่าย ใช้เวลารักษาสั้น และลดภาระต่อทารกในกรณีรุนแรงที่ zone I แต่มีความเสี่ยงต่อการกลับเป็นซ้ำสูงและต้องติดตามอย่างสม่ำเสมอในระยะยาว การเลือกทำหลังจากอธิบายข้อดีข้อเสียของแต่ละวิธีให้ครอบครัวทราบ
ขึ้นอยู่กับยา มีรายงานการกลับเป็นซ้ำ 13.9-28% ด้วย aflibercept และ 20.8-83.0% ด้วย ranibizumab และในการทดลอง RAINBOW 31% ต้องการการรักษาเพิ่มเติม 3, 1) ใน A-ROP 75.0-87.5% ต้องการการรักษาเพิ่มเติม ดังนั้นการสังเกตอย่างใกล้ชิดโดยเฉพาะในช่วงแรกหลังให้ยาจึงเป็นสิ่งจำเป็น
7. การพยากรณ์โรคระยะยาวและภาวะแทรกซ้อน
หัวข้อที่มีชื่อว่า “7. การพยากรณ์โรคระยะยาวและภาวะแทรกซ้อน”การถดถอยและการกลับมาทำงานอีกครั้ง
หัวข้อที่มีชื่อว่า “การถดถอยและการกลับมาทำงานอีกครั้ง”ใน ICROP3 ได้ให้คำจำกัดความอย่างเป็นทางการของแนวคิดเรื่องการถดถอย (regression) และการกลับมาทำงานอีกครั้ง (reactivation) 2) การถดถอยแบ่งออกเป็นการถดถอยสมบูรณ์และการถดถอยไม่สมบูรณ์ หลังการรักษาด้วย anti-VEGF การถดถอยของการเปลี่ยนแปลงของหลอดเลือดจะเริ่มภายใน 1-3 วัน ในขณะที่หลังการรักษาด้วยเลเซอร์จะใช้เวลา 7-14 วัน สัญญาณเริ่มต้นของการถดถอยคือการดีขึ้นของโรคพลัส (plus disease) และการยืดขยายของหลอดเลือดไปยังบริเวณที่ไม่มีหลอดเลือดส่วนปลาย
หลังการถดถอยไม่สมบูรณ์ อาจเหลือจอประสาทตาที่ไม่มีหลอดเลือดถาวร (persistent avascular retina - PAR) PAR พบบ่อยกว่าและมีขอบเขตกว้างกว่าหลังการรักษาด้วย anti-VEGF เมื่อเทียบกับหลังเลเซอร์หรือการถดถอยเอง 2) การกลับมาทำงานอีกครั้ง (reactivation) พบบ่อยกว่าหลังการรักษาด้วย anti-VEGF โดยพบบ่อยที่สุดในช่วงอายุครรภ์ที่แก้ไขแล้ว 37-60 สัปดาห์ และอาจล่าช้าขึ้นอยู่กับยาและขนาดยา 2)
การค้นพบระยะหลังของ ROP ที่ไม่ได้รับการรักษา
หัวข้อที่มีชื่อว่า “การค้นพบระยะหลังของ ROP ที่ไม่ได้รับการรักษา”จากการศึกษาย้อนหลังแบบหลายศูนย์ (363 ตา, 186 ราย, อายุเฉลี่ย 34.5 ปี, อายุครรภ์เฉลี่ย 26.6 สัปดาห์, น้ำหนักแรกเกิดเฉลี่ย 875 กรัม) รายงานการค้นพบจอประสาทตาระยะยาวใน ROP ที่ไม่ได้รับการรักษาดังนี้ 4):
- จอประสาทตาเสื่อมแบบร่างแห (lattice degeneration): 196 ตา (54.0%)
- รูฝ่อ (atrophic hole): 126 ตา (34.7%)
- จอประสาทตาฉีกขาด (retinal tear): 111 ตา (30.6%)
- จอประสาทตาลอก (retinal detachment): 140 ตา (38.6%)
- จอประสาทตาฉีกชั้นจากแรงดึง (tractional retinoschisis): 44 ตา (12.1%)
- แรงดึงที่จุดรับภาพ (macular traction): 44 ตา (12.1%)
ปัจจัยเสี่ยงที่สำคัญของจอประสาทตาลอกคืออายุครรภ์ ≤29 สัปดาห์ (P < 0.05) และการมีหลอดเลือดจนถึงโซน 2 ด้านหลัง (P = 0.009) 4) 86.4% ของจอประสาทตาลอกเป็นชนิดมีรอยฉีกขาดหรือชนิดผสม และ 57.9% เกิดขึ้นก่อนอายุ 30 ปี 4) 20% (28/140 ตา) ของตาที่จอประสาทตาลอกถูกประเมินว่าไม่สามารถซ่อมแซมได้ในการตรวจครั้งแรก 4) พบการมีหลอดเลือดไม่สมบูรณ์ (ไปไม่ถึงโซน 3) ใน 71.6% 4)
จากผลลัพธ์เหล่านี้ แนะนำให้ตรวจติดตามเป็นประจำและการตรวจหลอดเลือดด้วยฟลูออเรสซีนแบบมุมกว้างพิเศษสำหรับ ROP ที่ไม่ได้รับการรักษา 4)
สายตาสั้นระดับสูง
หัวข้อที่มีชื่อว่า “สายตาสั้นระดับสูง”สายตาสั้นระดับสูงหลังการจี้จอประสาทตาด้วยเลเซอร์เกิดขึ้น 20% เมื่ออายุ 2 ปี และ 24% หลังจาก 5 ปี ในกลุ่ม ranibizumab 0.2 มก. พบน้อยกว่าอย่างมีนัยสำคัญ: 5% เมื่ออายุ 2 ปี และ 8% หลังจาก 5 ปี 1) ทารกคลอดก่อนกำหนดมีความเสี่ยงต่อสายตาสั้นระดับสูงและความผิดปกติของจุดรับภาพ (การลดขนาดบริเวณไร้หลอดเลือดที่รอยบุ๋มจอตา, การแบนราบหรือหายไปของรอยบุ๋มจอตา) โดยไม่ขึ้นกับ ROP
ความดันลูกตาสูงและต้อหิน
หัวข้อที่มีชื่อว่า “ความดันลูกตาสูงและต้อหิน”ในกรณีที่หายเองโดยไม่ได้รับการรักษา พบความดันลูกตาสูงขึ้นร้อยละ 23.2 การรักษาด้วยการจี้ไฟฟ้าอย่างเดียวร้อยละ 23.3 และหลังผ่าตัดในระยะเฉียบพลันร้อยละ 58.5 1) ในระยะที่ 5 พบความดันลูกตาสูงขึ้นร้อยละ 66.7 และในตาที่ไม่มีเลนส์แก้วตาร้อยละ 69.8 1) ร้อยละ 10.0 ของ ROP ที่ลุกลาม (ระยะ 4-5) เกิดโรคต้อหินภายใน 3 ปี โดยระยะที่ 5 มีความเสี่ยงสูงกว่าระยะ 4A ถึง 6.76 เท่า และหลังการผ่าตัดเลนส์แก้วตา 2.76 เท่า 1)
อาจเกิดขึ้นได้ ในการศึกษาแบบหลายศูนย์ของ ROP ที่ไม่ได้รับการรักษา พบภาวะแทรกซ้อนระยะหลัง เช่น จอประสาทตาเสื่อมแบบ lattice (ร้อยละ 54) จอประสาทตาฉีกขาด (ร้อยละ 30.6) และจอประสาทตาลอก (ร้อยละ 38.6) ในอัตราที่สูงแม้ในวัยผู้ใหญ่ 4) ร้อยละ 57.9 ของจอประสาทตาลอกเกิดขึ้นก่อนอายุ 30 ปี ดังนั้นการตรวจอวัยวะภายในตาอย่างสม่ำเสมอตลอดชีวิตจึงเป็นสิ่งจำเป็น
เป็นภาวะแทรกซ้อนที่ควรกังวล ในกลุ่มเลเซอร์ พบสายตาสั้นระดับสูงร้อยละ 24 หลังจาก 5 ปี ในขณะที่กลุ่มรานิบิซูแมบ 0.2 มก. พบเพียงร้อยละ 8 ซึ่งน้อยกว่าอย่างมีนัยสำคัญ 1) นอกจากนี้ การคลอดก่อนกำหนดเองก็เป็นปัจจัยเสี่ยงอิสระต่อสายตาสั้นระดับสูงและความผิดปกติของจุดรับภาพ การสั่งแว่นตาและการตรวจวัดค่าสายตาเป็นประจำเป็นสิ่งสำคัญในการติดตามผล
8. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “8. งานวิจัยล่าสุดและแนวโน้มในอนาคต”อนาคตของการจัดการ PAR
หัวข้อที่มีชื่อว่า “อนาคตของการจัดการ PAR”ยังไม่มีการกำหนดเวลาที่เหมาะสมที่สุดสำหรับการจี้เลเซอร์ใน PAR หลังการรักษาด้วย anti-VEGF 1) มีการศึกษาย้อนหลังรายงานว่าเลเซอร์ป้องกันที่อายุครรภ์แก้ไข 60 สัปดาห์หลัง bevacizumab สัมพันธ์กับการลดผลลัพธ์ทางโครงสร้างที่ไม่ดี 1) มีรายงานว่าการประเมินความเสี่ยงของการกลับมาทำงานอีกครั้งโดยใช้การถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน (ที่อายุครรภ์แก้ไข 60 สัปดาห์) มีประโยชน์ 1)
การรักษาด้วยยาทางเลือก
หัวข้อที่มีชื่อว่า “การรักษาด้วยยาทางเลือก”- โพรพราโนลอลชนิดรับประทาน: ขนาด 2 มก./กก./วัน รายงานว่ามีประสิทธิภาพในการป้องกันการลุกลามของ ROP ระยะที่ 2 แต่มีความเสี่ยงต่อภาวะแทรกซ้อนทางหัวใจและระบบหายใจ 1) ยาหยอดตาโพรพราโนลอลเฉพาะที่ 0.2% รายงานว่าปลอดภัยและมีประสิทธิภาพเมื่อเริ่มใช้ในระยะที่ 1 1)
- การเสริม AA/DHA: ในการทดลอง Mega Donna Mega Trial (206 ราย อายุครรภ์น้อยกว่า 28 สัปดาห์) อุบัติการณ์ของ ROP รุนแรงในกลุ่ม AA+DHA เท่ากับร้อยละ 15.8 เทียบกับร้อยละ 33.3 ในกลุ่มควบคุม (ลดลงร้อยละ 50) 1)
- คาเฟอีน: คาเฟอีนที่ให้เพื่อรักษาภาวะหยุดหายใจในทารกคลอดก่อนกำหนด อาจยับยั้งการลุกลามของ ROP ผ่านการควบคุม VEGF และ MMP ให้ลดลง 1)
- คอนเบอร์เซปต์ (KH902): ได้รับการอนุมัติในจีน รายงานว่ามีประสิทธิภาพเทียบเท่ารานิบิซูแมบ โดยมีอัตราการกลับเป็นซ้ำร้อยละ 16.7 เทียบกับร้อยละ 23.3 (รานิบิซูแมบ) 1)
AI และการแพทย์ทางไกล
หัวข้อที่มีชื่อว่า “AI และการแพทย์ทางไกล”โมเดลการเรียนรู้เชิงลึกสำหรับการตรวจจับ plus disease อัตโนมัติมีความแม่นยำเทียบเท่าแพทย์ผู้เชี่ยวชาญ 1) คะแนนความรุนแรงของหลอดเลือด (VSS) ได้รับการพัฒนาเป็นตัวบ่งชี้เชิงปริมาณเชิงวัตถุของความรุนแรงของ plus disease 1) โปรแกรมการแพทย์ทางไกลเช่น SUNDROP ได้ขยายการตรวจคัดกรองในพื้นที่ห่างไกลรวมถึงประเทศที่มีรายได้ต่ำและปานกลาง และการประเมินข้างเตียงด้วย OCT แบบพกพาก็เป็นที่คาดหวัง 1)
9. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “9. เอกสารอ้างอิง”- Marra KV, Chen JS, Nudleman E, Robbins SL. Review of retinopathy of prematurity management in the anti-VEGF era: evolving global paradigms, persistent challenges and our AI-assisted future. Clin Exp Ophthalmol. 2025;(in press/online).
- Chiang MF, Quinn GE, Fielder AR, et al. International classification of retinopathy of prematurity, third edition. Ophthalmology. 2021;128(10):e51-e68.
- 日本眼科学会・日本小児眼科学会. 未熟児網膜症診療ガイドライン(第2版). 2024.
- Hamad AE, Moinuddin O, Blair MP, et al. Late-onset retinal findings and complications in untreated retinopathy of prematurity. Ophthalmology. 2020;127(2):240-248.
- Mintz-Hittner HA, Kennedy KA, Chuang AZ; BEAT-ROP Cooperative Group. Efficacy of intravitreal bevacizumab for stage 3+ retinopathy of prematurity. N Engl J Med. 2011;364(7):603-615.
- Stahl A, Lepore D, Fielder A, et al. Ranibizumab versus laser therapy for the treatment of very low birthweight infants with retinopathy of prematurity (RAINBOW): an open-label randomised controlled trial. Lancet. 2019;394(10208):1551-1559.
- Stahl A, Sukgen EA, Wu WC, et al. Effect of intravitreal aflibercept vs laser photocoagulation on treatment success of retinopathy of prematurity: the FIREFLEYE randomized clinical trial. JAMA. 2022;328(4):348-359.
- Cryotherapy for Retinopathy of Prematurity Cooperative Group. Multicenter trial of cryotherapy for retinopathy of prematurity: preliminary results. Arch Ophthalmol. 1988;106(4):471-479.
- Good WV, Hardy RJ, Dobson V, et al; Early Treatment for Retinopathy of Prematurity Cooperative Group. The incidence and course of retinopathy of prematurity: findings from the Early Treatment for Retinopathy of Prematurity Study. Pediatrics. 2005;116(1):15-23.
