ลิวโคโคเรีย (Leukocoria) คือภาวะที่รูม่านตา ดูเป็นสีขาว ซึ่งเป็นสัญญาณทางคลินิกที่พบร่วมในโรคตาหลายชนิด
การวินิจฉัยแยกโรคที่สำคัญที่สุดคือ เรติโนบลาสโตมา (เนื้องอกร้ายในลูกตาที่พบบ่อยที่สุดในเด็ก) ซึ่งจำเป็นต้องได้รับการตรวจแยกโรคอย่างรวดเร็ว
สาเหตุมีหลากหลาย รวมถึงเนื้องอก ความผิดปกติแต่กำเนิด โรคหลอดเลือด โรคอักเสบ และความขุ่นของสื่อโปร่งใส
แนะนำให้ตรวจรีเฟล็กซ์แดงในทารกแรกเกิด ทารก และเด็กทุกคนในการตรวจสุขภาพเป็นประจำ
อัลตราซาวนด์และ MRI เป็นเครื่องมือถ่ายภาพหลัก ซึ่งแสดงลักษณะเฉพาะตามโรคที่เป็นสาเหตุ
การรักษาแตกต่างกันอย่างมากตามโรคที่เป็นสาเหตุ โดยผลลัพธ์มีตั้งแต่การพยากรณ์โรคเพื่อการรอดชีวิตไปจนถึงการพยากรณ์โรคทางสายตา
ลิวโคโคเรีย (Leukocoria) แปลว่า “รูม่านตา สีขาว” มาจากภาษากรีก leukos (ขาว) และ kore (รูม่านตา ) หมายถึงภาวะที่สังเกตเห็นการสะท้อนแสงสีขาวแทนที่รีเฟล็กซ์แดงปกติเมื่อส่องสว่างจอประสาทตา ผ่านรูม่านตา
เมื่อมีความขุ่นหรือโครงสร้างผิดปกติ ณ จุดใดๆ ในเส้นทางแสงจากกระจกตา ถึงขั้วหลังของลูกตา รีเฟล็กซ์แดงจากหลอดเลือดคอรอยด์ จะถูกปิดกั้น ทำให้เกิดรีเฟล็กซ์รูม่านตา สีขาว สาเหตุมีหลากหลาย รวมถึงเนื้องอก ความผิดปกติแต่กำเนิด โรคหลอดเลือด โรคอักเสบ และความขุ่นของสื่อโปร่งใส
โรคที่สำคัญที่สุดที่ต้องแยกออกในการวินิจฉัยแยกลิวโคโคเรียคือ เรติโนบลาสโตมา เรติโนบลาสโตมาเป็นเนื้องอกร้ายในลูกตาที่พบบ่อยที่สุดในเด็ก โดยมีอัตราการเกิดประมาณ 1 ต่อ 17,000 การเกิด 2) ลิวโคโคเรียและตาเหล่ เป็นสัญญาณเริ่มต้นหลัก 2) และการตรวจพบตั้งแต่เนิ่นๆ สัมพันธ์โดยตรงกับการพยากรณ์โรคเพื่อการรอดชีวิตและทางสายตา
นอกจากนี้ ชั้นใยประสาทจอประสาทตา ที่มีไมอีลิน (myelinated retinal nerve fiber layer: MRNFL ) เป็นความผิดปกติแต่กำเนิดที่พบในประมาณ 1% ของประชากร และบางครั้งอาจตรวจพบเป็นลิวโคโคเรีย 1) 3)
Q
โรคใดที่ควรแยกออกเป็นอันดับแรกในลิวโคโคเรีย?
A
เรติโนบลาสโตมา (Retinoblastoma) เป็นเนื้องอกร้ายภายในลูกตาที่พบบ่อยที่สุดในเด็ก และเกี่ยวข้องโดยตรงกับการพยากรณ์โรคเพื่อการอยู่รอด ดังนั้นเมื่อพบรูม่านตาขาว ต้องให้ความสำคัญสูงสุดในการแยกโรคนี้ รายละเอียดดูในหัวข้อ «การวินิจฉัยและวิธีการตรวจ»
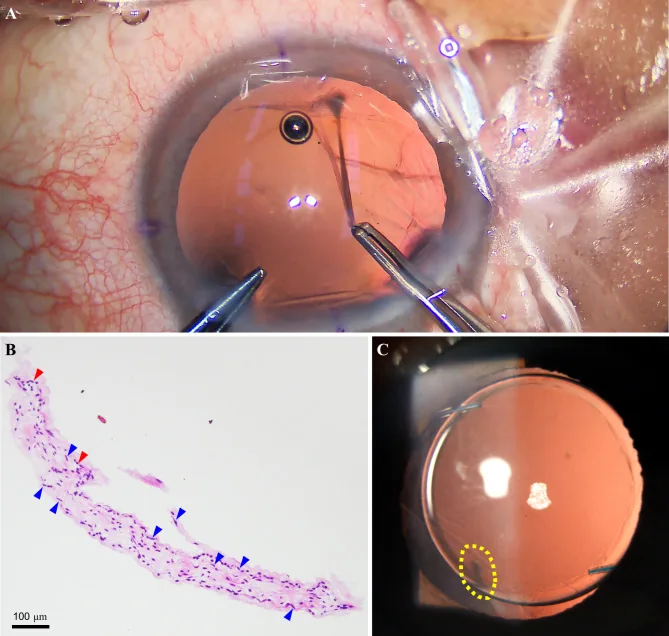
ภาพระหว่างผ่าตัดและเนื้อเยื่อของเส้นใยหลอดเลือดที่ทำให้เกิดรูม่านตาขาว Yu Y, et al. Non-typical persistent hyperplastic primary vitreous: a rare case report and review of the literature. BMC Ophthalmol. 2023. Figure 2. PM
CI D: PMC10262480. License: CC BY.
ภาพระหว่างและหลังผ่าตัดตาซ้าย: A เส้นใยหลอดเลือดเกาะรอบแคปซูลหลังเลนส์, B ภาพเนื้อเยื่อประกอบด้วยเซลล์เส้นใย (ลูกศรสีเหลือง) และเส้นเลือดฝอย (ลูกศรสีแดง), C ส่วนหน้าปกติหลังผ่าตัด สอดคล้องกับเส้นใยหลอดเลือดที่กล่าวถึงในหัวข้อ «2. อาการหลักและอาการแสดงทางคลินิก»
รูม่านตาขาว มักพบในทารกและเด็กเล็ก ดังนั้นจึงไม่มีอาการที่ผู้ป่วยบอกได้ ผู้ปกครองมักสังเกตเห็นในสถานการณ์ต่อไปนี้:
การสะท้อนแสงสีขาวของรูม่านตา : ผู้ปกครองสังเกตเห็นความผิดปกติ เช่น ตาข้างหนึ่งปรากฏเป็นสีขาวเมื่อถ่ายภาพด้วยแฟลช หรือรูม่านตา เรืองแสงสีขาวในที่มืดตาเหล่ จอประสาทตา ส่วนกลาง (macula) จะทำให้การมองเห็น ไม่ดีและตาเหล่ นำไปสู่การตรวจพบสัญญาณของการมองเห็น ลดลง : ในทารก อาจรวมถึงการขยี้ตา การดูดนมลดลง หรือการมองที่ไม่สมมาตร
การสะท้อนแสงสีแดงปกติถูกแทนที่ด้วยการสะท้อนแสงสีขาวหรือสีเทาขาว ความไม่สมมาตรของการสะท้อนระหว่างสองตา (การทดสอบบรุคเนอร์ (Bruckner) ให้ผลบวก) ก็เป็นอาการแสดงที่สำคัญ
ขึ้นอยู่กับโรคที่เป็นสาเหตุ อาจพบดังต่อไปนี้:
ตาเล็กและกระจกตา เล็ก : พบในภาวะหลอดเลือดของทารกในครรภ์คงอยู่ (PFV )เศษเยื่อหุ้มรูม่านตา คงค้าง/คอลโลโบมาของม่านตา : ความผิดปกติร่วมของความพิการแต่กำเนิดต้อกระจก รูม่านตาขาว เนื่องจากต้อกระจกแต่กำเนิด เส้นเลือดใหม่/การอักเสบ : ในเรติโนบลาสโตมาชนิดลุกลามหรือยูเวียอักเสบ
แสดงลักษณะเฉพาะของโรคที่เป็นสาเหตุ
เรติโนบลาสโตมา : รอยโรคสีขาวนูน มีหลอดเลือดมาก อาจมีหินปูนภายใน อาจพบการกระจายในวุ้นตา โรคคอตส์ : หลอดเลือดจอตาขยาย (telangiectasias รูปร่างคล้ายหลอดไฟ) มักเกิดบริเวณด้านล่างและด้านขมับ ร่วมกับสารคัดหลั่งไขมันสีเหลือง 6) เส้นใยประสาทจอตามีเยื่อไมอีลิน (MRNFL ) : รอยโรคสีขาวเป็นเส้น ไม่นูน กระจายตามแนวเส้นใยประสาท 1) 3) อื่นๆ : วุ้นตา ขุ่น, ความผิดปกติของเส้นประสาทตา , จอตาลอก, แผ่นพังผืด, พังผืด ฯลฯ
Q
ถ้าถ่ายรูปแฟลชแล้วตาข้างหนึ่งเป็นสีขาว ควรไปพบแพทย์หรือไม่?
A
ความไม่สมมาตรของรีเฟล็กซ์แดงเป็นข้อบ่งชี้ในการตรวจตา สมาคมกุมารเวชศาสตร์แห่งสหรัฐอเมริกา (AAP) แนะนำให้ตรวจรีเฟล็กซ์แดงในทารกแรกเกิด ทารก และเด็กทุกคน รีเฟล็กซ์ขาวหรือความไม่สมมาตรต้องส่งต่อจักษุแพทย์โดยด่วน
สาเหตุของรูม่านตาขาว มีหลากหลาย โรคสาเหตุหลักแบ่งตามหมวดหมู่ดังนี้
เนื้องอก
เรติโนบลาสโตมา : สำคัญที่สุด เกิดจากการกลายพันธุ์ของยีน RB1 (13q14) 95% เกิดก่อนอายุ 5 ปี
เมดัลโลอีพิเทลิโอมา : เนื้องอกหายากที่เกิดจากซิลิอารีบอดี
แฮมาร์โทมาชนิดซับซ้อนของจอตาและอาร์พีอี : รอยโรคแฮมาร์โทมาที่จอตาและเยื่อบุผิวสีจอตา
แฮมาร์โทมาชนิดแอสโทรไซต์ของจอตา : อาจเกี่ยวข้องกับโรคทูเบอรัส สเกลอโรซิส
ความผิดปกติแต่กำเนิด
การคงอยู่ของหลอดเลือดของทารกในครรภ์ (PFV ) : ร่วมกับตาเล็กและเยื่อใยหลังเลนส์
โคโลโบมา คอรอยด์
เส้นใยประสาทที่มีไมอีลิน (MRNFL ) : ประมาณ 1% ของประชากร อาจร่วมกับสายตาสั้น สูงและตาขี้เกียจ
อื่นๆ : โรคนอร์รี , โรคอินคอนติเนนเทียพิกเมนติ, จอตาผิดรูป, กลุ่มอาการมอร์นิงกลอรี
โรคหลอดเลือด
จอประสาทตา ในทารกคลอดก่อนกำหนด (ROP )
โรคโค้ตส์ : หลอดเลือดจอตาขยายและมีสารคัดหลั่ง ประมาณ 0.09 ต่อ 100,000 คน 85% เป็นชายหนุ่ม 6)
วุ้นตา -จอตาอักเสบชนิดมีสารคัดหลั่งในครอบครัว (FEVR )
การอักเสบและอื่นๆ
โรคท็อกโซคาราที่ตา : รอยโรคชนิดแกรนูโลมาจากการติดเชื้อพยาธิไส้เดือนสุนัข ข้างเดียว
โรคท็อกโซพลาสโมซิสแต่กำเนิด : จอตาอักเสบร่วมคอรอยด์ อักเสบจากการติดเชื้อในครรภ์
ต้อกระจก ต้อกระจกแต่กำเนิด
อื่นๆ : จอประสาทตาอักเสบจากไซโตเมกาโลไวรัส , กระจกตา ขุ่น, เลือดออกในวุ้นตา ที่มีการจัดระเบียบ, การแตกตัวเป็นอิมัลชันของน้ำมันซิลิโคน 5)
เรติโนบลาสโตมา : หากมีการกลายพันธุ์ในเซลล์สืบพันธุ์ของยีน RB1 โรคนี้ถ่ายทอดทางพันธุกรรมแบบออโตโซมอลโดมิแนนต์ ชนิดที่ถ่ายทอดทางพันธุกรรมคิดเป็น 35-45% ของทั้งหมด แต่มีเพียงประมาณ 10% ที่มีประวัติครอบครัว ส่วนใหญ่เป็นการกลายพันธุ์ใหม่ 4) โรคคอตส์ : ไม่ได้ถ่ายทอดทางพันธุกรรมและเกิดเป็นประปราย มากกว่า 75% เป็นข้างเดียว 6) ROP 4) MRNFL : เกิดขึ้นแต่กำเนิด ประมาณ 7% เป็นสองข้าง 3)
คำแนะนำของ American Academy of Pediatrics (AAP) ปี 2008 ระบุว่าทารกแรกเกิด ทารก และเด็กทุกคนควรได้รับการตรวจรีเฟล็กซ์แดงก่อนออกจากโรงพยาบาลและในการตรวจสุขภาพตา มปกติ
เทคนิค : ปรับเลนส์ของจักษุแพทย์ตรงไปที่ “0” และส่องไฟในห้องมืดจากระยะประมาณ 45 ซม. ไปยังตาทั้งสองข้างพร้อมกันผลปกติ : ได้รีเฟล็กซ์แดงที่สมมาตรจากตาทั้งสองข้างผลผิดปกติ : จุดมืดภายในรีเฟล็กซ์แดง รีเฟล็กซ์ลดลงอย่างชัดเจน รีเฟล็กซ์สีขาว หรือรีเฟล็กซ์ไม่สมมาตร (รีเฟล็กซ์บรุคเนอร์)
ความผิดปกติทั้งหมดข้างต้นเป็นข้อบ่งชี้ในการส่งต่อจักษุแพทย์ วิธีการส่องผ่าน (transillumination) มีประโยชน์ในการวินิจฉัยต้อกระจก และยังมีความสำคัญในการพิจารณาข้อบ่งชี้การผ่าตัดต้อกระจก ในทารก
การตรวจอัลตราซาวนด์ (B-scan) : มีประโยชน์อย่างยิ่งเมื่อไม่สามารถมองเห็นขั้วหลังได้โดยตรงเนื่องจากความขุ่นของสื่อนำแสง ในเรติโนบลาสโตมา จะตรวจพบก้อนเนื้อตันและหินปูนภายใน ในโรคคาทส์ (Coats disease) จะไม่พบหินปูน และพบจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา โดยไม่มีก้อนเนื้อจากคอรอยด์ 6) MRI : เหนือกว่า CT และอัลตราซาวนด์ในการแยกความแตกต่างระหว่างเรติโนบลาสโตมาและโรคคาทส์ 6) เรติโนบลาสโตมาแสดงสัญญาณเทียบเท่ากับเนื้อสมองในภาพ T1-weighted และสัญญาณต่ำเล็กน้อยใน T2-weighted และมีการเพิ่มความเข้มของ contrast ในโรคคาทส์ น้ำใต้จอประสาทตา แสดงสัญญาณสูงใน T1 และต่ำใน T2 โดยไม่มีการเพิ่มความเข้มของ contrast 6) ประมาณ 3% ของเรติโนบลาสโตมาทั้งสองข้าง发展为เรติโนบลาสโตมาสามข้าง ดังนั้นจึงแนะนำให้ตรวจคัดกรองด้วย MRI ศีรษะการตรวจหลอดเลือดด้วยฟลูออเรสซีน (FA ) : มีประโยชน์ในการประเมินขอบเขตของหลอดเลือดโป่งพองในโรคคาทส์ 6) เครื่องตรวจคลื่นแสงร่วมแสง (OCT ) : ใน MRNFL จะพบชั้นใยประสาทที่มีการสะท้อนแสงสูง และยังมีประโยชน์ในการประเมินโครงสร้างจอประสาทตา ส่วนกลาง 1) 3)
ต่อไปนี้เป็นประเด็นการแยกโรคหลักที่ทำให้เกิดรูม่านตาขาว
โรค ข้าง อายุที่พบบ่อย ลักษณะอัลตราซาวนด์ เรติโนบลาสโตมา ข้างเดียวประมาณ 70% 95% ก่อนอายุ 5 ปี ก้อนเนื้อ + หินปูน หลอดเลือด胚胎เหลือค้าง เด่นข้างเดียว แต่กำเนิด เงาเส้นดึงไปยังหัวประสาทตา จอประสาทตา ในทารกคลอดก่อนกำหนดสองตา ทันทีหลังคลอด หลอดเลือดส่วนปลายยังไม่พัฒนา โรคคอตส์ ส่วนใหญ่ข้างเดียว วัยเรียน จอประสาทตาลอก ไม่มีการกลายเป็นหินปูนโรคท็อกโซคาราที่ตา ข้างเดียว หลากหลาย ก้อนเนื้อไม่มีการกลายเป็นหินปูน
Q
จะแยกการใช้คลื่นเสียงความถี่สูงและการตรวจ MRI อย่างไร?
A
คลื่นเสียงความถี่สูงมีความโดดเด่นในการตรวจหาการกลายเป็นปูน และเหมาะสำหรับการคัดกรองเบื้องต้นที่รวดเร็วในคลินิกผู้ป่วยนอก MRI เหมาะที่สุดในการแยกความแตกต่างระหว่างเรติโนบลาสโตมากับโรคคอตส์และหลอดเลือดของทารกในครรภ์ที่คงอยู่ และยังสามารถประเมินการลุกลามของเส้นประสาทตา และการลุกลามของคอรอยด์ ได้
การรักษาภาวะม่านตา ขาวแตกต่างกันอย่างมากตามโรคที่เป็นสาเหตุ ต่อไปนี้คือการรักษาสำหรับโรคที่เป็นสาเหตุหลักแต่ละโรค
เรติโนบลาสโตมา
เคมีบำบัดทั่วร่างกาย : สูตรมาตรฐานคือการใช้ยาสามชนิดร่วมกัน: วินคริสทีน 1.5 มก./ตร.ม., อีโทโพไซด์ 150 มก./ตร.ม., และคาร์โบพลาติน 560 มก./ตร.ม.2)
การรักษาเฉพาะที่ : การรักษาด้วยความร้อนผ่านรูม่านตา (TTT), การจี้ด้วยเลเซอร์, และการจี้เย็น ใช้ร่วมกับเคมีบำบัด2)
การตัดลูกตา : ในกรณีที่ลุกลาม (เช่น กลุ่ม E ตามการจำแนกของ Murphree) จะทำการตัดลูกตา2) โดยหลักการแล้วไม่มีการตัดชิ้นเนื้อเนื้องอกในลูกตาเนื่องจากมีความเสี่ยงที่เซลล์เนื้องอกจะกระจายออกนอกลูกตา
โรคคอตส์
ระยะเริ่มต้น (ระยะ 1-2) : หลอดเลือดที่ขยายตัวจะถูกอุดด้วยการจี้ด้วยเลเซอร์6)
ระยะกลาง (มีสารคัดหลั่งมาก) : หลอดเลือดผิดปกติจะถูกทำลายด้วยการจี้เย็น 6)
ระยะลุกลาม (มีจอประสาทตาลอก ) : การผ่าตัดจอประสาทตาลอก เช่น การตัดน้ำวุ้นตา หากไม่รักษา ต้อหินทุติยภูมิ อาจนำไปสู่การตัดลูกตา6)
MRNFL และภาวะตาขี้เกียจ
MRNFL เอง : เป็นความผิดปกติแต่กำเนิดที่ไม่ร้ายแรงและไม่จำเป็นต้องรักษา3)
ภาวะตาขี้เกียจ ที่เกิดร่วม : การแก้ไขค่าสายตา (แว่นตาหรือคอนแทคเลนส์) และการปิดตา (ปิดตาข้างดี) เป็นพื้นฐาน การแทรกแซงตั้งแต่เนิ่นๆ ในช่วงวิกฤตของการพัฒนาการมองเห็น (จนถึงประมาณอายุ 10 ปี) มีความสำคัญ1) 3)
ตาเหล่ ร่วมตาเหล่ออก หรือตาเหล่ ชนิดอื่นมีมุมมาก ให้ทำการผ่าตัดกล้ามเนื้อตา 3)
ในโรคสาเหตุอื่นๆ สำหรับจอประสาทตาผิดปกติในทารกคลอดก่อนกำหนด (ROP ) ทำการจี้ด้วยเลเซอร์หรือฉีดยา anti-VEGF เข้าในวุ้นตา 4) สำหรับต้อกระจกแต่กำเนิด ทำการผ่าตัดต้อกระจก และสำหรับหลอดเลือดของทารกในครรภ์คงอยู่ (PFV ) ทำการตัดเลนส์และตัดวุ้นตา
Q
ม่านตาขาวจากเส้นใยประสาทที่มีปลอกไมอีลินจำเป็นต้องรักษาหรือไม่?
A
เส้นใยประสาทจอประสาทตาที่มีปลอกไมอีลิน (MRNFL ) เป็นความผิดปกติแต่กำเนิดที่ไม่ร้ายแรง ไม่จำเป็นต้องรักษา แต่มักพบร่วมกับสายตาสั้น สูงและตามัว ดังนั้นการแก้ไขค่าสายตาตั้งแต่เนิ่นๆ และการรักษาตามัวด้วยการปิดตาจึงมีผลต่อพยากรณ์การมองเห็น ดูรายละเอียดในหัวข้อ «การรักษามาตรฐาน»
แสงจากกล้องตรวจตาเคลื่อนผ่านกระจกตา → ช่องหน้าลูกตา → เลนส์แก้วตา → วุ้นตา ไปถึงจอประสาทตา หลอดเลือดที่อุดมสมบูรณ์ในคอรอยด์ ใต้จอประสาทตา สะท้อนแสง ทำให้เกิดรีเฟล็กซ์แดง หากมีความขุ่น ก้อนเนื้อ หรือโครงสร้างผิดปกติในเส้นทางแสงนี้ รีเฟล็กซ์แดงจะถูกปิดกั้น ทำให้เกิดรีเฟล็กซ์ม่านตา ขาว
การหยุดทำงานของทั้งสองอัลลีลของยีนกดเนื้องอก RB1 (อยู่บนโครโมโซม 13q14) ทำให้เซลล์จอประสาทตา เจริญเติบโตอย่างไม่สามารถควบคุมได้ 2) 4)
ชนิดถ่ายทอดทางพันธุกรรม : มีการกลายพันธุ์ในอัลลีลหนึ่งในเซลล์สืบพันธุ์ (hit แรก) หลังคลอดเกิดการกลายพันธุ์ในเซลล์ร่างกาย (hit ที่สอง) ทำให้เกิดโรค มักเป็นสองตา 4) ชนิดประปราย : อัลลีลทั้งสองถูกหยุดทำงานโดยการกลายพันธุ์ในเซลล์ร่างกาย มักเป็นตาเดียว
ก้อนเนื้อจอประสาทตา สีขาวปิดกั้นรีเฟล็กซ์แดงโดยตรง ทำให้เกิดม่านตา ขาว
เป็นโรคที่ไม่ถ่ายทอดทางพันธุกรรมและเกิดเป็นประปราย โดยมีกลไกการเกิดโรคสองทางที่ถูกเสนอขึ้น 6)
กลไกการเสื่อมของเซลล์บุผนังหลอดเลือด : เซลล์บุผนังหลอดเลือดของจอประสาทตา เสื่อมลง ทำให้สิ่งกีดขวางระหว่างเลือดและจอประสาทตา พัง พลาสมารั่วผ่านผนังหลอดเลือด ทำให้ผนังหลอดเลือดหนาตัว (หลอดเลือดรูปไส้กรอก)กลไกการเกิดโป่งพองของหลอดเลือด : ปฏิสัมพันธ์ที่ผิดปกติระหว่างเซลล์บุผนังหลอดเลือดและเพอริไซต์ทำให้เกิดโป่งพองของหลอดเลือด การรั่วของไขมันทำให้จอประสาทตา หนาตัว นำไปสู่การเกิดถุงน้ำและจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา
จอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา ระยะลุกลามเป็นสาเหตุของม่านตา ขาว
โดยปกติ การสร้างปลอกไมอีลินของเส้นใยประสาทจะเกิดขึ้นเฉพาะด้านหลังของแผ่นลามินาคริบโรซา (lamina cribrosa) และเส้นใยประสาทภายในจอประสาทตา ไม่มีปลอกไมอีลิน ใน MRNFL เนื่องจากแผ่นลามินาคริบโรซา ยังไม่เจริญเต็มที่หรือมีความบกพร่อง เซลล์คล้ายโอลิโกเดนโดรไซต์จึงบุกรุกเข้าไปในจอประสาทตา และสร้างปลอกไมอีลินรอบแอกซอนของเซลล์ปมประสาทจอประสาทตา 3) ปลอกไมอีลินขัดขวางการผ่านของแสง ดังนั้น MRNFL ที่กว้างขวางจึงถูกมองว่าเป็นม่านตา ขาว
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Badalova และคณะ (2025) รายงานในการศึกษาตามรุ่นย้อนหลังโดยใช้ทะเบียนเรติโนบลาสโตมาแห่งชาติของเนเธอร์แลนด์ (1991–2019) ว่าผู้ป่วยเรติโนบลาสโตมาแบบครอบครัวทั้งหมด 28 รายที่ได้รับการตรวจคัดกรองอย่างสมบูรณ์ตั้งแต่แรกเกิดได้รับการวินิจฉัยก่อนอายุ 1 ปี (อายุเฉลี่ยที่วินิจฉัย 18 วัน ช่วง 3–352 วัน) 57.1% ได้รับการวินิจฉัยภายใน 1 เดือนแรกของชีวิต 82.1% ภายใน 6 เดือน ในกลุ่มที่ตรวจคัดกรองไม่สมบูรณ์ 10 ราย อายุเฉลี่ยที่วินิจฉัยคือ 420 วัน จากผลลัพธ์เหล่านี้ ได้มีการปรับปรุงแนวทางปฏิบัติเพื่อลดระยะเวลาการตรวจคัดกรองสำหรับกลุ่มความเสี่ยงต่ำ (ความเสี่ยงโดยประมาณน้อยกว่า 3%) เหลืออายุ 2 ปี 7)
Lomi และคณะ (2025) รายงานกรณีทารกที่มีกลุ่มอาการแดนดี-วอล์กเกอร์ (DWS) ซึ่งพัฒนาเรติโนบลาสโตมาทั้งสองข้าง ทั้ง DWS และเรติโนบลาสโตมาสงสัยว่ามีความเกี่ยวข้องกับความผิดปกติของโครโมโซม 13q แต่การรวมกันของโรคทั้งสองนั้นหายากมาก แม้แต่ในการศึกษา MRI โดย Rodjan และคณะในเด็ก 168 คนที่เป็นเรติโนบลาสโตมา ก็พบเพียงกรณีเดียวของตัวแปรแดนดี-วอล์กเกอร์ สิ่งนี้ชี้ให้เห็นถึงความสำคัญของการตรวจคัดกรองเนื้องอกร้ายภายในตาในเด็กที่มีความพิการแต่กำเนิดของสมอง 2)
มีการถกเถียงถึงความเป็นไปได้ที่การปฏิสนธินอกร่างกาย (IVF) อาจเพิ่มความเสี่ยงของเรติโนบลาสโตมา ผ่านความผิดปกติของเอพิเจเนติกส์ การศึกษาในเนเธอร์แลนด์ชี้ให้เห็นถึงอุบัติการณ์ของเรติโนบลาสโตมาที่เพิ่มขึ้นหลังการทำ IVF แต่การศึกษาทางระบาดวิทยาขนาดใหญ่หลายชิ้นไม่พบความสัมพันธ์ที่มีนัยสำคัญ และข้อสรุปยังไม่แน่ชัด 4)
กลุ่มสามประการของเส้นใยประสาทจอประสาทตาที่มีปลอกไมอีลิน (MRNFL ) ร่วมกับสายตาสั้น และตาขี้เกียจ เรียกว่ากลุ่มอาการสตราทส์มา ปัจจัยที่เกี่ยวข้องกับการพยากรณ์การมองเห็น ได้แก่ ชนิดของ MRNFL (ชนิดที่ 1: เฉพาะส่วนโค้งบน, ชนิดที่ 2: ส่วนโค้งทั้งบนและล่าง, ชนิดที่ 3: ไม่ต่อเนื่องกับจานประสาทตา ), ระดับของแอนนิโซเมโทรเปีย, และโครงสร้างของโซนเอลลิปซอยด์ที่จอประสาทตา ส่วนกลางในการตรวจ OCT ชนิดที่ 2 มีการพยากรณ์โรคที่แย่ที่สุด และการตอบสนองต่อการรักษาตาขี้เกียจ ก็ไม่ดีเช่นกัน 1)
Altamirano F, Gonzalez E, Oke I. Leukocoria in a 4-year-old boy. Dig J Ophthalmol. 2024;30:42-44.
Lomi N, Das D, Chawla B, et al. Retinoblastoma in Dandy-Walker Syndrome. Cureus. 2025;17(8):e89663.
Kera J, Fasiuddin AF. Ocular Findings Associated With Myelinated Retinal Nerve Fibers. Cureus. 2021;13(4):e14552.
Alghofaili RS, Almesfer SA. Bilateral Retinoblastoma Presenting in an in vitro Fertilization Infant with Retinopathy of Prematurity. Case Rep Ophthalmol. 2021;12:306-310.
Bafna RK, Mahalingam K, Bansal B. Hyperoleon masquerading as leukocoria. BMJ Case Rep. 2021;14:e246135.
Laasri K, El houss S, Halfi IM, et al. Coats’ syndrome: A rare cause of infant leukocoria to keep in mind. Radiol Case Rep. 2024;19:7-11.
Badalova NA, van Hoefen Wijsard M, Dommering CJ, et al. At What Age Could Screening for Familial Retinoblastoma Be Stopped? Ophthalmology. 2025;132:1152-1160.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต