จอประสาทตาลอก แบบดึงรั้ง (TRD) เป็นจอประสาทตาลอก ชนิดไม่เกิดจากรอยฉีกขาด ซึ่งเกิดจากเยื่อ增生บนผิวจอประสาทตา หรือการดึงรั้งของน้ำวุ้นตา สาเหตุที่พบบ่อยที่สุดคือจอประสาทตา เบาหวานขึ้นระยะ proliferative (PDR) และยังพบในจอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ) ระยะ 4-5 และหลังการบาดเจ็บทะลุลูกตา
ลักษณะการลอกที่จำเพาะคือแบบกระโจมหรือแบบโต๊ะ และการไม่เคลื่อนไหวมีความสำคัญในการแยกจากจอประสาทตาลอก ชนิดมีรอยฉีกขาด
TRD ที่คุกคามจุดรับภาพและ TRD ที่มีรอยฉีกขาดร่วมเป็นข้อบ่งชี้ในการผ่าตัดน้ำวุ้นตา 1)
ในการผ่าตัด จะทำการตัดน้ำวุ้นตา และลอกเยื่อ增生ออก และใช้แก๊ส SF₆ 20%, C₃F₈ 14% หรือซิลิโคนออยล์ (1000cSt) เพื่ออุด
TRD เฉพาะที่ภายนอกจุดรับภาพสามารถสังเกตได้หากไม่ลุกลาม
การให้ anti-VEGF ก่อนผ่าตัดอาจช่วยลดเลือดออกระหว่างผ่าตัดและ缩短เวลาในการผ่าตัด 3)
จอประสาทตาลอก แบบดึงรั้ง (Tractional Retinal Detachment; TRD) คือจอประสาทตาลอก ที่เกิดจากแรงดึงรั้งของน้ำวุ้นตา อย่างรุนแรงต่อจอประสาทตา ในขณะที่น้ำวุ้นตา หลังยังลอกไม่สมบูรณ์ เป็นจอประสาทตาลอก ชนิดไม่เกิดจากรอยฉีกขาด ซึ่งเกิดจากเนื้อเยื่อ增生บนจอประสาทตา หรือการดึงรั้งของน้ำวุ้นตา มีลักษณะการลอกจำกัด มักแบนหรือเป็นรูปกระโจม และแทบไม่มีการเคลื่อนไหว
TRD แบ่งออกเป็น 2 ประเภทตามสาเหตุ ดังนี้
การดึงรั้งโดยเยื่อไฟโบรวาสคิวลาร์ (รวมถึงเส้นเลือดใหม่) : โรคที่เป็นตัวแทน ได้แก่ จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative (PDR), หลอดเลือดดำจอประสาทตาอุดตัน (RVO ), และจอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ) มีพื้นฐานจากการสร้างเส้นเลือดใหม่เพื่อตอบสนองต่อภาวะขาดเลือดในลูกตา และการหดตัวของเยื่อไฟโบรวาสคิวลาร์ทำให้เกิดแรงดึงรั้ง
การดึงรั้งของวุ้นตา -จอประสาทตา โดยไม่มีเส้นเลือดใหม่ : โรคที่เป็นตัวแทน ได้แก่ กลุ่มอาการดึงรั้งวุ้นตา จุดรับภาพ (vitreomacular traction syndrome) และการบาดเจ็บทะลุลูกตา มีพื้นฐานจากการเจริญ proliferative หลังการอักเสบหรือการบาดเจ็บ
จอประสาทตาลอก โดยทั่วไปแบ่งเป็น 3 ประเภท: ชนิดมีรอยฉีกขาด (rhegmatogenous), ชนิดถูกดึงรั้ง (tractional), และชนิดมีน้ำซึม (exudative) จอประสาทตาลอก ชนิดถูกดึงรั้งจะแตกต่างทางคลินิกจากชนิดมีรอยฉีกขาด (ซึ่งเป็นตุ่มนูนและเคลื่อนที่ได้) และชนิดมีน้ำซึม โดยชนิดถูกดึงรั้งจะจำกัดอยู่เฉพาะที่และไม่เคลื่อนที่ ในบางกรณีอาจมีรอยฉีกร่วมด้วย เรียกว่า combined tractional-rhegmatogenous RD (จอประสาทตาลอก แบบผสมระหว่างถูกดึงรั้งและมีรอยฉีกขาด) ชนิดผสมเป็นภาวะที่เร่งด่วนกว่าและการจัดการแตกต่างจากชนิดถูกดึงรั้งเพียงอย่างเดียว
ภาวะวุ้นตา-จอประสาทตางอกเกิน (PVR ) เป็นกระบวนการ proliferative ที่เกิดขึ้นภายหลังการผ่าตัดจอประสาทตาลอก ชนิดมีรอยฉีกขาด และอาจเป็นสาเหตุหนึ่งของ TRD
Q
จอประสาทตาลอกชนิดถูกดึงรั้งและชนิดมีรอยฉีกขาดต่างกันอย่างไร?
A
ชนิดมีรอยฉีกขาดเกิดจากวุ้นตา ที่เหลวไหลเข้าไปใต้จอประสาทตา ผ่านรอยฉีก ทำให้เกิดจอประสาทตาลอก เป็นตุ่มนูนและเคลื่อนที่ได้ ชนิดถูกดึงรั้งเกิดจากจอประสาทตา ถูกดึงโดยเยื่อ proliferative หรือการหดตัวของวุ้นตา ทำให้เกิดจอประสาทตาลอก เป็นรูปเต็นท์และไม่เคลื่อนที่ นอกจากนี้ยังมีชนิดผสม (combined tractional-rhegmatogenous RD) การวินิจฉัยแยกโรคทำได้โดยการตรวจอวัยวะภายในลูกตา, OCT , และอัลตราซาวนด์ B-scan
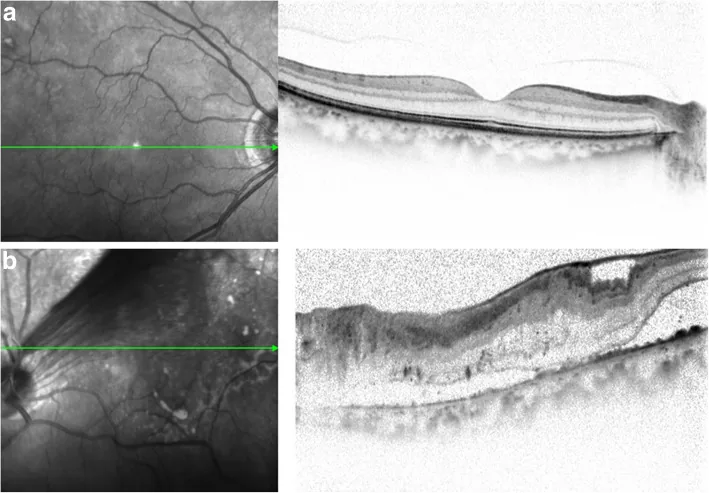
ภาพ OCT ของจอประสาทตาลอกชนิดถูกดึงรั้ง Miyamoto T, et al. A case of tractional retinal detachment associated with congenital retinal vascular hypoplasia in the superotemporal quadrant treated by vitreous surgery. BMC Ophthalmol. 2020. Figure 2. PM
CI D: PMC7542339. License: CC BY.
ใน
การตรวจ OCT ครั้งแรก ตาขวา (a) ไม่มีความผิดปกติ แต่ตาซ้าย (b) พบ
จอประสาทตาลอก ชนิดถูกดึงรั้ง (TRD) ที่ลามไปถึงจุดรับภาพ ซึ่งสอดคล้องกับ
จอประสาทตาลอก ชนิดถูกดึงรั้งที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการที่ผู้ป่วยรับรู้ได้ของ TRD แตกต่างกันอย่างมากตามตำแหน่งและขอบเขตของการลอก
ไม่มีอาการ : TRD ที่จำกัดอยู่นอกจุดรับภาพมักไม่มีอาการ มักพบโดยบังเอิญในการตรวจตาเป็นประจำสำหรับโรคเบาหวานสายตาเลือนลาง : เมื่อการลอกลามถึงจุดรับภาพ จะเกิดสายตาเลือนลางอย่างชัดเจนภาพบิดเบี้ยว (metamorphopsia)ภาพบิดเบี้ยว )ข้อบกพร่องของลานสายตา : พบข้อบกพร่องของลานสายตาที่สอดคล้องกับบริเวณที่จอประสาทตา หลุดลอกการเพิ่มขึ้นของจุดลอย : อาจเพิ่มขึ้นตามการสร้างเยื่อไฟโบรวาสคิวลาร์หรือการแย่ลงของเลือดออกในน้ำวุ้นตา
ในจอประสาทตา หลุดลอกชนิดดึงรั้ง (TRD) ที่เกี่ยวข้องกับจอประสาทตาเสื่อมจากเบาหวาน (DR) มักมีเลือดออกในน้ำวุ้นตา ร่วมด้วย ซึ่งอาจทำให้การมองเห็น ลดลงอย่างรวดเร็ว1)
ด้านล่างนี้คือลักษณะทางสัณฐานวิทยาที่จำเพาะของ TRD
การหลุดลอกรูปเต็นท์
กลไกการเกิด : เกิดขึ้นเมื่อมีการดึงรั้งที่ฐานของเส้นเลือดใหม่ (epicenter) หรือตามแนวเส้นเลือดจอประสาทตา
ลักษณะ : บริเวณที่หลุดลอกมีรูปร่างโค้งกลับ (รูปเต็นท์) ไม่เคลื่อนที่ และความสูงของการหลุดลอกมักจำกัด พบได้ทั่วไปในระยะต้นถึงกลางของ PDR
การหลุดลอกรูปโต๊ะราบ
กลไกการเกิด : เกิดขึ้นเมื่อการยึดติดระหว่างเยื่อไฟโบรวาสคิวลาร์และจอประสาทตา กว้างขวาง เรียกอีกอย่างว่ารูปภูเขาไฟฟูจิ
ลักษณะ : ก่อให้เกิดพื้นผิวการหลุดลอกที่กว้างและราบ ไม่เคลื่อนที่ และหากครอบคลุมจุดรับภาพทั้งหมด การพยากรณ์การมองเห็น จะไม่ดี
การประเมินการเคลื่อนที่ : TRD ไม่เคลื่อนที่ ซึ่งเป็นอาการแสดงที่สำคัญ หากการหลุดลอกมีรูปร่างโดมหรือเคลื่อนที่ได้ ต้องพิจารณาถึงความเป็นไปได้ของจอประสาทตา หลุดลอกชนิดมีรอยฉีกขาดร่วม (combined RD)
การมีอยู่ของเยื่อไฟโบรวาสคิวลาร์ : ใน TRD ที่เกิดจาก PDR จะสังเกตเห็นโครงสร้างเยื่อที่เกิดจากการรวมตัวของเส้นเลือดใหม่และเนื้อเยื่อเส้นใยที่จอประสาทตา การทำงานของเยื่อ (ความอุดมสมบูรณ์ของส่วนประกอบหลอดเลือด แนวโน้มการตกเลือด) ส่งผลต่อความยากง่ายของการผ่าตัด
ภาวะแทรกซ้อนเลือดออกในน้ำวุ้นตา : ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative เลือดออกจากเยื่อไฟโบรวาสคิวลาร์อาจบดบังการมองเห็น ในกรณีนี้ การตรวจจอประสาทตา ทำได้ยาก จึงจำเป็นต้องตรวจอัลตราซาวนด์โหมด B
จอประสาทตาฉีกขาด ชนิดดึงรั้งจอประสาทตา ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative อาจเกิดการแยกชั้นในและชั้นนอกของจอประสาทตา (retinoschisis) รูปร่างผิวเป็นรูปเต็นท์ และ OCT มีประโยชน์ในการวินิจฉัย
จอประสาทตาลอก ชนิดดึงรั้ง (TRD) เกิดจากโรคสาเหตุดังต่อไปนี้:
1. จอประสาทตาเสื่อมจากเบาหวาน ชนิดงอกใหม่ (PDR) : เป็นสาเหตุที่พบบ่อยที่สุดของ TRD เพื่อชดเชยภาวะจอประสาทตา ขาดเลือด เกิดเส้นเลือดใหม่ และเยื่อเส้นใยหลอดเลือดเจริญเติบโตและหดรั้งบนจอประสาทตา ทำให้เกิด TRD แนวทางปฏิบัติทางคลินิกสำหรับจอประสาทตาเสื่อมจากเบาหวาน (ฉบับที่ 1) ระบุว่าจอประสาทตาลอก ชนิดดึงรั้งเป็นหนึ่งในภาวะแทรกซ้อนรุนแรงของ PDR 1) .
2. จอประสาทตา ในทารกคลอดก่อนกำหนด (ROP ) : TRD เกิดขึ้นในระยะที่ 4 (TRD บางส่วน) และระยะที่ 5 (TRD ทั้งหมด) 4) ในจอประสาทตา ที่ยังไม่เจริญเต็มที่ซึ่งมีบริเวณไร้หลอดเลือด สภาพแวดล้อมที่มีออกซิเจนสูงหลังคลอดทำให้เกิดภาวะขาดเลือดสัมพัทธ์และการสร้างเส้นเลือดใหม่
3. การบาดเจ็บลูกตาทะลุ : การแทรกซึมของเซลล์อักเสบจากแผลทะลุและการทำลายด่านกั้นเลือด-จอประสาทตา (BRB) ทำให้เกิดการเจริญภายในลูกตา การสร้างเยื่อเจริญ และการดึงรั้ง
4. โรควุ้นตา -จอประสาทตา เจริญผิดปกติ (PVR ) : การเจริญทุติยภูมิหลังการผ่าตัดจอประสาทตาลอก ชนิดมีรอยฉีกขาดอาจเพิ่มองค์ประกอบการดึงรั้ง ทำให้เกิดภาวะคล้าย TRD
5. หลอดเลือดดำจอประสาทตาอุดตัน (RVO ) : ในกรณีรุนแรงที่มีเส้นเลือดงอกใหม่ TRD อาจเกิดขึ้นโดยกลไกเดียวกับ PDR
6. อื่นๆ : โรคอีลส์ (Eales disease) (เยื่อบุหลอดเลือดดำส่วนปลายอักเสบไม่ทราบสาเหตุ) โรคเม็ดเลือดแดงรูปเคียว และโรคคอตส์ (Coats disease) บางส่วนก็อาจทำให้เกิด TRD ได้
ด้านล่างนี้เป็นสรุปโรคสาเหตุและปัจจัยเสี่ยง:
ปัจจัยเสี่ยง โรคที่เกี่ยวข้อง ระยะเวลาเป็นเบาหวานและการควบคุมระดับน้ำตาลไม่ดี PDR น้ำหนักแรกเกิดต่ำและการคลอดก่อนกำหนด (อายุครรภ์น้อยกว่า 32 สัปดาห์) ROP การบาดเจ็บทะลุลูกตา จอประสาทตาลอก แบบดึงรั้งหลังการบาดเจ็บประวัติการผ่าตัดจอประสาทตาลอก แบบมีรอยฉีกขาด PVR การจี้แสงทั่วจอประสาทตา ที่ยังไม่ทำหรือไม่สมบูรณ์ PDR การอุดตันของหลอดเลือดดำจอประสาทตา จอประสาทตาลอก แบบดึงรั้งจาก RVO ชนิดขาดเลือด
สำหรับการรักษาด้วย anti-VEGF ในจอประสาทตา ของทารกคลอดก่อนกำหนด สามารถอ้างอิงแนวทางของกลุ่มศึกษาจอประสาทตา ทารกคลอดก่อนกำหนดแห่งประเทศญี่ปุ่น 7)
สำหรับผู้ป่วยเบาหวาน การตรวจอวัยวะภายในตาเป็นประจำและการควบคุมระดับน้ำตาลในเลือดเป็นสิ่งสำคัญ หากมีการมองเห็น ลดลงกะทันหัน มีข้อบกพร่องในลานสายตา หรือมีจุดลอยเพิ่มขึ้น ควรรีบไปพบจักษุแพทย์ นอกจากนี้ การสวมอุปกรณ์ป้องกันที่เหมาะสมระหว่างเล่นกีฬาก็มีความสำคัญเพื่อป้องกันการบาดเจ็บที่ตา
การสังเกตอวัยวะภายในตาด้วยจักษุแพทย์ทางอ้อมและกล้องจุลทรรศน์ชนิดกรีด (เลนส์หน้า) เป็นพื้นฐานในการวินิจฉัยจอประสาทตาลอก แบบดึงรั้ง
ยืนยันลักษณะการลอกรูปเต็นท์หรือโต๊ะ
การประเมินขอบเขตและกิจกรรมของเยื่อ增生และเยื่อเส้นใยหลอดเลือด
การมีหรือไม่มีรอยฉีกขาด (เพื่อแยกภาวะจอประสาทตาลอก ร่วม)
การประเมินกิจกรรมของเส้นเลือด新生ในเยื่อเส้นใยหลอดเลือด (การมีหรือไม่มีเลือดออก)
OCT มีประสิทธิภาพโดยเฉพาะในการวินิจฉัยภาวะจอประสาทตาฉีกขาด จากแรงดึง สามารถแสดงภาพพื้นผิวรูปเต็นท์ที่เกิดจากแรงดึงในภาพตัดขวาง สามารถประเมินระดับแรงดึงต่อจุดรับภาพ การแยกชั้นจอประสาทตา ชั้นในและชั้นนอก และการลุกลามของการลอกไปยังจุดรับภาพในเชิงปริมาณ
การตรวจนี้จำเป็นเมื่อไม่สามารถสังเกตอวัยวะภายในตาได้เนื่องจากเลือดออกในวุ้นตา หรือต้อกระจก ขั้นรุนแรง สามารถประเมินการมีหรือไม่มีจอประสาทตาลอก ขอบเขต รูปร่าง และระดับแรงดึง เยื่อ增生อาจปรากฏเป็นสัญญาณสะท้อนความเข้มสูง
มีประโยชน์ในการประเมินกิจกรรมของเส้นเลือด新生และการตรวจหาบริเวณที่ไม่มีเลือดไหลเวียน (NPA) 1) ใน TRD ที่เกิดจาก PDR การทราบขอบเขตของบริเวณที่ไม่มีเลือดไหลเวียนก่อนผ่าตัดช่วยในการวางแผนการจี้ด้วยแสง ระหว่างผ่าตัด
ด้านล่างนี้เป็นสรุปการวินิจฉัยแยกโรคของภาวะที่คล้ายกับ TRD
โรคที่ต้องแยก ลักษณะ การเคลื่อนไหว รูปร่าง จอประสาทตาลอก ชนิดมีรอยฉีกขาดมีรอยฉีกขาด มี เป็นตุ่ม จอประสาทตาลอก แบบดึงรั้งมีเยื่อเจริญ ไม่มี รูปเต็นท์หรือโต๊ะราบ จอประสาทตาลอก แบบมีน้ำใต้จอไม่มีรอยฉีกขาดหรือเยื่อเจริญ ไม่มีถึงเล็กน้อย รูปโดมเรียบ จอประสาทตาลอก แบบผสมดึงรั้งและมีรอยฉีกรอยฉีกขาด + เยื่อเจริญ มี รูปเต็นท์ผสมตุ่ม
Q
หากมีเลือดออกในน้ำวุ้นตาทำให้มองไม่เห็นจอประสาทตา จะวินิจฉัยอย่างไร?
A
การตรวจอัลตราซาวนด์โหมด B เป็นสิ่งจำเป็น สามารถประเมินการมีอยู่ ขอบเขต และระดับการดึงรั้งของจอประสาทตาลอก หากสงสัยสาเหตุของเลือดออกในน้ำวุ้นตา จาก PDR การตรวจพบจอประสาทตา ของตาอีกข้างก็ช่วยในการวินิจฉัย การตรวจ OCT ใช้เสริมเมื่อสามารถสังเกตพื้นผิวจอประสาทตา ส่วนใกล้ได้
ข้อบ่งชี้ในการผ่าตัดสำหรับ TRD แสดงไว้ด้านล่างนี้
ภาวะ แนวทาง จอประสาทตาลอก ชนิดดึงรั้งที่คุกคามจุดรับภาพข้อบ่งชี้ในการผ่าตัด1, 2) จอประสาทตาลอก ชนิดดึงรั้งร่วมกับมีรอยฉีกขาด (จอประสาทตาลอก แบบผสม)ข้อบ่งชี้ในการผ่าตัด (เร่งด่วนกว่า)1, 2) มีเยื่อเจริญที่อาจทำให้จุดรับภาพเคลื่อน พิจารณาผ่าตัด1) TRD เฉพาะที่นอกจุดรับภาพ (ไม่ลุกลาม) สามารถเฝ้าสังเกตได้
ใน TRD เฉพาะที่นอกจุดรับภาพ หากไม่มีการขยายขอบเขตของการลอกหรือการเคลื่อนของจุดรับภาพ สามารถเฝ้าสังเกตโดยการตรวจติดตามเป็นระยะด้วยการตรวจอวัยวะลูกตาและ OCT อย่างไรก็ตาม หากพบสัญญาณของการลุกลาม ควรพิจารณาผ่าตัดตั้งแต่เนิ่นๆ1)
การรักษาที่แท้จริงสำหรับ TRD คือการขจัดการดึงรั้งโดยการผ่าตัดน้ำวุ้นตา ในช่วงไม่กี่ปีที่ผ่านมา การผ่าตัดน้ำวุ้นตา แบบแผลเล็ก (MIVS) ขนาด 25G และ 27G ได้กลายเป็นกระแสหลัก และการผ่าตัดภายใต้ระบบการมองเห็น มุมกว้างได้กลายเป็นมาตรฐาน1)
ขั้นตอนพื้นฐานของการผ่าตัดมีดังนี้:
การตัดเลนส์แก้วตา : การตัดเลนส์แก้วตา ทำเมื่อจำเป็นเพื่อเข้าถึงส่วนหลังของตา ในผู้ป่วยเด็ก (เช่น ROP ) ควรพิจารณาเก็บเลนส์ไว้เพื่อรักษาการทำงานของการปรับโฟกัสการตัดวุ้นตา : ตัดวุ้นตา ออกให้หมดจนถึงส่วนรอบนอกการลอกเยื่อ增生 : ลอกเยื่อ增生จากขั้วหลังไปยังส่วนรอบนอกโดยใช้ pick หรือคีมวุ้นตา เทคนิคสองมืออาจมีประโยชน์ในบางสถานการณ์การใช้กรรไกรวุ้นตา : ใช้กรรไกรวุ้นตา ตามความจำเป็นในบริเวณที่เยื่อ增生ยึดติดกับจอประสาทตา อย่างแน่นหนาการยืดจอประสาทตา : ยืดจอประสาทตา โดยใช้แรงดันอากาศหรือของเหลวเพอร์ฟลูออโรคาร์บอนการจี้แสงภายในตา : จี้แสงรอบรอยฉีกขาด และในกรณี PDR ให้เพิ่มการจี้แสงทั่วจอประสาทตา ระหว่างผ่าตัดการรัดวงแหวนรอบนอก : บางครั้งทำการรัดวงแหวนเพื่อชดเชยแรงดึงของวุ้นตา ที่เหลืออยู่บริเวณรอบนอกการอุดตัน : ทำการอุดตันด้วยแก๊สระยะยาว เช่น SF₆ 20% หรือ C₃F₈ 14% หรือการอุดตันด้วยซิลิโคนออยล์ (1000 cSt)
การฉีดยา anti-VEGF เข้าวุ้นตา ก่อนผ่าตัดอาจช่วยลดเลือดออกระหว่างผ่าตัด ลดรอยฉีกขาดที่เกิดจากแพทย์ และลดระยะเวลาผ่าตัด3) พิจารณาใช้ในกรณี TRD ที่เกี่ยวข้องกับ PDR ซึ่งเยื่อพังผืดและหลอดเลือดมีการทำงานสูง
หลังฉีด anti-VEGF ก่อนผ่าตัด เยื่อ增生ที่มีอยู่อาจหดตัวและทำให้แรงดึงแย่ลง ควรผ่าตัดภายใน 1–2 สัปดาห์หลังฉีด
PVR ส่วนหน้ามีความยากในการผ่าตัดสูงและมีความเสี่ยงต่อการหลุดลอกซ้ำสูง จึงต้องจัดการในสถานพยาบาลเฉพาะทางในผู้ป่วยเด็ก (เช่น ROP ) ควรพิจารณาผ่าตัดโดยเก็บเลนส์ไว้เพื่อรักษาการทำงานของการปรับโฟกัส
แผนการผ่าตัดสำหรับจอประสาทตาลอก แบบดึงรั้ง (TRD) ที่เกี่ยวข้องกับจอประสาทตาผิดปกติในทารกคลอดก่อนกำหนด จะแตกต่างกันไปตามระยะ4) .
ระยะ 4A (TRD บางส่วนนอกจุดรับภาพ) : หากมีการลุกลาม ให้พิจารณาการผ่าตัดระยะ 4B (TRD บางส่วนที่เกี่ยวข้องกับจุดรับภาพ) : มีข้อบ่งชี้ในการผ่าตัด4) ระยะ 5 (TRD ทั้งหมด) : พิจารณาการผ่าตัดรวมถึงการตัดวุ้นตา แบบรักษาเลนส์4)
การรักษาด้วยยาต้าน VEGF อาจใช้เป็นการรักษาหลักสำหรับ ROP ชนิดรุนแรง7) แต่สำหรับ TRD ระยะ 4-5 การตัดวุ้นตา เป็นหลักการสำคัญ
เลือดออกในวุ้นตา หลังผ่าตัด (เลือดออกซ้ำ) : อาจเกิดเลือดออกซ้ำจากเศษเยื่อเส้นใยหลอดเลือดหรือเส้นเลือดใหม่1) จอประสาทตาฉีกขาด จากหัตถการ / การเจริญของเยื่อเส้นใยหลอดเลือดซ้ำวุ้นตา 1) จอประสาทตาลอก ซ้ำ (PVR ส่วนหน้า ฯลฯ)PVR ส่วนหน้าเป็นภาวะแทรกซ้อนรุนแรงหลังการผ่าตัด TRD1) ของเหลวใต้จอประสาทตา คงค้าง (SRF)6) การจัดการตาที่มีซิลิโคนออยล์ : จำเป็นต้องจัดการความดันลูกตา หลังผ่าตัดและกำหนดเวลาที่เหมาะสมในการนำออก
Q
จอประสาทตาลอกแบบดึงรั้งเฉพาะที่นอกจุดรับภาพจำเป็นต้องผ่าตัดหรือไม่?
A
หากไม่มีความเสี่ยงที่จะลุกลามไปยังจุดรับภาพ สามารถสังเกตอาการได้ อย่างไรก็ตาม หากพบว่าบริเวณที่ลอกขยายกว้างขึ้นหรือมีเยื่อเจริญที่อาจทำให้จุดรับภาพเคลื่อน ควรพิจารณาผ่าตัดเร็วขึ้น การติดตามความก้าวหน้าอย่างสม่ำเสมอด้วยการตรวจอวัยวะและ OCT เป็นสิ่งสำคัญ
TRD ที่เกิดจากจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative เกิดขึ้นผ่านขั้นตอนต่อไปนี้:
การเกิดภาวะขาดเลือดของจอประสาทตา : ภาวะแทรกซ้อนทางหลอดเลือดจากเบาหวานดำเนินไป ทำให้การไหลเวียนเลือดที่จอประสาทตา บกพร่อง นำไปสู่ภาวะขาดออกซิเจนและขาดเลือด HIF-1α (hypoxia-inducible factor) ถูกกระตุ้นการเพิ่มขึ้นของ VEGF : ผ่านการกระตุ้น HIF-1α ทำให้ VEGF (vascular endothelial growth factor) ถูกผลิตมากเกินไปการสร้างเส้นเลือดใหม่ : ภายใต้การกระตุ้นของ VEGF เส้นเลือดใหม่ก่อตัวขึ้นที่หัวประสาทตา (NVD) หรือบนพื้นผิวจอประสาทตา (NVE)การสร้างเยื่อ fibrovascular : ร่วมกับการสร้างเส้นเลือดใหม่ เนื้อเยื่อเส้นใยเจริญเติบโตขึ้นเป็นเยื่อ fibrovascular บนพื้นผิวจอประสาทตา การหดตัวของเยื่อและการเกิดแรงดึง : การหดตัวของเยื่อ fibrovascular ทำให้เกิดแรงดึงต่อจอประสาทตา การเกิด TRD : เมื่อแรงดึงเกินกว่าแรงยึดติดระหว่าง retinal pigment epithelium (RPE ) กับจอประสาทตา ส่วนรับความรู้สึก จะเกิด TRD
พยาธิวิทยาของ TRD จาก PDR
สายโซ่ ขาดเลือด → VEGF → เส้นเลือดใหม่ เป็นพื้นฐาน
การหดตัวของเยื่อ fibrovascular ทำให้เกิดแรงดึงต่อจอประสาทตา นำไปสู่ TRD การรั่วของไซโตไคน์จากการแตกของ blood-retinal barrier (BRB) ส่งเสริมการเจริญเติบโต
พยาธิวิทยาของ TRD จาก ROP
ความยังไม่สมบูรณ์ของหลอดเลือดจอประสาทตา → บริเวณไร้หลอดเลือด → ขาดเลือด → เส้นเลือดใหม่ เป็นพื้นฐาน
สภาพแวดล้อมที่มีออกซิเจนสูงหลังคลอดทำให้เกิดภาวะขาดเลือดสัมพัทธ์ และการเจริญเติบโตของ fibrovascular บนสัน (ridge) ลุกลามเข้าไปในวุ้นตา นำไปสู่ TRD ระยะ 4-5
พื้นฐานของ TRD คือการแตกของ Blood-Retinal Barrier (BRB) เมื่อ BRB แตก สภาพแวดล้อมการอักเสบและการสร้างเส้นเลือดใหม่ภายในตาจะเพิ่มขึ้น และการเจริญของเส้นใยหลอดเลือดจะดำเนินไป RPE , เซลล์เกลีย, มาโครฟาจ และไฟโบรบลาสต์มีส่วนร่วมในการสร้างเยื่อเจริญ 9)
เยื่อเจริญไม่เพียงเกี่ยวข้องกับ RPE เท่านั้น แต่ยังรวมถึงเซลล์เกลีย มาโครฟาจ และไฟโบรบลาสต์อย่างซับซ้อน การหดตัวของคอลลาเจนทำให้เกิดแรงดึงต่อจอประสาทตา ส่งผลให้เกิด TRD
ใน TRD หลังการบาดเจ็บทะลุลูกตา การแทรกซึมของเซลล์อักเสบจากบาดแผลทะลุและการแตกของ BRB ทำให้การเจริญภายในตาดำเนินไป การเจริญของไฟโบรบลาสต์และ RPE ก่อให้เกิดเยื่อเจริญ ซึ่งเมื่อหดตัวจะทำให้เกิดแรงดึงนำไปสู่ TRD
DRVS (Diabetic Retinopathy Vitrectomy Study) ซึ่งศึกษาประสิทธิภาพของการผ่าตัดวุ้นตา เร็วสำหรับเลือดออกในวุ้นตา รุนแรงจากเบาหวาน ให้หลักฐานพื้นฐานสำหรับการจัดการ TRD ในเลือดออกในวุ้นตา รุนแรงจากเบาหวานชนิดที่ 1 กลุ่มผ่าตัดวุ้นตา เร็วมีค่าสายตาที่แก้ไขแล้ว 20/40 หรือดีกว่าใน 25% หลังจาก 2 ปี (กลุ่มสังเกต 15%) และในเบาหวานชนิดที่ 1 คือ 36% เทียบกับ 12% แสดงความแตกต่างอย่างมีนัยสำคัญ 5) ไม่พบความแตกต่างอย่างมีนัยสำคัญในเบาหวานชนิดที่ 2 5)
ในการทดลองเปรียบเทียบการฉีด aflibercept เข้าวุ้นตา กับการผ่าตัดวุ้นตา และการจี้จอประสาทตา ทั่วทั้งจอ (PRP ) สำหรับเลือดออกในวุ้นตา จากเบาหวาน ไม่พบความแตกต่างอย่างมีนัยสำคัญในการปรับปรุงสายตาที่ 24 สัปดาห์ อย่างไรก็ตาม การหายของเลือดออกในวุ้นตา เร็วกว่าในกลุ่มผ่าตัด (4 สัปดาห์เทียบกับ 36 สัปดาห์) 2)
การวิเคราะห์อภิมานที่ตรวจสอบประโยชน์ของการให้ anti-VEGF ก่อนผ่าตัดรายงานว่าลดเลือดออกระหว่างผ่าตัดและลดการฉีกขาดจากหัตถการ 3) อย่างไรก็ตาม มีข้อสังเกตว่าการฉีด anti-VEGF อาจทำให้แรงดึงแย่ลงชั่วคราว และแนะนำให้ผ่าตัดเร็วภายใน 1-2 สัปดาห์หลังฉีด 2)
ด้วยการแพร่หลายของระบบ 25G และ 27G และระบบสังเกตการณ์มุมกว้าง ข้อบ่งชี้สำหรับการผ่าตัดวุ้นตา แบบรุกรานน้อยที่สุดสำหรับ TRD จาก PDR ได้ขยายออกไป 1) เทคนิคแผลเล็กช่วยลดการอักเสบหลังผ่าตัดและการฟื้นตัวเร็ว และข้อบ่งชี้สำหรับการผ่าตัดผู้ป่วยนอกเพิ่มขึ้น 8, 9)
ใน DRCR Protocol S พบว่า anti-VEGF (ranibizumab) มีความไม่ด้อยกว่า PRP ที่จุดเวลา 2 ปี 2) อย่างไรก็ตาม ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราการลุกลามไปเป็น TRD และหากมี TRD อยู่แล้ว anti-VEGF เพียงอย่างเดียวไม่สามารถจัดการได้ anti-VEGF ถูกพิจารณาในแง่การป้องกัน TRD แต่หลังจากเกิด TRD แล้ว การผ่าตัดน้ำวุ้นตา เป็นการรักษาที่ถาวร
Q
การฉีด anti-VEGF เพียงอย่างเดียวสามารถรักษาจอประสาทตาลอกแบบดึงรั้งได้หรือไม่?
A
โดยปกติแล้วไม่สามารถคาดหวังให้ TRD ดีขึ้นได้ด้วยการฉีด anti-VEGF เพียงอย่างเดียว anti-VEGF มีประสิทธิภาพในการทำให้หลอดเลือดใหม่ฝ่อ แต่ไม่สามารถควบคุมการหดตัวของเยื่อพังผืดที่มีอยู่แล้ว และมีรายงานว่าการดึงรั้งแย่ลงหลังการฉีด 2) การรักษา TRD โดยหลักการคือการผ่าตัดน้ำวุ้นตา การให้ anti-VEGF เป็นยาเสริมก่อนผ่าตัดอาจมีประโยชน์ และมีการแสดงให้เห็นว่าสามารถลดเลือดออกระหว่างผ่าตัดและลดการฉีกขาดที่เกิดจากแพทย์ได้ 3)
日本糖尿病眼学会診療ガイドライン委員会. 糖尿病網膜症診療ガイドライン(第1版). 日眼会誌. 2020;124(12):955-981.
American Academy of Ophthalmology Retina/Vitreous Panel. Diabetic Retinopathy Preferred Practice Pattern®. Ophthalmology. 2025;132(1):P1-P42.
Dervenis P, Dervenis N, Smith JM, Steel DH. Anti-vascular endothelial growth factors in combination with vitrectomy for complications of proliferative diabetic retinopathy. Cochrane Database Syst Rev. 2023;5(5):CD008214. doi:10.1002/14651858.CD008214.pub4.
International Committee for the Classification of Retinopathy of Prematurity (ICROP 3). The International Classification of Retinopathy of Prematurity, 3rd Revision. Ophthalmology. 2021;128(10):e51-e68.
The Diabetic Retinopathy Vitrectomy Study Research Group. Early vitrectomy for severe vitreous hemorrhage in diabetic retinopathy. Arch Ophthalmol. 1985;103(11):1644-1652.
Aggarwal D, et al. Persistent subretinal fluid following vitrectomy for tractional retinal detachment in diabetic eye disease. BMJ Case Rep. 2022;15:e249745.
日本未熟児網膜症研究会. 未熟児網膜症に対する抗VEGF療法の手引き(第2版). 日眼会誌. 2024.
Yorston D, et al. Vitreoretinal surgery for tractional retinal detachment in proliferative diabetic retinopathy. Eye (Lond). 2022;36(Suppl 1):5-11.
Steel DH, et al. Pars plana vitrectomy for proliferative diabetic retinopathy: techniques and outcomes. Surv Ophthalmol. 2021;66(5):799-812.