
Đục Thủy Tinh Thể Bẩm Sinh (Congenital Cataract)
Những điểm chính cần biết
Phần tiêu đề “Những điểm chính cần biết”1. Đục thủy tinh thể bẩm sinh là gì?
Phần tiêu đề “1. Đục thủy tinh thể bẩm sinh là gì?”Đục thủy tinh thể bẩm sinh (congenital cataract), theo nghĩa hẹp, là tình trạng đục thể thủy tinh có từ khi sinh ra. Trong khi đó, đục thủy tinh thể không có khi sinh và xuất hiện sau đó được gọi là đục thủy tinh thể phát triển. Đục thủy tinh thể ở trẻ nhỏ không có yếu tố như chấn thương thường được gọi chung là đục thủy tinh thể bẩm sinh.
Về mặt có yếu tố bẩm sinh, đục thủy tinh thể phát triển xuất hiện sớm sau sinh và tiến triển cũng thuộc cùng một phạm trù. Về mặt lâm sàng, cả hai cần được xử trí tương tự như “đục thủy tinh thể sớm”. “Đục thủy tinh thể trẻ em” là thuật ngữ bao gồm tất cả các trường hợp đục thủy tinh thể ở trẻ em kể cả do chấn thương, bao gồm đục thủy tinh thể bẩm sinh (nghĩa hẹp), phát triển và mắc phải.
Dịch tễ học
Phần tiêu đề “Dịch tễ học”Là bệnh hiếm gặp với tần suất 1 trên 1.000 đến 10.000 trẻ sinh ra. Tiên lượng thị lực và kế hoạch điều trị khác biệt đáng kể giữa hai mắt và một mắt, với tiên lượng một mắt xấu hơn (do dễ xảy ra nhược thị do thiếu hụt hình thái).
Hệ mạch thai nhi tồn tại (persistent fetal vasculature; PFV) là một nguyên nhân quan trọng của đục thủy tinh thể bẩm sinh, thường kèm theo một mắt và nhãn cầu nhỏ. PFV gặp trong khoảng 20% trường hợp đục thủy tinh thể ở trẻ nhũ nhi 1).
Đục thủy tinh thể bẩm sinh theo nghĩa hẹp là đục thể thủy tinh đã có từ khi sinh, trong khi đục thủy tinh thể phát triển xuất hiện sau sinh nhưng có chung yếu tố bẩm sinh. Về lâm sàng, cả hai được xử trí như “đục thủy tinh thể sớm”, cần chẩn đoán sớm và phẫu thuật để ngăn ngừa nhược thị do thiếu hụt hình thái.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”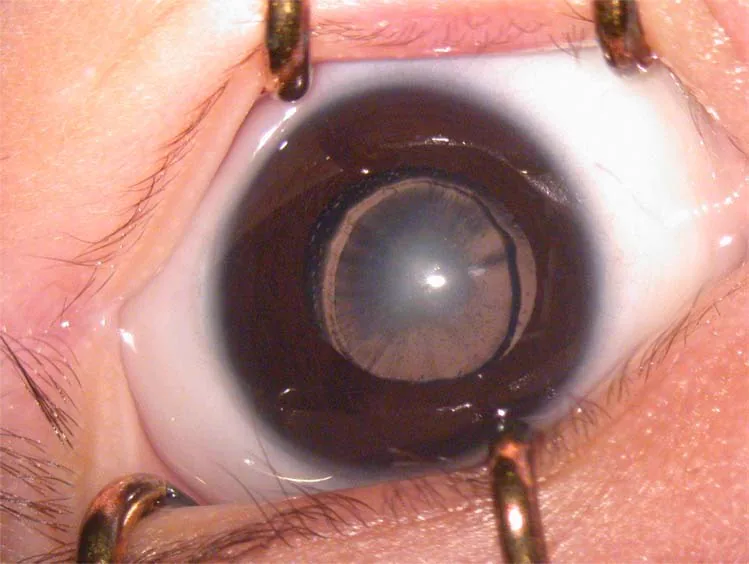
Triệu chứng chủ quan / Cách phát hiện
Phần tiêu đề “Triệu chứng chủ quan / Cách phát hiện”Vì trẻ sơ sinh và trẻ nhỏ không thể tự kể triệu chứng, việc quan sát của cha mẹ và khám sức khỏe định kỳ cho trẻ là rất quan trọng để phát hiện.
- Đồng tử trắng (Leukocoria): Khi độ đục nặng, cha mẹ có thể nhận thấy “mắt trắng”. Đây là một trong những nguyên nhân phát hiện phổ biến nhất.
- Lác (lé): Trong đục thủy tinh thể một bên, có thể xuất hiện lệch trục mắt do hình thành nhược thị.
- Rung giật nhãn cầu: Dấu hiệu của nhược thị tiến triển trong trường hợp hai bên. Khi xuất hiện, cần phẫu thuật khẩn cấp.
- Thị lực kém / cố định kém: Gợi ý sự hình thành nhược thị do thiếu hụt hình ảnh.
Dấu hiệu lâm sàng
Phần tiêu đề “Dấu hiệu lâm sàng”Dưới đây là các chỉ số gợi ý nhược thị do thiếu hụt hình ảnh.
| Chỉ số | Nội dung |
|---|---|
| Giảm thị lực | Giảm thị lực không tương xứng với mức độ đục thủy tinh thể |
| Kém cố định | Chậm phát triển phản xạ cố định và theo dõi |
| Lác | Lệch trục mắt kèm nhược thị một mắt |
| Rung giật nhãn cầu | Dấu hiệu nhược thị hai mắt tiến triển |
| Chênh lệch chiều dài trục nhãn cầu | Bất đối xứng ≥0,5 mm |
Tiêu chí đánh giá độ đục ảnh hưởng đến chức năng thị giác: ở một mắt, độ đục ≥3 mm được coi là ảnh hưởng đến chức năng thị giác. Nói chung, độ đục ở bao sau ảnh hưởng nhiều hơn bao trước, ở trung tâm nhiều hơn ngoại vi, và độ đục đậm đặc hơn độ đục nhạt.
Thường được phụ huynh phát hiện khi thấy đồng tử trắng, hoặc được phát hiện khi khám đáy mắt trong các đợt khám sức khỏe trẻ em. Cũng có trường hợp được chẩn đoán khi đi khám mắt vì lác hoặc kém cố định. Ở thể một mắt, mắt lành được sử dụng ưu thế nên khó thấy giảm thị lực, do đó sàng lọc chủ động trong khám định kỳ rất quan trọng.
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Nguyên nhân gây đục thủy tinh thể bẩm sinh rất đa dạng, trong đó vô căn (không rõ nguyên nhân) chiếm 30-50%.
| Nguyên nhân | Tần suất / Bệnh đại diện |
|---|---|
| Vô căn (không rõ nguyên nhân) | 30-50%. Phổ biến nhất |
| Di truyền | Di truyền trội trên nhiễm sắc thể thường là phổ biến nhất. Cũng có di truyền lặn trên nhiễm sắc thể thường và lặn liên kết giới tính |
| Nhiễm trùng trong tử cung | Rubella (hội chứng rubella bẩm sinh), herpes, CMV, toxoplasma, v.v. |
| Rối loạn chuyển hóa | Galactosemia, hạ canxi máu, homocystin niệu, hội chứng Lowe, hội chứng Alport, v.v. |
| Bất thường nhiễm sắc thể | Hội chứng Down, v.v. |
| Bệnh mắt kết hợp | Mắt nhỏ, vô mống mắt bẩm sinh, PFV (mạch máu bào thai tồn tại), v.v. |
| Bệnh toàn thân/hội chứng | Hội chứng Hallermann-Streiff, hội chứng Pierre Robin, v.v. |
PFV (mạch máu bào thai tồn tại) là một nguyên nhân quan trọng gây đục thủy tinh thể bẩm sinh, là sự tồn tại của các mạch máu thủy tinh thể nguyên phát của phôi thai không thoái triển. Thường gặp một bên và kết hợp với mắt nhỏ, chiếm khoảng 20% các trường hợp đục thủy tinh thể ở trẻ nhũ nhi 1). Khi lan rộng ra phía sau (PFV thể sau), tiên lượng thị lực kém.
Đục thủy tinh thể bẩm sinh di truyền thường có kiểu di truyền trội trên nhiễm sắc thể thường. Nếu có tiền sử gia đình, nên tư vấn di truyền và sàng lọc trong gia đình. Cần lưu ý rằng 30-50% trường hợp đục thủy tinh thể bẩm sinh là vô căn, do đó có thể xảy ra ngay cả khi không có tiền sử gia đình.
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Phân loại Hình thái
Phần tiêu đề “Phân loại Hình thái”Vì chỉ định điều trị khác nhau tùy theo vị trí và hình dạng đục của thủy tinh thể, phân loại hình thái là cơ sở của chẩn đoán.
| Tên Phân loại | Tên Tiếng Anh | Đặc điểm |
|---|---|---|
| Đục Nhân | nuclear cataract | Đục bên trong đường khâu Y. Bẩm sinh. Tiên lượng thị lực kém |
| Đục Lớp | lamellar (zonular) cataract | Đục dạng lớp quanh đường khâu Y. Thường gặp ở đục thủy tinh thể phát triển |
| Lenticonus Sau | posterior lenticonus | Bao sau nhô ra kèm đục. Một mắt. Có thể tiến triển thành đục toàn bộ |
| đục thủy tinh thể toàn bộ | total cataract | Thủy tinh thể bị đục hoàn toàn |
| đục thủy tinh thể bao | capsular cataract | Đục bao trước, bao sau và dưới bao |
| đục thủy tinh thể đường khâu | sutural cataract | Đục ở vùng đường khâu hình chữ Y. Ít ảnh hưởng đến chức năng thị giác |
| đục thủy tinh thể dạng chấm | punctate cataract | Đục dạng chấm. Hiếm khi gây suy giảm thị lực |
| đục thủy tinh thể xanh | cerulean cataract | Đục dạng chấm xanh ở vùng vỏ. Không ảnh hưởng chức năng thị giác |
Các xét nghiệm cần thiết
Phần tiêu đề “Các xét nghiệm cần thiết”- Khám đèn khe: Xét nghiệm cơ bản để đánh giá hình thái, vị trí, mức độ và phạm vi đục
- Khám đáy mắt: Xác định mức độ đục thủy tinh thể qua độ trong suốt của đáy mắt. Nếu khó quan sát, thêm siêu âm B-mode
- Đo chiều dài trục: Cần thiết để xác định công suất IOL, dự đoán kích thước thể thủy tinh và phát hiện sớm glôcôm sau phẫu thuật (kéo dài trục bất thường)
- Khám khúc xạ: Sử dụng máy đo khúc xạ tự động cầm tay hoặc kính soi võng mạc
- Đánh giá thị lực: Sử dụng phương pháp PL (preferential looking: đánh giá phản ứng ưu tiên với vạch) hoặc VEP (điện thế gợi thị giác). Trên VEP, giá trị dưới 40% bình thường được coi là suy giảm chức năng thị giác
- Khám toàn thân: Sàng lọc bệnh toàn thân tại khoa nhi là bắt buộc
Nguyên tắc chỉ định phẫu thuật dựa trên thị lực (thị lực vạch) và sự phát triển của các phản ứng thị giác như cố định và theo dõi.
Thời điểm chỉ định phẫu thuật
Phần tiêu đề “Thời điểm chỉ định phẫu thuật”Dưới đây là các tiêu chí cho chỉ định phẫu thuật tích cực.
| Mắt | Tiêu chí chỉ định | Thời điểm phẫu thuật ước tính |
|---|---|---|
| Một bên (đục thủy tinh thể toàn bộ) | Xử lý như cấp cứu | Tốt nhất trong vài ngày đầu sau sinh |
| Một mắt (đục thủy tinh thể nặng) | Đục nặng trước 6 tuần tuổi | Khoảng 1 tháng tuổi |
| Hai mắt (đục thủy tinh thể nặng) | Đục nặng trước 12 tuần (3 tháng) tuổi | Khoảng 2 tháng tuổi |
| Dạng có thể theo dõi | Đục thể thủy tinh dạng chấm, dạng chỉ khâu, dạng bao trước, đục thể thủy tinh dạng lớp hoặc dạng nhân bột không có sự khác biệt giữa hai mắt | Theo dõi định kỳ thường xuyên |
Đục thể thủy tinh toàn bộ một mắt là một cấp cứu, và phẫu thuật nên được thực hiện trong vòng vài ngày sau sinh trừ khi có biến chứng nghiêm trọng.
Đục thể thủy tinh toàn bộ một mắt là một cấp cứu, và phẫu thuật sớm trong vòng vài ngày sau sinh được khuyến khích để ngăn ngừa nhược thị do thiếu hụt hình thái. Ngay cả ở trường hợp hai mắt, phẫu thuật sớm được thực hiện trong khoảng 2-3 tháng tuổi. Chỉ định phẫu thuật dựa trên đánh giá toàn diện về thị lực và sự phát triển của các phản ứng thị giác như cố định và bám theo. Ở các dạng không ảnh hưởng đến chức năng thị giác như đục dạng chấm hoặc dạng chỉ khâu, ưu tiên theo dõi.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Phương pháp phẫu thuật
Phần tiêu đề “Phương pháp phẫu thuật”Quy trình cơ bản cho trẻ dưới 6 tuổi là hút thể thủy tinh (tán nhuyễn) + cắt bao sau + cắt dịch kính trước (có hoặc không đặt IOL). Ở trẻ em, để ngăn ngừa đục thể thủy tinh thứ phát (đục trục thị giác), quy trình tiêu chuẩn khác với người lớn, bao gồm cắt bao sau và cắt dịch kính trước. Sau khi mở bao trước bằng CCC, vỏ và nhân thể thủy tinh được hút bỏ, sau đó thực hiện CCC trên bao sau và cắt dịch kính trước bằng máy cắt dịch kính.
Ba phương pháp phẫu thuật chính được trình bày dưới đây.
| Phương pháp phẫu thuật | Chỉ định chính | Điểm chính |
|---|---|---|
| Hút thủy tinh thể + cắt bao sau + cắt dịch kính trước | Phương pháp cơ bản cho trẻ dưới 6 tuổi | Cắt bao sau và cắt dịch kính trước được thực hiện đồng thời để ngăn ngừa đục thủy tinh thể thứ phát |
| Hút thủy tinh thể + cắt bao sau + cắt dịch kính trước + đặt IOL | Khi đặt IOL | Kích thước lý tưởng của cửa sổ bao trước và bao sau khoảng 5 mm |
| Hút thủy tinh thể + đặt IOL (giống như người lớn) | Từ 6 tuổi trở lên | Có thể bỏ qua cắt bao sau và cắt dịch kính trước |
Cân nhắc chỉ định IOL
Phần tiêu đề “Cân nhắc chỉ định IOL”Về tính khả thi của việc đặt IOL ở trẻ nhũ nhi, Nghiên cứu Điều trị Không thủy tinh thể ở Trẻ nhũ nhi (IATS) đã đưa ra các tiêu chí. Không có sự khác biệt về thị lực ở tuổi 4,5 giữa đặt IOL trong 6 tháng đầu đời và quản lý bằng kính áp tròng (CL), và tỷ lệ phẫu thuật lại do đục trục thị giác cao hơn đáng kể ở mắt có IOL. Do đó, đặt IOL trong 6 tháng đầu đời chỉ giới hạn ở một số trường hợp nhất định. Ở trẻ từ 2 tuổi trở lên, đặt IOL nguyên phát thường được lựa chọn.
Giá trị mục tiêu của công suất IOL
Phần tiêu đề “Giá trị mục tiêu của công suất IOL”Ở trẻ em, mắt phát triển và lớn lên theo tuổi, dẫn đến cận thị, do đó điều chỉnh quá mức có tính đến sự phát triển của mắt trong tương lai là cơ bản.
| Tuổi khi đặt IOL | Khúc xạ mục tiêu sau phẫu thuật | Mục đích |
|---|---|---|
| 1 tuổi | Điều chỉnh quá mức khoảng +5 D | Tập trung vào thị lực gần để thúc đẩy phát triển chức năng thị giác |
| 2 tuổi | Điều chỉnh quá mức khoảng +4 D | Như trên |
| Sau khi trưởng thành (khoảng 20 tuổi) | Cận thị nhẹ (khoảng -1 đến 0 D) | Hướng tới ổn định khúc xạ lâu dài |
Chất liệu IOL nên là acrylic cho cả phần đỡ và phần quang học. Đường kính quang học 6 mm hoặc nhỏ hơn được khuyến nghị.
Độ chính xác của tính toán công suất thủy tinh thể nhân tạo
Phần tiêu đề “Độ chính xác của tính toán công suất thủy tinh thể nhân tạo”Trong cấy ghép IOL nguyên phát ở trẻ em, độ chính xác dự đoán của các công thức tính công suất hiện tại thấp hơn đáng kể so với người lớn. Trong một nghiên cứu trên 83 bệnh nhân và 108 mắt, tỷ lệ dự đoán đúng trong ±1,00D của tám công thức (Holladay 1, SRK/T, Hoffer Q, Haigis, Barrett Universal II, Kane, EVO 2.0, Ladas Super Formula) chỉ từ 35,2% đến 43,5% (ở người lớn là 93,5-100%) 2). Công thức SRK/T và Kane cho kết quả tương đối tốt, và tuổi nhỏ, chiều dài trục ngắn là các yếu tố dự báo chính của refractive surprise (sai số dự đoán ≥ ±2,00D) 2). Không có sự khác biệt đáng kể về độ chính xác dự đoán theo loại phẫu thuật hoặc loại IOL 2).
Điều chỉnh khúc xạ sau phẫu thuật
Phần tiêu đề “Điều chỉnh khúc xạ sau phẫu thuật”- Sau phẫu thuật một mắt: Chỉnh kính áp tròng là cơ bản. Kính áp tròng mềm thường bị giới hạn ở công suất khoảng +25D, và trên mức đó sử dụng kính áp tròng cứng.
- Sau phẫu thuật hai mắt: Có thể quản lý bằng kính đeo. Ở trẻ sơ sinh và trẻ nhỏ, sử dụng gọng kính đặc biệt.
- Ngay cả ở mắt đã cấy IOL, nếu còn viễn thị tồn dư, cần đeo kính.
- Sau tuổi đi học, cân nhắc sử dụng kính hai tròng.
Điều trị nhược thị
Phần tiêu đề “Điều trị nhược thị”Trong trường hợp một mắt và hai mắt có sự khác biệt giữa hai mắt, cần che mắt lành. Theo phác đồ che mắt của IATS, đến 8 tháng tuổi, thời gian che bằng số tháng tuổi (ví dụ: trẻ 4 tháng → 4 giờ), sau 8 tháng, khoảng một nửa thời gian thức.
Kết quả phẫu thuật đục thủy tinh thể bẩm sinh kèm PFV
Phần tiêu đề “Kết quả phẫu thuật đục thủy tinh thể bẩm sinh kèm PFV”Trong nghiên cứu đăng ký đa trung tâm của PEDIG, đã báo cáo kết quả 5 năm của 64 mắt có PFV (48 mắt không thủy tinh thể và 16 mắt có thủy tinh thể nhân tạo) 1). Tuổi phẫu thuật trung vị cho mắt không thủy tinh thể là 2 tháng, và cắt dịch kính trước được thực hiện ở 96% trường hợp. Sau 5 năm, chỉ 10% mắt (4/42 mắt, KTC 95% 3-23%) đạt được thị lực phù hợp với lứa tuổi. Thị lực tốt hơn 20/200 đạt được ở 59% mắt PFV không thủy tinh thể (17/29 mắt) so với chỉ 23% ở mắt PFV có thủy tinh thể nhân tạo (3/13 mắt) 1). PFV loại sau (kèm bất thường dịch kính, võng mạc, thần kinh thị giác) cho thấy tiên lượng thị lực kém hơn loại trước (thị lực trung vị 20/800 so với 20/100) 1).
Dựa trên kết quả IATS, đặt IOL trong vòng 6 tháng đầu đời không khác biệt về thị lực so với quản lý bằng kính áp tròng, nhưng có tỷ lệ phẫu thuật lại cao hơn do đục trục thị giác, do đó việc đặt IOL trong giai đoạn này chỉ giới hạn ở một số trường hợp nhất định. Trên 2 tuổi, đặt IOL nguyên phát thường được lựa chọn. Công suất IOL được chọn với mục tiêu điều chỉnh quá mức để dự phòng cận thị sau khi tăng trưởng.
6. Sinh lý bệnh và cơ chế khởi phát chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế khởi phát chi tiết”Cơ chế hình thành nhược thị do thiếu hụt hình ảnh
Phần tiêu đề “Cơ chế hình thành nhược thị do thiếu hụt hình ảnh”Đục thể thủy tinh gây nhược thị do thiếu hụt hình ảnh (deprivation amblyopia) bằng cách chặn ánh sáng trên trục thị giác. Sự ngăn chặn kích thích thị giác thích hợp trong giai đoạn nhạy cảm của thị giác làm suy yếu sự phát triển của vỏ não thị giác.
Giai đoạn nhạy cảm kéo dài đến 6 tuần tuổi ở trường hợp một mắt, và đến 10-12 tuần ở trường hợp hai mắt. Nếu có đục thể thủy tinh ảnh hưởng đến chức năng thị giác trước giai đoạn nhạy cảm, nhược thị phát triển rất nhanh, đặc biệt ở trường hợp một mắt. Sự tiếp thu chức năng thị giác bắt đầu từ giai đoạn nhạy cảm và hoàn thiện vào khoảng 10 tuổi.
Nhược thị do thiếu hụt hình ảnh nặng hơn và kháng điều trị hơn so với nhược thị do khúc xạ thông thường. Đây là cơ sở cho thấy phẫu thuật sớm là cần thiết.
Cơ chế hình thành đục thể thủy tinh thứ phát (đục bao sau)
Phần tiêu đề “Cơ chế hình thành đục thể thủy tinh thứ phát (đục bao sau)”Ở trẻ em, hoạt động của tế bào biểu mô thể thủy tinh cao, do đó đục bao sau (đục thể thủy tinh thứ phát) xảy ra với tỷ lệ cao hơn và sớm hơn so với người lớn. Các tế bào biểu mô thể thủy tinh còn sót lại sau phẫu thuật tăng sinh và di chuyển lên bao sau, chặn trục thị giác. Vì vậy, ở trẻ dưới 6 tuổi, quy trình tiêu chuẩn là thực hiện cắt bao sau và cắt dịch kính trước trong khi phẫu thuật để ngăn ngừa đục thể thủy tinh thứ phát.
Sự khác biệt về hình thái đục và ảnh hưởng đến chức năng thị giác
Phần tiêu đề “Sự khác biệt về hình thái đục và ảnh hưởng đến chức năng thị giác”Ảnh hưởng của đục thể thủy tinh lên chức năng thị giác và chỉ định phẫu thuật khác nhau tùy theo vị trí và hình thái đục. Đục nhân gây đục dày đặc ở phía trước trục thị giác, do đó tiên lượng thị lực kém và cần phẫu thuật sớm. Đục đường khâu và đục chấm thường không ảnh hưởng đến sự phát triển chức năng thị giác và có thể theo dõi trong nhiều trường hợp. Chóp sau thể thủy tinh thường một mắt, và đục tiến triển cùng với sự nhô ra của bao sau, và cuối cùng có thể trở thành đục toàn bộ thể thủy tinh.
Sự phát triển của thể thủy tinh và nguyên nhân gây đục
Phần tiêu đề “Sự phát triển của thể thủy tinh và nguyên nhân gây đục”Sự xuất hiện của đục thể thủy tinh bẩm sinh dựa trên các bất thường trong quá trình phát triển phôi thai của thể thủy tinh. Thể thủy tinh hình thành từ túi thể thủy tinh biệt hóa từ ngoại bì, nhân được cấu tạo bởi các sợi thể thủy tinh nguyên phát (trở thành cơ sở của đục nhân), và vỏ được cấu tạo bởi các sợi thể thủy tinh thứ phát (trở thành cơ sở của đục lớp và đục đường khâu). Trong nhiễm trùng trong tử cung như virus rubella, sự hình thành sợi thể thủy tinh phôi thai bị tổn thương trực tiếp. Trong rối loạn chuyển hóa (ví dụ galactosemia), sự tích tụ quá mức galactitol làm tăng áp suất thẩm thấu trong thể thủy tinh, gây thừa nước và đục thể thủy tinh. Trong đục thể thủy tinh di truyền, rối loạn chức năng của protein crystallin hoặc protein màng (ví dụ connexin) làm suy yếu cơ chế duy trì độ trong suốt của thể thủy tinh.
7. Biến chứng sau phẫu thuật và tiên lượng dài hạn
Phần tiêu đề “7. Biến chứng sau phẫu thuật và tiên lượng dài hạn”Đục thể thủy tinh thứ phát (đục trục thị giác)
Phần tiêu đề “Đục thể thủy tinh thứ phát (đục trục thị giác)”Ở các trường hợp phẫu thuật ở giai đoạn trẻ sơ sinh, co rút mép mở bao trước và đục dạng hạt Elschnig xảy ra ở gần như 100% trường hợp. Điều trị như sau:
- Tuổi ≥1: Có thể thực hiện mở bao sau bằng laser Nd:YAG
- Nếu khó thực hiện laser ở trẻ dưới 6 tuổi: Tiến hành cắt bao sau và cắt dịch kính trước bằng phẫu thuật
Tỷ lệ tích lũy 5 năm của đục trục thị giác ở mắt thể thủy tinh nhân tạo có PFV là 45% (KTC 95% 13–66%) 1). Tỷ lệ đục trục thị giác khi cắt dịch kính trước được thực hiện trong phẫu thuật chính là 18% (KTC 95% 8–28%), thấp hơn đáng kể so với 60% (KTC 95% 0–84%) khi không thực hiện 1).
Glôcôm thứ phát
Phần tiêu đề “Glôcôm thứ phát”Đây là biến chứng muộn quan trọng nhất sau phẫu thuật đục thủy tinh thể bẩm sinh.
- Tỷ lệ mắc: Xảy ra ở 18–26% trường hợp sau phẫu thuật
- Yếu tố nguy cơ: Tuổi nhỏ khi phẫu thuật, mắt nhỏ
- Thời điểm khởi phát: Có thể xảy ra ngay cả sau hơn 10 năm phẫu thuật. Cần theo dõi lâu dài
Tỷ lệ tích lũy 5 năm của các biến cố bất lợi liên quan đến glôcôm ở mắt không có thủy tinh thể có PFV là 24% (KTC 95% 9–37%), và ở mắt có thủy tinh thể nhân tạo là 7% (KTC 95% 0–20%) 1). Không có sự khác biệt đáng kể về nguy cơ glôcôm giữa mắt PFV và không PFV (HR điều chỉnh theo tuổi = 1,20; KTC 95% 0,54–2,64; P = 0,66), và bản thân PFV không phải là yếu tố nguy cơ độc lập đối với glôcôm 1).
Tỷ lệ tích lũy biến chứng 5 năm trong đục thủy tinh thể bẩm sinh kèm PFV
Phần tiêu đề “Tỷ lệ tích lũy biến chứng 5 năm trong đục thủy tinh thể bẩm sinh kèm PFV”| Biến chứng | Mắt không thủy tinh thể PFV | Mắt có thủy tinh thể nhân tạo PFV |
|---|---|---|
| Biến cố bất lợi liên quan đến glôcôm | 24% (KTC 95% 9–37%) | 7% (KTC 95% 0–20%) |
| Đục trục thị giác (có cắt dịch kính trước) | 18% (KTC 95% 8–28%) | — |
| Đục trục thị giác (không cắt dịch kính trước) | 60% (KTC 95% 0–84%) | 45% (KTC 95% 13–66%) |
| Bong võng mạc | 4% (KTC 95% 0–10%) | 7% (KTC 95% 0–19%) |
Các biến chứng khác
Phần tiêu đề “Các biến chứng khác”- Co bao trước: Rìa mở bao trước co lại và cửa sổ mở bao thu nhỏ. Nếu tiến triển, có thể gây rối loạn chức năng thị giác.
- Bong võng mạc: Nguy cơ cao, đặc biệt ở các trường hợp có PFV.
Các yếu tố ảnh hưởng đến tiên lượng thị lực
Phần tiêu đề “Các yếu tố ảnh hưởng đến tiên lượng thị lực”- Mức độ nhược thị do thiếu hụt hình ảnh (sự hiện diện của phẫu thuật sớm là quan trọng nhất)
- Sự hiện diện của các biến chứng mắt (giác mạc nhỏ và mắt nhỏ là tiên lượng xấu)
- Tiếp tục điều chỉnh khúc xạ phù hợp và điều trị nhược thị sau phẫu thuật
- Sự hiểu biết và hợp tác của phụ huynh
Glôcôm thứ phát là biến chứng quan trọng nhất. Xảy ra ở 18-26% trường hợp sau phẫu thuật, và có thể xuất hiện ngay cả sau 10 năm hoặc hơn, do đó cần kiểm tra nhãn áp thường xuyên ngay cả khi trưởng thành. Đục thủy tinh thể thứ phát (đục trục thị giác) xảy ra ở hầu hết các trường hợp phẫu thuật ở trẻ nhũ nhi, nhưng có thể điều trị bằng laser YAG nếu trẻ từ 1 tuổi trở lên, và trẻ dưới 6 tuổi có thể cần can thiệp phẫu thuật.
8. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “8. Nghiên cứu mới nhất và triển vọng tương lai”Cải thiện độ chính xác của công thức tính công suất thủy tinh thể nhân tạo ở trẻ em
Phần tiêu đề “Cải thiện độ chính xác của công thức tính công suất thủy tinh thể nhân tạo ở trẻ em”Độ chính xác dự đoán của các công thức tính công suất thủy tinh thể nhân tạo hiện tại cho trẻ em là không đủ so với người lớn, và ngay cả các công thức thế hệ mới (như Kane, Barrett Universal II) cũng chưa cho thấy ưu thế rõ ràng so với các công thức truyền thống (như SRK/T)2). Tỷ lệ dự đoán chính xác trong phạm vi ±1,00D chỉ từ 35,2% đến 43,5% cho tất cả 8 công thức hiện tại, khác xa so với 93,5-100% ở người lớn2).
Cần phát triển các thuật toán chuyên biệt cho trẻ em có tính đến chiều dài trục ngắn, độ cong giác mạc dốc, độ sâu tiền phòng nông và sự phát triển của mắt2). Không có sự khác biệt đáng kể về độ chính xác dự đoán giữa các loại phẫu thuật hoặc loại thủy tinh thể nhân tạo, và hiện tại, điều chỉnh khúc xạ tích cực sau phẫu thuật và theo dõi chặt chẽ là những công cụ bổ trợ quan trọng.
9. Tài liệu tham khảo
Phần tiêu đề “9. Tài liệu tham khảo”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
