ทารกและเด็กเล็กอยู่ในช่วงพัฒนาการทางสายตา แต่ไม่รู้ตัวว่าสายตาไม่ดี และครอบครัวมักไม่สังเกตเห็นแม้มีความบกพร่องทางการมองเห็น ระดับรุนแรง
การทำงานของสายตาจะถึงระดับใกล้เคียงผู้ใหญ่เมื่ออายุประมาณ 3-4 ปี ดังนั้นการตรวจพบภาวะตาขี้เกียจ ในช่วงนี้จึงมีผลต่อพยากรณ์โรค
ความชุกของภาวะตาขี้เกียจ (สายตาที่แก้ไขแล้วยังไม่ดี) ประมาณ 1-5% 1) และการตรวจสุขภาพเด็กอายุ 3 ขวบและการตรวจสุขภาพในโรงเรียนเป็นโอกาสสำคัญในการตรวจพบตั้งแต่แรก
พฤติกรรมเช่น เข้าใกล้ทีวี หลับตาข้างเดียว เอียงศีรษะ อาจเป็นสัญญาณที่ผู้ปกครองสังเกตได้
การรักษาภาวะตาขี้เกียจ ต้องเริ่มในช่วงที่การมองเห็น ยังไวต่อการพัฒนา (จนถึงประมาณชั้นประถมต้น) โดยพื้นฐานคือแว่นสายตาแก้ไขเต็มที่และการปิดตาข้างดี
การเพิ่มขึ้นของสายตาสั้น ทั่วโลกเป็นปัญหา และกำลังมีการศึกษากลยุทธ์ชะลอการดำเนินโรค เช่น การแนะนำกิจกรรมกลางแจ้งและการใช้ยาหยอดตาอะโทรพีนความเข้มข้นต่ำ 4) 6)
ทารกและเด็กเล็กอยู่ในช่วงพัฒนาการทางสายตา แต่ถึงแม้จะมีปัญหาพัฒนาการ เด็กก็ไม่รู้ตัว และครอบครัวมักไม่สังเกตเว้นแต่ความบกพร่องทางการมองเห็น จะรุนแรง ตัวอย่างเช่น ตาเหล่ ในทารก มีความเชื่อว่า “จะหายเอง” ทำให้ไปพบแพทย์ช้า เพื่อป้องกันความล่าช้านี้ การตรวจสุขภาพทารกจึงมีความสำคัญ
การทำงานของสายตาจะถึงระดับใกล้เคียงผู้ใหญ่เมื่ออายุประมาณ 3-4 ปี ภาวะตาขี้เกียจ ที่ตรวจพบในช่วงนี้ (โดยเฉพาะตาขี้เกียจ จากค่าสายตาผิดปกติหรือตาขี้เกียจ จากค่าสายตาสองข้างต่างกัน ซึ่งมองไม่เห็นจากภายนอก) จะตอบสนองต่อการรักษาได้ดี และมีโอกาสสูงที่จะถึงระดับสายตาปกติก่อนวัยเรียน
ความชุกของภาวะตาขี้เกียจ รายงานประมาณ 1-5% 1) เนื่องจากการตรวจพบและการรักษาตั้งแต่แรกมีผลอย่างมากต่อพยากรณ์โรคทางสายตา จึงสำคัญที่ผู้ปกครอง ผู้ดูแล และบุคลากรโรงเรียนจะเข้าใจสัญญาณของปัญหาสายตา
สัดส่วนของผู้ที่มีสายตาเปล่าไม่ถึง 1.0 มีแนวโน้มเพิ่มขึ้น ในโรงเรียนมัธยมต้นและมัธยมปลาย “สายตาเปล่าไม่ถึง 1.0” มีอัตราความชุกสูงที่สุด (สถิติสุขภาพโรงเรียน ปีงบประมาณ 2557)
ประเภทโรงเรียน สายตาเปล่า < 1.0 สายตาเปล่า < 0.3 โรงเรียนอนุบาล 26.53% 0.97% โรงเรียนประถมศึกษา 30.16% 8.14% โรงเรียนมัธยมต้น 53.04% 24.97% โรงเรียนมัธยมปลาย 62.89% 35.84%
อัตราการตรวจวัดสายตา ในโรงเรียนอนุบาลอยู่ที่ 48.3% ซึ่งต่ำกว่า 50% (จากการสำรวจของสมาคมจักษุแพทย์ญี่ปุ่น ปี 2008) แสดงให้เห็นว่าการตรวจพบความผิดปกติทางสายตาในระดับอนุบาลยังไม่เพียงพอ
Q
ภาวะสายตาเสื่อมในเด็กพบบ่อยแค่ไหน?
A
ในโรงเรียนประถมศึกษาประมาณ 30% และในโรงเรียนมัธยมต้นประมาณ 53% มีค่าสายตาไม่แก้ไขต่ำกว่า 1.0 (สถิติสุขภาพโรงเรียน) ภาวะตาขี้เกียจ (amblyopia) พบได้ประมาณ 1-5%1) และการตรวจพบตั้งแต่เนิ่นๆ มีความสำคัญเป็นพิเศษสำหรับสายตาไม่ดีที่ไม่สามารถแก้ไขได้ด้วยการแก้ไขสายตา การเพิ่มอัตราการเข้ารับการตรวจสุขภาพเด็กอายุ 3 ขวบและการตรวจสุขภาพในโรงเรียนจะนำไปสู่การตรวจพบปัญหาสายตาตั้งแต่เนิ่นๆ
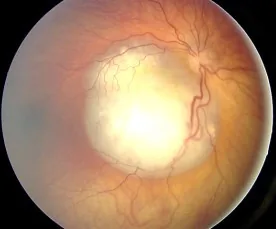
ภาพถ่ายจอประสาทตาของเรติโนบลาสโตมา เนื้องอกในจอประสาทตาที่ทำให้เกิดการสะท้อนแสงสีขาวของรูม่านตา (เม็ดเลือดขาว) Dimaras H, et al. Retinoblastoma. Orphanet J Rare Dis. 2006;1:31. Figure 2. PM
CI D: PMC1586012. License: CC BY.
ภาพถ่ายจอประสาทตา ของเรติโนบลาสโตมา แสดงเนื้อเยื่อเนื้องอกสีขาวบนจอประสาทตา สอดคล้องกับเม็ดเลือดขาว (รูม่านตา ดูเป็นสีขาว) ที่กล่าวถึงในหัวข้อ “2. สัญญาณที่ควรสังเกตตามอายุและสถานการณ์”
วัยทารกและเด็กเล็ก (0-3 ปี)
ไม่สบตาหรือไม่ติดตามวัตถุ : หากทารกอายุ 2-3 เดือนไม่มีการจ้องหน้าหรือติดตาม ควรระวัง
หลับตาข้างเดียวหรือเอียงศีรษะ : อาจเกิดจากการมองเห็น ลดลงในตาข้างเดียวหรือตาเหล่ (ท่าศีรษะผิดปกติ)
ดูไวต่อแสง (กลัวแสง) : เกิดขึ้นในโรคต้อหิน โรคกระจกตา หรือสายตาผิดปกติรุนแรง
รูม่านตา ดูเป็นสีขาว (เม็ดเลือดขาว)ต้อกระจกแต่กำเนิด หรือเรติโนบลาสโตมา ต้องพบแพทย์ทันที
วัยก่อนเรียน (3-6 ปี)
ดูโทรทัศน์ใกล้มาก : อาจเป็นสายตาสั้น หรือสายตายาว
นำหนังสือหรือหน้าจอเข้ามาใกล้ใบหน้า : สัญญาณของการมองเห็น ลดลงจากสายตาผิดปกติ
ใช้มือปิดตาข้างหนึ่งเมื่อมอง : อาจเกิดจากสายตาต่างกัน (anisometropia) หรือตาเหล่
เอียงศีรษะเมื่อมอง (ท่าศีรษะผิดปกติ) : อาจเกิดจากตาเหล่ ตาเหล่ แฝง หรือตากระตุก การตรวจละเอียดในการตรวจสุขภาพเด็กอายุ 3 ปีมีความสำคัญ
วัยเรียน (6 ปีขึ้นไป)
บอกว่ามองไม่เห็นกระดาน : อาจสอดคล้องกับระดับสายตาที่เทียบเท่ากับเกรด C-D ในการตรวจสุขภาพโรงเรียน (0.6-0.3 หรือต่ำกว่า)
การเอาหน้าเข้าใกล้สมุดหรือหนังสือเรียน : สัญญาณของสายตาสั้น ที่กำลังแย่ลง
ตีลูกบอลพลาดในกีฬา / ตามบทเรียนไม่ทัน : อาจเป็นปัญหาการมองเห็น แบบสองตาหรือการมองเห็น ลดลง
บ่นว่าปวดหัวหรือปวดตา : มักเกิดจากค่าสายตาที่ไม่ได้รับการแก้ไข (โดยเฉพาะสายตายาว หรือสายตาเอียง )
หากมีข้อใดข้อหนึ่งใน 10 ข้อต่อไปนี้ ควรพิจารณาพบจักษุแพทย์
เข้าใกล้ทีวีหรือหน้าจอเมื่อดู
เอียงศีรษะหรือหันหน้าไปด้านข้างเพื่อมอง (ท่าศีรษะผิดปกติ)
หรี่ตาข้างเดียวหรือใช้มือปิดตาข้างเดียว
ดูไวต่อแสง (แม้ในที่ร่ม)
บางครั้งรูม่านตา ดูเป็นสีขาว
ตาไม่ตรงหรือการเคลื่อนไหวของตาแตกต่างกันระหว่างซ้ายและขวา
ขยี้ตาบ่อย
มองไม่เห็นกระดานดำหรือเอาหนังสือเรียนเข้าใกล้มากเกินไป
ผลตรวจสุขภาพตา ตอนอายุ 3 ขวบหรือตรวจโรงเรียนได้เกรด B ถึง D
ประวัติครอบครัวมีภาวะตาขี้เกียจ ค่าสายตาผิดปกติรุนแรง หรือตาเหล่
Q
จะตรวจพบภาวะสายตาเลือนรางในเด็กได้อย่างไร?
A
สังเกตสัญญาณพฤติกรรมในชีวิตประจำวัน เช่น การเข้าใกล้ทีวี การหลับตาข้างเดียว หรือการเอียงศีรษะ นอกจากนี้ควรให้ความสนใจกับผลการตรวจเด็กอายุ 3 ขวบและการตรวจสุขภาพในโรงเรียน (เกรด A–D) หากผลเป็น B–D ควรพาไปพบจักษุแพทย์โดยเร็ว โดยเฉพาะอย่างยิ่ง รูม่านตาขาว การมองเห็น ลดลงอย่างกะทันหัน และตาเหล่ อาจเป็นภาวะฉุกเฉิน ควรไปพบแพทย์ในวันเดียวกัน ภาวะตามัวจากสายตาต่างกัน (anisometropic amblyopia) ไม่สามารถสังเกตได้จากภายนอกและมักถูกมองข้ามในการตรวจ ดังนั้นการตรวจวัดสายตา ทีละข้างจึงมีความสำคัญ
ภาวะตามัว (amblyopia) คือภาวะที่สายตาที่แก้ไขแล้วยังไม่ดีแม้ไม่มีโรคทางกายในตา เกิดจากการขาดสิ่งเร้าทางสายตาที่เหมาะสมในช่วงระยะเวลาที่ไวต่อการพัฒนาการมองเห็น ทำให้การพัฒนาของคอร์เทกซ์การมองเห็น บกพร่อง
ชนิดของภาวะตามัว สาเหตุหลัก ลักษณะเฉพาะ ภาวะตามัวจากค่าสายตาผิดปกติ สายตายาว สูงทั้งสองข้าง สายตาสั้น รุนแรง หรือสายตาเอียง แว่นตาแก้ไขเต็มที่คือหัวใจของการรักษา ภาวะตามัวจากสายตาต่างกัน ความแตกต่างของค่าสายตาระหว่างสองข้าง (แม้สายตายาว ต่างกัน 1D ก็อาจทำให้เกิด) สังเกตจากภายนอกได้ยากและมักถูกมองข้ามในการตรวจ ภาวะตามัวจากตาเหล่ การกดการมองเห็น ที่รอยบุ๋มจอตา ในตาเหล่ มักพบร่วมกับการจ้องจับจุดผิดปกติ ภาวะตาขี้เกียจ จากการขาดสิ่งเร้าทางรูปร่าง การอุดกั้นทางเดินสายตาจากต้อกระจกแต่กำเนิด หรือหนังตาตก รุนแรงโดยเฉพาะในตาข้างเดียว จำเป็นต้องผ่าตัดเร็ว ภาวะตาขี้เกียจ จากตาเหล่ มุมเล็ก ตาเหล่ มุมเล็กน้อยกว่า 10 ไดออปเตอร์มักถูกมองข้าม ต้องระวัง
ปัจจัยเสี่ยงของภาวะตาขี้เกียจ ได้แก่ การคลอดก่อนกำหนด พัฒนาการล่าช้า และประวัติครอบครัวตาขี้เกียจ ในญาติสายตรง
หากไม่เริ่มการรักษาในช่วงระยะไวต่อการรับรู้ทางการมองเห็น (ตั้งแต่แรกเกิดถึงอายุ 6-8 ปี) ภาวะตาขี้เกียจ จะคงที่และฟื้นฟูได้ยาก การตรวจพบและรักษาเมื่ออายุ 3-4 ปีมีโอกาสสูงที่จะถึงระดับสายตาปกติก่อนวัยเรียน ในทางกลับกัน ภาวะตาขี้เกียจ จากค่าสายตาต่างกันไม่สามารถสังเกตเห็นได้จากภายนอก และมักถูกมองข้ามในการตรวจสุขภาพโรงเรียนหากไม่ตรวจทีละตา
ความเครียดทางจิตใจอาจทำให้เกิดความบกพร่องทางการมองเห็น ชั่วคราว (ความผิดปกติทางการมองเห็น จากสาเหตุทางจิตใจ) การมองเห็น มักลดลงปานกลาง ผู้ป่วยบ่นว่ามองไม่เห็นกระดานดำหรืออ่านหนังสือเรียนไม่ได้ แต่ไม่พบความผิดปกติทางโครงสร้างของดวงตา ลักษณะเฉพาะคือพบลานสายตาแบบเกลียวหรือแบบท่อในการตรวจลานสายตา แบบไดนามิกของ Goldmann ซึ่งสำคัญในการแยกจากภาวะตาขี้เกียจ
Q
ภาวะตาขี้เกียจสามารถรักษาให้หายได้จนถึงอายุเท่าไร?
A
หากเริ่มการรักษาในช่วงระยะไวต่อการรับรู้ทางการมองเห็น (จนถึงประมาณชั้นประถมต้น) มีโอกาสสูงที่จะถึงระดับสายตาปกติ การตรวจพบเมื่ออายุ 3-4 ปีเหมาะสมที่สุด และการพยากรณ์โรคดีที่สุดเมื่อเริ่มการรักษาก่อนวัยเรียน หลังจากพ้นระยะไวต่อการรับรู้ การฟื้นฟูจะทำได้ยาก ดังนั้นการตรวจพบแต่เนิ่นๆ ในการตรวจสุขภาพเด็กอายุ 3 ปีและการตรวจสุขภาพโรงเรียน รวมถึงการไปพบจักษุแพทย์อย่างรวดเร็วหลังการประเมินระดับ B-D จึงมีความสำคัญ
ภาพรีเฟล็กซ์รูม่านตาของความผิดปกติของการหักเหแสง 7 ชนิดที่ถ่ายด้วยการถ่ายภาพคัดกรอง (photorefraction) รีเฟล็กซ์สว่างรูปพระจันทร์เสี้ยวแสดงค่าการหักเหแสง Li Z, et al. Automatic Detection of Refractive Error by Photorefractor Using Deep Neural Networks. JMIR Med Inform. 2020;8(5):e16225. Figure 3. PM
CI D: PMC7238094. License: CC BY.
ภาพแสดงรูปแบบการสะท้อนรูปพระจันทร์เสี้ยวภายในรูม่านตา ที่ได้จากการตรวจคัดกรองด้วยภาพถ่าย แบ่งตามประเภทความผิดปกติของการหักเหของแสง 7 ประเภท สอดคล้องกับการตรวจหาความผิดปกติของการหักเหของแสง ด้วยเครื่องถ่ายภาพคัดกรองที่กล่าวถึงในหัวข้อ “4. ระบบตรวจสุขภาพและกลไกการตรวจ”
ตั้งแต่ปี พ.ศ. 2534 ได้เพิ่มการตรวจการมองเห็น และการได้ยินเข้าไปในการตรวจสุขภาพเด็กอายุ 3 ปี เด็กอายุ 3 ปีสามารถสื่อสารด้วยคำพูดและสามารถตอบเกี่ยวกับการมองเห็น ได้อย่างมีสติ สิ่งนี้มีความสำคัญอย่างยิ่งในการค้นหาความผิดปกติของการทำงานทางการมองเห็น
ขั้นตอนการตรวจการมองเห็น ในการตรวจสุขภาพเด็กอายุ 3 ปี:
การตรวจขั้นต้น (ที่บ้าน): ใช้ชุดทดสอบการมองเห็น เช่น แผ่นวัดสายตารูปภาพ ผู้ปกครองดำเนินการที่บ้าน
การตรวจขั้นที่สอง (ณ สถานที่ตรวจ): ซักประวัติและตรวจละเอียด (การมองเห็น ตำแหน่งตา จอประสาทตา )
ในช่วงไม่กี่ปีที่ผ่านมา การใช้เครื่องถ่ายภาพคัดกรอง (เช่น Spot Vision Screener) มีความก้าวหน้า ช่วยเพิ่มความแม่นยำในการตรวจหาความผิดปกติของการหักเหของแสง และตาเหล่ 2) สถานการณ์การนำไปใช้แตกต่างกันไปตามท้องถิ่น แต่คาดว่าจะแพร่หลายในการตรวจสุขภาพทารกและเด็กเล็ก
ในการตรวจสุขภาพโรงเรียน จะทำการทดสอบการมองเห็น ด้วยวิธี 3-7-0 (ออปโตไทป์สามตัว: 0.3, 0.7, 1.0) 0.7 ถือเป็น “ระดับการมองเห็น ต่ำสุดที่สามารถมองเห็นตัวอักษรบนกระดานดำได้จากทุกที่ในห้องเรียน” ในขณะที่ 0.3 ถือเป็น “ต่ำกว่านี้จะมองเห็นตัวอักษรบนกระดานดำได้ยากแม้จากแถวหน้า”
การจำแนก ช่วงการมองเห็น ความหมาย/การดำเนินการ A 1.0 ขึ้นไป การมองเห็น ปกติB 0.9-0.7 แนะนำให้พบจักษุแพทย์ C 0.6-0.3 แนะนำให้พบจักษุแพทย์และปฏิบัติตามคำแนะนำ D น้อยกว่า 0.3 เหมือนข้างต้น (จำเป็นต้องพบแพทย์โดยด่วน)
ในการตรวจสุขภาพโรงเรียน ยังมีการตรวจตำแหน่งตาและการเคลื่อนไหวของตา การสงสัยตาเหล่ และตาเหล่ แฝงจะถูกประเมินผ่านการทดสอบปิดตา การทดสอบปิด-เปิด และการทดสอบการหุบตา และแนะนำให้พบแพทย์ การทดสอบการมองเห็นสี ไม่ใช่ข้อบังคับ แต่สามารถทำได้โดยได้รับความยินยอมจากตัวนักเรียนและผู้ปกครอง
Q
หากได้รับการประเมินระดับ B ถึง D ในการตรวจสุขภาพโรงเรียน ควรทำอย่างไร?
A
หากได้รับการประเมินระดับ B ถึง D ควรรีบพบจักษุแพทย์โดยเร็ว แม้ระดับ B ก็อาจซ่อนความผิดปกติของการหักเหแสง (สายตายาว สายตาสั้น สายตาเอียง ) ได้ สำหรับระดับ C และ D อาจมีภาวะตาขี้เกียจ หรือโรคทางกายภาพ จึงจำเป็นต้องตรวจอย่างละเอียด โดยเฉพาะภาวะตาขี้เกียจ จากค่าสายตาต่างกันนั้นยากที่จะสังเกตเมื่อมองด้วยสองตา และมักถูกมองข้ามในการตรวจ ดังนั้นจึงสำคัญที่จะให้จักษุแพทย์ประเมินทีละตาอย่างละเอียด
ที่คลินิกตา จะมีการตรวจดังต่อไปนี้:
การวัดความชัดเจนในการมองเห็นโดยไม่แก้ไข และแก้ไขแล้ว (ทีละตา)
การตรวจวัดค่าสายตา (การวัดค่าสายตาแบบปรนัย)
การตรวจตำแหน่งตา (การทดสอบปิดตา ฯลฯ)
การตรวจอวัยวะภายในลูกตา
หากสงสัยว่ามีภาวะตาขี้เกียจ การตรวจวัดค่าสายตาภายใต้การหยอดยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาตด้วยอะโทรพีนหรือไซโคลเพนโทเลตเป็นสิ่งจำเป็น การทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาตช่วยขจัดผลของการปรับโฟกัสมากเกินไปในเด็ก (สายตาสั้นเทียม / สายตายาว จากการปรับโฟกัส) และสามารถวัดค่าสายตาที่แท้จริงได้
การใช้แว่นตาแก้ไขค่าสายตาอย่างเต็มที่อย่างสม่ำเสมอ เป็นพื้นฐานของการรักษาภาวะตาขี้เกียจ ทุกวิธี ผู้ป่วยตาขี้เกียจ จากค่าสายตาผิดปกติหลายรายดีขึ้นเพียงแค่ใส่แว่นตาแก้ไข
การปิดตาข้างที่ดี (แผ่นปิดตา) เป็นวิธีการรักษาที่บังคับให้ใช้ตาขี้เกียจ โดยกำหนดระยะเวลาปิดตามความรุนแรงของภาวะตาขี้เกียจ และอายุ:
ตาขี้เกียจ ระดับเล็กน้อย: มีหลักฐานว่าการปิดตา 2 ชั่วโมงต่อวันมีประสิทธิภาพในการรักษาเทียบเท่ากับการปิดตา 6 ชั่วโมงต่อวัน 3) ตาขี้เกียจ ระดับปานกลาง: แนะนำให้ปิดตา 6 ชั่วโมงต่อวัน 3)
การหยอดยาอะโทรพีน (การลงโทษด้วยยา) เป็นวิธีการหยอดอะโทรพีน 0.5-1% ในตาข้างที่ดีเพื่อลดความชัดเจนในการมองเห็น ระยะใกล้ และแสดงผลเทียบเท่ากับการปิดตา
การแก้ไขค่าสายตาในเด็กโดยหลักการแล้วแว่นตาเป็นตัวเลือกแรก อัตราการใช้คอนแทคเลนส์เพิ่มขึ้น: 0.2% ในนักเรียนประถม, 6.4% ในนักเรียนมัธยมต้น, 26.6% ในนักเรียนมัธยมปลาย (การสำรวจปี 2009) และแนะนำให้ใช้คอนแทคเลนส์ชนิดแข็งที่ซึมผ่านออกซิเจนได้หรือคอนแทคเลนส์ชนิดอ่อนแบบใช้แล้วทิ้งรายวันเนื่องจากมีความปลอดภัยสูง
ตาขี้เกียจ และแผ่นปิดตา
แว่นตาที่ใช้ในการรักษาตาขี้เกียจ หากเด็กอายุต่ำกว่า 9 ปีและมีใบสั่งยาจากแพทย์ จะมีสิทธิ์ได้รับเงินช่วยเหลือค่ารักษาพยาบาล (ประกันสุขภาพ) แผ่นปิดตาต้องใช้ตามที่จักษุแพทย์สั่ง เงื่อนไขและวงเงินสูงสุดของเงินช่วยเหลือแตกต่างกันไปตามบริษัทประกันและหน่วยงานท้องถิ่น ดังนั้นจำเป็นต้องยืนยันกับจักษุแพทย์หรือผู้ให้บริการประกัน
Q
การรักษาภาวะตาขี้เกียจด้วยแว่นตาเพียงอย่างเดียวหายได้หรือไม่?
A
ภาวะตาขี้เกียจ จากค่าสายตาผิดปกติมักดีขึ้นด้วยการใส่แว่นตาเพียงอย่างเดียว ในกรณีตาขี้เกียจ จากค่าสายตาต่างกันและตาขี้เกียจ จากตาเหล่ นอกจากการใส่แว่นแล้วยังใช้แผ่นปิดตา (ปิดตาข้างดี) ร่วมด้วย โดยปิดวันละ 2-6 ชั่วโมงตามความรุนแรง และตรวจสอบการพัฒนาของการมองเห็น เป็นระยะ สิ่งสำคัญคือต้องรักษาอย่างต่อเนื่องในช่วงระยะวิกฤต (จนถึงประมาณชั้นประถมต้น) และอาจต้องติดตามผลเพื่อป้องกันการกลับเป็นซ้ำแม้การมองเห็น จะดีขึ้นแล้ว
การมองเห็น จะพัฒนาอย่างรวดเร็วหลังคลอด และถึงระดับใกล้เคียงผู้ใหญ่เมื่ออายุประมาณ 3-4 ปี ช่วงที่มีพัฒนาการเด่นชัดนี้เรียกว่าช่วงวิกฤต (critical period: ตั้งแต่แรกเกิดถึงประมาณ 6-8 ปี) หากไม่ได้รับการกระตุ้นทางการมองเห็น ที่เหมาะสมในช่วงวิกฤต การพัฒนาของคอร์เทกซ์การมองเห็น (V1) จะบกพร่อง และการมองเห็นที่แก้ไขแล้ว ไม่ดี (ภาวะตาขี้เกียจ ) จะคงอยู่ถาวร
กลไกการเกิดภาวะตาขี้เกียจ : การกระตุ้นทางการมองเห็น ไม่เพียงพอหรือข้อมูลการมองเห็น ไม่สมดุล → ความผิดปกติของการสร้างไซแนปส์และความยืดหยุ่นของคอร์เทกซ์การมองเห็น (V1) → การมองเห็นที่แก้ไขแล้ว ไม่ดี (ภาวะตาขี้เกียจ )
ทารกและเด็กเล็กมักมีสายตายาว ตามธรรมชาติประมาณ +2 ถึง +3 D เมื่อโตขึ้น สายตายาว จะลดลงเนื่องจากการยืดของแกนลูกตา (การทำให้เป็นปกติ) หากกระบวนการนี้ดำเนินมากเกินไปจะเกิดสายตาสั้น การเพิ่มกิจกรรมระยะใกล้และการขาดกิจกรรมกลางแจ้งเป็นที่ทราบกันว่าเร่งการดำเนินของสายตาสั้น 4)
หลังจากวัยเรียน สายตาสั้น มีแนวโน้มที่จะดำเนินไปอย่างรวดเร็ว สิ่งสำคัญคือต้องตรวจตาเป็นระยะเพื่อติดตามการเปลี่ยนแปลงของค่าสายตา และปรับปรุงแว่นตาหรือพิจารณาการรักษาชะลอการดำเนินของสายตาสั้น ตามความจำเป็น
สายตาสั้น กำลังเพิ่มขึ้นทั่วโลก โดยมีการคาดการณ์ว่าประมาณ 50% ของประชากรโลกจะเป็นสายตาสั้น ภายในปี 2050 5) สายตาสั้น สูง (≥ -6 D) เพิ่มความเสี่ยงต่อจอประสาทตา เสื่อม ต้อหิน และจอประสาทตาลอก ดังนั้นการชะลอการดำเนินตั้งแต่วัยเด็กจึงเป็นประเด็นสำคัญ
คำแนะนำกิจกรรมกลางแจ้ง : ข้อมูลจากการทดลองแบบสุ่มมีกลุ่มควบคุมแสดงว่ากิจกรรมกลางแจ้งวันละ 2 ชั่วโมงขึ้นไปยับยั้งการเริ่มต้นและการดำเนินของสายตาสั้น 4) เชื่อว่าการกระตุ้นด้วยแสงที่มีความเข้มสูงและอุณหภูมิสีสูงในแสงธรรมชาติจะส่งเสริมการหลั่งโดปามีนและยับยั้งการยืดของแกนลูกตา
ยาหยอดตาอะโทรพีนความเข้มข้นต่ำ สายตาสั้น ประมาณ 50-60% การศึกษา LAMP แสดงให้เห็นว่าอะโทรพีน 0.05% มีประสิทธิภาพมากกว่า 0.025% และ 0.01% 6) ผลข้างเคียงเช่นม่านตา ขยายและกลัวแสงเล็กน้อยที่ความเข้มข้นต่ำ
ออร์โธเคราโทโลจี กระจกตา ทำให้มองเห็นได้ชัดในตอนกลางวันโดยไม่ต้องใส่แว่น การศึกษา ROMIO ยืนยันผลการยับยั้งการดำเนินของสายตาสั้น เป็นเวลา 2 ปี 7) เนื่องจากมีความเสี่ยงต่อกระจกตา อักเสบจากเชื้อจุลินทรีย์ จึงจำเป็นต้องตรวจตาเป็นประจำ
คอนแทคเลนส์ชนิดนิ่มหลายระยะ (Multifocal soft contact lenses) : มีหลักฐานสะสมเกี่ยวกับการยับยั้งการลุกลามของสายตาสั้น และการทดลองแบบสุ่มมีกลุ่มควบคุมเป็นเวลา 3 ปีรายงานผลการยับยั้งอย่างมีนัยสำคัญ 8)
สายตาสั้น
การรักษายับยั้งการลุกลามของสายตาสั้น บางส่วนยังอยู่ในขั้นตอนการวิจัย การใช้ต้องได้รับการประเมินข้อบ่งชี้โดยจักษุแพทย์และการจัดการอย่างสม่ำเสมอ หลีกเลี่ยงการใช้คอนแทคเลนส์หรือยาหยอดตาด้วยตนเอง
Multi-ethnic Pediatric Eye Disease Study Group. Prevalence of amblyopia and strabismus in African American and Hispanic children ages 6 to 72 months. Ophthalmology. 2008;115(7):1229-1236.
Arnold RW. Amblyopia risk factor prevalence. J Pediatr Ophthalmol Strabismus. 2013;50(4):213-217.
Pediatric Eye Disease Investigator Group. A randomized trial of atropine vs patching for treatment of moderate amblyopia in children. Arch Ophthalmol. 2002;120(3):268-278.
He M, Xiang F, Zeng Y, et al. Effect of time spent outdoors at school on the development of myopia among children in China: a randomized clinical trial. JAMA. 2015;314(11):1142-1148.
Holden BA, Fricke TR, Wilson DA, et al. Global prevalence of myopia and high myopia and temporal trends from 2000 through 2050. Ophthalmology. 2016;123(5):1036-1042.
Yam JC, Jiang Y, Tang SM, et al. Low-concentration atropine for myopia progression (LAMP) study: a randomized, double-blinded, placebo-controlled trial of 0.05%, 0.025%, and 0.01% atropine eye drops in myopia control. Ophthalmology. 2019;126(1):113-124.
Cho P, Cheung SW. Retardation of myopia in Orthokeratology (ROMIO) study: a 2-year randomized clinical trial. Invest Ophthalmol Vis Sci. 2012;53(11):7077-7085.
Chamberlain P, Peixoto-de-Matos SC, Logan NS, et al. A 3-year randomized clinical trial of MiSight lenses for myopia control. Optom Vis Sci. 2019;96(8):556-567.