एक्टिनोमाइसेस (सबसे आम)
कारक जीव: एक्टिनोमाइसेस इसराएली
अवायवीय, ग्राम-पॉजिटिव फिलामेंटस कवक। यह अश्रु नलिका के अवायवीय वातावरण के लिए सबसे अधिक अनुकूलित है और सल्फर ग्रैन्यूल बनाता है। पथरी एक्टिनोमाइसेस कॉलोनियों पर कैल्शियम जमा होने से बढ़ती है।

कैनालिकुलाइटिस अश्रु नलिकाओं (ऊपरी और निचली) की एक दीर्घकालिक संक्रामक सूजन है, जो अश्रु तंत्र का हिस्सा हैं। अधिकांश कारक जीव एक्टिनोमाइसेस इसराएली हैं, जो अश्रु नलिका में पथरी (कंक्रीशन/डैक्रियोलिथ) बनाते हैं; शायद ही कभी प्रोपियोनिबैक्टीरियम, स्ट्रेप्टोकोकस जैसे बैक्टीरिया या फंगस (एस्परजिलस, कैंडिडा) भी कारण हो सकते हैं।
अश्रु मार्ग एक सतत संरचना है: अश्रु बिंदु → अश्रु नलिका (ऊपरी और निचली) → सामान्य अश्रु नलिका → अश्रु थैली → नासोलैक्रिमल वाहिनी। कैनालिकुलाइटिस इस मार्ग में अश्रु नलिका तक सीमित संक्रमण है। यह निचली अश्रु नलिका में अधिक होता है और मध्यम आयु वर्ग की महिलाओं में अधिक पाया जाता है।
मरीज अक्सर एकतरफा दुर्दम्य नेत्रश्लेष्मलाशोथ के साथ नेत्र चिकित्सालय आते हैं, और उचित निदान और उपचार तक पहुंचने में समय लग सकता है। अश्रु बिंदु में विशिष्ट परिवर्तन (फैलाव, लालिमा, दबाव पर स्राव) को पहचानना शीघ्र निदान की कुंजी है।
एक्टिनोमाइसेस (सबसे आम)
कारक जीव: एक्टिनोमाइसेस इसराएली
अवायवीय, ग्राम-पॉजिटिव फिलामेंटस कवक। यह अश्रु नलिका के अवायवीय वातावरण के लिए सबसे अधिक अनुकूलित है और सल्फर ग्रैन्यूल बनाता है। पथरी एक्टिनोमाइसेस कॉलोनियों पर कैल्शियम जमा होने से बढ़ती है।
जीवाणुजनित
कारक जीवाणु: प्रोपियोनिबैक्टीरियम, नोकार्डिया, स्ट्रेप्टोकोकस, स्टैफिलोकोकस ऑरियस, स्यूडोमोनास एरुगिनोसा
नोकार्डिया को एरोबिक एक्टिनोमाइसेट्स में वर्गीकृत किया गया है। फ्यूसोबैक्टीरियम एक अवायवीय जीवाणु है और यह भी पथरी बना सकता है।
फफूंदजनित
कारक कवक: एस्परजिलस, कैंडिडा
दुर्लभ लेकिन अक्सर दुर्दम्य होता है। एंटिफंगल दवाओं (जैसे पिमारिसिन आई ड्रॉप) को जोड़ने की आवश्यकता हो सकती है।
एकतरफा लालिमा, आंख से स्राव और अश्रुपात मुख्य शिकायतें हैं। इसका अक्सर संदेह तब होता है जब क्रोनिक नेत्रश्लेष्मलाशोथ का निदान किया जाता है और एंटीबायोटिक आई ड्रॉप से सुधार नहीं होता है। एक विशिष्ट संकेत अश्रु बिंदु का लाल होना और फैलाव (पंच-आउट उपस्थिति) है, और अश्रु बिंदु पर दबाव डालने पर पीप या सल्फर ग्रैन्यूल जैसा स्राव निकलता है। यह दबाव संकेत निदान की कुंजी है।
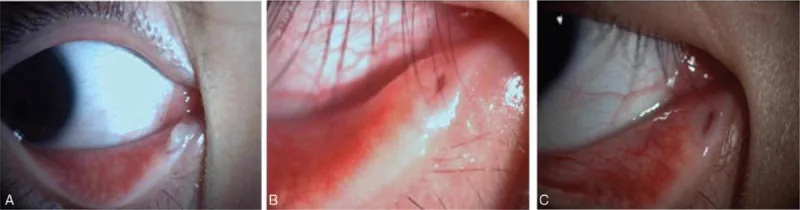
मुख्य शिकायतें लालिमा, आंख से स्राव और अश्रुपात हैं, जो एकतरफा क्रोनिक नेत्रश्लेष्मलाशोथ के समान हैं। अधिकांश मामलों में, घाव निचली अश्रु नलिका में होता है। प्रारंभ में, क्रोनिक नेत्रश्लेष्मलाशोथ के लिए एंटीबायोटिक आई ड्रॉप निर्धारित किए जाते हैं लेकिन सुधार नहीं होता है, और पाठ्यक्रम अक्सर दुर्दम्य होता है।
| लक्षण | विवरण | नैदानिक महत्व |
|---|---|---|
| अश्रुबिंदु का फैलाव (पंच-आउट उपस्थिति) | अश्रुबिंदु बड़ा हो जाता है और लालिमा दिखाई देती है | सबसे विशिष्ट लक्षण। कैनालिकुलिटिस का संदेह करने का आधार |
| अश्रुबिंदु के आसपास सूजन | अश्रुवाहिनी के मार्ग के अनुरूप रस्सी जैसी सूजन | अश्रुवाहिनी में सूजन या फंगल द्रव्यमान की उपस्थिति का संकेत |
| दबाव से स्राव का निकलना | अश्रुबिंदु पर दबाव डालने पर पीपयुक्त या सल्फर ग्रेन्युल जैसा स्राव निकलता है | पैथोग्नोमोनिक (रोग-विशिष्ट) लक्षण |
| पलक कंजंक्टिवा की सूजन | लालिमा, मोटा होना, पैपिलरी हाइपरट्रॉफी | दुर्दम्य नेत्रश्लेष्मलाशोथ जैसा दिखना |
अश्रुबिंदु दबाने पर सल्फर कणिकाओं जैसे स्राव का निकलना कैनालिकुलिटिस का अत्यधिक विशिष्ट संकेत है, और इस संकेत की पुष्टि होने पर नैदानिक निदान लगभग निश्चित हो जाता है।
यह एक जीवाणु समूह है जो नग्न आंखों से पीले-सफेद दानेदार पदार्थ के रूप में देखा जाता है, जो एक्टिनोमाइसेट्स की कॉलोनियों पर कैल्शियम लवणों के जमाव से बनता है। ‘सल्फर’ नाम इसके रंग और आकार के कारण दिया गया है, यह वास्तविक सल्फर नहीं है। सूक्ष्मदर्शी के नीचे एक्टिनोमाइसेट्स के तंतुमय शरीर की सघन संरचना देखी जा सकती है।
यह सल्फर ग्रैन्यूल के अश्रु वाहिनी में रुकने और बढ़ने से बनने वाला पथरी जैसा पदार्थ है। अश्रु वाहिनी में डैक्रियोलिथ की उपस्थिति से पुरानी सूजन बनी रहती है, जो अकेले एंटीबायोटिक से ठीक नहीं होती।
यह अधिकतर मध्यम आयु वर्ग की महिलाओं में होता है, और अक्सर एकतरफा दुर्दम्य नेत्रश्लेष्मलाशोथ के रूप में नेत्र रोग विशेषज्ञ के पास आता है। यह निचली अश्रु वाहिनी में अधिक होता है। सटीक जनसांख्यिकीय डेटा सीमित है, लेकिन अश्रुपात और आंखों से स्राव की शिकायत वाले रोगियों में पुरानी नेत्रश्लेष्मलाशोथ से अंतर करना महत्वपूर्ण है।
अश्रु वाहिनी अवरोध के मामलों में अश्रु वाहिनी में पथरी (डैक्रियोलिथ) अक्सर सह-मौजूद होती है। अश्रु वाहिनी एंडोस्कोपी दिशानिर्देशों के अनुसार, नासोलैक्रिमल वाहिनी अवरोध के 7.5% मामलों में अश्रु थैली की पथरी पाई जाती है 1), जो दर्शाता है कि संपूर्ण अश्रु प्रणाली में पथरी बनने की प्रवृत्ति हो सकती है।
शुष्क नेत्र उपचार के लिए उपयोग किए जाने वाले अश्रुबिंदु प्लग के अश्रु वाहिनी में विस्थापित होने और विदेशी शरीर प्रतिक्रिया तथा सूजन के केंद्र के रूप में कैनालिकुलिटिस उत्पन्न करने के मामले हैं 1)। अश्रुबिंदु प्लग लगाने का इतिहास वाले रोगी में दुर्दम्य नेत्रश्लेष्मलाशोथ होने पर प्लग विस्थापन के कारण कैनालिकुलिटिस पर विचार करना चाहिए।
यदि एकतरफा दुर्दम्य नेत्रश्लेष्मलाशोथ बना रहे, तो सक्रिय रूप से कैनालिकुलिटिस का संदेह करना महत्वपूर्ण है। बाह्य रोगी विभाग में निदान प्रक्रिया नीचे दी गई है।
चरण 1: अश्रुबिंदु का दृश्य निरीक्षण अश्रुबिंदु की लालिमा और चौड़ाई (पंच-आउट उपस्थिति) की जाँच करें।
चरण 2: अश्रुबिंदु दबाव परीक्षण अश्रुवाहिनी के मार्ग के साथ अश्रुबिंदु को दबाएं और स्राव के निकास की जाँच करें। यदि पीपयुक्त या सल्फर कणिका जैसा स्राव निकलता है, तो अश्रुवाहिनीशोथ का नैदानिक निदान स्थापित हो जाता है।
चरण 3: अश्रु मार्ग की सफाई अश्रु मार्ग की सफाई करें। अश्रुवाहिनीशोथ में प्रायः अश्रु मार्ग में कोई अवरोध नहीं पाया जाता। अश्रुथैलीशोथ में प्रायः अश्रु मार्ग अवरोध होता है, इसलिए पारगम्यता की जाँच विभेदक निदान में उपयोगी है।
चरण 4: सूक्ष्मजैविक परीक्षण अश्रुवाहिनी से निकले पीपयुक्त स्राव को एकत्र करें और ग्राम दाग, स्मीयर माइक्रोस्कोपी और अवायवीय संवर्धन करके कारक जीवाणु की पहचान करें।
| परीक्षण | विधि / निर्णय | महत्व |
|---|---|---|
| ग्राम दाग | ग्राम-धनात्मक शाखित तंतु (एक्टिनोमाइसीट्स की विशेषता) | एक्टिनोमाइकोटिक एटियोलॉजी का त्वरित अनुमान संभव |
| अवायवीय संवर्धन | अवायवीय परिस्थितियों में संवर्धन | एक्टिनोमाइसीट्स अवायवीय होते हैं, इसलिए अवायवीय संवर्धन आवश्यक है |
| वायवीय संवर्धन | सामान्य संवर्धन | नोकार्डिया, कैंडिडा, एस्परजिलस आदि का पता लगाना |
एक्टिनोमाइसेस के स्मीयर माइक्रोस्कोपी निष्कर्ष विशिष्ट होते हैं: ग्राम-पॉजिटिव शाखित तंतुमय जीवाणुओं की उपस्थिति से एक्टिनोमाइकोटिक कैनालिकुलिटिस का अनुमानित निदान संभव है।
डैक्रियोएंडोस्कोपी से लैक्रिमल कैनालिकुलस में कंक्रीशन और सूजन को सीधे देखा जा सकता है। यह कंक्रीशन के सटीक स्थान और आकार की पुष्टि करने और पूर्ण निष्कासन की जांच के लिए उपयोगी है 1)। डैक्रियोएंडोस्कोपी-निर्देशित कंक्रीशन हटाने से सीधे दृष्टि में हेरफेर संभव होता है और पोस्टऑपरेटिव पुनरावृत्ति को रोकने में मदद मिलती है 2)।
| विभेदक रोग | विशिष्ट निष्कर्ष | लैक्रिमल सिंचाई | विभेदक बिंदु |
|---|---|---|---|
| कैनालिकुलिटिस | लैक्रिमल पंक्टम का फैलाव, सल्फर ग्रैन्यूल का स्राव, डोरी जैसी सूजन | पेटेंट | एकतरफा दुर्दम्य नेत्रश्लेष्मलाशोथ + पंक्टम निष्कर्ष |
| डैक्रियोसिस्टाइटिस | लैक्रिमल थैली में सूजन, थैली के दबाव पर अत्यधिक मवाद का वापस आना | अवरुद्ध | लैक्रिमल अवरोध और लैक्रिमल थैली की सूजन प्रमुख |
| क्रोनिक कंजक्टिवाइटिस | पलक कंजक्टिवा का लाल होना और मोटा होना | सामान्य | अक्सर द्विपक्षीय, अश्रुबिंदु पर कोई लक्षण नहीं |
| चेलेज़ियन | पलक की त्वचा के नीचे दर्द रहित गांठ | सामान्य | पलक की गांठ के केंद्र में, अश्रुबिंदु पर कोई लक्षण नहीं |
कैनालिकुलिटिस की विशेषता अश्रुबिंदु के आसपास सूजन और अश्रुबिंदु का फैलाव है, और अश्रु मार्ग की सफाई में अक्सर रुकावट नहीं पाई जाती। दूसरी ओर, डैक्रियोसिस्टाइटिस में मुख्य रूप से अश्रु थैली क्षेत्र (आंतरिक कैन्थस के नीचे) में सूजन होती है, और अश्रु थैली को दबाने पर अश्रुबिंदु से बड़ी मात्रा में मवाद निकलता है, और अश्रु मार्ग की सफाई में रुकावट की पुष्टि होती है। अश्रुबिंदु के स्थानीय लक्षणों (फैलाव, दबाने पर स्राव) की उपस्थिति या अनुपस्थिति सबसे बड़ा विभेदक बिंदु है।
अश्रु नलिका में जीवाणु द्रव्यमान (बैक्टीरियल स्टोन) को पूरी तरह से भौतिक रूप से हटाना उपचार का मूल है। बैक्टीरियल स्टोन में घनी संरचना होती है जिसमें एंटीबायोटिक्स प्रवेश नहीं कर पाते, और केवल एंटीबायोटिक आई ड्रॉप से द्रव्यमान नहीं हटता, जिससे उपचार नहीं होता। सर्जिकल चीरा और क्यूरेटेज आवश्यक है।
चरण 1: कैनालिकुलोटॉमी और जीवाणु द्रव्यमान हटाना
स्थानीय एनेस्थीसिया के तहत कैनालिकुलोटॉमी की जाती है।
क्यूरेट से अश्रु वाहिनी की सामग्री को पूरी तरह से खुरचें और फंगल द्रव्यमान और पथरी को पूरी तरह से हटा दें। फंगल द्रव्यमान का बचा रहना पुनरावृत्ति का सबसे बड़ा कारण है, इसलिए पूर्ण निष्कासन सबसे महत्वपूर्ण है।
अश्रु एंडोस्कोप का उपयोग करते समय, सीधे दृश्य के तहत पथरी को निकालना और पूर्ण निष्कासन की पुष्टि करना संभव है1)।
चरण 2: पोस्टऑपरेटिव एंटीबायोटिक आई ड्रॉप और अश्रु वाहिनी सिंचाई
पोस्टऑपरेटिव रूप से न्यू क्विनोलोन आई ड्रॉप जारी रखें।
लेवोफ़्लॉक्सासिन 0.5% आई ड्रॉप (क्रैविट®) दिन में 4-6 बार दें। न्यू क्विनोलोन आई ड्रॉप से अश्रु वाहिनी सिंचाई भी पोस्टऑपरेटिव प्रबंधन के रूप में उपयोगी है।
फंगल कैनालिकुलिटिस के मामले में, एंटीफंगल दवा (पिमारिसिन आई ड्रॉप आदि) जोड़ने पर विचार करें।
चरण 3: प्रणालीगत एंटीबायोटिक्स और अनुवर्ती
एक्टिनोमाइकोटिक संक्रमण के लिए, कई सप्ताह तक प्रणालीगत पेनिसिलिन दें।
एमोक्सिसिलिन 250-500 मिलीग्राम (सावासिलिन® आदि) दिन में 3 बार, कई सप्ताह तक जारी रखें। पोस्टऑपरेटिव रूप से, पुनरावृत्ति को रोकने के लिए बार-बार अश्रु सिंचाई करें। कल्चर परिणामों के आधार पर एंटीबायोटिक्स को उचित रूप से समायोजित करें।
कैनालिकुलोटॉमी
फंगल द्रव्यमान का पूर्ण निष्कासन सबसे महत्वपूर्ण है; अपूर्ण उच्छेदन के कारण बचा हुआ द्रव्यमान पुनरावृत्ति का मुख्य कारण है।
लेक्रिमल एंडोस्कोपी के तहत फंगल पथरी निकालना
लेक्रिमल एंडोस्कोप का उपयोग करके फंगल पथरी की सटीक स्थिति को सीधे देखते हुए निकाला जा सकता है। पूर्ण निष्कासन की पुष्टि संभव है, जो पुनरावृत्ति को रोकने में उपयोगी माना जाता है2)।
विस्थापित लेक्रिमल प्लग का प्रबंधन
यदि कारण लेक्रिमल प्लग का विस्थापन है, तो लेक्रिमल पंक्टम चीरा लगाकर निकालने या लेक्रिमल एंडोस्कोपी के तहत नाक गुहा में बाहर निकालने का प्रयास किया जाता है1)।
| दवा | खुराक और उपयोग | संकेत |
|---|---|---|
| लेवोफ़्लॉक्सासिन आई ड्रॉप 0.5% (क्रैविट®) | दिन में 4-6 बार | पोस्ट-ऑपरेटिव निरंतरता, लेक्रिमल कैनालिकुलस धुलाई |
| एमोक्सिसिलिन कैप्सूल 250 मिलीग्राम (सावासिलिन® आदि) | दिन में 3 बार, कई सप्ताह | एक्टिनोमाइकोसिस (प्रणालीगत प्रशासन) |
| पिमारिसिन आई ड्रॉप (नेटामाइसिन आई ड्रॉप) | दिन में 4-6 बार | फंगल (यदि आवश्यक हो) |
अपूर्ण निष्कासन के कारण पुनरावृत्ति होने पर पुनः सर्जरी (पुनः चीरा और क्यूरेटेज) की जाती है। यदि अश्रु वाहिनी में रुकावट बढ़ जाती है, तो अश्रु नलिका में ट्यूब डालना या डीसीआर (डैक्रियोसिस्टोराइनोस्टॉमी) आवश्यक हो सकता है।
आमतौर पर केवल आई ड्रॉप से ठीक नहीं होता। अश्रु नलिका में बना फंगल द्रव्यमान (डैक्रियोलिथ) घनी संरचना का होता है, जिससे एंटीबायोटिक दवाओं का अंदर के बैक्टीरिया तक पहुँचना मुश्किल होता है। स्थानीय एनेस्थीसिया के तहत अश्रु नलिका को चीरकर तेज क्यूरेट से फंगल द्रव्यमान को पूरी तरह से हटाना उपचार का मुख्य आधार है। सर्जरी के बाद एंटीबायोटिक आई ड्रॉप (न्यूक्विनोलोन) और प्रणालीगत एंटीबायोटिक (एक्टिनोमाइकोसिस के लिए पेनिसिलिन) के संयोजन से उपचार दर बढ़ जाती है।
यदि फंगल द्रव्यमान पूरी तरह से हटा दिया जाए, तो रोग का निदान अच्छा होता है और पुनरावृत्ति दुर्लभ है। दूसरी ओर, यदि निष्कासन अधूरा है और अश्रु नलिका में डैक्रियोलिथ रह जाते हैं, तो पुनरावृत्ति आम है। अश्रु एंडोस्कोप का उपयोग करके पूर्ण निष्कासन की पुष्टि की जा सकती है, जो पुनरावृत्ति को रोकने में उपयोगी है। पुनरावृत्ति होने पर पुनः चीरा और क्यूरेटेज किया जाता है।
अश्रु नलिका अश्रु बिंदु से शुरू होती है और पलक के किनारे के साथ क्षैतिज रूप से चलती है। ऊपरी और निचली अश्रु नलिकाएँ प्रत्येक लगभग 8-10 मिमी लंबी होती हैं, मिलकर सामान्य अश्रु नलिका बनाती हैं, और फिर अश्रु थैली में खुलती हैं। अश्रु नलिका का लुमेन चपटा होता है, सामान्य व्यास लगभग 0.5-1 मिमी होता है।
अश्रु नलिका के लुमेन का बाहरी हवा से सीमित संपर्क होता है, जिससे अवायवीय वातावरण बनने की संभावना रहती है। एक्टिनोमाइसेस इज़राइली एक अनिवार्य या ऐच्छिक अवायवीय जीवाणु है, जो इस वातावरण में अनुकूलित होकर आसानी से बढ़ता है। सामान्य खुले स्थानों (त्वचा, कंजंक्टिवा) में बढ़ने में कठिनाई वाले एक्टिनोमाइसेस का अश्रु नलिका में प्रमुखता से बसना इस शारीरिक विशेषता के कारण होता है।
पथरी की संरचना घनी कॉलोनियों पर कैल्शियम जमा होने से बनी एक ठोस जैसी होती है, जिससे एंटीबायोटिक अणुओं का पथरी के अंदर के बैक्टीरिया तक पहुँचना मुश्किल हो जाता है। साथ ही, पथरी की सतह पर बायोफिल्म जैसी संरचना दवा के प्रवेश को रोकती है। इसलिए, अकेले एंटीबायोटिक आई ड्रॉप सतह के बैक्टीरिया को आंशिक रूप से हटा सकते हैं, लेकिन पूरी पथरी को नहीं हटा सकते, और दवा बंद करने के बाद पुनर्वृद्धि और पुनरावृत्ति होने की संभावना रहती है। यही कारण है कि पथरी को शल्य चिकित्सा द्वारा भौतिक रूप से हटाना ही एकमात्र मूल उपचार है।
डैक्रियोएंडोस्कोपी एक तकनीक है जिसमें अश्रु नलिका में एक पतला फाइबरस्कोप डालकर सीधे अश्रु नलिका के लुमेन का अवलोकन किया जाता है1)। कैनालिकुलिटिस में, यह पथरी की उपस्थिति, स्थान और आकार की सीधे पुष्टि कर सकता है और पूर्ण निष्कर्षण की जाँच कर सकता है2)। पारंपरिक अंध कैनालिकुलोटॉमी और क्यूरेटेज की तुलना में, अधिक विश्वसनीय पथरी हटाने की उम्मीद है। डैक्रियोएंडोस्कोपी अभ्यास दिशानिर्देशों के अनुसार, अश्रु नलिका पथरी के साथ कैनालिकुलिटिस में पथरी का पूर्ण निष्कर्षण सीधे उपचार से जुड़ा हुआ है1), और एंडोस्कोपिक तकनीक के प्रसार से उपचार के परिणामों में सुधार हो रहा है।
ड्राई आई उपचार के लिए व्यापक रूप से उपयोग किए जाने वाले पंक्टल प्लग के विस्थापन से कैनालिकुलिटिस होने के मामले सामने आए हैं1)। प्लग अश्रु वाहिनिका में गिरने के बाद, यह एक विदेशी वस्तु के रूप में सूजन और संक्रमण का केंद्र बन जाता है। पंक्टल प्लग लगे रोगियों में दुर्दम्य नेत्रश्लेष्मलाशोथ होने पर इस स्थिति को ध्यान में रखना आवश्यक है। उपचार में पंक्टोटॉमी द्वारा निष्कर्षण या डैक्रियोएंडोस्कोपी के तहत नाक के माध्यम से निष्कासन शामिल है।
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日本眼科学会雑誌. 2023;127(10):896-917.
Ali MJ, Alam MS, Naik MN. Dacryoendoscopic features in a case of canaliculitis with concretions. Ophthalmic Plast Reconstr Surg. 2017;33:228-229.