放線菌性(最常見)
致病菌:Actinomyces israelii
厭氧、革蘭氏陽性絲狀菌。最適應淚小管內的厭氧環境,形成硫磺顆粒。菌石由放線菌菌落沉積鈣質生長而成。

淚小管炎(canaliculitis)是構成淚道系統的淚小管(上淚小管和下淚小管)發生的慢性感染性炎症。最常見的致病菌是放線菌(Actinomyces israelii),它在淚小管內形成菌石(concretion/dacryolith)。少數情況下也可由丙酸桿菌、鏈球菌等細菌或真菌(麴菌、念珠菌)引起。
淚道是從淚點→淚小管(上下)→總淚小管→淚囊→鼻淚管連續的結構,淚小管炎是侷限於淚小管的感染。好發於下淚小管,多見於中老年女性。
患者常因單眼難治性結膜炎就診於眼科門診,可能需要較長時間才能得到正確診斷和治療。注意淚點的特徵性變化(擴張、發紅、可擠出分泌物)是早期診斷的關鍵。
放線菌性(最常見)
致病菌:Actinomyces israelii
厭氧、革蘭氏陽性絲狀菌。最適應淚小管內的厭氧環境,形成硫磺顆粒。菌石由放線菌菌落沉積鈣質生長而成。
細菌性
致病菌:丙酸桿菌、諾卡菌、鏈球菌、金黃色葡萄球菌、綠膿桿菌
諾卡菌屬於需氧放線菌。梭桿菌是厭氧菌,這些也能形成菌石。
真菌性
致病菌:麴菌、念珠菌
雖然罕見,但容易變得難治。可能需要加用抗真菌藥物(如匹馬黴素眼藥水等)。
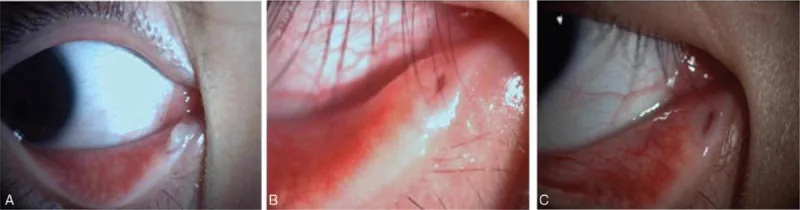
主訴為充血、眼部分泌物和流淚,症狀類似於單眼慢性結膜炎。多數情況下病變發生在下淚小管。初期作為慢性結膜炎使用抗菌眼藥水治療,但無改善,常呈難治性經過。
| 所見 | 內容 | 臨床意義 |
|---|---|---|
| 淚點擴張(打孔樣外觀) | 淚點擴大並呈紅色 | 最具特徵性所見;提示淚小管炎 |
| 淚點周圍腫脹 | 沿淚小管走行的索狀腫脹 | 提示淚小管內炎症或菌塊存在 |
| 壓迫後分泌物排出 | 壓迫淚點後排出膿性或硫磺顆粒樣分泌物 | 具有病理特異性(pathognomonic)的所見 |
| 瞼結膜炎症 | 充血、肥厚、乳頭增生 | 難治性結膜炎表現 |
按壓淚點排出硫磺顆粒樣分泌物是淚小管炎高度特異性的表現,若確認此表現,臨床診斷幾乎可以確定。
肉眼觀察為黃白色顆粒狀物質的菌塊,由放線菌菌落沉積鈣鹽形成。「硫磺」一詞源於其外觀顏色和形狀,並非真正的硫磺。顯微鏡下可見密集的放線菌絲狀結構。
硫磺顆粒在淚小管內滯留並生長形成的結石樣物質。菌石存在於淚小管內會導致慢性炎症持續,是單用抗菌藥物無法治癒的原因。
多見於中老年女性,常以單眼難治性結膜炎就診於眼科門診。已知好發於下淚小管。雖然明確的人口統計數據有限,但在以溢淚和眼部分泌物為主訴的患者中,與慢性結膜炎的鑑別很重要。
在淚道阻塞病例中,淚道內結石(dacryolith)的合併率很高。根據淚道內視鏡診療指引,淚囊結石合併於鼻淚管阻塞病例的7.5% 1),表明整個淚道系統可能存在結石形成的傾向。
用於乾眼治療的淚點塞可能移位進入淚小管,作為異物反應和炎症的核心引發淚小管炎 1)。有淚點塞留置史的患者出現難治性結膜炎時,需考慮淚點塞移位導致的淚小管炎。
當單眼難治性結膜炎持續存在時,應積極懷疑淚小管炎。門診診斷步驟如下所示。
步驟1:淚點視診 檢查淚點有無發紅、擴張(punch-out appearance)。
步驟2:淚點壓迫測試 沿淚小管走向壓迫淚點,檢查分泌物排出。若排出膿性或硫磺顆粒樣分泌物,則可臨床診斷為淚小管炎。
步驟3:淚道沖洗 進行淚道沖洗。淚小管炎常無淚道阻塞,而淚囊炎常伴有淚道阻塞,因此通暢性檢查有助於鑑別。
步驟4:微生物學檢查 採集從淚小管排出的膿性分泌物,進行革蘭氏染色、塗片鏡檢和厭氧培養,以鑑定致病菌。
| 檢查 | 方法/判定 | 意義 |
|---|---|---|
| 革蘭氏染色 | 革蘭氏陽性、分支狀絲狀菌體(放線菌特徵) | 可快速推定放線菌感染 |
| 厭氧培養 | 厭氧條件下培養 | 放線菌為厭氧菌,需厭氧培養 |
| 需氧培養 | 常規培養 | 檢測諾卡菌、念珠菌、麴菌等 |
放線菌的抹片鏡檢所見具有特徵性,透過確認革蘭氏陽性分支絲狀菌體,可以推定診斷放線菌性淚小管炎。
淚道內視鏡可以直接觀察淚小管內的菌石和發炎表現。它有助於確認菌石的精確位置和大小,並驗證完全摘除1)。在淚道內視鏡引導下摘除菌石可實現直視操作,有助於預防術後復發2)。
| 鑑別疾病 | 特徵性表現 | 淚道沖洗 | 鑑別要點 |
|---|---|---|---|
| 淚小管炎 | 淚點擴張、硫磺顆粒排出、索狀腫脹 | 通暢 | 單眼難治性結膜炎 + 淚點表現 |
| 淚囊炎 | 淚囊部腫脹、壓迫淚囊有大量膿液逆流 | 阻塞 | 以淚道阻塞和淚囊部腫脹為主 |
| 慢性結膜炎 | 瞼結膜充血、肥厚 | 正常 | 多為雙眼性,無淚點所見 |
| 霰粒腫 | 眼瞼皮下無痛性腫塊 | 正常 | 以眼瞼腫塊為中心,無淚點所見 |
淚小管炎的特徵是淚點周圍腫脹和淚點擴張,淚道沖洗通常無阻塞。而淚囊炎主要表現為淚囊區(內眼角下方)腫脹,壓迫淚囊時大量膿液從淚點反流,淚道沖洗可確認阻塞。有無局部淚點所見(擴張、壓迫時分泌物排出)是最大的鑑別點。
完全物理清除淚小管內的菌塊(菌石)是治療的根本。菌石是緻密的菌塊結構,抗菌藥物難以滲透,單獨使用抗菌藥物眼藥水無法清除菌塊,無法治癒。必須進行外科切開和刮除。
步驟1:淚小管切開及菌塊清除
在局部麻醉下進行淚小管切開術。
用銳匙(刮匙)徹底刮除淚小管內容物,完全清除菌塊和菌石。菌塊殘留是復發的主要原因,因此完全清除最為重要。
使用淚道內視鏡時,可以在直視下摘除菌石並確認完全清除1)。
步驟2:術後抗菌藥物眼藥水和淚小管沖洗
術後繼續使用新喹諾酮類眼藥水。
左氧氟沙星眼藥水0.5%(可樂必妥®)每日4~6次。使用新喹諾酮類眼藥水進行淚小管沖洗也有助於術後管理。
真菌性淚小管炎時,考慮加用抗真菌藥物(如匹馬黴素眼藥水等)。
步驟3:全身抗菌藥物和追蹤
放線菌感染時,全身使用青黴素類藥物數週。
阿莫西林250~500mg(如沙威西林®)每日3次,持續數週。術後反覆進行淚道沖洗,預防復發。根據培養結果適當調整抗菌藥物。
淚小管切開術
完全清除菌塊最為重要,因切除不徹底導致菌塊殘留是復發的主要原因。
淚道內視鏡下取菌石
使用淚道內視鏡,可在直接觀察菌石準確位置的同時將其取出。可確認完全取出,有助於防止復發2)。
處理移位的淚點塞
如果原因是淚點塞移位,可透過淚點切開取出,或在淚道內視鏡下嘗試將其排入鼻腔1)。
| 藥物 | 劑量與用法 | 適應症 |
|---|---|---|
| 左氧氟沙星眼藥水0.5%(可樂必妥®) | 每日4~6次 | 術後持續使用、淚小管沖洗 |
| 阿莫西林膠囊250mg(沙威西林®等) | 每日3次,持續數週 | 放線菌性(全身給藥) |
| 匹馬利星眼藥水(那他黴素眼藥水) | 每日4~6次 | 真菌性(必要時) |
因菌塊未完全摘除導致的復發需再次手術(再切開及刮除)。若淚道阻塞進展,可能需要留置淚管或進行DCR(淚囊鼻腔吻合術)。
通常單用眼藥水無法治癒。淚小管內形成的菌塊(菌石)結構緻密,抗菌藥物難以到達菌塊內部的菌體。治療核心是在局部麻醉下切開淚小管,用銳匙物理性完全去除菌塊。術後聯合使用抗菌眼藥水(新喹諾酮類)和全身給藥(放線菌性用青黴素類)可提高治癒率。
若能完全去除菌塊,預後良好,復發較少。反之,若菌塊摘除不完全,淚小管內殘留菌石,則易復發。使用淚道內視鏡確認菌石完全摘除有助於預防復發。復發時再次行切開刮除術。
淚小管始於淚點,沿眼瞼緣水平走行。上、下淚小管各長約8~10mm,匯合形成總淚小管後開口於淚囊。淚小管管腔扁平,正常直徑約0.5~1mm。
淚小管管腔與外界空氣交通有限,易形成厭氧環境。衣氏放線菌是專性或兼性厭氧菌,適應並易於在此環境中增殖。一般開放部位(皮膚、結膜)不易增殖的放線菌能在淚小管內優勢定植,正是由於這一解剖特性。
結石的結構類似於鈣沉積在密集菌落上的固體,抗菌藥物分子難以到達菌塊內部的細菌。此外,菌塊表面的生物膜樣結構阻礙藥物滲透。因此,單獨使用抗菌眼藥水只能部分清除表面細菌,無法去除整個菌塊,停藥後容易再生長和復發。這就是手術物理去除菌塊是唯一根治方法的原因。
淚道內視鏡是一種將細徑纖維鏡插入淚道內直視觀察淚道內腔的技術1)。在淚小管炎中,可以直接確認結石的存在、位置和大小,並驗證是否完全摘除2)。與傳統的盲目淚小管切開和刮除相比,有望更可靠地去除結石。淚道內視鏡診療指引也指出,伴有淚小管結石的淚小管炎中,完全摘除結石直接關係到治癒1),內視鏡技術的普及有助於改善治療效果。
有報告指出,廣泛用於乾眼治療的淚點塞子移位可導致淚小管炎1)。塞子脫落到淚小管後,作為異物成為炎症和感染的核心。對於留置淚點塞子後出現難治性結膜炎的患者,應考慮本病。處理方法包括通過淚點切開摘除或淚道內視鏡下經鼻排出。
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日本眼科学会雑誌. 2023;127(10):896-917.
Ali MJ, Alam MS, Naik MN. Dacryoendoscopic features in a case of canaliculitis with concretions. Ophthalmic Plast Reconstr Surg. 2017;33:228-229.