典型所見
「霧中頭燈」:伴有玻璃體炎的白色局限性視網膜炎。是強烈提示本疾病的所見。
視網膜脈絡膜疤痕:伴有色素沉著的陳舊性疤痕。復發病灶傾向於出現在其邊緣。
玻璃體炎:程度從輕度到重度不等。
視網膜血管炎:見於病灶附近的血管。有時可見伴有Kyrieleis斑的節段性動脈炎。
前葡萄膜炎:繼發性非肉芽腫性虹膜睫狀體炎。有時可見肉芽腫性、星狀的角膜後沉著物。

眼弓形蟲症是由專性細胞內寄生原蟲 Toxoplasma gondii 感染視網膜引起的視網膜脈絡膜炎。它是感染性葡萄膜炎最常見的原因,在一些國家占所有後葡萄膜炎的50%以上7)。
T. gondii 是一種人畜共通感染,貓科動物為終宿主,包括人類在內的幾乎所有哺乳動物為中間宿主。通過攝入被貓糞便中排出的卵囊污染的土壤或水,或攝入未煮熟的肉(如豬肉、羊肉、鹿肉)中的組織包囊而感染。全球約三分之一的人口感染7),日本成人血清陽性率為20–30%。眼弓形蟲症約占感染性葡萄膜炎病例的1%8)。
該原蟲有三種形態:
由眼弓形蟲病引起的眼病比例在美國約為2%,巴西為18%,非洲高達43%。熱帶地區感染率最高,反映了適合原蟲生長的溫暖潮濕環境。
T. gondii 的群體結構高度克隆化,北美和歐洲以I型、II型和III型三個譜係為主7)。II型佔後天性眼病變的大多數,而I型在先天性弓形蟲病中更常見。在巴西,I型和非典型型參與後天感染,基因型的差異可能導致臨床表現的多樣性7)。
先天感染是母親初次感染時通過胎盤傳播給胎兒,典型表現為雙眼黃斑部瘢痕病灶。妊娠中晚期胎盤感染率較高,但妊娠早期感染的疾病嚴重程度往往更高。後天感染是出生後通過污染食物或水新近感染,表現為眼底周邊部無陳舊性病灶的局限性脈絡膜視網膜炎。詳情請參閱「病理生理學」部分。
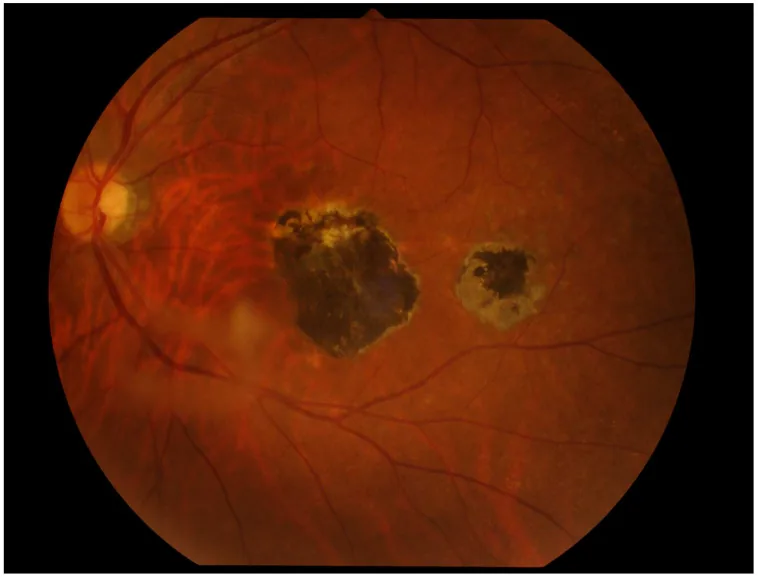
活動性眼弓形蟲病可見以下症狀:
眼弓形蟲症的臨床所見大致分為典型所見和非典型所見。
典型所見
「霧中頭燈」:伴有玻璃體炎的白色局限性視網膜炎。是強烈提示本疾病的所見。
視網膜脈絡膜疤痕:伴有色素沉著的陳舊性疤痕。復發病灶傾向於出現在其邊緣。
玻璃體炎:程度從輕度到重度不等。
視網膜血管炎:見於病灶附近的血管。有時可見伴有Kyrieleis斑的節段性動脈炎。
前葡萄膜炎:繼發性非肉芽腫性虹膜睫狀體炎。有時可見肉芽腫性、星狀的角膜後沉著物。
非典型所見
視乳頭炎/視神經視網膜炎:視乳頭腫脹。有時伴有黃斑星芒狀滲出。
點狀外層視網膜炎(PORT):深層視網膜的多發性小病變。OCT有時可見巨大外層視網膜囊腫(HORC)2)。
視網膜血管閉塞:可能發生動脈分支閉塞或樹枝狀血管炎。
鞏膜炎/視網膜剝離:重症病例中併發。
多灶性瀰漫性壞死性視網膜炎:免疫缺陷患者可能出現嚴重的雙側病變7)。
先天性感染中,雙眼黃斑部可見主要病變為疤痕性病灶(中心部有灰白色纖維性增殖組織和黑褐色色素沉著混雜,周圍伴有脫色素環)。其附近有時可見稱為子病灶的小色素性疤痕。伴有前房炎症和重度玻璃體混濁(「霧中頭燈」),與後天感染不同,為雙眼性。復發病灶不會同時出現在雙眼。後天感染中,眼底周邊部可見不伴有陳舊性病灶的局限性白色至灰白色滲出性視網膜脈絡膜炎,伴有重度玻璃體混濁和視網膜血管炎。隨著癒合,形成伴有色素沉著的邊界清晰的萎縮性疤痕。
視神經乳頭周圍的病變稱為Edmund-Jensen型鄰近視乳頭視網膜脈絡膜炎。螢光眼底造影顯示,早期病灶周圍組織染色、中央呈陰影缺損,隨時間缺損部位出現螢光染色,晚期螢光滲漏明顯。
非典型病例有時難以與急性視網膜壞死(ARN)或眼內淋巴瘤鑑別5)。在荷蘭的一個佇列中,18例超過3個視乳頭直徑的大型病變中有4例最初被診斷為急性視網膜壞死5)。
T. gondii 的感染途徑主要有以下三種:
主要風險因素如下:
Kohler等人(2023)報告了4例與食用鹿肉相關的初次感染病例。均為男性,平均年齡56歲,在10-11月狩獵季節暴露,呈現明確的時間序列:全身症狀在數週內出現,眼部症狀在1-3個月後出現4)。
即使母體發生初次感染,也不一定會導致胎兒感染,大部分為無症狀感染。但部分病例會表現為先天性弓形蟲病,出現嚴重的眼部與神經症狀(視網膜脈絡膜炎、水腦症、顱內鈣化、運動神經障礙四聯徵),因此孕婦的抗體篩檢與早期治療非常重要。
眼弓形蟲病的診斷主要基於臨床發現。典型的表現為「霧中車燈」樣外觀和伴有色素沉著的視網膜脈絡膜疤痕,通常可以臨床診斷。臨床發現和抗弓形蟲抗體陽性同時存在時,強烈支持本病的診斷8)。
| 檢查 | 意義 | 注意事項 |
|---|---|---|
| IgG抗體 | 確認既往感染 | 陰性可排除感染。陽性率隨年齡增長而升高。 |
| IgM抗體 | 提示近期感染 | 可能持續升高超過一年。先天性感染復發時不升高。 |
| IgG親和力 | 判斷感染是新近或陳舊 | 高親和力提示慢性感染5) |
免疫功能正常者若IgG抗體完全陰性,基本可排除弓形蟲病。但免疫功能低下患者即使抗體陰性也可能存在活動性感染3)。CLL患者低丙種球蛋白血症時需注意偽陰性3)。
後天感染時,血清IgM抗體效價升高,隨後下降具有診斷價值。IgG抗體效價也會升高,但由於亞臨床感染多見,高效價不一定意味著弓形蟲脈絡膜炎。先天性感染復發時IgM抗體效價不升高。
房水或玻璃體液的PCR檢查對非典型或診斷困難病例有用。
計算眼內液中弓形蟲抗體效價與IgG值的比值(Goldmann-Witmer係數:Q值)也很有用,報導敏感性2981%,特異性83100%5)。聯合免疫墨點法三種方法並用時敏感性達85~97%,特異性達93%5)。
Shakha等人(2024)報導一例33歲男性非典型多灶性視網膜炎,通過房水PCR檢出T. gondii而確診。該病例在Tenon囊下注射類固醇後惡化,提示確診前使用長效類固醇的風險1)。
標準化葡萄膜炎命名(SUN)工作小組於2021年發布了弓形蟲視網膜炎的分類標準9)。除了局部性或少量壞死性視網膜炎外,還需滿足PCR陽性或IgM陽性,或特徵性臨床表現(色素沉著疤痕、圓形至橢圓形視網膜炎、復發性急性病程)。該標準整合了臨床和實驗室檢查結果,有助於多中心研究和臨床試驗中的病例識別。
IgG抗體陽性僅表示過去感染,不一定有眼部病變。由於不顯性感染常見,診斷眼弓形蟲症必須結合臨床表現進行綜合判斷。葡萄膜炎診療指引也指出,臨床表現與抗體陽性並存可強烈支持本病8)。
並非所有病變都需要治療。侷限於周邊視網膜的輕度炎症有自癒傾向。治療適應症如下:
乙醯螺旋黴素(0.8~1.2克/日,分3~4次)至少投予30天。有時持續2~3個月直到活動性發炎消失。滲出性病變結疤且弓漿蟲抗體效價下降時,可結束治療。
若玻璃體發炎嚴重,可合併口服類固醇(從普賴鬆20~30毫克/日開始),但最好在開始抗菌藥物治療後等待數天再合併使用8)。合併口服類固醇0.5毫克/公斤/日可加速眼部症狀改善。對於後極部病變或大於1/2視盤直徑的復發病灶,需要合併抗弓漿蟲藥物和類固醇治療。
克林黴素1.2克分4次口服,4~6週為一個療程,也是一種方法。
乙胺嘧啶+磺胺嘧啶+類固醇的三藥聯合是經典治療方法,在美國葡萄膜炎學會的調查中,32%的受訪者將其作為首選。由於乙胺嘧啶是葉酸拮抗劑,需合併亞葉酸鈣(甲醯四氫葉酸)以預防骨髓抑制。通常投予4~6週。
TMP-SMX(160/800毫克)每日兩次,是乙胺嘧啶+磺胺嘧啶的安全有效替代方案7)。副作用少且易於取得。
Kohler等人(2023)用TMP-SMZ單藥治療了4例原發感染,所有病例的視網膜病變均迅速改善。但為防止全身症狀復發,需要至少連續投予3個月4)。
玻璃體內注射克林黴素1毫克+地塞米松0.4毫克,療效與全身投予相當,2年後復發率為6~15%5)。適用於全身治療禁忌的患者7)。幾乎無副作用,消退時間約為2.5±1週5)。
阿奇黴素首劑500毫克,之後250毫克/日,療效與TMP-SMX相當5)。與乙胺嘧啶併用時可替代磺胺嘧啶,副作用發生率低7)。
Syed Mohd Khomsah等人(2023)對一名35歲女性雙眼眼弓漿蟲病患者給予阿奇黴素500毫克/日和普賴蘇龍逐漸減量治療6週。玻璃體炎和視盤腫脹在4週內消退,但由於乳頭黃斑束纖維化和黃斑皺褶,右眼視力不佳6)。
Atovaquone 750 mg 每日四次用於對第一線藥物不耐受的患者5)。治療開始後1-3週內可獲得反應,嚴重副作用較少。
一項前瞻性隨機試驗顯示,長期給予TMP-SMX(160/800 mg)每週三次,復發率從23.8%降至6.6%7)。另一項隨機試驗中,隔日一片共311天,6年時復發率為1.4%(安慰劑組27.5%)5)。
弓形蟲感染本身無手術適應症,但對於併發的視網膜剝離、黃斑上膜(ERM)和玻璃體出血,可行玻璃體切除術5)。
Kohler等人(2023)的病例系列中,4例初發感染中有2例出現併發症:ERM伴囊樣黃斑水腫,以及退行性新生血管引起的玻璃體視網膜牽拉4)。ERM病例經玻璃體切除和膜剝離後視力改善。
局限於周邊視網膜的小病灶有時可自癒。然而,每次復發都會增加視網膜內包囊數量,因此有人認為應治療所有復發以最小化未來復發風險。累及後極部或伴有視力下降的病變需要治療。
T. gondii 主要感染視網膜,也可波及脈絡膜、玻璃體和前房7)。脈絡膜病變繼發於視網膜感染,不會單獨出現。
經口攝入的卵囊或組織囊在腸道轉變為滋養體(速殖子),並經由血行散播至全身。到達視網膜的途徑包括白血球攜帶寄生蟲以及速殖子直接穿過血管內皮6)。
速殖子感染視網膜多種細胞,其中Müller膠質細胞是最易感的宿主細胞6)。視網膜色素上皮(RPE)感染後,生長因子產生異常,促進鄰近未感染RPE細胞增殖。此機制被認為與特徵性色素沉著疤痕的形成有關。
在壞死性視網膜炎中,血管炎和視網膜破壞進展。組織學上可見伴有Bruch膜壞死的廣泛肉芽腫性發炎浸潤7)。疤痕化從邊緣向中心進展,色素沉著程度因病例而異。
即使發生經胎盤感染,發病也較少,大部分為不顯性感染。先天性弓形蟲病的主要症狀為視網膜脈絡膜炎、水腦症(或小頭畸形)、腦內鈣化和精神運動障礙四聯徵。子宮內感染嬰兒中約70%出現脈絡膜疤痕病灶(黃斑部中心),其中1-2%合併嚴重視力障礙。復發多見於青春期,約1/3的疤痕病灶會發生復發。
對430例接受治療的先天性弓形蟲病患者的評估顯示,中位追蹤12年,30%出現眼部病變7)。但嚴重雙眼視力障礙在130例中僅2例,總體功能預後優於文獻預測7)。
復發原因尚未完全闡明,但推測與視網膜內休眠包囊破裂7)或周邊血液中循環的弓形蟲有關。治療後萎縮疤痕病灶中仍存在抗藥性包囊,免疫力下降或懷孕可能誘發復發。初次發作後一年內復發風險最高。先天性感染的復發率約為5-30%。
Pidro Miokovic等人(2024)報告一例16歲女性眼弓形蟲病,外視網膜出現巨大囊樣變化(HORC)2)。HORC僅見於2.5%的眼弓形蟲病病例,位於外界膜與RPE內界之間。治療後2週HORC消退,視力從0.5改善至1.0。
免疫缺陷患者常表現為非典型臨床特徵,容易導致診斷延遲。由於傳統血清學檢查可能出現偽陰性,PCR檢測的角色變得更加重要。
Yazdanpanah等人(2021)報告了一例74歲CLL女性患者,其眼弓形蟲病難以與眼內淋巴瘤鑑別3)。玻璃體液流式細胞術和細胞學檢查排除了淋巴瘤,使用ITS特異性引物的PCR檢測到超過500萬拷貝的弓形蟲DNA。也有從眼內淋巴瘤細胞中檢測到弓形蟲DNA的報導,提示兩者可能有關聯3)。
Dillon等人(2022)報告了兩例表現為廣泛多灶性視網膜病變的病例5)。病例1臨床診斷為急性視網膜壞死並住院治療,但玻璃體PCR檢測為弓形蟲陽性。病例2為鑑別眼內淋巴瘤而行脈絡膜視網膜活檢,免疫組化顯示大量速殖子。兩例均為超過3個視盤直徑的大型多灶性病變,與典型的1-2個視盤直徑的單發病灶顯著不同。
在美國明尼蘇達州,白尾鹿的弓形蟲血清陽性率達到22.5-32.2%,相鄰州更高4)。有報告顯示,在狩獵季節(秋季)食用未煮熟的鹿肉後,冬季出現眼部症狀的模式4)。建議將鹿肉加熱至內部溫度64°C以上或事先低溫保存以確保安全烹飪。