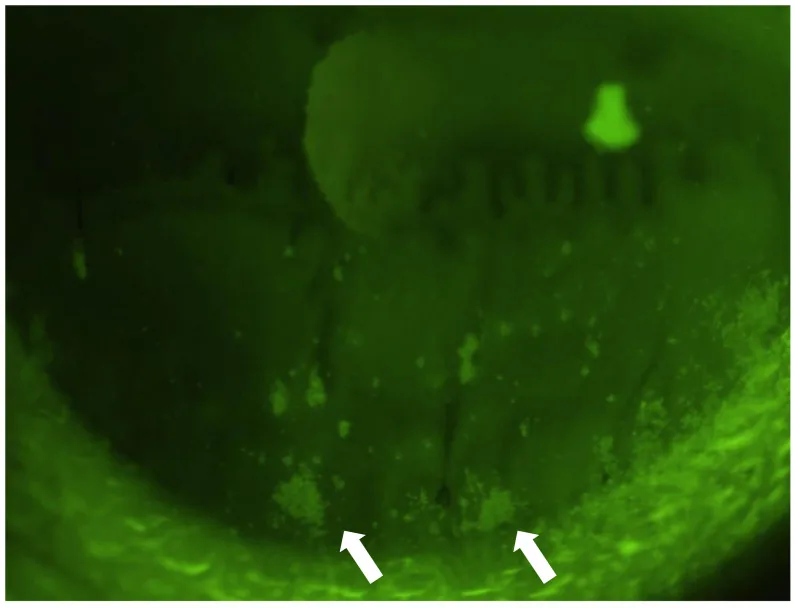
泪液减少型(area break、line break)
Area break:见于泪液量极度减少时。睁眼后立即出现广泛破裂,荧光素无向上移动或仅局限于下方。主要原因是泪液量不足,因此泪点栓塞为首选。
Line break:脂质层向上伸展过程中,角膜下方出现纵向线状破裂。泪液减少和上皮损伤为轻至中度。地夸磷索钠有效。

泪膜破裂时间(BUT)是评估泪膜稳定性的检查,在干眼诊断中起核心作用。荧光素染色后,测量从睁眼到泪膜破裂的时间,以秒为单位。
根据针对40岁以上居民的大规模流行病学调查(Koumi研究),干眼的患病率男性为12.5%,女性为21.6%,女性更多见,且随年龄增长而增加1)。在这种常见疾病的诊断中,BUT与主观症状一起被视为不可或缺的指标。
2016年版干眼的定义是“由于各种因素导致泪膜稳定性下降的疾病,引起眼部不适和视功能异常,可能伴有眼表损伤”1),泪膜稳定性下降被视为干眼的本质。在2006年版诊断标准中,仅有BUT缩短而无上皮损伤的病例(BUT缩短型干眼)仅被归类为“疑似干眼”,但2016年修订后,这些病例被确诊并被视为治疗对象1)。
BUT缩短型干眼的特点是BUT缩短但泪液分泌正常,上皮损伤轻微但自觉症状强烈1)。对视觉功能的影响也很显著,有报告称眨眼后高阶像差增加和实用视力下降1)。
仅凭BUT检查无法确诊。根据干眼诊断标准(2016年版),同时满足“自觉症状”和“BUT ≤5秒”时才能确诊干眼。仅有BUT缩短而无自觉症状则不满足诊断标准;反之,有自觉症状但BUT正常(≥6秒)时需排除其他疾病。
BUT测量的准确性很大程度上取决于染色技术。最重要的是在不改变泪液量的情况下进行染色。
在荧光素试纸上滴1-2滴生理盐水,充分摇晃并去除多余水分。将湿润的试纸末端轻轻接触下眼睑缘的泪液弯月面进行染色。避免试纸直接接触眼球,以防止过多液体混入泪液,从而获得准确的BUT值。
如果初次睁眼用力过猛,可能会压迫睑板腺,导致脂质过度释放到泪液中,从而产生异常的BUT值。轻轻闭眼可以防止这种误差。此外,快速睁眼可对眼表施加适当负荷,从而准确观察泪液动力学。
无蓝滤光片是一种在荧光素染色观察中提高图像质量的滤光片。目前许多裂隙灯显微镜已标配此滤光片。使用该滤光片可以更容易地三维捕捉泪膜的厚度和运动,从而更清晰地观察泪膜破裂情况。它提高了破裂模式识别的准确性,并增强了亚型分类(TFOD)的精度。
如果荧光素液过多,测量时的泪液量会增加,导致在比正常泪液量多的状态下测量BUT。结果可能得到比实际更长的BUT值,可能导致干眼症的漏诊。仅用试纸边缘轻触泪液弯月面进行最小量染色,是准确BUT测量的前提条件。
干眼症诊断的临界值如下。
| 评估 | 标准 | 意义 |
|---|---|---|
| 正常 | ≥6秒 | 泪膜稳定性得以维持 |
| 异常 | 5秒以下 | 符合干眼诊断标准 |
| 临界 | 6秒 | 需结合主观症状综合判断 |
根据2016年版干眼诊断标准,满足以下两个条件即可确诊干眼1)。
2006年版要求同时存在泪液量的异常(Schirmer I试验≤5mm或BUT≤5秒)和角结膜上皮损伤。2016年版中,上皮损伤不再是诊断的必要条件,重点放在“泪膜稳定性下降”上1)。这一修订使得BUT缩短但上皮损伤轻微的BUT缩短型干眼得以确诊。
BUT缩短型干眼通常对传统人工泪液或透明质酸滴眼液反应不佳,难以治疗,但有报道称地夸磷索钠(Diquas®)和瑞巴派特(Mucosta®)可改善症状1)。
通过荧光素染色下破裂模式的鉴别,可以判断眼表面哪一层(脂质层、水液层、黏蛋白层)存在异常,从而对干眼亚型进行分类。这种诊断方法称为泪膜导向诊断(TFOD)1)。TFOD能够进行2016年版干眼诊断标准中未明确提及的亚型分类(泪液减少型、湿润不良型、蒸发亢进型),并据此选择分层治疗(TFOT)1)。
以下列出六种破裂模式及其对应的亚型和一线治疗。
| 模式 | 特征 | 亚型 | 一线治疗 |
|---|---|---|---|
| area break | 睁眼后立即出现广泛破裂。泪液量极少。 | 泪液减少型 | 泪点栓塞 |
| line break | 睁眼后角膜下方出现纵向线状破裂。 | 泪液减少型 | 3%地夸磷索钠滴眼液 |
| spot break | 睁眼后立即出现类圆形破裂。角膜湿润性下降。 | 湿润性下降型 | 3%地夸磷索钠、2%瑞巴派特 |
| dimple break | 油层伸展时出现横向线状破裂(形成凹陷)。 | 湿润性下降型 | 3%地夸磷索钠、2%瑞巴派特 |
| rapid expansion | 小的线状破裂快速扩大 | 湿润性下降型 | 3%地夸磷索钠、2%瑞巴派特 |
| random break | 泪膜形成完成后出现的随机破裂 | 蒸发亢进型 | 3%地夸磷索钠、MGD治疗 |
泪液减少型(area break、line break)
Area break:见于泪液量极度减少时。睁眼后立即出现广泛破裂,荧光素无向上移动或仅局限于下方。主要原因是泪液量不足,因此泪点栓塞为首选。
Line break:脂质层向上伸展过程中,角膜下方出现纵向线状破裂。泪液减少和上皮损伤为轻至中度。地夸磷索钠有效。
湿润性下降型(spot、dimple、rapid expansion break)
Spot break:由角膜湿润性下降引起。在泪膜形成的第一阶段,水分涂布于角膜表面时被排斥,睁眼后立即出现类圆形破裂。上皮损伤无或轻微。
Dimple break / Rapid expansion break:发生于脂质层伸展过程中。角膜中央附近出现线状至不规则破裂。作用于膜黏蛋白功能的地夸磷索钠和瑞巴派特为首选。
蒸发亢进型(random break)
随机破裂:泪膜形成(第一阶段和第二阶段)全部完成后,保持睁眼时发生。破裂位置重复性低(随机)。原因是水层水分蒸发增强,可能提示脂质层或分泌型黏蛋白异常。
由于正常状态下也可能发生,需要结合自觉症状和其他所见综合评估。推荐MGD治疗(热敷、眼睑清洁)联合地夸磷索钠滴眼液。
观察破裂模式可以对干眼亚型(泪液减少型、湿润低下型、蒸发亢进型)进行分类。各亚型眼表缺乏的成分(水层、黏蛋白层、脂质层)不同,因此选择补充相应成分的治疗(TFOT)可以实现更符合病理的治疗。area/line break首选泪点栓,spot/dimple/rapid expansion首选地夸磷索钠或瑞巴派特,random break首选MGD治疗。
通过补充导致泪膜稳定性下降的眼表缺乏成分,提高泪膜稳定性以治疗干眼的概念称为眼表分层治疗(tear film oriented therapy: TFOT)1)。
| 破裂模式 | 亚型 | 主要治疗 | 作用机制 |
|---|---|---|---|
| area break | 泪液减少型 | 泪点栓植入 | 抑制泪液排出,维持泪液量 |
| line break | 泪液减少型 | 3%地夸磷索钠滴眼液 每日6次 | 促进水分分泌和分泌型黏蛋白(MUC5AC)分泌 |
| 点状破裂 | 湿润性低下型 | 3%地夸磷索钠、2%瑞巴派特 每日4次 | 膜结合型黏蛋白(MUC1、MUC4、MUC16)表达增加 |
| 凹陷破裂 | 湿润性低下型 | 3%地夸磷索钠、2%瑞巴派特 每日4次 | 通过增加黏蛋白产生改善湿润性 |
| 快速扩张 | 湿润性低下型 | 3%地夸磷索钠、2%瑞巴派特 每日4次 | 通过增加黏蛋白产生改善湿润性 |
| 随机破裂 | 蒸发过强型 | MGD治疗(热敷、眼睑清洁)+ 地夸磷索钠 | 脂质层稳定和分泌型黏蛋白增加 |
主要药物的特点
3%地夸磷索钠滴眼液(Diquas®)每日使用6次,具有促进结膜上皮细胞水分分泌、促进分泌型黏蛋白(MUC5AC)分泌、增加膜型黏蛋白(MUC1、MUC4、MUC16)表达的多重作用1)。干眼诊疗指南指出,地夸磷索钠滴眼液可改善泪膜稳定性、角结膜上皮损伤和自觉症状1)。
2%瑞巴派特混悬滴眼液(Mucosta®)每日使用4次,具有通过增加结膜杯状细胞数量促进分泌型黏蛋白分泌和增加膜型黏蛋白表达的作用1)。指南指出其可改善角结膜上皮损伤和自觉症状1)。
泪点塞可显著改善泪膜稳定性、角结膜上皮损伤和自觉症状1)。在泪液减少型如area break中,泪点塞是一线治疗。
0.1%透明质酸钠滴眼液可改善角结膜上皮损伤和自觉症状1),人工泪液有助于改善自觉症状1)。这些可作为泪液补充用于广泛的亚型。
泪膜由脂质层、水液层和黏蛋白层三层结构组成。脂质层由睑板腺分泌的脂质构成,抑制泪液蒸发。水液层由主泪腺和副泪腺分泌的水性成分占据,黏蛋白层由杯细胞分泌的分泌型黏蛋白和角膜上皮的膜型黏蛋白构成,负责角膜表面的湿润性。
BUT反映眨眼后泪膜形成到破裂的稳定时间。脂质层、水液层或黏蛋白层中任何一层异常都会降低泪膜稳定性,导致BUT缩短。根据这一原理,通过观察破裂模式可以确定缺乏的层。
干眼的核心机制包括“睁眼时泪膜稳定性下降”和“眨眼时摩擦增加”两种机制1)。BUT是定量评估其中“泪膜稳定性下降”的指标,敏感性相对较高。
非侵入性泪膜破裂时间(NIBUT)是一种不使用荧光素的替代测量方法。它通过检测角膜曲率计或视频角膜地形图(如Keratograph 5M)投影图像的变形来判断泪膜破裂。该方法可在不受荧光素滴眼影响泪液量的情况下进行测量,适用于评估自然状态下的泪膜稳定性。
TFOS DEWS III指出,NIBUT应作为荧光素BUT的补充指标使用,有助于辅助诊断2)。同时使用荧光素BUT和NIBUT可提高泪液评估的准确性。
| 比较项目 | 荧光素BUT | NIBUT |
|---|---|---|
| 侵入性 | 需滴眼(微量染色) | 非侵入性 |
| 操作 | 裂隙灯显微镜 | 专用设备(如角膜地形图仪) |
| 模式观察 | 可能(TFOD) | 因机型而异 |
| 普及度 | 广泛使用 | 正在普及 |
| 国际标准 | BUT ≤5秒(日本) NIBUT <10秒(DEWS II) | NIBUT <10秒 |
Schirmer I试验是评估泪液分泌量的检查,与BUT结合有助于鉴别泪液减少型和BUT缩短型。2016年版诊断标准将Schirmer值从诊断标准中排除,但作为病情评估的参考指标仍然有用。