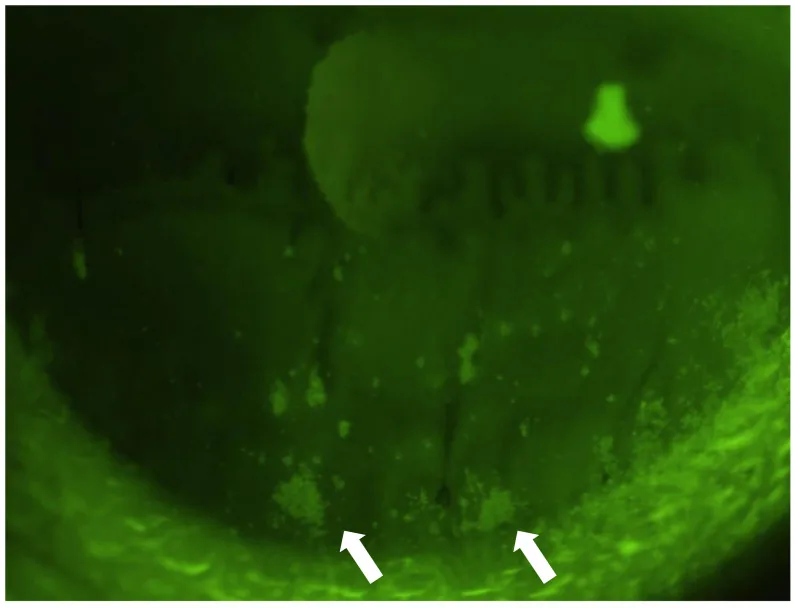
涙液減少型(area break・line break)
area break:涙液量が極端に減少している場合にみられる。開瞼直後から広範囲にブレイクアップが生じ、フルオレセインの上方移動がみられないか下方に限局する。涙液量不足が主因のため涙点プラグが第一選択となる
line break:油層の上方伸展途中に角膜下方で縦線状のブレイクアップが生じる。涙液減少と上皮障害が軽度〜中等度。ジクアホソルナトリウムが有効

涙液層破壊時間(break-up time: BUT)は、ドライアイの診断に中心的な役割を担う涙液安定性評価検査である。フルオレセイン染色を行った後、開瞼してから涙液層が破綻するまでの時間を秒単位で計測する。
ドライアイの有病率は40歳以上の住民を対象とした大規模疫学調査(Koumi Study)によれば、男性12.5%、女性21.6%であり、女性に多く高齢者ほど増加する1)。こうした頻度の高い疾患の診断において、BUTは自覚症状とともに不可欠な指標として位置づけられている。
2016年版のドライアイの定義は「様々な要因により涙液層の安定性が低下する疾患であり、眼不快感や視機能異常を生じ、眼表面の障害を伴うことがある」とされており1)、涙液層の安定性低下がドライアイの本態とみなされるようになった。2006年版の診断基準では、BUT短縮のみで上皮障害を伴わない症例(BUT短縮型ドライアイ)が「ドライアイ疑い」にとどまっていたが、2016年版の改訂によって確定診断されるようになり、治療対象として認識された1)。
BUT短縮型ドライアイは、BUTが短縮しているが涙液分泌能は正常であり、上皮障害が軽微である割に自覚症状が強いという特徴を持つ1)。視機能への影響も顕著であり、瞬目後の高次収差増加や実用視力低下が報告されている1)。
BUT検査単独では確定診断できない。ドライアイ診断基準(2016年版)では「自覚症状」と「BUT 5秒以下」の両方を満たす場合にドライアイと確定診断される。BUT短縮のみで自覚症状がない場合は診断基準を満たさず、逆に自覚症状があっても BUT が正常域(6秒以上)であれば他疾患の除外が必要となる。
BUT測定の精度は染色手技に大きく依存する。涙液量をなるべく変えずに染色することが最重要である。
フルオレセイン試験紙に生理食塩水を1〜2滴たらし、よく振って水分を切る。濡れた試験紙の端が下方の眼瞼縁の涙液メニスカスに軽く触れるようにして染色する。眼球に直接試験紙が触れないようにすることで、過剰な液体が涙液に混入するのを防ぎ、正確なBUT値を得ることができる。
最初の開瞼が強すぎると、マイボーム腺が圧迫されて脂質が涙液中に過剰に放出され、通常とは異なったBUT値になる。軽く閉眼させることで、この誤差を防ぐことができる。また、素早く開瞼させることにより眼表面に適度な負荷がかかり、涙液動態を正確に観察できる。
ブルーフリーフィルターは、フルオレセイン染色下での観察において画像の質を向上させるフィルターである。現在では標準装備している細隙灯顕微鏡も多い。このフィルターを使用することで涙液層の厚みや動きを3次元的に捉えやすくなり、涙液層破壊の状態がより明確に観察できる。ブレイクアップパターンの識別精度が向上し、サブタイプ分類(TFOD)の精度が高まる。
フルオレセイン液が多すぎると測定時の涙液量が増加してしまい、本来の涙液量より多い状態でBUTを測定することになる。その結果、実際より長いBUT値が得られ、ドライアイの見逃しにつながる可能性がある。試験紙の端を涙液メニスカスに軽く触れさせるだけの最小量の染色が、正確なBUT測定の前提条件である。
ドライアイ診断のカットオフ値は以下の通りである。
| 評価 | 基準 | 意義 |
|---|---|---|
| 正常 | 6秒以上 | 涙液安定性が保たれている |
| 異常 | 5秒以下 | ドライアイの診断基準を満たす |
| 境界域 | 6秒 | 自覚症状との総合判断が必要 |
2016年版ドライアイ診断基準では以下の2条件を満たす場合、ドライアイと確定診断する1)。
2006年版では涙液の量的異常(Schirmer I法 5mm以下またはBUT 5秒以下)と角結膜上皮障害の両方が必要とされていた。2016年版では上皮障害の有無は診断に必須ではなくなり、「涙液層の安定性低下」に重点が置かれた1)。この改訂により、BUTが短縮しているが上皮障害が軽微なBUT短縮型ドライアイが確定診断されるようになった。
BUT短縮型ドライアイは、従来の人工涙液やヒアルロン酸点眼では効果が乏しく難治であることが多いが、ジクアホソルナトリウム(ジクアス®)やレバミピド(ムコスタ®)によって改善することが報告されている1)。
フルオレセイン染色下でのブレイクアップパターンを鑑別することで、眼表面のどの層(油層・液層・ムチン層)に異常があるかを見極め、ドライアイのサブタイプを分類できる。この診断法を眼表面の層別診断(tear film oriented diagnosis: TFOD)と呼ぶ1)。TFODは2016年版のドライアイ診断基準では明示されていなかったサブタイプ分類(涙液減少型・水濡れ低下型・蒸発亢進型)を可能にし、これに基づいた層別治療(TFOT)の選択を可能にする1)。
6つのブレイクアップパターンと対応するサブタイプ・第一選択治療を以下に示す。
| パターン | 特徴 | サブタイプ | 第一選択治療 |
|---|---|---|---|
| area break | 開瞼直後から広範囲のブレイクアップ。涙液量が極端に少ない | 涙液減少型 | 涙点プラグ挿入 |
| line break | 開瞼後に角膜下方に縦線状ブレイクアップ | 涙液減少型 | 3%ジクアホソルナトリウム点眼 |
| spot break | 開瞼直後から類円形のブレイクアップ。角膜の水濡れ性低下 | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド |
| dimple break | 油層伸展時に横線状ブレイクアップ(dimple形成) | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド |
| rapid expansion | 小さなline breakが急速に拡大 | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド |
| random break | 涙液層形成完了後に生じるランダムなブレイクアップ | 蒸発亢進型 | 3%ジクアホソルナトリウム、MGD治療 |
涙液減少型(area break・line break)
area break:涙液量が極端に減少している場合にみられる。開瞼直後から広範囲にブレイクアップが生じ、フルオレセインの上方移動がみられないか下方に限局する。涙液量不足が主因のため涙点プラグが第一選択となる
line break:油層の上方伸展途中に角膜下方で縦線状のブレイクアップが生じる。涙液減少と上皮障害が軽度〜中等度。ジクアホソルナトリウムが有効
水濡れ低下型(spot・dimple・rapid expansion break)
spot break:角膜の水濡れ性低下が原因。涙液層形成の第1段階において角膜表面に水分が塗りつけられる際、水分がはじかれて開瞼直後に類円形のブレイクアップがみられる。上皮障害はないか軽微
dimple break・rapid expansion break:油層伸展中に生じる。角膜中央付近での線状〜不定型のブレイク。膜型ムチン機能に作用するジクアホソルナトリウムやレバミピドが第一選択
蒸発亢進型(random break)
random break:涙液層の形成(第1段階・第2段階)がすべて完了した後、開瞼を維持していると生じる。ブレイクアップの場所の再現性が低い(ランダム)。液層の水分の蒸発亢進が原因であり、油層の異常や分泌型ムチンの異常が考えられる
正常状態でも生じることがあるため、自覚症状や他の所見と総合的に評価する必要がある。MGD治療(温罨法・眼瞼清拭)と組み合わせたジクアホソルナトリウム点眼が推奨される
涙液層の安定性低下の原因となる眼表面の不足成分を補うことで、涙液層の安定性を高めてドライアイを治療するという概念を眼表面の層別治療(tear film oriented therapy: TFOT)と呼ぶ1)。
| ブレイクアップパターン | サブタイプ | 主な治療 | 作用機序 |
|---|---|---|---|
| area break | 涙液減少型 | 涙点プラグ挿入 | 涙液の排出を抑制し涙液量を保持 |
| line break | 涙液減少型 | 3%ジクアホソルナトリウム点眼液 1日6回 | 水分分泌促進、分泌型ムチン(MUC5AC)分泌促進 |
| spot break | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド 1日4回 | 膜型ムチン(MUC1, MUC4, MUC16)発現増加 |
| dimple break | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド 1日4回 | ムチン産生増加による水濡れ性向上 |
| rapid expansion | 水濡れ低下型 | 3%ジクアホソルナトリウム、2%レバミピド 1日4回 | ムチン産生増加による水濡れ性向上 |
| random break | 蒸発亢進型 | MGD治療(温罨法・眼瞼清拭)+ジクアホソルナトリウム | 油層安定化と分泌型ムチン増加 |
主要薬剤の特徴
3%ジクアホソルナトリウム点眼液(ジクアス®)は1日6回使用し、結膜上皮細胞からの水分分泌促進、分泌型ムチン(MUC5AC)分泌促進、膜型ムチン(MUC1、MUC4、MUC16)の発現増加という多面的な作用を持つ1)。ドライアイ診療ガイドラインでは、ジクアホソルナトリウム点眼が涙液安定性・角結膜上皮障害・自覚症状を改善することが示されている1)。
2%レバミピド懸濁点眼液(ムコスタ®)は1日4回使用し、結膜杯細胞数の増加による分泌型ムチン分泌促進と膜型ムチン発現増加の作用を持つ1)。ガイドラインでは角結膜上皮障害・自覚症状を改善することが示されている1)。
涙点プラグは涙液安定性・角結膜上皮障害・自覚症状を有意に改善する1)。area breakのような涙液減少型では涙点プラグが第一選択となる。
0.1%ヒアルロン酸点眼液は角結膜上皮障害・自覚症状を改善し1)、人工涙液は自覚症状の改善に有用である1)。これらは涙液補充として幅広いサブタイプに使用できる。
涙液層は油層(脂質層)・液層(水性層)・ムチン層の3層構造を形成している。油層はマイボーム腺から分泌された脂質からなり、涙液の蒸発を抑制する。液層は主涙腺・副涙腺から分泌される水性成分で占められ、ムチン層は杯細胞から分泌される分泌型ムチンと角膜上皮の膜型ムチンにより構成され、角膜表面の水濡れ性を担う。
BUTは瞬目後に涙液層が形成されてから破綻するまでの安定時間を反映する。油層・液層・ムチン層のいずれかに異常があっても涙液層の安定性は低下し、BUTの短縮につながる。この原理により、ブレイクアップパターンを観察することで欠乏している層を特定できる。
ドライアイのコア・メカニズムとして、「開瞼維持時の涙液層の安定性低下」と「瞬目時の摩擦亢進」の2つのメカニズムが存在する1)。BUTはこのうち「涙液層の安定性低下」を定量的に評価する指標であり、比較的感度が高い。
非侵襲的涙液層破壊時間(non-invasive BUT: NIBUT)はフルオレセインを使用しない代替測定法である。ケラトメーターやビデオケラトグラフィー(Keratograph 5M等)の投影像の変形を検出し、涙液層の破綻を判定する。フルオレセイン点眼による涙液量への影響なく測定可能であり、涙液の自然な状態での安定性評価に適している。
TFOS DEWS IIIでは、NIBUTはフルオレセインBUTと相補的に使用すべき指標として位置づけられており、診断の補助に有用である2)。フルオレセインBUTとNIBUTの両者を用いることで涙液評価の精度が高まる。
| 比較項目 | フルオレセインBUT | NIBUT |
|---|---|---|
| 侵襲性 | 点眼あり(微量染色) | 非侵襲 |
| 操作 | 細隙灯顕微鏡 | 専用装置(ケラトグラフ等) |
| パターン観察 | 可能(TFOD) | 機種による |
| 普及度 | 汎用 | 普及拡大中 |
| 国際基準 | BUT ≤5秒(日本) NIBUT <10秒(DEWS II) | NIBUT <10秒 |
Schirmer I法は涙液分泌量を評価する検査であり、BUTと組み合わせることで涙液減少型とBUT短縮型の鑑別に役立つ。2016年版診断基準ではSchirmer値は診断基準から除外されたが、病態評価の参考指標として引き続き有用である。