淚液減少型(area break、line break)
Area break:見於淚液量極度減少時。睜眼後立即出現廣泛破裂,螢光素無向上移動或僅局限於下方。主要原因是淚液量不足,因此淚點栓塞為首選。
Line break:脂質層向上伸展過程中,角膜下方出現縱向線狀破裂。淚液減少和上皮損傷為輕至中度。地夸磷索鈉有效。

淚膜破裂時間(BUT)是評估淚膜穩定性的檢查,在乾眼診斷中起核心作用。螢光素染色後,測量從睜眼到淚膜破裂的時間,以秒為單位。
根據針對40歲以上居民的大規模流行病學調查(Koumi研究),乾眼的患病率男性為12.5%,女性為21.6%,女性更多見,且隨年齡增長而增加1)。在這種常見疾病的診斷中,BUT與主觀症狀一起被視為不可或缺的指標。
2016年版乾眼的定義為「由於各種因素導致淚膜穩定性下降的疾病,引起眼部不適和視功能異常,可能伴有眼表損傷」1),淚膜穩定性下降被視為乾眼的本質。在2006年版診斷標準中,僅有BUT縮短而無上皮損傷的病例(BUT縮短型乾眼)僅被歸類為「疑似乾眼」,但2016年修訂後,這些病例被確診並被視為治療對象1)。
BUT縮短型乾眼的特點是BUT縮短但淚液分泌正常,上皮損傷輕微但自覺症狀強烈1)。對視覺功能的影響也很顯著,有報告稱眨眼後高階像差增加和實用視力下降1)。
僅憑BUT檢查無法確診。根據乾眼診斷標準(2016年版),同時滿足「自覺症狀」和「BUT ≤5秒」時才能確診乾眼。僅有BUT縮短而無自覺症狀則不滿足診斷標準;反之,有自覺症狀但BUT正常(≥6秒)時需排除其他疾病。
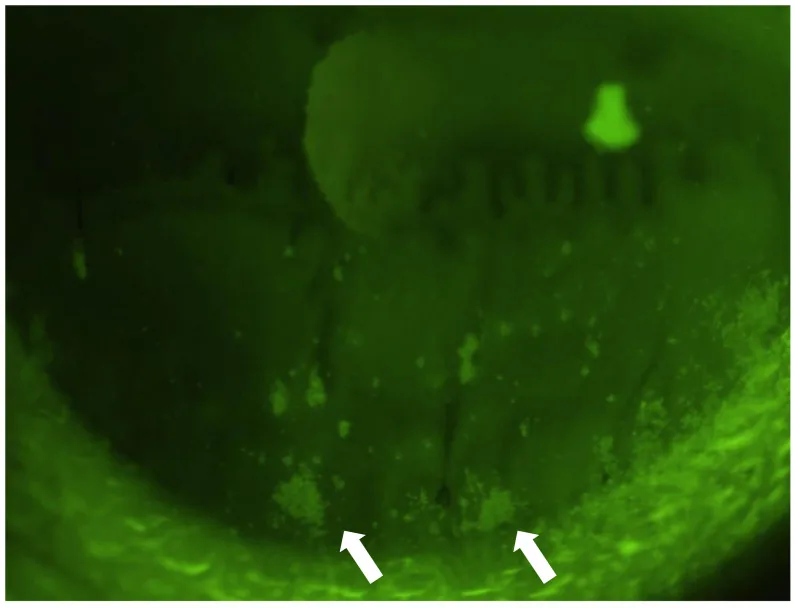
BUT測量的準確性很大程度上取決於染色技術。最重要的是在不改變淚液量的情況下進行染色。
在螢光素試紙上滴1-2滴生理食鹽水,充分搖晃並去除多餘水分。將濕潤的試紙末端輕輕接觸下眼瞼緣的淚液半月面進行染色。避免試紙直接接觸眼球,以防止過多液體混入淚液,從而獲得準確的BUT值。
如果初次睜眼用力過猛,可能會壓迫瞼板腺,導致脂質過度釋放到淚液中,從而產生異常的BUT值。輕輕閉眼可以防止這種誤差。此外,快速睜眼可對眼表施加適當負荷,從而準確觀察淚液動力學。
無藍濾光片是一種在螢光素染色觀察中提高影像品質的濾光片。目前許多裂隙燈顯微鏡已標配此濾光片。使用該濾光片可以更容易地三維捕捉淚膜的厚度和運動,從而更清晰地觀察淚膜破裂情況。它提高了破裂模式識別的準確性,並增強了亞型分類(TFOD)的精確度。
如果螢光素液過多,測量時的淚液量會增加,導致在比正常淚液量多的狀態下測量BUT。結果可能得到比實際更長的BUT值,可能導致乾眼症的漏診。僅用試紙邊緣輕觸淚液半月板進行最小量染色,是準確BUT測量的前提條件。
乾眼症診斷的臨界值如下。
| 評估 | 標準 | 意義 |
|---|---|---|
| 正常 | ≥6秒 | 淚膜穩定性得以維持 |
| 異常 | 5秒以下 | 符合乾眼診斷標準 |
| 邊界 | 6秒 | 需結合主觀症狀綜合判斷 |
根據2016年版乾眼診斷標準,滿足以下兩個條件即可確診乾眼1)。
2006年版要求同時存在淚液量的異常(Schirmer I試驗≤5mm或BUT≤5秒)和角結膜上皮損傷。2016年版中,上皮損傷不再是診斷的必要條件,重點放在「淚膜穩定性下降」上1)。這一修訂使得BUT縮短但上皮損傷輕微的BUT縮短型乾眼得以確診。
BUT縮短型乾眼通常對傳統人工淚液或玻尿酸滴眼液反應不佳,難以治療,但有報導稱地夸磷索鈉(Diquas®)和瑞巴派特(Mucosta®)可改善症狀1)。
通過螢光素染色下破裂模式的鑑別,可以判斷眼表面哪一層(脂質層、水液層、黏蛋白層)存在異常,從而對乾眼亞型進行分類。這種診斷方法稱為淚膜導向診斷(TFOD)1)。TFOD能夠進行2016年版乾眼診斷標準中未明確提及的亞型分類(淚液減少型、濕潤不良型、蒸發亢進型),並據此選擇分層治療(TFOT)1)。
以下列出六種破裂模式及其對應的亞型和一線治療。
| 模式 | 特徵 | 亞型 | 一線治療 |
|---|---|---|---|
| area break | 睜眼後立即出現廣泛破裂。淚液量極少。 | 淚液減少型 | 淚點栓塞 |
| line break | 睜眼後角膜下方出現縱向線狀破裂。 | 淚液減少型 | 3%地夸磷索鈉滴眼液 |
| spot break | 睜眼後立即出現類圓形破裂。角膜濕潤性下降。 | 濕潤性下降型 | 3%地夸磷索鈉、2%瑞巴派特 |
| dimple break | 油層伸展時出現橫向線狀破裂(形成凹陷)。 | 濕潤性下降型 | 3%地夸磷索鈉、2%瑞巴派特 |
| rapid expansion | 小的線狀破裂快速擴大 | 濕潤性下降型 | 3%地夸磷索鈉、2%瑞巴派特 |
| random break | 淚膜形成完成後出現的隨機破裂 | 蒸發亢進型 | 3%地夸磷索鈉、MGD治療 |
淚液減少型(area break、line break)
Area break:見於淚液量極度減少時。睜眼後立即出現廣泛破裂,螢光素無向上移動或僅局限於下方。主要原因是淚液量不足,因此淚點栓塞為首選。
Line break:脂質層向上伸展過程中,角膜下方出現縱向線狀破裂。淚液減少和上皮損傷為輕至中度。地夸磷索鈉有效。
濕潤性下降型(spot、dimple、rapid expansion break)
Spot break:由角膜濕潤性下降引起。在淚膜形成的第一階段,水分塗佈於角膜表面時被排斥,睜眼後立即出現類圓形破裂。上皮損傷無或輕微。
Dimple break / Rapid expansion break:發生於脂質層伸展過程中。角膜中央附近出現線狀至不規則破裂。作用於膜黏蛋白功能的地夸磷索鈉和瑞巴派特為首選。
蒸發亢進型(random break)
隨機破裂:淚膜形成(第一階段和第二階段)全部完成後,保持睜眼時發生。破裂位置重複性低(隨機)。原因是水層水分蒸發增強,可能提示脂質層或分泌型黏蛋白異常。
由於正常狀態下也可能發生,需要結合自覺症狀和其他所見綜合評估。推薦MGD治療(熱敷、眼瞼清潔)聯合地夸磷索鈉點眼液。
觀察破裂模式可以對乾眼亞型(淚液減少型、濕潤低下型、蒸發亢進型)進行分類。各亞型眼表缺乏的成分(水層、黏蛋白層、脂質層)不同,因此選擇補充相應成分的治療(TFOT)可以實現更符合病理的治療。area/line break首選淚點栓,spot/dimple/rapid expansion首選地夸磷索鈉或瑞巴派特,random break首選MGD治療。
透過補充導致淚膜穩定性下降的眼表缺乏成分,提高淚膜穩定性以治療乾眼的概念稱為眼表分層治療(tear film oriented therapy: TFOT)1)。
| 破裂模式 | 亞型 | 主要治療 | 作用機制 |
|---|---|---|---|
| area break | 淚液減少型 | 淚點栓植入 | 抑制淚液排出,維持淚液量 |
| line break | 淚液減少型 | 3%地夸磷索鈉點眼液 每日6次 | 促進水分分泌和分泌型黏蛋白(MUC5AC)分泌 |
| 點狀破裂 | 濕潤性低下型 | 3%地夸磷索鈉、2%瑞巴派特 每日4次 | 膜結合型黏蛋白(MUC1、MUC4、MUC16)表現增加 |
| 凹陷破裂 | 濕潤性低下型 | 3%地夸磷索鈉、2%瑞巴派特 每日4次 | 透過增加黏蛋白產生改善濕潤性 |
| 快速擴張 | 濕潤性低下型 | 3%地夸磷索鈉、2%瑞巴派特 每日4次 | 透過增加黏蛋白產生改善濕潤性 |
| 隨機破裂 | 蒸發過強型 | MGD治療(熱敷、眼瞼清潔)+ 地夸磷索鈉 | 脂質層穩定和分泌型黏蛋白增加 |
主要藥物的特點
3%地夸磷索鈉滴眼液(Diquas®)每日使用6次,具有促進結膜上皮細胞水分分泌、促進分泌型黏蛋白(MUC5AC)分泌、增加膜型黏蛋白(MUC1、MUC4、MUC16)表現的多重作用1)。乾眼診療指引指出,地夸磷索鈉滴眼液可改善淚膜穩定性、角結膜上皮損傷和自覺症狀1)。
2%瑞巴派特懸浮滴眼液(Mucosta®)每日使用4次,具有透過增加結膜杯狀細胞數量促進分泌型黏蛋白分泌和增加膜型黏蛋白表現的作用1)。指引指出其可改善角結膜上皮損傷和自覺症狀1)。
淚點塞可顯著改善淚膜穩定性、角結膜上皮損傷和自覺症狀1)。在淚液減少型如area break中,淚點塞是一線治療。
0.1%玻尿酸鈉滴眼液可改善角結膜上皮損傷和自覺症狀1),人工淚液有助於改善自覺症狀1)。這些可作為淚液補充用於廣泛的亞型。
淚膜由脂質層、水液層和黏蛋白層三層結構組成。脂質層由瞼板腺分泌的脂質構成,抑制淚液蒸發。水液層由主淚腺和副淚腺分泌的水性成分佔據,黏蛋白層由杯細胞分泌的分泌型黏蛋白和角膜上皮的膜型黏蛋白構成,負責角膜表面的濕潤性。
BUT反映眨眼後淚膜形成到破裂的穩定時間。脂質層、水液層或黏蛋白層中任何一層異常都會降低淚膜穩定性,導致BUT縮短。根據這一原理,透過觀察破裂模式可以確定缺乏的層。
乾眼的核心機制包括「睜眼時淚膜穩定性下降」和「眨眼時摩擦增加」兩種機制1)。BUT是定量評估其中「淚膜穩定性下降」的指標,敏感性相對較高。
非侵入性淚膜破裂時間(NIBUT)是一種不使用螢光素的替代測量方法。它通過檢測角膜曲率計或視頻角膜地形圖(如Keratograph 5M)投影圖像的變形來判斷淚膜破裂。該方法可在不受螢光素點眼影響淚液量的情況下進行測量,適用於評估自然狀態下的淚膜穩定性。
TFOS DEWS III指出,NIBUT應作為螢光素BUT的補充指標使用,有助於輔助診斷2)。同時使用螢光素BUT和NIBUT可提高淚液評估的準確性。
| 比較項目 | 螢光素BUT | NIBUT |
|---|---|---|
| 侵入性 | 需點眼(微量染色) | 非侵入性 |
| 操作 | 裂隙燈顯微鏡 | 專用設備(如角膜地形圖儀) |
| 模式觀察 | 可能(TFOD) | 因機型而異 |
| 普及度 | 廣泛使用 | 正在普及 |
| 國際標準 | BUT ≤5秒(日本) NIBUT <10秒(DEWS II) | NIBUT <10秒 |
Schirmer I試驗是評估淚液分泌量的檢查,與BUT結合有助於鑑別淚液減少型和BUT縮短型。2016年版診斷標準將Schirmer值從診斷標準中排除,但作為病情評估的參考指標仍然有用。