ระยะเวลาการแตกตัวของชั้นน้ำตา (BUT ) คือการทดสอบประเมินความคงตัวของน้ำตาที่มีบทบาทสำคัญในการวินิจฉัยโรคตาแห้ง หลังจากย้อมฟลูออเรสซีน จะวัดเวลาเป็นวินาทีตั้งแต่เปิดเปลือกตาจนกระทั่งชั้นน้ำตาแตกตัว
จากการสำรวจทางระบาดวิทยาขนาดใหญ่ (การศึกษา Koumi) ในผู้อยู่อาศัยอายุ 40 ปีขึ้นไป ความชุกของโรคตาแห้ง คือ 12.5% ในเพศชายและ 21.6% ในเพศหญิง พบมากในเพศหญิงและเพิ่มขึ้นตามอายุ 1) ในการวินิจฉัยโรคที่พบบ่อยนี้ BUT เป็นตัวบ่งชี้ที่จำเป็นควบคู่กับอาการทางความรู้สึก
ตามคำจำกัดความของโรคตาแห้ง ปี 2016 โรคตาแห้ง คือ “โรคที่ความคงตัวของชั้นน้ำตาลดลงจากปัจจัยต่างๆ ทำให้เกิดอาการไม่สบายตาและความผิดปกติทางการมองเห็น และอาจมีรอยโรคที่ผิวตาร่วมด้วย” 1) และการลดลงของความคงตัวของชั้นน้ำตาถือเป็นแก่นของโรคตาแห้ง ในเกณฑ์การวินิจฉัยปี 2006 กรณีที่มีเพียง BUT สั้นลงโดยไม่มีรอยโรคที่เยื่อบุผิว (ตาแห้ง ชนิด BUT สั้น) ถูกจัดเป็น “สงสัยตาแห้ง ” แต่หลังจากการปรับปรุงปี 2016 กรณีเหล่านี้ได้รับการวินิจฉัยแน่ชัดและได้รับการยอมรับว่าเป็นเป้าหมายของการรักษา 1)
ตาแห้ง ชนิด BUT สั้นมีลักษณะเฉพาะคือ BUT สั้นลงแต่การหลั่งน้ำตาปกติ และมีอาการทางความรู้สึกรุนแรงแม้ว่ารอยโรคที่เยื่อบุผิวจะเล็กน้อย 1) ผลกระทบต่อการมองเห็น ก็ชัดเจนเช่นกัน โดยมีรายงานการเพิ่มขึ้นของความคลาดเคลื่อนลำดับสูงหลังการกระพริบตาและการลดลงของความคมชัดทางการมองเห็น เชิงหน้าที่ 1)
Q
สามารถวินิจฉัยโรคตาแห้งได้ด้วยการตรวจ BUT เพียงอย่างเดียวหรือไม่?
A
การตรวจ BUT เพียงอย่างเดียวไม่สามารถวินิจฉัยโรคตาแห้ง ได้แน่ชัด ตามเกณฑ์การวินิจฉัยโรคตาแห้ง (ฉบับปี 2016) การวินิจฉัยโรคตาแห้ง แน่ชัดจะเกิดขึ้นเมื่อมีทั้งสองเกณฑ์: “อาการทางความรู้สึก” และ “BUT 5 วินาทีหรือน้อยกว่า” หากมีเพียง BUT สั้นลงโดยไม่มีอาการทางความรู้สึก จะไม่เข้าเกณฑ์การวินิจฉัย ในทางกลับกัน หากมีอาการทางความรู้สึกแต่ BUT ปกติ (6 วินาทีขึ้นไป) จำเป็นต้องแยกโรคอื่นออก
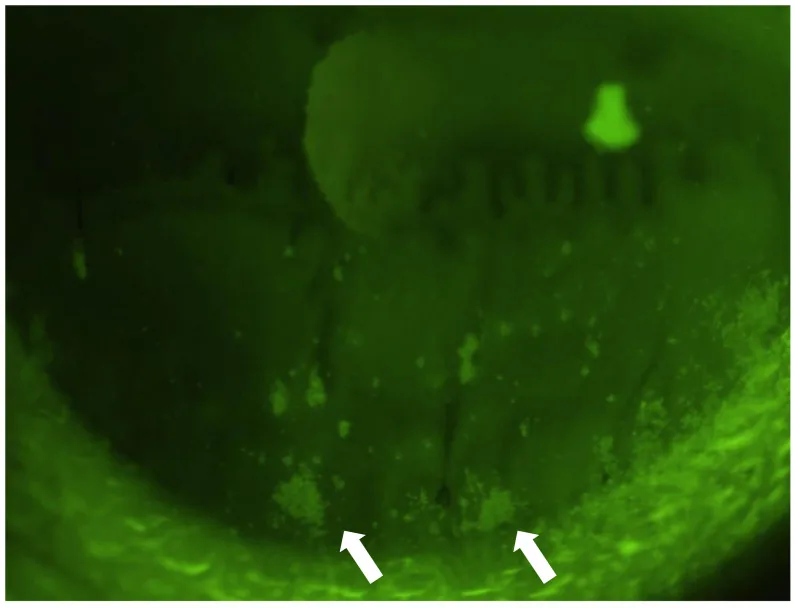
ภาพการย้อมสีกระจกตาภายใต้แสงสีฟ้าโคบอลต์หลังการย้อมด้วยฟลูออเรสซีน (กล้องจุลทรรศน์ร่องกราด) Komai S, et al. Clinical Implication of Patchy Pattern Corneal Staining in Dry Eye Disease. Diagnostics. 2021;11(2):232. Figure 1. PM
CI D: PMC7913618. License: CC BY.
ภาพจากกล้องจุลทรรศน์ร่องกราดหลังการย้อมด้วยฟลูออเรสซีน และส่องด้วยแสงสีฟ้าโคบอลต์ แสดงการเรืองแสงแบบจุดถึงดวงที่ส่วนล่างของกระจกตา สอดคล้องกับรูปแบบการเรืองแสงของกระจกตา ระหว่างการสังเกต BUT ด้วยการย้อมฟลูออเรสซีน ตามที่กล่าวถึงในหัวข้อ “2. เทคนิคและขั้นตอนการตรวจ”
ความแม่นยำของการวัด BUT ขึ้นอยู่กับเทคนิคการย้อมอย่างมาก สิ่งสำคัญที่สุดคือการย้อมโดยไม่เปลี่ยนปริมาณน้ำตาให้มากที่สุด
หยดน้ำเกลือ 1-2 หยดลงบนกระดาษทดสอบฟลูออเรสซีน เขย่าให้ดีเพื่อเอาน้ำส่วนเกินออก แตะปลายกระดาษเปียกเบาๆ ที่เมนิสคัสน้ำตาที่ขอบเปลือกตาล่างเพื่อย้อม หลีกเลี่ยงการให้กระดาษทดสอบสัมผัสลูกตาโดยตรงเพื่อป้องกันไม่ให้ของเหลวส่วนเกินเข้าไปในน้ำตา ซึ่งจะช่วยให้ได้ค่า BUT ที่แม่นยำ
BUT ไม่แม่นยำ
หากปริมาณฟลูออเรสซีน มากเกินไป ปริมาณน้ำตาจะเพิ่มขึ้นเอง ทำให้วัดค่า BUT ได้นานกว่าปกติ สิ่งสำคัญคือต้องหลีกเลี่ยงการให้กระดาษทดสอบสัมผัสลูกตาโดยตรงและใช้ปริมาณสีย้อมน้อยที่สุด
ทำการย้อมฟลูออเรสซีน ในปริมาณน้อยที่สุด
ให้ผู้ป่วยหลับตาเบาๆ (หลีกเลี่ยงการหลับตาแน่น)
สั่งให้ “ลืมตาอย่างรวดเร็ว” และรักษาให้เปลือกตาเปิดอยู่
สังเกตชั้นน้ำตาด้วยฟิลเตอร์สีน้ำเงินโคบอลต์ (แนะนำให้ใช้ฟิลเตอร์กั้นร่วมด้วย)
วัดเวลาเป็นวินาทีตั้งแต่ลืมตาจนกระทั่งชั้นน้ำตาแตก
วัด 3 ครั้งแล้วคำนวณค่าเฉลี่ย บันทึกเป็นจำนวนเต็ม (ปัดเศษ)
หากการลืมตาครั้งแรกแรงเกินไป ต่อมไมโบเมียน อาจถูกกดและปล่อยไขมันส่วนเกินลงในน้ำตา ทำให้ค่า BUT ผิดปกติ การหลับตาเบาๆ สามารถป้องกันความคลาดเคลื่อนนี้ได้ นอกจากนี้ การลืมตาอย่างรวดเร็วจะทำให้เกิดภาระที่เหมาะสมบนผิวตา ทำให้สามารถสังเกตพลศาสตร์ของน้ำตาได้อย่างแม่นยำ
ฟิลเตอร์สีน้ำเงินปลอดสารเป็นฟิลเตอร์ที่ปรับปรุงคุณภาพของภาพเมื่อสังเกตภายใต้การย้อมฟลูออเรสซีน ปัจจุบันกล้องจุลทรรศน์ชนิดกรีดหลายรุ่นมีติดตั้งเป็นมาตรฐาน การใช้ฟิลเตอร์นี้ทำให้มองเห็นความหนาและการเคลื่อนที่ของชั้นน้ำตาในสามมิติได้ง่ายขึ้น และสามารถสังเกตสภาวะการแตกของชั้นน้ำตาได้ชัดเจนยิ่งขึ้น ความแม่นยำในการระบุรูปแบบการแตกดีขึ้น และความแม่นยำของการจำแนกประเภทย่อย (TFOD) เพิ่มขึ้น
Q
ทำไมปริมาณฟลูออเรสซีนจึงสำคัญ?
A
หากสารละลายฟลูออเรสซีน มากเกินไป ปริมาณน้ำตาระหว่างการวัดจะเพิ่มขึ้น ส่งผลให้วัด BUT ในสภาวะที่มีน้ำตามากกว่าปกติ ดังนั้นจะได้ค่า BUT ที่ยาวกว่าความเป็นจริง ซึ่งอาจนำไปสู่การพลาดการวินิจฉัยโรคตาแห้ง การแตะปลายแถบทดสอบเบาๆ ที่วงเดือนน้ำตาเป็นปริมาณการย้อมขั้นต่ำที่จำเป็นสำหรับการวัด BUT ที่แม่นยำ
ค่าตัดสินสำหรับการวินิจฉัยโรคตาแห้ง มีดังนี้:
การประเมิน เกณฑ์ ความหมาย ปกติ 6 วินาทีขึ้นไป ความคงตัวของน้ำตาถูกรักษาไว้ ผิดปกติ 5 วินาทีหรือน้อยกว่า เข้าเกณฑ์การวินิจฉัยโรคตาแห้ง เส้นเขตแดน 6 วินาที จำเป็นต้องประเมินร่วมกับอาการ主观
ตามเกณฑ์การวินิจฉัยโรคตาแห้ง ปี 2016 การวินิจฉัยโรคตาแห้ง ที่แน่นอนจะทำได้เมื่อตรงตามเงื่อนไขสองข้อต่อไปนี้1) .
อาการ主观 เช่น รู้สึกไม่สบายตาหรือความผิดปกติทางการมองเห็น
ระยะเวลาการแตกตัวของฟิล์มน้ำตา (BUT ) 5 วินาทีหรือน้อยกว่า
ในเวอร์ชันปี 2006 จำเป็นต้องมีความผิดปกติเชิงปริมาณของน้ำตา (การทดสอบ Schirmer I 5 มม. หรือน้อยกว่า หรือ BUT 5 วินาทีหรือน้อยกว่า) และความเสียหายของเยื่อบุผิวกระจกตา และเยื่อบุตา ในเวอร์ชันปี 2016 การมีอยู่ของความเสียหายของเยื่อบุผิวไม่จำเป็นอีกต่อไปสำหรับการวินิจฉัย และเน้นที่ “ความเสถียรของฟิล์มน้ำตาที่ลดลง”1) การแก้ไขนี้ทำให้สามารถวินิจฉัยโรคตาแห้ง ชนิด BUT สั้น ซึ่ง BUT สั้นแต่ความเสียหายของเยื่อบุผิวมีน้อย
โรคตาแห้ง ชนิด BUT สั้นมักดื้อต่อการรักษาด้วยน้ำตาเทียม ทั่วไปหรือยาหยอดกรดไฮยาลูโรนิก แต่มีรายงานว่าดีขึ้นด้วยโซเดียมไดฟอสเฟต (Diquas®) หรือรีบามิไพด์ (Mucosta®)1) .
โดยการแยกแยะรูปแบบการแตกตัวภายใต้การย้อมฟลูออเรสซีน สามารถระบุได้ว่าชั้นใดของผิวตา (ชั้นไขมัน ชั้นน้ำ ชั้นเมือก) มีความผิดปกติ และจำแนกชนิดย่อยของโรคตาแห้ง ได้ วิธีการวินิจฉัยนี้เรียกว่าการวินิจฉัยแบบจำเพาะชั้นผิวตา (tear film oriented diagnosis: TFOD)1) TFOD ช่วยให้สามารถจำแนกชนิดย่อย (การขาดน้ำตา การลดการเปียก การระเหยเพิ่มขึ้น) ซึ่งไม่ได้ระบุไว้อย่างชัดเจนในเกณฑ์การวินิจฉัยโรคตาแห้ง ปี 2016 และช่วยให้สามารถเลือกการรักษาแบบจำเพาะชั้น (TFOT)1) .
ด้านล่างนี้คือรูปแบบการแตกตัว 6 แบบและชนิดย่อยที่สอดคล้องกันและการรักษาทางเลือกแรก
รูปแบบ ลักษณะ ชนิดย่อย การรักษาทางเลือกแรก การแตกเป็นบริเวณกว้าง การแตกเป็นบริเวณกว้างทันทีหลังจากลืมตา ปริมาณน้ำตาน้อยมาก ภาวะน้ำตาน้อย การใส่จุดอุดท่อน้ำตา การแตกเป็นเส้น การแตกเป็นเส้นแนวตั้งบริเวณกระจกตา ส่วนล่างหลังจากลืมตา ภาวะน้ำตาน้อย ยาหยอดตาไดควาโฟซอลโซเดียม 3% การแตกเป็นจุด การแตกเป็นจุดกลมทันทีหลังจากลืมตา ความสามารถในการเปียกกระจกตา ลดลง ภาวะความสามารถในการเปียกลดลง ไดควาโฟซอลโซเดียม 3%, รีบามิไพด์ 2% การแตกเป็นรอยบุ๋ม การแตกเป็นเส้นแนวนอนขณะที่ชั้นน้ำมันแผ่กระจาย (เกิดรอยบุ๋ม) ภาวะความสามารถในการเปียกลดลง ไดควาโฟซอลโซเดียม 3%, รีบามิไพด์ 2% การขยายตัวอย่างรวดเร็ว เส้นแตกเล็กที่ขยายตัวอย่างรวดเร็ว ชนิดขาดน้ำ 3% ไดควาโฟซอลโซเดียม, 2% รีบามิไพด์ การแตกแบบสุ่ม การแตกแบบสุ่มที่เกิดขึ้นหลังจากการสร้างชั้นน้ำตาเสร็จสมบูรณ์ ชนิดระเหยเพิ่มขึ้น 3% ไดควาโฟซอลโซเดียม, การรักษา MGD
ชนิดน้ำตาลดลง (area break/line break)
Area break : พบเมื่อปริมาณน้ำตาลดลงอย่างมาก เกิดการแตกเป็นบริเวณกว้างทันทีหลังจากลืมตา ไม่มีการเคลื่อนที่ขึ้นของฟลูออเรสซีน หรือจำกัดอยู่ด้านล่าง เนื่องจากสาเหตุหลักคือการขาดน้ำตา การอุดรูเปิดต่อมน้ำตาจึงเป็นทางเลือกแรก
Line break : เกิดการแตกเป็นเส้นแนวตั้งที่กระจกตา ส่วนล่างระหว่างที่ชั้นน้ำมันขยายขึ้นด้านบน การขาดน้ำตาและความเสียหายของเยื่อบุผิวมีระดับเล็กน้อยถึงปานกลาง ไดควาโฟซอลโซเดียมมีประสิทธิภาพ
ชนิดขาดน้ำ (spot break/dimple break/rapid expansion break)
Spot break : เกิดจากความสามารถในการเปียกของกระจกตา ลดลง ในขั้นแรกของการสร้างชั้นน้ำตา เมื่อความชื้นถูกทาลงบนผิวกระจกตา น้ำจะถูกผลักออกและเกิดการแตกเป็นวงกลมทันทีหลังจากลืมตา ไม่มีหรือมีความเสียหายของเยื่อบุผิวเล็กน้อย
Dimple break/Rapid expansion break : เกิดขึ้นระหว่างการขยายตัวของชั้นน้ำมัน การแตกเป็นเส้นถึงไม่สม่ำเสมอใกล้ศูนย์กลางกระจกตา ไดควาโฟซอลโซเดียมและรีบามิไพด์ ซึ่งออกฤทธิ์ต่อการทำงานของเมือกเมมเบรน เป็นทางเลือกแรก
ชนิดระเหยเพิ่มขึ้น (random break)
random break : เกิดขึ้นหลังจากสร้างชั้นน้ำตา (ระยะที่ 1 และ 2) เสร็จสมบูรณ์และยังคงลืมตาไว้ ตำแหน่งที่เกิดการแตกตัวมีความสามารถในการเกิดซ้ำต่ำ (สุ่ม) สาเหตุเกิดจากการระเหยของน้ำในชั้นน้ำเพิ่มขึ้น ซึ่งบ่งชี้ถึงความผิดปกติของชั้นน้ำมันหรือเมือกที่หลั่งออกมา
เนื่องจากอาจเกิดขึ้นได้ในสภาวะปกติ จึงจำเป็นต้องประเมินร่วมกับอาการและอาการแสดงอื่นๆ อย่างครอบคลุม แนะนำให้ใช้ยาหยอดตาโซเดียมไดโคลฟีแนคร่วมกับการรักษา MGD (ประคบอุ่น ทำความสะอาดเปลือกตา)
Q
การดูรูปแบบการแตกตัวสามารถบอกอะไรได้บ้าง?
A
การสังเกตรูปแบบการแตกตัวสามารถจำแนกชนิดย่อยของตาแห้ง (ชนิดขาดน้ำตา ชนิดการทำให้เปียกลดลง ชนิดการระเหยเพิ่มขึ้น) ได้ เนื่องจากส่วนประกอบที่ขาดบนผิวตา (ชั้นน้ำ ชั้นเมือก ชั้นน้ำมัน) แตกต่างกันไปตามแต่ละชนิดย่อย การเลือกการรักษาที่เสริมส่วนประกอบเหล่านั้น (TFOT) จะทำให้สามารถรักษาให้สอดคล้องกับพยาธิสภาพได้มากขึ้น หากเป็น area/line break การอุดรูเปิดต่อมน้ำตาคือทางเลือกแรก หากเป็น spot/dimple/rapid expansion โซเดียมไดโคลฟีแนคและรีบามิไพด์คือทางเลือกแรก หากเป็น random break การรักษา MGD คือทางเลือกแรก
แนวคิดในการรักษาตาแห้ง โดยการเสริมส่วนประกอบที่ขาดบนผิวตาซึ่งทำให้ความคงตัวของชั้นน้ำตาลดลง เพื่อเพิ่มความคงตัวของชั้นน้ำตา เรียกว่า การรักษาแบบมุ่งเป้าที่ชั้นน้ำตา (tear film oriented therapy: TFOT)1)
รูปแบบการแตกตัว ชนิดย่อย การรักษาหลัก กลไกการออกฤทธิ์ area break ชนิดขาดน้ำตา การใส่ปลั๊กอุดรูเปิดต่อมน้ำตา ยับยั้งการระบายน้ำตาและรักษาปริมาณน้ำตา line break ชนิดขาดน้ำตา ยาหยอดตาโซเดียมไดโคลฟีแนค 3% วันละ 6 ครั้ง กระตุ้นการหลั่งน้ำและเมือกที่หลั่งออกมา (MUC5AC) การแตกแบบจุด ชนิดการเปียกลดลง ไดควาโฟซอลโซเดียม 3%, รีบามิไพด์ 2% วันละ 4 ครั้ง เพิ่มการแสดงออกของมิวซินชนิดเยื่อหุ้ม (MUC1, MUC4, MUC16) การแตกแบบบุ๋ม ชนิดการเปียกลดลง ไดควาโฟซอลโซเดียม 3%, รีบามิไพด์ 2% วันละ 4 ครั้ง ปรับปรุงความสามารถในการเปียกโดยเพิ่มการผลิตมิวซิน การขยายตัวอย่างรวดเร็ว ชนิดการเปียกลดลง ไดควาโฟซอลโซเดียม 3%, รีบามิไพด์ 2% วันละ 4 ครั้ง ปรับปรุงความสามารถในการเปียกโดยเพิ่มการผลิตมิวซิน การแตกแบบสุ่ม ชนิดการระเหยเพิ่มขึ้น การรักษา MGD (ประคบอุ่นและทำความสะอาดเปลือกตา) + ไดควาโฟซอลโซเดียม ทำให้ชั้นน้ำมันคงตัวและเพิ่มมิวซินชนิดหลั่ง
ลักษณะของยาหลัก
ยาหยอดตาโซเดียมไดควาโฟซอล 3% (Diquas®) ใช้วันละ 6 ครั้ง มีฤทธิ์หลายด้าน ได้แก่ กระตุ้นการหลั่งน้ำจากเซลล์เยื่อบุตา ส่วน conjunctiva กระตุ้นการหลั่ง mucin ชนิด secretory (MUC5AC) และเพิ่มการแสดงออกของ mucin ชนิด membrane (MUC1, MUC4, MUC16)1) แนวทางการรักษาภาวะตาแห้ง ระบุว่ายาหยอดตาโซเดียมไดควาโฟซอลช่วยปรับปรุงความคงตัวของน้ำตา ความผิดปกติของเยื่อบุกระจกตา และเยื่อบุตา และอาการทาง subjective1)
ยาหยอดตาชนิดแขวนตะกอนรีบามิไพด์ 2% (Mucosta®) ใช้วันละ 4 ครั้ง มีฤทธิ์เพิ่มการหลั่ง mucin ชนิด secretory โดยการเพิ่มจำนวนเซลล์ก๊อบเล็ตของเยื่อบุตา และเพิ่มการแสดงออกของ mucin ชนิด membrane1) แนวทางระบุว่าช่วยปรับปรุงความผิดปกติของเยื่อบุกระจกตา และเยื่อบุตา และอาการทาง subjective1)
Punctal plug ช่วยปรับปรุงความคงตัวของน้ำตา ความผิดปกติของเยื่อบุกระจกตา และเยื่อบุตา และอาการทาง subjective อย่างมีนัยสำคัญ1) ในชนิดที่ขาดน้ำตาอย่าง area break punctal plug เป็นทางเลือกแรก
ยาหยอดตาโซเดียมไฮยาลูโรเนต 0.1% ช่วยปรับปรุงความผิดปกติของเยื่อบุกระจกตา และเยื่อบุตา และอาการทาง subjective1) และน้ำตาเทียม มีประโยชน์ในการปรับปรุงอาการทาง subjective1) ทั้งสองชนิดสามารถใช้เป็นสารทดแทนน้ำตาในกลุ่มย่อยต่างๆ ได้อย่างกว้างขวาง
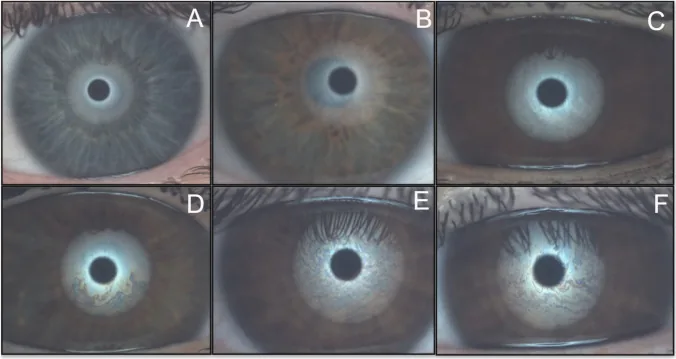
การจำแนกรูปแบบการแทรกสอดของชั้นไขมันน้ำตาโดยเครื่องวิเคราะห์พื้นผิวตา (OSA) (A-F: จากชั้นบางไปหนา) Silva-Viguera MC, et al. Tear film layers and meibomian gland assessment in patients with type 1 diabetes mellitus using a noninvasive ocular surface analyzer. Graefes Arch Clin Exp Ophthalmol. 2023;261(5):1483-1492. Figure 2. PM
CI D: PMC10148784. License: CC BY 4.0.
รูปแบบการแทรกสอดของชั้นไขมันน้ำตา 6 ระดับที่ถ่ายด้วยเครื่องวิเคราะห์พื้นผิวตา (OSA) (A: <15 nm ถึง F: 80-120 nm) แสดงการประเมินเชิงปริมาณของความหนาชั้นไขมันตามการจำแนกของ Guillon สอดคล้องกับเวลาแตกตัวของฟิล์มน้ำตาแบบไม่รุกราน (NIBUT ) และภาพการแทรกสอดของชั้นไขมันน้ำตาที่กล่าวถึงในหัวข้อ “6. หลักการวัดและการตรวจที่เกี่ยวข้อง”
ฟิล์มน้ำตาประกอบด้วยสามชั้น: ชั้นไขมัน ชั้นน้ำ และชั้นเมือก ชั้นไขมันประกอบด้วยไขมันที่หลั่งจากต่อมไมโบม ช่วยยับยั้งการระเหยของน้ำตา ชั้นน้ำประกอบด้วยส่วนประกอบที่เป็นน้ำซึ่งหลั่งจากต่อมน้ำตาหลักและต่อมน้ำตารอง ส่วนชั้นเมือกประกอบด้วย mucin ชนิด secretory ที่หลั่งจากเซลล์ก๊อบเล็ต และ mucin ชนิด membrane ของเยื่อบุกระจกตา ทำหน้าที่ทำให้พื้นผิวกระจกตา เปียก
BUT สะท้อนระยะเวลาคงตัวตั้งแต่ฟิล์มน้ำตาก่อตัวหลังกระพริบตาจนกระทั่งแตกตัว ความผิดปกติใดๆ ในชั้นไขมัน ชั้นน้ำ หรือชั้นเมือกจะลดความคงตัวของฟิล์มน้ำตาและทำให้ BUT สั้นลง ตามหลักการนี้ สามารถระบุชั้นที่บกพร่องได้โดยการสังเกตรูปแบบการแตกตัว
กลไกหลักสองประการของภาวะตาแห้ง คือ “การลดลงของความคงตัวของฟิล์มน้ำตาขณะลืมตา” และ “การเพิ่มขึ้นของแรงเสียดทานขณะกระพริบตา”1) BUT เป็นตัวบ่งชี้ที่วัดเชิงปริมาณของ “การลดลงของความคงตัวของฟิล์มน้ำตา” จากสองกลไกนี้ และค่อนข้างไว
เวลาแตกตัวของชั้นน้ำตาแบบไม่รุกล้ำ (NIBUT ) เป็นวิธีการวัดทางเลือกที่ไม่ใช้ฟลูออเรสซีน การตรวจจับการบิดเบือนของภาพฉายจากเครื่องวัดความโค้งกระจกตา หรือเครื่องถ่ายภาพวิดีโอกระจกตา (เช่น Keratograph 5M) ใช้เพื่อระบุการแตกตัวของชั้นน้ำตา สามารถวัดได้โดยไม่ส่งผลต่อปริมาณน้ำตาจากการหยดฟลูออเรสซีน และเหมาะสำหรับการประเมินความเสถียรของน้ำตาในสภาพธรรมชาติ
ใน TFOS DEWS III NIBUT ถือเป็นตัวบ่งชี้ที่ควรใช้เสริมกับฟลูออเรสซีน BUT และมีประโยชน์เป็นตัวช่วยในการวินิจฉัย 2) การใช้ทั้งฟลูออเรสซีน BUT และ NIBUT ช่วยเพิ่มความแม่นยำในการประเมินน้ำตา
รายการเปรียบเทียบ ฟลูออเรสซีน BUT NIBUT การรุกล้ำ มีการหยดยา (ย้อมสีเล็กน้อย) ไม่รุกล้ำ ขั้นตอน กล้องจุลทรรศน์หลอดกรีด อุปกรณ์เฉพาะ (เช่น เครื่องวัดความโค้งกระจกตา ) การสังเกตรูปแบบ เป็นไปได้ (TFOD) ขึ้นอยู่กับรุ่น ความแพร่หลาย ใช้ทั่วไป กำลังขยายตัว มาตรฐานสากล BUT ≤5 วินาที (ญี่ปุ่น)BUT <10 วินาที (DEWS II)NIBUT <10 วินาที
การทดสอบ Schirmer I เป็นการทดสอบเพื่อประเมินการหลั่งน้ำตา และเมื่อใช้ร่วมกับ BUT จะช่วยแยกความแตกต่างระหว่างชนิดที่ขาดน้ำตาและชนิดที่ BUT สั้นลง ในเกณฑ์การวินิจฉัยปี 2016 ค่า Schirmer ถูกแยกออกจากเกณฑ์การวินิจฉัย แต่ยังคงมีประโยชน์เป็นตัวบ่งชี้อ้างอิงสำหรับการประเมินพยาธิสรีรวิทยา
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
ระบบวัด NIBUT อัตโนมัติ : ความแม่นยำของการวิเคราะห์ NIBUT อัตโนมัติโดยใช้เครื่องวัดความโค้งกระจกตา แบบวิดีโอกำลังได้รับการปรับปรุง การศึกษาขนาดใหญ่เกี่ยวกับความสัมพันธ์กับ BUT ด้วยฟลูออเรสซีน ยังคงดำเนินต่อไป2) และในอนาคต การวัด BUT แบบไม่รุกล้ำอาจกลายเป็นมาตรฐานการวัดปริมาณรูปแบบการแตกอย่างเป็นกลาง : การจำแนกรูปแบบตาม TFOD ในปัจจุบันขึ้นอยู่กับการตัดสินของผู้สังเกต การพัฒนาระบบจำแนกรูปแบบที่เป็นกลางและเชิงปริมาณโดยใช้การวิเคราะห์ AI และการวิเคราะห์วิดีโอกำลังดำเนินการอยู่การพัฒนาวิธีการประเมิน “การเสียดสีที่เพิ่มขึ้น” : กลไกสองอย่างเกี่ยวข้องกับตาแห้ง : “ความเสถียรของฟิล์มน้ำตาลดลง” และ “การเสียดสีที่เพิ่มขึ้นระหว่างการกระพริบตา”1) แต่ยังไม่มีการกำหนดวิธีการประเมินเชิงปริมาณสำหรับการเสียดสีที่เพิ่มขึ้น การวิจัยเพื่อหาปริมาณการเสียดสีของผิวตากำลังดำเนินการทั้งในและต่างประเทศ และคาดว่าจะกลายเป็นตัวบ่งชี้การวินิจฉัยใหม่การอธิบายพยาธิสรีรวิทยาของตาแห้ง ชนิด BUT สั้น : การวิจัยเกี่ยวกับความสัมพันธ์ระหว่างความผิดปกติของเมือกเมมเบรนและความเสถียรของฟิล์มน้ำตาที่ลดลง และความสัมพันธ์ระหว่างการเปลี่ยนแปลงความรู้สึกของกระจกตา (ความรู้สึกไวเกินหรือชา) และชนิดย่อยของตาแห้ง กำลังดำเนินการอยู่1) การประเมิน BUT ในสภาพแวดล้อมที่มีความชื้นต่ำและอุปกรณ์ VDT : งานวิจัยเกี่ยวกับความสัมพันธ์ระหว่างการกระพริบตาที่ลดลงและ BUT ที่สั้นลงในผู้ใช้อุปกรณ์ดิจิทัลกำลังสะสมมากขึ้น2) และกำลังมีการพิจารณาปรับปรุงเกณฑ์การวินิจฉัยโดยคำนึงถึงปัจจัยด้านสิ่งแวดล้อม
島﨑潤, 横井則彦, 渡辺仁, 他; ドライアイ研究会. ドライアイ診療ガイドライン. 日眼会誌. 2019;123(5):489-592.
Jones L, Downie LE, Korb D, et al. TFOS DEWS III Management and Therapy of Dry Eye Disease. Ocul Surf. 2025.