
Tầm soát Mắt cho Bệnh nhân Đái tháo đường (Hướng dẫn Tầm soát Mắt Đái tháo đường)
Các điểm chính trong nháy mắt
Phần tiêu đề “Các điểm chính trong nháy mắt”1. Sàng lọc mắt ở bệnh nhân tiểu đường là gì?
Phần tiêu đề “1. Sàng lọc mắt ở bệnh nhân tiểu đường là gì?”Sàng lọc mắt ở bệnh nhân tiểu đường là hệ thống khám mắt định kỳ nhằm phát hiện sớm các biến chứng mắt như bệnh võng mạc tiểu đường, phù hoàng điểm tiểu đường, glôcôm tân mạch, đục thủy tinh thể và liệt cơ ngoài nhãn cầu, để can thiệp điều trị thích hợp.
Bệnh võng mạc tiểu đường là nguyên nhân thứ hai gây mù lòa ở người trưởng thành. Khoảng 30-40% bệnh nhân tiểu đường trên thế giới mắc bệnh võng mạc, và khoảng 10% mắc bệnh võng mạc gây suy giảm thị lực (bệnh võng mạc đe dọa thị lực) 1). Cũng đã được báo cáo rằng khoảng 20% bệnh nhân đã mắc bệnh võng mạc tại thời điểm chẩn đoán tiểu đường 1), do đó việc bắt đầu sàng lọc sớm là rất quan trọng.
Mặt khác, hơn 90% các trường hợp mù lòa có thể phòng ngừa được bằng sàng lọc và can thiệp điều trị thích hợp 2). Bệnh võng mạc ở giai đoạn đầu không có triệu chứng, và khi các triệu chứng chủ quan xuất hiện, tổn thương đã khá tiến triển. Do đó, khám mắt định kỳ là phương tiện duy nhất để phát hiện sớm.
Số lượng bệnh nhân tiểu đường ở Nhật Bản ước tính hơn 10 triệu người, và việc thiết lập hệ thống để tiếp tục khám mắt định kỳ là một thách thức. Các công cụ hợp tác giữa bác sĩ nội khoa và bác sĩ mắt như sổ tay mắt tiểu đường hữu ích trong việc chia sẻ kết quả đáy mắt, ngày khám và nội dung điều trị 3).
Ở bệnh tiểu đường type 2, khuyến cáo nên khám mắt ngay sau khi chẩn đoán. Đã có báo cáo rằng khoảng 20% bệnh nhân đã mắc bệnh võng mạc tại thời điểm chẩn đoán tiểu đường 1), và bệnh võng mạc có thể tiến triển ngay cả khi không có triệu chứng. Ở bệnh tiểu đường type 1, khám mắt bắt đầu sau 5 năm kể từ khi khởi phát hoặc từ tuổi dậy thì 4). Ở cả hai type, khám đáy mắt định kỳ là cần thiết ngay cả khi không có triệu chứng như giảm thị lực.
2. Đối tượng sàng lọc và tần suất khuyến nghị
Phần tiêu đề “2. Đối tượng sàng lọc và tần suất khuyến nghị”Đối tượng và thời điểm bắt đầu
Phần tiêu đề “Đối tượng và thời điểm bắt đầu”Thời điểm bắt đầu sàng lọc khác nhau tùy theo loại và tình trạng bệnh tiểu đường.
- Đái tháo đường type 2: Thực hiện khám mắt lần đầu khi chẩn đoán4)
- Đái tháo đường type 1: Bắt đầu sau 5 năm kể từ khi khởi phát (hoặc dậy thì), sau đó tiếp tục khám đáy mắt hàng năm4)
- Đái tháo đường thai kỳ (GDM): Thực hiện khám đáy mắt trong ba tháng đầu thai kỳ và theo dõi đến 1 năm sau sinh5)
- Phụ nữ mang thai có tiền sử đái tháo đường trước khi mang thai: Thực hiện khám trước khi mang thai hoặc trong ba tháng đầu, và theo dõi mỗi ba tháng5)
Tần suất sàng lọc khuyến nghị (theo giai đoạn)
Phần tiêu đề “Tần suất sàng lọc khuyến nghị (theo giai đoạn)”Tần suất sàng lọc được xác định dựa trên giai đoạn bệnh võng mạc và tình trạng kiểm soát HbA1c.
| Giai đoạn bệnh võng mạc | Tần suất sàng lọc khuyến nghị |
|---|---|
| Không có bệnh võng mạc (kiểm soát tốt với HbA1c < 7,0%) | Mỗi 1-2 năm4) |
| Giai đoạn không tăng sinh nhẹ | Mỗi 6-12 tháng4) |
| Giai đoạn không tăng sinh trung bình | Mỗi 3–6 tháng4) |
| Giai đoạn không tăng sinh nặng (tiền tăng sinh) | Mỗi 1–3 tháng4) |
| Bệnh võng mạc đái tháo đường tăng sinh | Hàng tháng (song song với can thiệp điều trị)4) |
Kiểm soát HbA1c và Tiến triển Bệnh võng mạc
Phần tiêu đề “Kiểm soát HbA1c và Tiến triển Bệnh võng mạc”Kiểm soát HbA1c cũng là một chỉ số quan trọng trong việc xác định tần suất sàng lọc.
Trong nghiên cứu UKPDS (Nghiên cứu Tiến cứu Đái tháo đường Vương quốc Anh), việc giảm HbA1c 1% đã được chứng minh làm giảm 37% nguy cơ biến chứng vi mạch6). Duy trì HbA1c dưới 7,0% giúp giảm đáng kể nguy cơ tiến triển bệnh võng mạc6).
Mặt khác, cải thiện đường huyết nhanh chóng, chẳng hạn như bắt đầu insulin, có thể gây ra tình trạng xấu đi tạm thời của bệnh võng mạc gọi là “xấu đi sớm”7). Hiện tượng này đã được xác nhận trong DCCT (Thử nghiệm Kiểm soát Đái tháo đường và Biến chứng), và cần chú ý đến tình trạng xấu đi ngắn hạn của đáy mắt sau khi bắt đầu insulin7).
Nếu không có bệnh võng mạc và HbA1c tốt (dưới 7,0%), có thể khám mỗi 1–2 năm. Ở giai đoạn không tăng sinh nhẹ, mỗi 6–12 tháng; trung bình, mỗi 3–6 tháng; nặng không tăng sinh, mỗi 1–3 tháng; và ở giai đoạn tăng sinh, cần khám hàng tháng và can thiệp điều trị4). Nếu HbA1c cao hoặc kiểm soát đường huyết không ổn định, nên theo dõi với khoảng thời gian ngắn hơn.
3. Phương pháp khám
Phần tiêu đề “3. Phương pháp khám”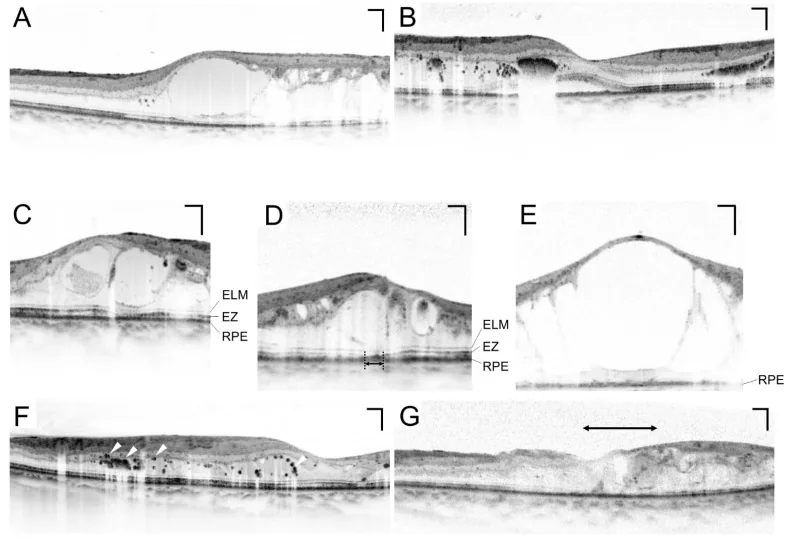
Khám đáy mắt giãn đồng tử
Phần tiêu đề “Khám đáy mắt giãn đồng tử”Khám đáy mắt giãn đồng tử là xét nghiệm trung tâm trong tầm soát nhãn khoa đái tháo đường. Tiêu chuẩn là thực hiện khám đáy mắt sau khi giãn đồng tử bằng thuốc nhỏ tropicamid và phenylephrin (phenylephrin hydroclorid) 4). Chụp ảnh lập thể 7 trường theo ETDRS (Nghiên cứu Điều trị Sớm Bệnh Võng mạc Đái tháo đường) là tiêu chuẩn tham chiếu 8).
Máy ảnh đáy mắt không giãn đồng tử rất tiện lợi và được sử dụng rộng rãi trong tầm soát, với độ nhạy được báo cáo là 80–90% 9). Trong Chương trình Tầm soát Bệnh Võng mạc Đái tháo đường Quốc gia của Vương quốc Anh, một hệ thống dựa trên chụp ảnh đáy mắt kỹ thuật số không giãn đồng tử đang được vận hành 9).
OCT (Chụp cắt lớp quang học)
Phần tiêu đề “OCT (Chụp cắt lớp quang học)”OCT là xét nghiệm thiết yếu để đánh giá định lượng phù hoàng điểm. Độ dày võng mạc trung tâm (CRT) có thể được đo không xâm lấn và lặp lại, rất cần thiết để theo dõi hiệu quả điều trị 10). CRT > 300 μm là một trong những tiêu chí để bắt đầu điều trị phù hoàng điểm đái tháo đường (DME) 10).
Chụp mạch huỳnh quang (FA)
Phần tiêu đề “Chụp mạch huỳnh quang (FA)”Đây là xét nghiệm tiêm tĩnh mạch natri fluorescein để hiển thị mạch máu võng mạc, được sử dụng để phát hiện vùng không tưới máu và đánh giá tân mạch 8). Được sử dụng để xác định chỉ định quang đông, hữu ích cho đánh giá chính xác phân loại ETDRS 8).
Chụp mạch OCT (OCTA)
Phần tiêu đề “Chụp mạch OCT (OCTA)”Là xét nghiệm không xâm lấn có thể hiển thị mạch máu võng mạc ba chiều mà không cần dùng chất tương phản 11). Có thể thực hiện lặp lại như một thay thế cho chụp mạch huỳnh quang, được ứng dụng để đánh giá vùng không tưới máu và mạng lưới mao mạch hoàng điểm 11).
Tầm soát đáy mắt bằng AI
Phần tiêu đề “Tầm soát đáy mắt bằng AI”Phân tích tự động đáy mắt bằng học sâu đang nhanh chóng chuyển sang giai đoạn thực tế. Trong nghiên cứu thuần tập đa chủng tộc của Ting và cộng sự (2017), độ nhạy 87–97% đã được báo cáo cho phát hiện tự động bệnh võng mạc đái tháo đường, nghi ngờ glôcôm và AMD 12). Các thiết bị AI được FDA Hoa Kỳ phê duyệt (như IDx-DR) cũng đã được đưa vào thực tế, và việc sử dụng chúng trong tầm soát tại nội khoa và chăm sóc ban đầu đang tiến triển 12).
| Phương pháp xét nghiệm | Chỉ định chính | Đặc điểm |
|---|---|---|
| Khám đáy mắt giãn đồng tử (7 trường lập thể) | Tiêu chuẩn tham chiếu để đánh giá giai đoạn | Độ chính xác cao, cần giãn đồng tử xâm lấn 8) |
| Máy ảnh đáy mắt không giãn đồng tử | Sàng lọc ban đầu | Độ nhạy 80-90%, tiện lợi cao9) |
| OCT | Định lượng phù hoàng điểm và theo dõi điều trị | Không xâm lấn, định lượng CRT10) |
| Chụp mạch huỳnh quang (FA) | Đánh giá vùng không tưới máu và tân mạch | Xâm lấn, sử dụng chất cản quang8) |
| OCTA | Đánh giá mạch máu không xâm lấn | Có thể lặp lại, không cần chất cản quang11) |
| Sàng lọc đáy mắt bằng AI | Tự động hóa sàng lọc ban đầu | Độ nhạy 87-97%, không cần bác sĩ chuyên khoa mắt12) |
Sàng lọc đáy mắt bằng AI sử dụng học sâu đã được báo cáo có độ chính xác cao 87-97% và đã đi vào giai đoạn thực tế 12). Có các thiết bị AI được FDA phê duyệt và dự kiến sẽ được sử dụng ở những khu vực thiếu bác sĩ chuyên khoa mắt. Tuy nhiên, sàng lọc AI chỉ là sàng lọc ban đầu; nếu phát hiện bất thường, cần được bác sĩ chuyên khoa mắt khám chi tiết.
4. Phân loại bệnh võng mạc tiểu đường
Phần tiêu đề “4. Phân loại bệnh võng mạc tiểu đường”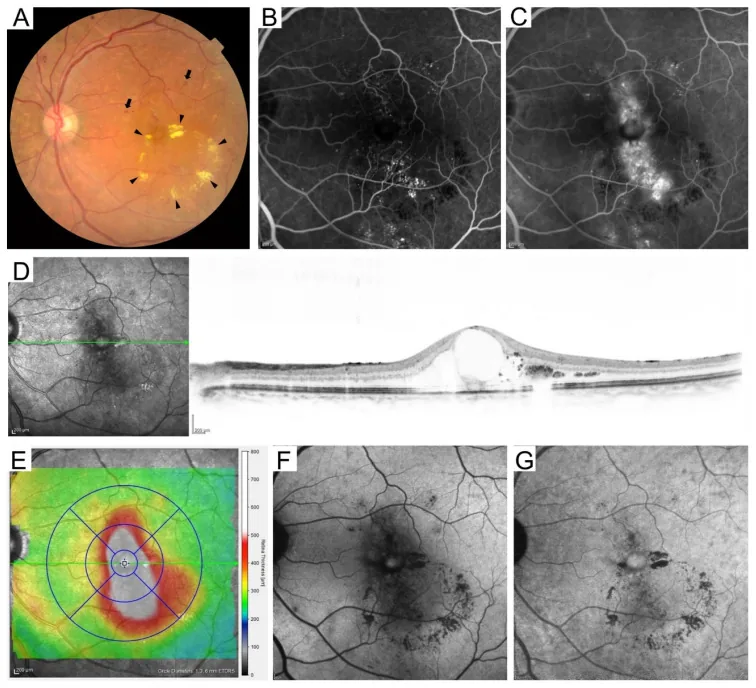
Phân loại quốc tế (dựa trên ETDRS)
Phần tiêu đề “Phân loại quốc tế (dựa trên ETDRS)”Phân loại quốc tế bệnh võng mạc tiểu đường bao gồm 5 giai đoạn dựa trên tiêu chí ETDRS 8).
| Giai đoạn | Dấu hiệu chính | Hướng dẫn quản lý |
|---|---|---|
| Không có bệnh võng mạc | Không có bất thường | Sàng lọc mỗi 1-2 năm 4) |
| NPDR nhẹ | Chỉ có vi phình mạch | Theo dõi mỗi 6-12 tháng 4) |
| Bệnh võng mạc tiểu đường không tăng sinh mức độ trung bình | Xuất tiết mềm, xuất huyết võng mạc, xuất tiết cứng | Theo dõi mỗi 3–6 tháng4) |
| Bệnh võng mạc tiểu đường không tăng sinh nặng (quy tắc 4-2-1) | Xuất huyết võng mạc ở 4 góc phần tư, giãn tĩnh mạch dạng chuỗi hạt ở 2 góc phần tư, IRMA ở 1 góc phần tư8) | Cân nhắc PRP sớm, theo dõi mỗi 1–3 tháng4) |
| Bệnh võng mạc tiểu đường tăng sinh (PDR) | NVD, NVE, xuất huyết dịch kính, bong võng mạc co kéo8) | PRP, kháng VEGF, phẫu thuật. Theo dõi hàng tháng4) |
- Quy tắc 4-2-1 trong bệnh võng mạc tiểu đường không tăng sinh nặng chỉ giai đoạn đáp ứng một trong các tiêu chí: xuất huyết võng mạc ở 4 góc phần tư, giãn tĩnh mạch dạng chuỗi hạt ở 2 góc phần tư, hoặc IRMA (bất thường vi mạch nội võng mạc) ở 1 góc phần tư8).
- Trong bệnh võng mạc tiểu đường tăng sinh (PDR), xuất hiện tân mạch đĩa thị (NVD) hoặc tân mạch võng mạc (NVE), có thể tiến triển thành xuất huyết dịch kính và bong võng mạc co kéo8).
Phù hoàng điểm tiểu đường (DME)
Phần tiêu đề “Phù hoàng điểm tiểu đường (DME)”Phù hoàng điểm tiểu đường (DME) là tình trạng có thể xảy ra ở bất kỳ giai đoạn nào của bệnh võng mạc và là nguyên nhân phổ biến nhất gây giảm thị lực ở bệnh nhân tiểu đường10).
- CSME (phù hoàng điểm có ý nghĩa lâm sàng) liên quan đến hố trung tâm là chỉ định điều trị10)
- Trên OCT, CRT > 300 μm là một trong các tiêu chí để bắt đầu điều trị10)
- Hướng dẫn của Hiệp hội Chuyên gia Võng mạc Châu Âu (EURETINA) khuyến cáo liệu pháp kháng VEGF là lựa chọn đầu tiên 10)
Các biến chứng mắt khác
Phần tiêu đề “Các biến chứng mắt khác”- Glôcôm tân mạch: Là biến chứng của PDR, các mạch máu mới hình thành ở mống mắt và góc tiền phòng, gây glôcôm thứ phát
- Đục thủy tinh thể do đái tháo đường: Có hai dạng: đục thủy tinh thể do đái tháo đường thực sự (tiến triển nhanh ở người trẻ) và đục thủy tinh thể do lão hóa tăng tốc
- Liệt cơ ngoài nhãn cầu: Có thể xuất hiện song thị khởi phát cấp tính do liệt dây thần kinh sọ III hoặc VI
5. Kế hoạch điều trị (Từ sàng lọc đến phối hợp điều trị)
Phần tiêu đề “5. Kế hoạch điều trị (Từ sàng lọc đến phối hợp điều trị)”Nguyên tắc cơ bản của quản lý nội khoa
Phần tiêu đề “Nguyên tắc cơ bản của quản lý nội khoa”Quản lý nội khoa đường huyết, huyết áp và lipid là nền tảng để ức chế sự tiến triển của bệnh võng mạc đái tháo đường. Các mục tiêu như sau 6).
- HbA1c: <7,0%
- Huyết áp: <130/80 mmHg
- LDL-C: <120 mg/dL
Trong UKPDS, nhóm kiểm soát đường huyết tích cực cho thấy giảm 37% nguy cơ biến chứng vi mạch so với nhóm thông thường, và giảm 1% HbA1c có liên quan đến giảm đáng kể nguy cơ biến chứng 6).
Quang đông laser (Quang đông võng mạc toàn bộ: PRP)
Phần tiêu đề “Quang đông laser (Quang đông võng mạc toàn bộ: PRP)”Quang đông võng mạc toàn bộ (PRP) được thực hiện cho NPDR nặng đến PDR 8). Bằng cách đốt võng mạc thiếu máu cục bộ, sản xuất VEGF bị ức chế, dẫn đến thoái triển và ngăn ngừa tân mạch. Đây là liệu pháp đã được thiết lập trong ETDRS và là tiêu chuẩn để ngăn ngừa mù lòa ở PDR nguy cơ cao 8).
Liệu pháp kháng VEGF
Phần tiêu đề “Liệu pháp kháng VEGF”Điều trị đầu tay cho phù hoàng điểm do đái tháo đường (DME) là tiêm nội nhãn kháng VEGF. Các thuốc có sẵn như sau 10).
- Ranibizumab (Lucentis): 0,5 mg/0,05 mL tiêm nội nhãn
- Aflibercept (Eylea): 2 mg/0,05 mL tiêm nội nhãn
- Faricimab (Vabysmo): 6 mg/0,05 mL tiêm nội nhãn (kháng thể đặc hiệu kép Ang-2/VEGF-A)
Phẫu thuật dịch kính
Phần tiêu đề “Phẫu thuật dịch kính”Phẫu thuật dịch kính được thực hiện cho xuất huyết dịch kính không tự tiêu và bong võng mạc do co kéo 8). Trong những năm gần đây, phẫu thuật dịch kính đường rạch nhỏ (25-27 gauge) đã trở nên phổ biến, giảm xâm lấn phẫu thuật.
Dùng steroid tại chỗ
Phần tiêu đề “Dùng steroid tại chỗ”Tiêm nội nhãn triamcinolone acetonide (TA) 4 mg/0,1 mL được sử dụng như liệu pháp bổ trợ cho DME 10). Được xem xét ở những trường hợp đáp ứng không đầy đủ với liệu pháp kháng VEGF và ở mắt thể thủy tinh nhân tạo (sau phẫu thuật đục thủy tinh thể).
Fenofibrate
Phần tiêu đề “Fenofibrate”Trong thử nghiệm FIELD (2007) và thử nghiệm ACCORD Eye, nhóm dùng fenofibrate cho thấy ức chế tiến triển bệnh võng mạc đái tháo đường và giảm nhu cầu quang đông 13). Ngoài tác dụng hạ lipid, hoạt hóa PPARα được cho là có liên quan đến tác dụng chống viêm và chống tạo mạch 13).
Phát hiện sớm có thể ngăn ngừa hơn 90% các trường hợp mù lòa2). Phương pháp điều trị tùy thuộc vào giai đoạn bệnh và loại biến chứng; ở giai đoạn nhẹ đến trung bình, quản lý nội khoa đường huyết, huyết áp và lipid là chủ yếu. Ở giai đoạn tiền tăng sinh nặng đến tăng sinh, thực hiện quang đông laser (PRP), và đối với phù hoàng điểm do tiểu đường, tiêm nội nhãn kháng VEGF (ranibizumab, aflibercept, faricimab) là lựa chọn đầu tay. Đối với xuất huyết dịch kính không tự tiêu hoặc bong võng mạc co kéo, phẫu thuật cắt dịch kính được chỉ định.
6. Sinh lý bệnh và Cơ sở khoa học của Tầm soát
Phần tiêu đề “6. Sinh lý bệnh và Cơ sở khoa học của Tầm soát”Bệnh vi mạch võng mạc do tăng đường huyết
Phần tiêu đề “Bệnh vi mạch võng mạc do tăng đường huyết”Một số con đường chuyển hóa do tăng đường huyết gây ra có liên quan đến sự phát triển của bệnh võng mạc tiểu đường14).
- Tăng hoạt động con đường polyol: Tăng chuyển đổi glucose thành sorbitol bởi aldose reductase, dẫn đến tăng áp lực thẩm thấu nội bào và stress oxy hóa
- Tích tụ AGE (sản phẩm cuối của glycation nâng cao): Tích tụ trong màng đáy mạch máu và chất nền ngoại bào làm suy giảm chức năng mạch máu
- Hoạt hóa PKC (protein kinase C): Thúc đẩy sản xuất VEGF liên quan đến tăng tính thấm mạch máu và hình thành mạch máu mới
- Tăng stress oxy hóa: Sản xuất quá mức các loại oxy phản ứng (ROS) làm suy giảm chức năng tế bào nội mô
Từ mất tế bào quanh mạch đến mạch máu mới
Phần tiêu đề “Từ mất tế bào quanh mạch đến mạch máu mới”Mất chọn lọc các tế bào quanh mạch (tế bào nâng đỡ thành mạch) trong mao mạch võng mạc là thay đổi sớm nhất trong bệnh võng mạc tiểu đường14). Mất tế bào quanh mạch làm thành mao mạch yếu đi, dẫn đến hình thành vi phình mạch. Tăng tính thấm mạch máu gây phù hoàng điểm, và không tưới máu mao mạch (vùng không tưới máu) gây thiếu máu cục bộ võng mạc14).
Tăng sản xuất VEGF từ võng mạc thiếu máu là động lực chính cho sự hình thành mạch máu mới, dẫn đến NVD và NVE. VEGF nội nhãn cũng tham gia vào cơ chế bệnh sinh của xuất huyết dịch kính và bong võng mạc co kéo14).
Hiệu quả chi phí của tầm soát
Phần tiêu đề “Hiệu quả chi phí của tầm soát”Hiệu quả chi phí của các chương trình tầm soát bệnh võng mạc tiểu đường được hỗ trợ bởi nhiều phân tích kinh tế. Trong một tổng quan hệ thống của Jones và cộng sự (2010), điều trị sớm thông qua tầm soát cho thấy chi phí thấp hơn đáng kể so với chi phí quản lý mù lòa sau khi xảy ra, do đó có hiệu quả chi phí15).
DCCT và UKPDS đã thiết lập một cách khoa học tầm quan trọng của kiểm soát đường huyết. Trong DCCT, liệu pháp insulin tăng cường ở bệnh tiểu đường loại 1 làm giảm nguy cơ mới mắc bệnh võng mạc 76% và nguy cơ tiến triển 54%6). Trong UKPDS, kiểm soát đường huyết tăng cường ở bệnh tiểu đường loại 2 cho thấy giảm 37% nguy cơ biến chứng vi mạch6).
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”Triển khai xã hội sàng lọc tự động bằng AI
Phần tiêu đề “Triển khai xã hội sàng lọc tự động bằng AI”Độ chính xác của phân tích tự động đáy mắt sử dụng học sâu đã đạt đến mức tương đương bác sĩ chuyên khoa mắt và đang được triển khai trong xã hội 12). Việc sử dụng trong sàng lọc không xâm lấn tại nội khoa và chăm sóc ban đầu được kỳ vọng sẽ phát hiện bệnh nhân nguy cơ cao có tỷ lệ khám mắt thấp.
Giới thiệu máy ảnh đáy mắt siêu rộng
Phần tiêu đề “Giới thiệu máy ảnh đáy mắt siêu rộng”Máy ảnh đáy mắt siêu rộng như Optos bao phủ hơn 200° võng mạc trong một lần chụp và ứng dụng trong sàng lọc không giãn đồng tử đang tiến triển 9). Đã có báo cáo về cải thiện độ chính xác trong phát hiện vùng võng mạc ngoại vi không tưới máu và tân mạch, hứa hẹn nâng cao độ chính xác và tiện lợi của sàng lọc.
Sử dụng y tế từ xa (Tele-nhãn khoa)
Phần tiêu đề “Sử dụng y tế từ xa (Tele-nhãn khoa)”Đọc đáy mắt từ xa thông qua y tế từ xa đã có thành tích, đặc biệt trong sàng lọc bệnh võng mạc tiểu đường 12). Nó góp phần cải thiện tỷ lệ sàng lọc bệnh nhân tiểu đường ở khu vực thiếu bác sĩ chuyên khoa mắt hoặc vùng sâu vùng xa, được coi là công cụ giảm chênh lệch.
Thuốc mới và nghiên cứu nguy cơ bệnh võng mạc
Phần tiêu đề “Thuốc mới và nghiên cứu nguy cơ bệnh võng mạc”Với sự phổ biến của chất chủ vận thụ thể GLP-1 (như semaglutide) và thuốc ức chế SGLT2 (như empagliflozin), nghiên cứu về ảnh hưởng của các thuốc này đến nguy cơ bệnh võng mạc tiểu đường đang tiến triển 16). Ở semaglutide, một số thử nghiệm báo cáo tăng nguy cơ xấu đi cấp tính của bệnh võng mạc, và mối liên quan với xấu đi sớm đang được chú ý 16). Nghiên cứu về cơ chế tác dụng ức chế tiến triển DR của fenofibrate và kỳ vọng vào các thử nghiệm quy mô lớn hơn vẫn tiếp tục 13).
Dấu ấn sinh học nước mắt và thông số mạch máu võng mạc
Phần tiêu đề “Dấu ấn sinh học nước mắt và thông số mạch máu võng mạc”Nghiên cứu đang tiến hành về định lượng VEGF và cytokine viêm thông qua lấy mẫu nước mắt không xâm lấn, và đánh giá nguy cơ bệnh võng mạc sớm bằng phân tích đường kính mạch máu võng mạc và phân tích fractal. Trong tương lai, có thể định lượng nguy cơ bệnh võng mạc chỉ bằng chụp ảnh đáy mắt.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
