
Triagem Oftalmológica para Diabetes (Diretrizes de Triagem Ocular para Diabetes)
Pontos-chave num relance
Seção intitulada “Pontos-chave num relance”1. O que é o rastreamento oftalmológico em pacientes diabéticos?
Seção intitulada “1. O que é o rastreamento oftalmológico em pacientes diabéticos?”O rastreamento oftalmológico em pacientes diabéticos é um sistema de exames oftalmológicos periódicos para detectar precocemente complicações oculares como retinopatia diabética, edema macular diabético, glaucoma neovascular, catarata e paralisia dos músculos extraoculares, visando intervenção terapêutica adequada.
A retinopatia diabética é a segunda causa de cegueira evitável em adultos. Cerca de 30-40% dos pacientes diabéticos no mundo apresentam retinopatia, e aproximadamente 10% têm retinopatia que causa deficiência visual (retinopatia ameaçadora da visão) 1). Também foi relatado que cerca de 20% dos pacientes já apresentam retinopatia no momento do diagnóstico do diabetes 1), tornando importante o início precoce do rastreamento.
Por outro lado, mais de 90% dos casos de cegueira podem ser prevenidos com rastreamento e intervenção terapêutica adequados 2). A retinopatia em estágio inicial é assintomática, e quando os sintomas subjetivos aparecem, as lesões já estão bastante avançadas. Portanto, o exame oftalmológico regular é o único meio de detecção precoce.
Estima-se que o número de pacientes diabéticos no Japão seja superior a 10 milhões, e estabelecer um sistema para continuar as consultas oftalmológicas regulares é um desafio. Ferramentas de colaboração entre clínico geral e oftalmologista, como o caderno de olho diabético, são úteis para compartilhar achados de fundo de olho, datas de exames e conteúdo do tratamento 3).
No diabetes tipo 2, recomenda-se realizar exame oftalmológico imediatamente após o diagnóstico. Foi relatado que cerca de 20% dos pacientes já apresentam retinopatia no momento do diagnóstico do diabetes 1), e a retinopatia pode estar progredindo mesmo sem sintomas. No diabetes tipo 1, o exame oftalmológico começa 5 anos após o início ou após a puberdade 4). Em ambos os tipos, o exame de fundo de olho regular é essencial mesmo na ausência de sintomas como diminuição da visão.
2. Alvos do Rastreio e Frequência Recomendada
Seção intitulada “2. Alvos do Rastreio e Frequência Recomendada”Público-Alvo e Início
Seção intitulada “Público-Alvo e Início”O momento de início do rastreio varia conforme o tipo e a condição do diabetes.
- Diabetes tipo 2: Realizar o primeiro exame oftalmológico no momento do diagnóstico4)
- Diabetes tipo 1: Iniciar 5 anos após o início (ou puberdade) e continuar com exame de fundo de olho anual4)
- Diabetes mellitus gestacional (DMG): Realizar exame de fundo de olho no primeiro trimestre da gravidez e acompanhar até 1 ano após o parto5)
- Gestantes com diabetes pré-existente: Realizar exame antes da gravidez ou no primeiro trimestre e acompanhar a cada trimestre5)
Frequência de Rastreio Recomendada (por estágio)
Seção intitulada “Frequência de Rastreio Recomendada (por estágio)”A frequência do rastreio é determinada com base no estágio da retinopatia e no controle da HbA1c.
| Estágio da Retinopatia | Frequência de Rastreio Recomendada |
|---|---|
| Sem retinopatia (bom controle com HbA1c < 7,0%) | A cada 1-2 anos4) |
| Estágio não proliferativo leve | A cada 6-12 meses4) |
| Fase não proliferativa moderada | A cada 3–6 meses4) |
| Fase não proliferativa grave (pré-proliferativa) | A cada 1–3 meses4) |
| Retinopatia diabética proliferativa | Mensalmente (em conjunto com intervenção terapêutica)4) |
Controle de HbA1c e Progressão da Retinopatia
Seção intitulada “Controle de HbA1c e Progressão da Retinopatia”O controle de HbA1c também é um indicador importante na determinação da frequência de triagem.
No UKPDS (Estudo Prospectivo de Diabetes do Reino Unido), foi demonstrado que a redução de 1% na HbA1c diminui o risco de complicações microvasculares em 37%6). A manutenção da HbA1c abaixo de 7,0% está associada a uma redução significativa no risco de progressão da retinopatia6).
Por outro lado, a melhora rápida da glicemia, como a introdução de insulina, pode causar uma piora temporária da retinopatia, conhecida como “early worsening”7). Esse fenômeno foi confirmado no DCCT (Estudo de Controle e Complicações do Diabetes), e é necessário cuidado com a piora de curto prazo do fundo de olho após o início da insulina7).
Se não houver retinopatia e a HbA1c estiver boa (<7,0%), o exame pode ser feito a cada 1–2 anos. Na fase não proliferativa leve, a cada 6–12 meses; na moderada, a cada 3–6 meses; na grave não proliferativa, a cada 1–3 meses; e na fase proliferativa, são necessários exames mensais e intervenção terapêutica4). Se a HbA1c estiver alta ou o controle glicêmico instável, recomenda-se acompanhamento em intervalos mais curtos.
3. Métodos de Exame
Seção intitulada “3. Métodos de Exame”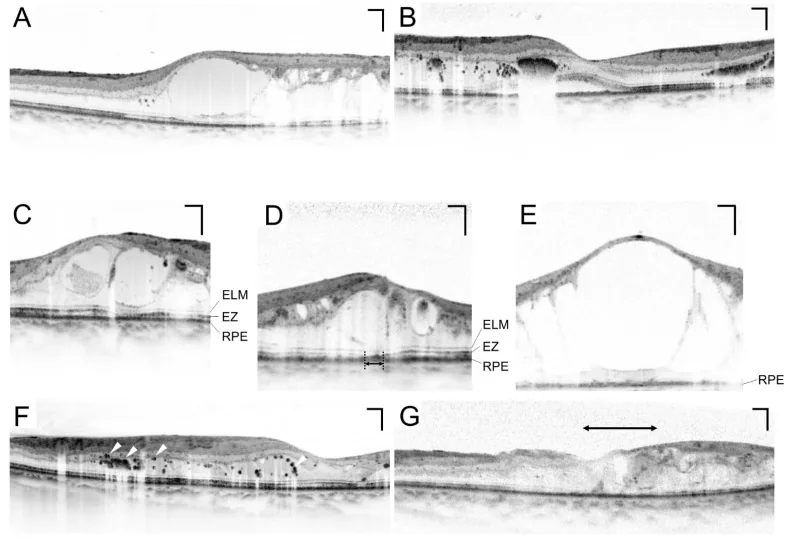
Exame de Fundo de Olho com Midríase
Seção intitulada “Exame de Fundo de Olho com Midríase”O exame de fundo de olho com midríase é o exame central na triagem oftalmológica do diabetes. O padrão é realizar o exame de fundo de olho após dilatação pupilar com colírios de tropicamida e fenilefrina (cloridrato de fenilefrina) 4). A fotografia estéreo de 7 campos segundo o ETDRS (Early Treatment Diabetic Retinopathy Study) é o padrão de referência 8).
Câmeras de fundo de olho sem midríase são convenientes e amplamente utilizadas na triagem, com sensibilidade relatada de 80–90% 9). No Programa Nacional de Triagem de Retinopatia Diabética do Reino Unido, um sistema centrado na fotografia digital de fundo de olho sem midríase é operado 9).
OCT (Tomografia de Coerência Óptica)
Seção intitulada “OCT (Tomografia de Coerência Óptica)”A OCT é um exame essencial para a avaliação quantitativa do edema macular. A espessura retiniana foveal (CRT) pode ser medida de forma não invasiva e repetida, sendo indispensável para monitorar a eficácia do tratamento 10). CRT > 300 μm é um dos critérios para iniciar o tratamento do edema macular diabético (DME) 10).
Angiografia Fluoresceínica (FA)
Seção intitulada “Angiografia Fluoresceínica (FA)”É um exame no qual o fluoresceato de sódio é injetado por via intravenosa para visualizar os vasos sanguíneos da retina, utilizado para detectar áreas de não perfusão e avaliar neovascularização 8). É usado para determinar a indicação de fotocoagulação, sendo útil para a avaliação precisa da classificação ETDRS 8).
Angiografia por OCT (OCTA)
Seção intitulada “Angiografia por OCT (OCTA)”É um exame não invasivo que pode visualizar os vasos sanguíneos da retina tridimensionalmente sem o uso de contraste 11). Pode ser realizado repetidamente como alternativa à angiografia fluoresceínica, sendo aplicado na avaliação de áreas de não perfusão e da rede capilar macular 11).
Triagem de Fundo de Olho com IA
Seção intitulada “Triagem de Fundo de Olho com IA”A análise automatizada de fundo de olho usando aprendizado profundo está rapidamente avançando para a fase prática. No estudo de coorte multiétnico de Ting et al. (2017), foi relatada sensibilidade de 87–97% para detecção automatizada de retinopatia diabética, suspeita de glaucoma e DMRI 12). Dispositivos de IA aprovados pelo FDA (como IDx-DR) também foram colocados em prática, e seu uso na triagem em clínica médica e atenção primária está progredindo 12).
| Método de Exame | Principais Indicações | Características |
|---|---|---|
| Exame de Fundo de Olho com Midríase (7 campos estéreo) | Padrão de referência para avaliação de estágio | Alta precisão, requer dilatação pupilar invasiva 8) |
| Câmera de fundo de olho sem midríase | Triagem primária | Sensibilidade 80-90%, alta conveniência9) |
| OCT | Quantificação de edema macular e monitoramento de tratamento | Não invasivo, quantificação de CRT10) |
| Angiografia fluoresceínica (FA) | Avaliação de áreas de não perfusão e neovascularização | Invasivo, uso de contraste8) |
| OCTA | Avaliação vascular não invasiva | Repetível, sem contraste11) |
| Triagem de fundo de olho com IA | Automação da triagem primária | Sensibilidade 87-97%, sem necessidade de oftalmologista12) |
A triagem de fundo de olho por IA usando aprendizado profundo tem relatado alta precisão de 87-97% e entrou em fase prática 12). Existem dispositivos de IA aprovados pela FDA, e espera-se que sejam utilizados em áreas com escassez de oftalmologistas. No entanto, a triagem por IA é apenas uma triagem inicial; se alguma anormalidade for detectada, é necessário um exame detalhado por um oftalmologista.
4. Classificação da Retinopatia Diabética
Seção intitulada “4. Classificação da Retinopatia Diabética”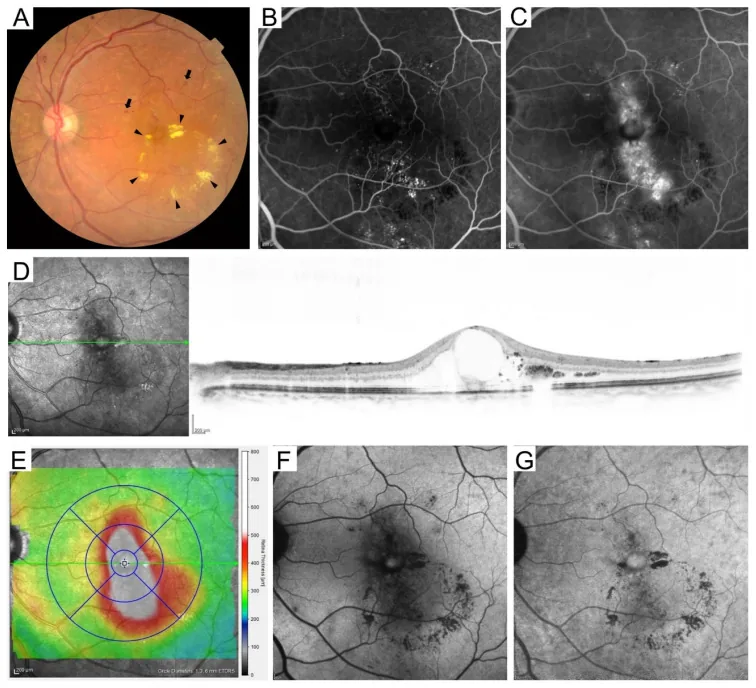
Classificação Internacional (baseada no ETDRS)
Seção intitulada “Classificação Internacional (baseada no ETDRS)”A classificação internacional da retinopatia diabética consiste em 5 estágios com base nos critérios do ETDRS 8).
| Estágio | Principais achados | Conduta |
|---|---|---|
| Sem retinopatia | Sem anormalidades | Triagem a cada 1-2 anos 4) |
| RDNP leve | Apenas microaneurismas | Acompanhamento a cada 6-12 meses 4) |
| RDNP moderada | Exsudatos moles, hemorragias retinianas, exsudatos duros | Acompanhamento a cada 3–6 meses4) |
| RDNP grave (regra 4-2-1) | Hemorragias retinianas em 4 quadrantes, dilatação venosa em rosário em 2 quadrantes, IRMA em 1 quadrante8) | Considerar PRP precoce, acompanhamento a cada 1–3 meses4) |
| Retinopatia diabética proliferativa (RDP) | NVD, NVE, hemorragia vítrea, descolamento tracional da retina8) | PRP, anti-VEGF, cirurgia. Follow-up mensal4) |
- A regra 4-2-1 na RDNP grave refere-se ao estágio que preenche um dos seguintes critérios: hemorragias retinianas em 4 quadrantes, dilatação venosa em rosário em 2 quadrantes, ou IRMA (anormalidades microvasculares intraretinianas) em 1 quadrante8).
- Na retinopatia diabética proliferativa (RDP), surgem neovascularização do disco óptico (NVD) ou neovascularização retiniana (NVE), que podem evoluir para hemorragia vítrea e descolamento tracional da retina8).
Edema macular diabético (EMD)
Seção intitulada “Edema macular diabético (EMD)”O edema macular diabético (EMD) é uma condição que pode ocorrer em qualquer estágio da retinopatia e é a causa mais comum de baixa visão no diabetes10).
- O CSME (edema macular clinicamente significativo) que envolve a fóvea é indicação de tratamento10)
- Na OCT, CRT > 300 μm é um dos parâmetros para iniciar o tratamento10)
- As diretrizes da Sociedade Europeia de Especialistas em Retina (EURETINA) recomendam a terapia anti-VEGF como primeira escolha 10)
Outras Complicações Oculares
Seção intitulada “Outras Complicações Oculares”- Glaucoma neovascular: Como complicação da RDP, surgem vasos sanguíneos novos na íris e no ângulo, levando a glaucoma secundário
- Catarata diabética: Existem duas formas: catarata diabética verdadeira (progressão rápida em jovens) e aceleração da catarata senil
- Paralisia dos músculos extraoculares: Pode ocorrer diplopia de início agudo devido à paralisia do III ou VI nervo craniano
5. Plano de Tratamento (Do Rastreio à Colaboração Terapêutica)
Seção intitulada “5. Plano de Tratamento (Do Rastreio à Colaboração Terapêutica)”Fundamentos do Manejo Clínico
Seção intitulada “Fundamentos do Manejo Clínico”O manejo clínico da glicemia, pressão arterial e lipídios é a base para suprimir a progressão da retinopatia diabética. Os alvos são os seguintes 6).
- HbA1c: <7,0%
- Pressão arterial: <130/80 mmHg
- LDL-C: <120 mg/dL
No UKPDS, o grupo de controle intensivo da glicose mostrou uma redução de 37% no risco de complicações microvasculares em comparação com o grupo convencional, e uma redução de 1% na HbA1c foi associada a uma diminuição significativa no risco de complicações 6).
Fotocoagulação a Laser (Panfotocoagulação Retiniana: PRP)
Seção intitulada “Fotocoagulação a Laser (Panfotocoagulação Retiniana: PRP)”A panfotocoagulação retiniana (PRP) é realizada para NPDR grave a RDP 8). Ao cauterizar a retina isquêmica, a produção de VEGF é inibida, levando à regressão e prevenção de neovascularização. É uma terapia estabelecida no ETDRS e é o padrão para prevenção de cegueira na RDP de alto risco 8).
Terapia Anti-VEGF
Seção intitulada “Terapia Anti-VEGF”O tratamento de primeira linha para o edema macular diabético (EMD) é a injeção intravítrea de anti-VEGF. Os medicamentos disponíveis são os seguintes 10).
- Ranibizumabe (Lucentis): 0,5 mg/0,05 mL injeção intravítrea
- Aflibercepte (Eylea): 2 mg/0,05 mL injeção intravítrea
- Faricimabe (Vabysmo): 6 mg/0,05 mL injeção intravítrea (anticorpo biespecífico Ang-2/VEGF-A)
Vitrectomia
Seção intitulada “Vitrectomia”A vitrectomia é realizada para hemorragia vítrea não absorvível e descolamento de retina tracional 8). Nos últimos anos, a vitrectomia de pequena incisão (25-27 gauge) se difundiu, reduzindo a invasividade cirúrgica.
Administração tópica de esteroides
Seção intitulada “Administração tópica de esteroides”A injeção intravítrea de triancinolona acetonida (TA) 4 mg/0,1 mL é usada como terapia adjuvante para EMD 10). É considerada em casos com resposta insuficiente à terapia anti-VEGF e em olhos pseudofácicos (após cirurgia de catarata).
Fenofibrato
Seção intitulada “Fenofibrato”No estudo FIELD (2007) e no estudo ACCORD Eye, o grupo do fenofibrato mostrou inibição da progressão da retinopatia diabética e redução da necessidade de fotocoagulação 13). Além do efeito redutor de lipídios, a ativação do PPARα é considerada envolvida nos efeitos anti-inflamatórios e antiangiogênicos 13).
Com a detecção precoce, mais de 90% dos casos de cegueira podem ser prevenidos2). O tratamento varia conforme o estágio da doença e o tipo de complicação; em casos leves a moderados, o manejo clínico da glicemia, pressão arterial e lipídios é o principal. No estágio pré-proliferativo grave a proliferativo, realiza-se fotocoagulação a laser (PRP), e para edema macular diabético, as injeções intravítreas de anti-VEGF (ranibizumabe, aflibercepte, faricimabe) são a primeira escolha. Para hemorragia vítrea não absorvível ou descolamento de retina tracional, a vitrectomia está indicada.
6. Fisiopatologia e Base Científica do Rastreamento
Seção intitulada “6. Fisiopatologia e Base Científica do Rastreamento”Microangiopatia retiniana induzida por hiperglicemia
Seção intitulada “Microangiopatia retiniana induzida por hiperglicemia”Várias vias metabólicas desencadeadas pela hiperglicemia estão envolvidas no desenvolvimento da retinopatia diabética14).
- Aumento da via do poliol: Aumento da conversão de glicose em sorbitol pela aldose redutase, levando ao aumento da pressão osmótica intracelular e estresse oxidativo
- Acúmulo de AGE (produtos finais de glicação avançada): O acúmulo na membrana basal vascular e matriz extracelular prejudica a função vascular
- Ativação da PKC (proteína quinase C): Promove a produção de VEGF, envolvido no aumento da permeabilidade vascular e formação de novos vasos
- Aumento do estresse oxidativo: A produção excessiva de espécies reativas de oxigênio (ROS) prejudica a função das células endoteliais
Da perda de pericitos aos novos vasos
Seção intitulada “Da perda de pericitos aos novos vasos”A perda seletiva de pericitos (células de suporte da parede vascular) nos capilares da retina é a alteração mais precoce na retinopatia diabética14). A perda de pericitos torna a parede capilar frágil, levando à formação de microaneurismas. O aumento da permeabilidade vascular causa edema macular, e a não perfusão capilar (áreas de não perfusão) leva à isquemia retiniana14).
O aumento da produção de VEGF pela retina isquêmica é o principal impulsionador da formação de novos vasos, resultando em NVD e NVE. O VEGF intravítreo também está envolvido na patogênese da hemorragia vítrea e do descolamento de retina tracional14).
Custo-efetividade do rastreamento
Seção intitulada “Custo-efetividade do rastreamento”A custo-efetividade dos programas de rastreamento da retinopatia diabética é apoiada por várias análises econômicas. Em uma revisão sistemática de Jones et al. (2010), o tratamento precoce por meio do rastreamento mostrou-se significativamente mais barato em comparação com os custos de manejo da cegueira após sua ocorrência, sendo custo-efetivo15).
O DCCT e o UKPDS estabeleceram cientificamente a importância do controle glicêmico. No DCCT, a insulinoterapia intensiva no diabetes tipo 1 reduziu o risco de novo desenvolvimento de retinopatia em 76% e o risco de progressão em 54%6). No UKPDS, o controle glicêmico intensivo no diabetes tipo 2 mostrou redução de 37% no risco de complicações microvasculares6).
7. Pesquisas Recentes e Perspectivas Futuras
Seção intitulada “7. Pesquisas Recentes e Perspectivas Futuras”Implementação Social da Triagem Automática por IA
Seção intitulada “Implementação Social da Triagem Automática por IA”A precisão da análise automática de fundo de olho usando aprendizado profundo atingiu um nível comparável ao de oftalmologistas especialistas, e sua implementação social está em andamento 12). Espera-se que seu uso em triagem não invasiva na clínica médica e atenção primária ajude a detectar pacientes de alto risco com baixa taxa de consulta oftalmológica.
Introdução da Câmera de Fundo de Olho Ultra-angular
Seção intitulada “Introdução da Câmera de Fundo de Olho Ultra-angular”Câmeras de fundo de olho ultra-angulares como a Optos cobrem mais de 200° da retina em uma única captura, e sua aplicação em triagem sem dilatação pupilar está avançando 9). Melhorias na precisão da detecção de áreas não perfundidas e neovascularização na retina periférica foram relatadas, esperando-se melhorar a precisão da triagem e a conveniência.
Utilização da Telemedicina (Teleoftalmologia)
Seção intitulada “Utilização da Telemedicina (Teleoftalmologia)”A leitura remota de fundo de olho por telemedicina tem um histórico comprovado, especialmente na triagem de retinopatia diabética 12). Contribui para aumentar a taxa de triagem de pacientes diabéticos em áreas com escassez de oftalmologistas ou regiões remotas, sendo considerada uma ferramenta para reduzir desigualdades.
Novos Medicamentos e Pesquisa sobre Risco de Retinopatia
Seção intitulada “Novos Medicamentos e Pesquisa sobre Risco de Retinopatia”Com a disseminação dos agonistas do receptor GLP-1 (como semaglutida) e inibidores de SGLT2 (como empagliflozina), a pesquisa sobre o efeito desses medicamentos no risco de retinopatia diabética está em andamento 16). Na semaglutida, alguns estudos relataram aumento do risco de piora aguda da retinopatia, e atenção especial é dada à associação com piora precoce 16). A pesquisa sobre o mecanismo do efeito inibitório do fenofibrato na progressão da DR e a expectativa de novos ensaios em larga escala continuam 13).
Biomarcadores Lacrimais e Parâmetros Vasculares da Retina
Seção intitulada “Biomarcadores Lacrimais e Parâmetros Vasculares da Retina”Pesquisas estão em andamento sobre a quantificação de VEGF e citocinas inflamatórias por amostragem não invasiva de lágrimas, e avaliação de risco precoce de retinopatia usando análise do diâmetro dos vasos retinianos e análise fractal. Futuramente, pode ser possível quantificar o risco de retinopatia apenas com a fotografia de fundo de olho.
8. Referências
Seção intitulada “8. Referências”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
