
糖尿病患者眼科篩檢指南
一目了然的要點
Section titled “一目了然的要點”1. 糖尿病患者的眼科篩檢是什麼?
Section titled “1. 糖尿病患者的眼科篩檢是什麼?”糖尿病患者的眼科篩檢是指定期進行眼科檢查,以早期發現糖尿病視網膜病變、糖尿病黃斑水腫、新生血管性青光眼、白內障、眼外肌麻痺等眼部併發症,並進行適當的治療介入。
糖尿病視網膜病變是成人後天失明的第二大原因。全球約30-40%的糖尿病患者有視網膜病變,約10%有致盲性視網膜病變1)。據報導,約20%的患者在糖尿病診斷時已存在視網膜病變1),因此早期開始篩檢非常重要。
另一方面,透過適當的篩檢和治療介入,90%以上的失明是可以預防的2)。視網膜病變早期無症狀,當出現自覺症狀時病變往往已相當進展。因此,定期眼科檢查是唯一的早期發現手段。
日本國內糖尿病患者估計超過1000萬人,建立持續定期就診眼科的系統是一個挑戰。糖尿病眼手冊等內科-眼科協作工具有助於共享眼底所見、檢查日期和治療內容3)。
第2型糖尿病建議在診斷時立即進行眼科檢查。據報導,約20%的患者在診斷時已存在視網膜病變1),即使無症狀也可能有視網膜病變進展。第1型糖尿病在發病或青春期後5年開始眼科檢查4)。無論哪種類型,在出現視力下降等症狀之前,定期眼底檢查都是必不可少的。
2. 篩檢對象與建議頻率
Section titled “2. 篩檢對象與建議頻率”對象族群與開始時機
Section titled “對象族群與開始時機”篩檢的開始時機因糖尿病的類型與病情而異。
- 第2型糖尿病:診斷時進行首次眼科檢查4)
- 第1型糖尿病:發病(或青春期)後約5年開始,之後每年進行一次眼底檢查4)
- 妊娠糖尿病(GDM):妊娠早期進行眼底檢查,產後追蹤至1年5)
- 孕前已患有糖尿病的孕婦:孕前或妊娠早期進行檢查,每個孕期追蹤一次5)
建議篩檢頻率(依病程分期)
Section titled “建議篩檢頻率(依病程分期)”篩檢頻率根據視網膜病變的分期與HbA1c控制狀況綜合決定。
| 視網膜病變分期 | 建議篩檢頻率 |
|---|---|
| 無視網膜病變(HbA1c < 7.0%,控制良好) | 每1~2年一次4) |
| 輕度非增殖期 | 每6~12個月一次4) |
| 中度非增殖期 | 每3~6個月4) |
| 重度非增殖期(增殖前期) | 每1~3個月4) |
| 增殖性糖尿病視網膜病變 | 每月1次(與治療介入並行)4) |
HbA1c控制與視網膜病變進展
Section titled “HbA1c控制與視網膜病變進展”HbA1c控制也是決定篩檢頻率的重要指標。
UKPDS(英國前瞻性糖尿病研究)顯示,HbA1c降低1%可使微血管併發症風險降低37%6)。維持HbA1c低於7.0%可顯著降低視網膜病變進展風險6)。
另一方面,胰島素導入等導致的血糖急遽改善可能會暫時加重視網膜病變,即「早期惡化」現象7)。DCCT(糖尿病控制與併發症試驗)已確認此現象,需注意胰島素導入後的短期眼底惡化7)。
若無視網膜病變且HbA1c控制良好(低於7.0%),可每12年檢查一次。輕度非增殖期每612個月,中度每36個月,重度非增殖期每13個月,增殖期需每月檢查並治療介入4)。若HbA1c較高或血糖控制不穩定,建議縮短追蹤間隔。
3. 檢查方法
Section titled “3. 檢查方法”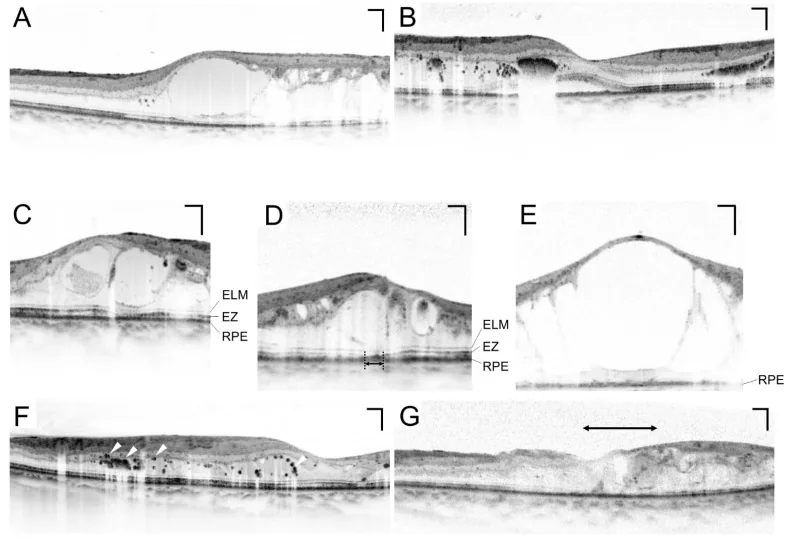
散瞳眼底檢查
Section titled “散瞳眼底檢查”散瞳眼底檢查是糖尿病眼科篩檢的核心檢查。標準做法是使用托吡卡胺和去氧腎上腺素(鹽酸去氧腎上腺素)眼藥水散瞳後進行眼底檢查4)。早期治療糖尿病視網膜病變研究(ETDRS)的7視野立體照相被認為是參考標準8)。
免散瞳眼底相機方便易用,在篩檢中越來越廣泛使用,據報導靈敏度為80-90%9)。英國國家糖尿病視網膜病變篩檢計畫採用以免散瞳數位眼底照相為核心的系統9)。
光學同調斷層掃描(OCT)
Section titled “光學同調斷層掃描(OCT)”OCT是黃斑部水腫定量評估的必要檢查。它可以非侵入性、重複測量中心視網膜厚度(CRT),對監測治療效果至關重要10)。CRT > 300 μm被認為是開始治療糖尿病黃斑部水腫(DME)的參考指標之一10)。
螢光眼底血管攝影(FA)
Section titled “螢光眼底血管攝影(FA)”此檢查透過靜脈注射螢光素鈉來顯示視網膜血管,用於檢測無灌流區和評估新生血管8)。它用於判斷光凝固治療的適應症,並有助於ETDRS分類的精確評估8)。
OCT血管攝影(OCTA)
Section titled “OCT血管攝影(OCTA)”OCTA是一種非侵入性檢查,無需使用顯影劑即可三維顯示視網膜血管11)。它可以作為螢光素血管攝影的替代方法重複進行,用於評估無灌流區和黃斑部微血管網11)。
基於人工智慧的眼底篩檢
Section titled “基於人工智慧的眼底篩檢”基於深度學習的眼底自動分析正迅速進入實用階段。Ting等人(2017年)的多種族世代研究報告,在自動檢測糖尿病視網膜病變、疑似青光眼和年齡相關性黃斑部退化方面,靈敏度為87-97%12)。美國FDA核准的人工智慧設備(如IDx-DR)已投入臨床應用,在內科和初級保健中的篩檢應用正在推進12)。
| 檢查方法 | 主要適應症 | 特點 |
|---|---|---|
| 散瞳眼底檢查(7視野立體) | 分期參考標準 | 高精確度;需要侵入性散瞳8) |
| 免散瞳眼底相機 | 初步篩查 | 靈敏度80–90%,便利性高9) |
| OCT | 黃斑水腫定量及治療監測 | 非侵入性,CRT定量10) |
| 螢光眼底造影(FA) | 無灌注區及新生血管評估 | 侵入性,使用造影劑8) |
| OCTA | 非侵入性血管評估 | 可重複,無需造影劑11) |
| AI眼底篩查 | 自動化初步篩查 | 靈敏度87–97%,無需眼科專家12) |
使用深度學習的AI眼底篩檢已被報導具有87-97%的高敏感度,現已進入實用階段12)。存在FDA核准的AI設備,預計在眼科專家短缺地區得到應用。但AI篩檢僅為初步篩檢,若檢測到異常,需要眼科專家進行詳細檢查。
4. 糖尿病視網膜病變的分類
Section titled “4. 糖尿病視網膜病變的分類”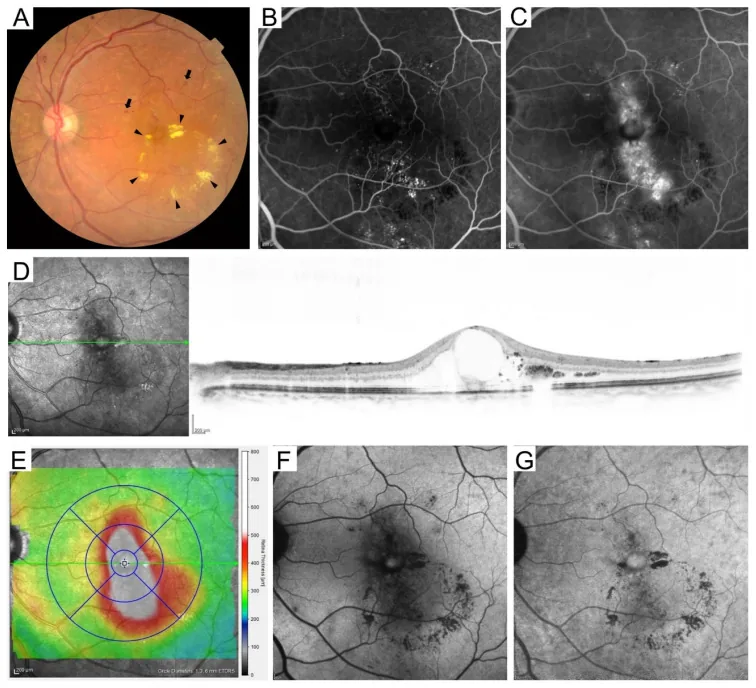
國際分類(基於ETDRS)
Section titled “國際分類(基於ETDRS)”糖尿病視網膜病變的國際分類基於ETDRS標準,分為五個階段8)。
| 分期 | 主要表現 | 管理方針 |
|---|---|---|
| 無視網膜病變 | 無異常 | 每1-2年篩檢一次4) |
| 輕度非增殖期(NPDR) | 僅微動脈瘤 | 每6-12個月追蹤一次4) |
| 中度NPDR | 軟性滲出、視網膜出血、硬性滲出 | 每3~6個月追蹤一次4) |
| 重度NPDR(4-2-1法則) | 4個象限的視網膜出血、2個象限的靜脈串珠狀擴張、1個象限的IRMA8) | 考慮早期PRP;每1~3個月追蹤一次4) |
| 增殖性糖尿病視網膜病變(PDR) | NVD、NVE、玻璃體出血、牽引性視網膜剝離8) | PRP、抗VEGF、手術。每月追蹤4) |
- 重度NPDR的4-2-1法則是指滿足以下任一條件的階段:4個象限的視網膜出血、2個象限的靜脈串珠狀擴張、或1個象限的IRMA(視網膜內微血管異常)8)。
- 增殖性糖尿病視網膜病變(PDR)出現視盤新生血管(NVD)和視網膜新生血管(NVE),並進展為玻璃體出血和牽引性視網膜剝離8)。
糖尿病黃斑水腫(DME)
Section titled “糖尿病黃斑水腫(DME)”糖尿病黃斑水腫(DME)是可在視網膜病變任何階段發生的病況,是糖尿病視力下降最常見的原因10)。
- 累及中心凹的CSME(臨床顯著黃斑水腫)是治療適應症10)
- OCT上CRT > 300 μm被認為是開始治療的參考標準之一10)
- 歐洲視網膜專家學會(EURETINA)指引建議抗VEGF療法為第一線選擇 10)
其他眼部併發症
Section titled “其他眼部併發症”- 新生血管性青光眼:作為PDR的併發症,虹膜和隅角出現新生血管,導致續發性青光眼
- 糖尿病性白內障:有兩種形式:真性糖尿病性白內障(年輕患者快速進展型)和加速年齡相關性白內障
- 眼外肌麻痺:第三或第六腦神經麻痺引起的複視可能急性發作
5. 治療方針(從篩檢到治療合作)
Section titled “5. 治療方針(從篩檢到治療合作)”內科管理基礎
Section titled “內科管理基礎”血糖、血壓和血脂的內科管理是抑制糖尿病視網膜病變進展的基礎。目標值如下 6)。
- HbA1c:<7.0%
- 血壓:<130/80 mmHg
- LDL-C:<120 mg/dL
在UKPDS中,強化血糖管理組與常規管理組相比,微血管併發症風險降低37%,HbA1c降低1%與併發症風險顯著減少相關 6)。
雷射光凝(全視網膜光凝:PRP)
Section titled “雷射光凝(全視網膜光凝:PRP)”對於重度NPDR至增殖性糖尿病視網膜病變,實施全視網膜光凝(PRP)8)。通過燒灼缺血視網膜,抑制VEGF產生,促進新生血管消退和預防。這是ETDRS確立的治療方法,是高風險PDR預防失明的標準治療 8)。
抗VEGF療法
Section titled “抗VEGF療法”糖尿病黃斑水腫(DME)的第一線治療是抗VEGF玻璃體內注射。可用的藥物如下10)。
- 雷珠單抗(Lucentis):0.5 mg/0.05 mL 玻璃體內注射
- 阿柏西普(Eylea):2 mg/0.05 mL 玻璃體內注射
- 法瑞西單抗(Vabysmo):6 mg/0.05 mL 玻璃體內注射(Ang-2/VEGF-A雙特異性抗體)
對於非吸收性玻璃體出血和牽引性視網膜剝離,進行玻璃體手術8)。近年來,小切口玻璃體手術(25-27G)已普及,手術創傷得以減輕。
局部類固醇給藥
Section titled “局部類固醇給藥”曲安奈德(TA)4 mg/0.1 mL 玻璃體內注射用作DME的輔助治療10)。對於抗VEGF治療反應不佳的病例或人工水晶體眼(白內障術後)可考慮使用。
在FIELD研究(2007年)和ACCORD Eye研究中,非諾貝特組顯示出糖尿病視網膜病變進展的抑制和光凝需求率的降低13)。除了降脂作用外,PPARα的激活被認為參與抗炎和抗血管生成作用13)。
早期發現可預防90%以上的失明2)。治療方法因病程和併發症類型而異,輕中度病例以血糖、血壓和血脂的內科管理為主。重度非增殖期至增殖期進行雷射光凝(PRP),糖尿病黃斑水腫首選抗VEGF玻璃體內注射(雷珠單抗、阿柏西普、法瑞西單抗)。對於不吸收的玻璃體出血或牽引性視網膜剝離,適用玻璃體切除術。
6. 病理生理學與篩檢的科學依據
Section titled “6. 病理生理學與篩檢的科學依據”高血糖引起的視網膜微血管損傷
Section titled “高血糖引起的視網膜微血管損傷”糖尿病視網膜病變的發生涉及高血糖引發的多種代謝途徑14)。
- 多元醇路徑增強:醛糖還原酶將葡萄糖轉化為山梨醇增加,導致細胞內滲透壓升高和氧化壓力增加。
- AGE(晚期糖基化終產物)積累:在血管基底膜和細胞外基質中積累,損害血管功能。
- PKC(蛋白激酶C)活化:促進VEGF產生,參與血管通透性增加和新生血管形成。
- 氧化壓力增加:活性氧(ROS)過量產生損害內皮細胞功能。
從周細胞喪失到新生血管
Section titled “從周細胞喪失到新生血管”視網膜毛細血管周細胞(血管壁支持細胞)的選擇性喪失是糖尿病視網膜病變最早的變化14)。周細胞喪失使毛細血管壁脆弱,形成微動脈瘤。血管通透性增加導致黃斑水腫,毛細血管無灌注(無灌注區)導致視網膜缺血14)。
缺血視網膜產生的VEGF增加是新生血管形成的主要驅動因素,形成NVD和NVE。玻璃體內的VEGF也參與玻璃體出血和牽引性視網膜剝離的病理過程14)。
篩檢的成本效益
Section titled “篩檢的成本效益”多項經濟分析支持糖尿病視網膜病變篩檢項目的成本效益。Jones等人(2010年)的系統評價顯示,通過篩檢進行早期治療與失明後的管理成本相比顯著更低,具有高成本效益15)。
DCCT和UKPDS科學地確立了血糖控制的重要性。DCCT顯示,在1型糖尿病中,強化胰島素治療使視網膜病變的新發風險降低76%,進展風險降低54%6)。UKPDS顯示,在2型糖尿病中,強化血糖控制使微血管併發症風險降低37%6)。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”基於AI的自動篩檢的社會實施
Section titled “基於AI的自動篩檢的社會實施”使用深度學習的眼底自動分析精確度已達到與眼科專家相當的水平,社會實施正在推進中12)。在內科和初級保健中用於非侵入性篩檢,有望發現眼科就診率低的高風險患者。
超廣角眼底相機的引入
Section titled “超廣角眼底相機的引入”Optos等超廣角眼底相機一次拍攝可覆蓋視網膜200°以上,其在免散瞳篩檢中的應用正在推進9)。已有報告稱其檢測周邊視網膜無灌注區和新生血管的精確度有所提高,有望同時提高篩檢精確度和便利性。
遠距醫療(遠距眼科學)的應用
Section titled “遠距醫療(遠距眼科學)的應用”利用遠距醫療進行遠距眼底判讀已在糖尿病視網膜病變篩檢方面累積了經驗12)。它有助於提高眼科專家短缺地區或偏遠地區糖尿病患者的篩檢就診率,作為消除差距的工具而受到關注。
新藥與視網膜病變風險的研究
Section titled “新藥與視網膜病變風險的研究”隨著GLP-1受體促效劑(如司美格魯肽)和SGLT2抑制劑(如恩格列淨)的普及,關於這些藥物對糖尿病視網膜病變風險影響的研究正在推進16)。司美格魯肽的一些試驗報告了急性期視網膜病變惡化風險增加,特別是與早期惡化的關聯受到關注16)。對非諾貝特抑制DR進展的機轉闡明以及進一步大規模試驗的期待仍在持續13)。
淚液生物標誌物與視網膜血管參數
Section titled “淚液生物標誌物與視網膜血管參數”通過非侵入性淚液採樣定量VEGF和發炎性細胞因子,以及利用視網膜血管直徑和分形分析進行早期視網膜病變風險評估的研究正在進行中。未來可能僅通過眼底相機拍攝即可量化視網膜病變風險。
8. 參考文獻
Section titled “8. 參考文獻”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
