
Diyabetik Göz Taraması (Diyabetik Göz Tarama Kılavuzları)
Bir bakışta önemli noktalar
Section titled “Bir bakışta önemli noktalar”1. Diyabet hastalarında göz taraması nedir?
Section titled “1. Diyabet hastalarında göz taraması nedir?”Diyabet hastalarında göz taraması, diyabetik retinopati, diyabetik makula ödemi, neovasküler glokom, katarakt ve ekstraoküler kas felci gibi göz komplikasyonlarını erken tespit etmek ve uygun tedaviye yönlendirmek için yapılan düzenli göz muayeneleridir.
Diyabetik retinopati, erişkinlerde önlenebilir körlüğün ikinci en sık nedenidir. Dünyadaki diyabet hastalarının yaklaşık %30-40’ında retinopati bulunur ve görme bozukluğuna neden olan retinopati (görme bozucu retinopati) yaklaşık %10’unda görülür1). Diyabet tanısı anında hastaların yaklaşık %20’sinde retinopati olduğu da bildirilmiştir1), bu nedenle taramanın erken başlatılması önemlidir.
Öte yandan, uygun tarama ve tedavi müdahalesi ile körlüklerin %90’ından fazlası önlenebilir2). Retinopati erken evrelerde asemptomatiktir ve semptomlar ortaya çıktığında hastalık genellikle oldukça ilerlemiştir. Bu nedenle düzenli göz muayeneleri tek erken teşhis yöntemidir.
Japonya’da diyabet hastası sayısının 10 milyonun üzerinde olduğu tahmin edilmektedir ve düzenli göz muayenelerine devam edecek bir sistem oluşturmak bir zorluktur. Diyabet göz defteri gibi dahiliye-göz doktoru işbirliği araçları, fundus bulguları, muayene tarihi ve tedavi içeriğinin paylaşılmasına yardımcı olur3).
Tip 2 diyabette, tanı anında hemen göz muayenesi yapılması önerilir. Diyabet tanısı anında hastaların yaklaşık %20’sinde retinopati olduğu bildirilmiştir1) ve semptom olmasa bile retinopati ilerlemiş olabilir. Tip 1 diyabette, göz muayenesine hastalık başlangıcından veya ergenlikten 5 yıl sonra başlanır4). Her iki tipte de, görme azalması gibi semptomlar olmasa bile düzenli fundus muayeneleri gereklidir.
2. Tarama hedefleri ve önerilen sıklık
Section titled “2. Tarama hedefleri ve önerilen sıklık”Hedef kişiler ve başlangıç zamanı
Section titled “Hedef kişiler ve başlangıç zamanı”Taramanın başlangıç zamanı diyabetin tipine ve durumuna göre değişir.
- Tip 2 diyabet: Tanı anında ilk göz muayenesi yapılır4)
- Tip 1 diyabet: Başlangıçtan (veya ergenlikten) yaklaşık 5 yıl sonra başlanır ve ardından yılda bir fundus muayenesi devam ettirilir4)
- Gestasyonel diyabet (GDM): Gebeliğin ilk trimesterinde fundus muayenesi yapılır ve doğumdan sonra 1 yıla kadar takip edilir5)
- Gebelik öncesi diyabeti olan gebeler: Muayene gebelik öncesinde veya ilk trimesterde yapılır ve her trimesterde takip edilir5)
Önerilen tarama sıklığı (evreye göre)
Section titled “Önerilen tarama sıklığı (evreye göre)”Tarama sıklığı, retinopati evresi ve HbA1c kontrol durumu birlikte değerlendirilerek belirlenir.
| Retinopati evresi | Önerilen tarama sıklığı |
|---|---|
| Retinopati yok (HbA1c < %7.0 ile iyi kontrol) | 1-2 yılda bir4) |
| Hafif nonproliferatif evre | 6-12 ayda bir4) |
| Orta şiddette nonproliferatif | 3-6 ayda bir4) |
| Şiddetli nonproliferatif (preproliferatif) | 1-3 ayda bir4) |
| Proliferatif diyabetik retinopati | Ayda bir (tedavi müdahalesi ile birlikte)4) |
HbA1c kontrolü ve retinopati ilerlemesi
Section titled “HbA1c kontrolü ve retinopati ilerlemesi”HbA1c kontrolü, tarama sıklığının belirlenmesinde önemli bir göstergedir.
UKPDS (Birleşik Krallık Prospektif Diyabet Çalışması)‘nda, HbA1c’de %1’lik bir düşüşün mikrovasküler komplikasyon riskini %37 azalttığı gösterilmiştir6). HbA1c’nin %7.0’ın altında tutulması, retinopati ilerleme riskinde anlamlı bir azalmaya yol açar6).
Öte yandan, insülin başlanması gibi hızlı kan şekeri düzelmesi, geçici olarak retinopatinin kötüleşmesine (erken kötüleşme) neden olabilir7). Bu fenomen DCCT (Diyabet Kontrolü ve Komplikasyonları Çalışması)‘nda doğrulanmıştır ve insülin başlangıcından sonra kısa süreli fundus kötüleşmesine dikkat edilmelidir7).
Retinopati yoksa ve HbA1c iyi ise (%7.0’ın altında), 1-2 yılda bir muayene yeterli kabul edilir. Hafif nonproliferatif evrede 6-12 ayda bir, orta evrede 3-6 ayda bir, şiddetli nonproliferatif evrede 1-3 ayda bir ve proliferatif evrede aylık muayene ve tedavi müdahalesi gerekir4). HbA1c yüksekse veya kan şekeri kontrolü dengesizse, daha kısa aralıklarla takip önerilir.
3. Muayene yöntemleri
Section titled “3. Muayene yöntemleri”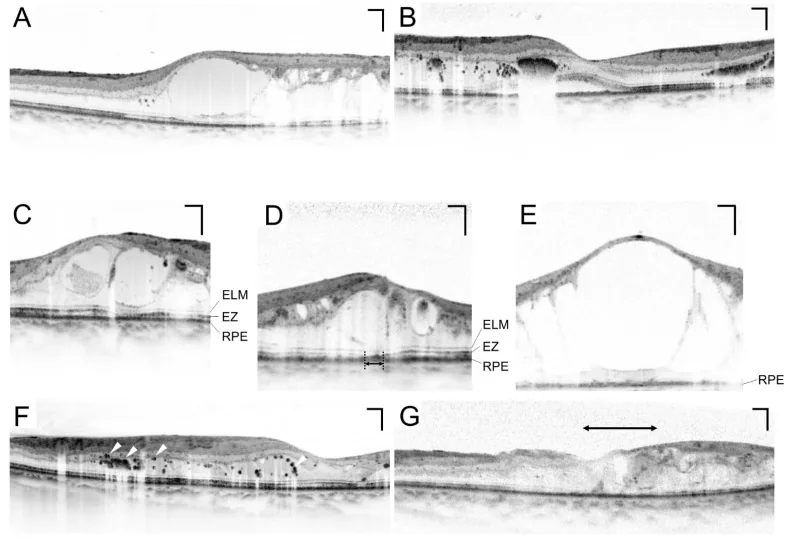
Pupil dilatasyonlu fundus muayenesi
Section titled “Pupil dilatasyonlu fundus muayenesi”Pupil dilatasyonlu fundus muayenesi, diyabetik göz taramasının temel muayenesidir. Tropikamid ve fenilefrin (fenilefrin hidroklorür) damlaları ile pupil dilatasyonu sonrası fundus muayenesi yapılması standarttır 4). ETDRS (Erken Tedavi Diyabetik Retinopati Çalışması) tarafından tanımlanan 7 alanlı stereo fotoğrafçılık referans standart olarak kabul edilir 8).
Pupil dilatasyonu gerektirmeyen fundus kameraları, kullanım kolaylığı nedeniyle taramada yaygınlaşmış olup %80-90 duyarlılık bildirilmiştir 9). Birleşik Krallık Ulusal Diyabetik Retinopati Tarama Programı’nda, pupil dilatasyonu gerektirmeyen dijital fundus fotoğrafçılığı merkezli bir sistem işletilmektedir 9).
OCT (Optik Koherens Tomografi)
Section titled “OCT (Optik Koherens Tomografi)”OCT, makula ödeminin kantitatif değerlendirmesinde zorunlu bir testtir. Foveal retina kalınlığı (CRT) non-invaziv ve tekrarlanabilir şekilde ölçülebilir ve tedavi etkinliğinin izlenmesi için vazgeçilmezdir 10). CRT > 300 μm, diyabetik makula ödemi (DME) için tedavi başlangıcı için bir kriter olarak kabul edilir 10).
Floresein Anjiyografi (FA)
Section titled “Floresein Anjiyografi (FA)”Bu test, retina damarlarını görüntülemek için intravenöz sodyum floresein enjeksiyonu ile yapılır ve perfüzyonsuz alanların tespiti ve neovaskülarizasyonun değerlendirilmesinde kullanılır 8). Fotokoagülasyon endikasyonunun belirlenmesinde kullanılır ve ETDRS sınıflamasının hassas değerlendirmesinde faydalıdır 8).
OCT Anjiyografi (OCTA)
Section titled “OCT Anjiyografi (OCTA)”Bu, kontrast madde kullanmadan retina damarlarını üç boyutlu olarak görüntüleyebilen non-invaziv bir testtir 11). Floresein anjiyografiye alternatif olarak tekrarlanabilir ve perfüzyonsuz alanlar ile makula kapiller ağının değerlendirilmesinde kullanılır 11).
Yapay Zeka ile Fundus Taraması
Section titled “Yapay Zeka ile Fundus Taraması”Derin öğrenme kullanılarak yapılan otomatik fundus analizi hızla pratik aşamaya geçmektedir. Ting ve ark. (2017) tarafından yapılan çok ırklı kohort çalışmasında, diyabetik retinopati, glokom şüphesi ve AMD’nin otomatik tespitinde %87-97 duyarlılık bildirilmiştir 12). ABD FDA onaylı yapay zeka cihazları (IDx-DR gibi) da pratikte kullanılmakta olup, dahiliye ve birinci basamak sağlık hizmetlerinde tarama amaçlı kullanımları artmaktadır 12).
| Test Yöntemi | Ana Endikasyon | Özellikler |
|---|---|---|
| Pupil dilatasyonlu fundus muayenesi (7 alan stereo) | Hastalık evrelemesinde referans standart | Yüksek doğruluk, invaziv pupil dilatasyonu gerekli 8) |
| Pupil genişletmeyen fundus kamerası | Birincil tarama | Duyarlılık %80-90, yüksek kullanım kolaylığı 9) |
| OCT | Makula ödeminin kantifikasyonu ve tedavi takibi | Non-invaziv, CRT kantifikasyonu 10) |
| Floresein anjiyografi (FA) | Perfüzyonsuz alanlar ve neovaskülarizasyon değerlendirmesi | İnvaziv, kontrast madde kullanımı 8) |
| OCTA | Non-invaziv vasküler değerlendirme | Tekrarlanabilir, kontrast madde gerektirmez 11) |
| Yapay zeka fundus taraması | Birincil taramanın otomasyonu | Duyarlılık %87-97, göz uzmanı gerektirmez 12) |
Derin öğrenme tabanlı yapay zeka göz taramasının %87-97 gibi yüksek bir duyarlılıkla rapor edildiği ve pratik kullanıma girdiği bildirilmiştir 12). FDA onaylı yapay zeka cihazları da mevcuttur ve göz doktoru eksikliği olan bölgelerde kullanılması beklenmektedir. Ancak yapay zeka taraması yalnızca birinci basamak taramadır; anormallik tespit edilirse bir göz doktoru tarafından detaylı muayene gereklidir.
4. Diyabetik Retinopati Sınıflandırması
Section titled “4. Diyabetik Retinopati Sınıflandırması”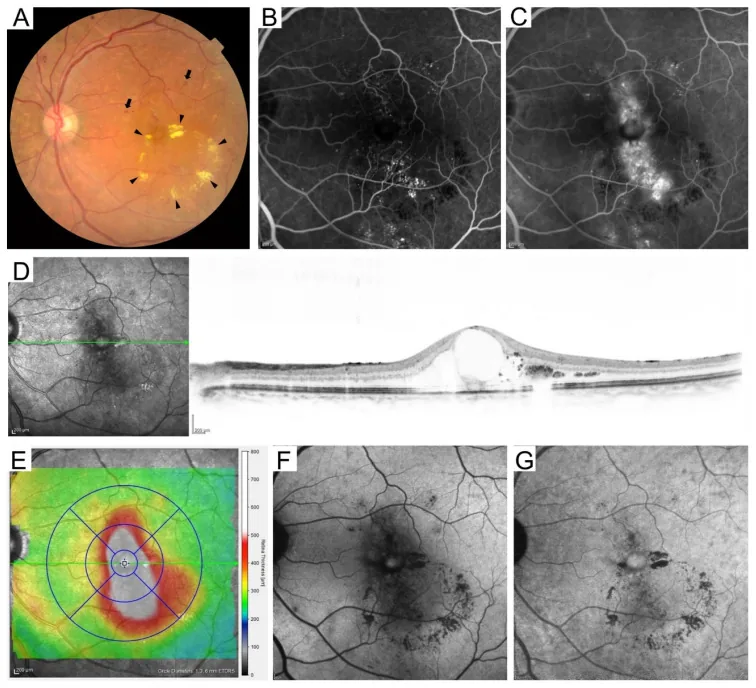
Uluslararası Sınıflandırma (ETDRS Uyumlu)
Section titled “Uluslararası Sınıflandırma (ETDRS Uyumlu)”Diyabetik retinopatinin uluslararası sınıflandırması ETDRS kriterlerine dayalı beş aşamadan oluşur 8).
| Evre | Ana Bulgular | Yönetim Stratejisi |
|---|---|---|
| Retinopati yok | Anormallik yok | 1-2 yılda bir tarama 4) |
| Hafif NPDR | Sadece mikroanevrizma | 6-12 ayda bir takip 4) |
| Orta NPDR | Yumuşak eksüda, retina kanaması, sert eksüda | 3-6 ayda bir takip 4) |
| Şiddetli NPDR (4-2-1 kuralı) | 4 kadranda retina kanaması, 2 kadranda venöz boncuklanma, 1 kadranda IRMA 8) | Erken PRP düşünülmeli, 1-3 ayda bir takip 4) |
| Proliferatif Diyabetik Retinopati (PDR) | NVD, NVE, vitreus kanaması, traksiyonel retina dekolmanı 8) | PRP, anti-VEGF, cerrahi. Aylık takip 4) |
- Şiddetli NPDR’de 4-2-1 kuralı, 4 kadranda retina kanaması, 2 kadranda venöz boncuklanma veya 1 kadranda IRMA (intraretinal mikrovasküler anormallik) kriterlerinden en az birini karşılayan evreyi ifade eder 8).
- Proliferatif diyabetik retinopatide (PDR) optik disk neovaskülarizasyonu (NVD) ve retina neovaskülarizasyonu (NVE) ortaya çıkar ve vitreus kanaması ile traksiyonel retina dekolmanına ilerler 8).
Diyabetik Makula Ödemi (DME)
Section titled “Diyabetik Makula Ödemi (DME)”Diyabetik makula ödemi (DME), retinopatinin herhangi bir evresinde ortaya çıkabilen bir durumdur ve diyabette görme kaybının en sık nedenidir 10).
- Foveayı içeren CSME (klinik olarak anlamlı makula ödemi) tedavi endikasyonudur 10)
- OCT’de CRT > 300 μm, tedavi başlangıcı için kriterlerden biri olarak kabul edilir 10)
- Avrupa Retina Derneği (EURETINA) kılavuzları, anti-VEGF tedavisini birinci basamak seçenek olarak önermektedir10)
Diğer Göz Komplikasyonları
Section titled “Diğer Göz Komplikasyonları”- Neovasküler glokom: PDR’nin bir komplikasyonu olarak iris ve açıda yeni damarlar oluşur ve sekonder glokoma yol açar
- Diyabetik katarakt: İki formu vardır: gerçek diyabetik katarakt (gençlerde hızlı ilerleyen tip) ve yaşa bağlı kataraktın hızlanması
- Ekstraoküler kas felci: Üçüncü ve altıncı kraniyal sinir felcine bağlı çift görme akut olarak ortaya çıkabilir
5. Tedavi Stratejisi (Tarama ve Tedavi İşbirliği)
Section titled “5. Tedavi Stratejisi (Tarama ve Tedavi İşbirliği)”Dahili Yönetimin Temelleri
Section titled “Dahili Yönetimin Temelleri”Kan şekeri, kan basıncı ve lipidlerin dahili yönetimi, diyabetik retinopatinin ilerlemesini baskılamanın temelidir. Hedef değerler aşağıdaki gibidir6).
- HbA1c: %7.0’ın altı
- Kan basıncı: 130/80 mmHg’nin altı
- LDL-K: 120 mg/dL’nin altı
UKPDS’de, yoğun glisemik kontrol grubunda, standart kontrol grubuna kıyasla mikrovasküler komplikasyon riski %37 azalmış ve HbA1c’deki %1’lik düşüş, komplikasyon riskinde anlamlı azalma ile ilişkilendirilmiştir6).
Lazer Fotokoagülasyon (Panretinal Fotokoagülasyon: PRP)
Section titled “Lazer Fotokoagülasyon (Panretinal Fotokoagülasyon: PRP)”Şiddetli NPDR’den proliferatif diyabetik retinopatiye kadar panretinal fotokoagülasyon (PRP) uygulanır8). İskemik retinayı yakarak VEGF üretimi baskılanır ve yeni damar oluşumu geriletilir/önlenir. ETDRS’de kanıtlanmış bir tedavidir ve yüksek riskli PDR’de körlüğü önlemede standart tedavidir8).
Anti-VEGF Tedavisi
Section titled “Anti-VEGF Tedavisi”Diyabetik makula ödemi (DME) için birinci basamak tedavi, anti-VEGF intravitreal enjeksiyondur. Kullanılabilir ilaçlar aşağıdaki gibidir10).
- Ranibizumab (Lucentis): 0.5 mg/0.05 mL intravitreal enjeksiyon
- Aflibercept (Eylea): 2 mg/0.05 mL intravitreal enjeksiyon
- Faricimab (Vabysmo): 6 mg/0.05 mL intravitreal enjeksiyon (Ang-2/VEGF-A çift spesifik antikor)
Vitrektomi
Section titled “Vitrektomi”Emilemeyen vitreus kanaması ve traksiyonel retina dekolmanı için vitrektomi yapılır8). Son yıllarda küçük kesili vitrektomi (25-27 gauge) yaygınlaşmış ve cerrahi travma azaltılmıştır.
Lokal steroid uygulaması
Section titled “Lokal steroid uygulaması”Triamsinolon asetonid (TA) 4 mg/0.1 mL intravitreal enjeksiyonu, DME için yardımcı tedavi olarak kullanılır10). Anti-VEGF tedavisine yetersiz yanıt veren olgularda veya yapay lensli gözlerde (katarakt cerrahisi sonrası) düşünülür.
Fenofibrat
Section titled “Fenofibrat”FIELD çalışması (2007) ve ACCORD Eye çalışmasında, fenofibrat grubunda diyabetik retinopati progresyonunda yavaşlama ve fotokoagülasyon ihtiyacında azalma gösterilmiştir13). Lipid düşürücü etkiye ek olarak, PPARα aktivasyonu yoluyla anti-inflamatuar ve anti-anjiyogenik etkilerin rol oynadığı düşünülmektedir13).
Erken teşhis ile körlüklerin %90’ından fazlası önlenebilir2). Tedavi, hastalığın evresine ve komplikasyon türüne göre değişir; hafif-orta vakalarda kan şekeri, kan basıncı ve lipid yönetimi temel tedavidir. Şiddetli nonproliferatif-proliferatif evrede lazer fotokoagülasyon (PRP) uygulanır ve diyabetik makula ödemi için anti-VEGF intravitreal enjeksiyon (ranibizumab, aflibercept, faricimab) ilk seçenektir. Emilmez vitreus kanaması veya traksiyonel retina dekolmanında vitrektomi endikedir.
6. Patofizyoloji ve Taramanın Bilimsel Temelleri
Section titled “6. Patofizyoloji ve Taramanın Bilimsel Temelleri”Hiperglisemiye Bağlı Retinal Mikrovasküler Hasar
Section titled “Hiperglisemiye Bağlı Retinal Mikrovasküler Hasar”Diyabetik retinopatinin gelişiminde hipergliseminin tetiklediği birden fazla metabolik yolak rol oynar14).
- Poliol yolunun aktivasyonu: Aldoz redüktaz enzimi ile glukozun sorbitole dönüşümü artar, hücre içi ozmolarite yükselir ve oksidatif stres artar.
- AGE (İleri Glikasyon Son Ürünleri) birikimi: Vasküler bazal membran ve ekstrasellüler matrikste birikim damar fonksiyonunu bozar.
- PKC (Protein Kinaz C) aktivasyonu: Vasküler geçirgenliği artırır ve yeni damar oluşumunda rol oynayan VEGF üretimini uyarır.
- Oksidatif stres artışı: Aşırı reaktif oksijen türleri (ROS) üretimi endotel hücre fonksiyonunu bozar.
Perisit Kaybından Yeni Damar Oluşumuna
Section titled “Perisit Kaybından Yeni Damar Oluşumuna”Retinal kapillerlerde perisitlerin (damar duvarını destekleyen hücreler) seçici kaybı, diyabetik retinopatinin en erken değişikliğidir14). Perisit kaybı kapiller duvarı zayıflatır ve mikroanevrizmalar oluşur. Vasküler geçirgenlik artışı makula ödemine yol açar, kapiller nonperfüzyon (perfüzyonsuz alanlar) retinal iskemiye neden olur14).
İskemik retinadan artan VEGF üretimi, yeni damar oluşumunun ana itici gücüdür ve NVD, NVE oluşur. Vitreus içi VEGF, vitreus kanaması ve traksiyonel retina dekolmanı patogenezinde de rol oynar14).
Taramanın Maliyet-Etkililiği
Section titled “Taramanın Maliyet-Etkililiği”Diyabetik retinopati tarama programlarının maliyet-etkililiği birçok ekonomik analizle desteklenmiştir. Jones ve arkadaşlarının sistematik derlemesinde (2010), tarama ile erken tedavinin körlük sonrası bakım maliyetlerine kıyasla çok daha düşük ve maliyet-etkili olduğu gösterilmiştir15).
DCCT ve UKPDS, kan şekeri kontrolünün önemini bilimsel olarak kanıtlamıştır. DCCT’de tip 1 diyabette yoğun insülin tedavisi retinopati gelişme riskini %76, ilerleme riskini %54 azaltmıştır6). UKPDS’de tip 2 diyabette sıkı kan şekeri kontrolü mikrovasküler komplikasyon riskini %37 azaltmıştır6).
7. En Yeni Araştırmalar ve Gelecek Perspektifleri
Section titled “7. En Yeni Araştırmalar ve Gelecek Perspektifleri”Yapay Zeka ile Otomatik Taramanın Toplumsal Uygulaması
Section titled “Yapay Zeka ile Otomatik Taramanın Toplumsal Uygulaması”Derin öğrenme kullanılarak yapılan otomatik fundus analizinin doğruluğu, göz doktorlarıyla karşılaştırılabilir seviyeye ulaşmıştır ve toplumsal uygulaması ilerlemektedir 12). Dahiliye ve birinci basamak sağlık hizmetlerinde non-invaziv tarama olarak kullanılması, göz doktoruna başvuru oranı düşük olan yüksek riskli hastaların tespit edilmesini sağlayabilir.
Ultra Geniş Açılı Fundus Kamerasının Tanıtımı
Section titled “Ultra Geniş Açılı Fundus Kamerasının Tanıtımı”Optos gibi ultra geniş açılı fundus kameraları, tek bir çekimde retinanın 200°‘den fazlasını kapsar ve pupil dilatasyonu gerektirmeyen taramalarda kullanımı yaygınlaşmaktadır 9). Periferik retinadaki non-perfüzyon alanları ve neovaskülarizasyonu tespit etme doğruluğunda iyileşmeler rapor edilmiştir ve taramanın hem doğruluğunu hem de kolaylığını artırması beklenmektedir.
Uzaktan Tıp (Teleoftalmoloji) Kullanımı
Section titled “Uzaktan Tıp (Teleoftalmoloji) Kullanımı”Teletıp kullanılarak yapılan uzaktan fundus görüntüleme yorumlaması, özellikle diyabetik retinopati taramasında başarılı bir geçmişe sahiptir 12). Göz doktoru eksikliği olan bölgelerde ve kırsal alanlarda diyabet hastalarının tarama oranlarının artırılmasına katkıda bulunmakta ve eşitsizlikleri azaltma aracı olarak dikkat çekmektedir.
Yeni İlaçlar ve Retinopati Riski Üzerine Araştırmalar
Section titled “Yeni İlaçlar ve Retinopati Riski Üzerine Araştırmalar”GLP-1 reseptör agonistleri (semaglutid vb.) ve SGLT2 inhibitörlerinin (empagliflozin vb.) yaygınlaşmasıyla birlikte, bu ilaçların diyabetik retinopati riski üzerindeki etkilerine yönelik araştırmalar ilerlemektedir 16). Semaglutid ile ilgili bazı çalışmalarda, akut dönemde retinopati kötüleşme riskinde artış bildirilmiş ve özellikle erken kötüleşme (early worsening) ile ilişkisi dikkat çekmektedir 16). Fenofibratın DR ilerlemesini engelleyici etkisinin mekanizmasının aydınlatılması ve daha büyük ölçekli klinik çalışmaların yapılması beklenmektedir 13).
Gözyaşı Biyobelirteçleri ve Retina Damar Parametreleri
Section titled “Gözyaşı Biyobelirteçleri ve Retina Damar Parametreleri”Non-invaziv gözyaşı örneklemesi ile VEGF ve inflamatuar sitokinlerin ölçülmesi ve retina damar çapı ile fraktal analiz kullanılarak erken retinopati riski değerlendirmesi üzerine araştırmalar devam etmektedir. Gelecekte, sadece fundus kamerası çekimi ile retinopati riskinin kantifiye edilmesi mümkün olabilir.
8. Kaynaklar
Section titled “8. Kaynaklar”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
