
غربالگری چشم دیابتی (راهنماهای غربالگری چشم دیابتی)
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”۱. غربالگری چشم در بیماران دیابتی چیست؟
Section titled “۱. غربالگری چشم در بیماران دیابتی چیست؟”غربالگری چشم در بیماران دیابتی به مجموعه معاینات منظم چشمی گفته میشود که با هدف تشخیص زودهنگام عوارض چشمی مانند رتینوپاتی دیابتی، ادم ماکولای دیابتی، گلوکوم نئوواسکولار، آب مروارید و فلج عضلات خارج چشمی و هدایت به درمان مناسب انجام میشود.
رتینوپاتی دیابتی دومین علت نابینایی قابل پیشگیری در بزرگسالان است. حدود ۳۰ تا ۴۰ درصد از بیماران دیابتی در جهان به رتینوپاتی مبتلا هستند و حدود ۱۰ درصد آنها به رتینوپاتی تهدیدکننده بینایی (رتینوپاتی ناتوانکننده بینایی) دچار میشوند1). همچنین گزارش شده است که در زمان تشخیص دیابت، حدود ۲۰ درصد از بیماران از قبل رتینوپاتی دارند1)، بنابراین شروع زودهنگام غربالگری اهمیت دارد.
از سوی دیگر، با غربالگری و درمان مناسب، بیش از ۹۰ درصد موارد نابینایی قابل پیشگیری است2). رتینوپاتی در مراحل اولیه بدون علامت است و زمانی که علائم ظاهر میشوند، بیماری معمولاً پیشرفت قابل توجهی داشته است. بنابراین معاینات منظم چشم تنها راه تشخیص زودهنگام است.
تعداد بیماران دیابتی در ژاپن بیش از ۱۰ میلیون نفر تخمین زده میشود و ایجاد سیستمی برای ادامه معاینات منظم چشم یک چالش است. ابزارهای همکاری بین پزشک داخلی و چشمپزشک مانند دفترچه چشم دیابت به اشتراکگذاری اطلاعات یافتههای فوندوس، تاریخ معاینه و محتوای درمان کمک میکند3).
در دیابت نوع ۲، توصیه میشود بلافاصله پس از تشخیص، معاینه چشم انجام شود. گزارش شده است که در زمان تشخیص دیابت، حدود ۲۰ درصد از بیماران از قبل رتینوپاتی دارند1) و حتی بدون علامت نیز ممکن است رتینوپاتی پیشرفت کرده باشد. در دیابت نوع ۱، معاینه چشم حدود ۵ سال پس از شروع بیماری یا بلوغ آغاز میشود4). در هر دو نوع، معاینات منظم فوندوس حتی در مراحل بدون کاهش بینایی ضروری است.
2. افراد هدف برای غربالگری و دفعات توصیهشده
Section titled “2. افراد هدف برای غربالگری و دفعات توصیهشده”افراد و زمان شروع
Section titled “افراد و زمان شروع”زمان شروع غربالگری بسته به نوع و وضعیت دیابت متفاوت است.
- دیابت نوع 2: در زمان تشخیص، اولین معاینه چشم انجام شود4)
- دیابت نوع 1: حدود 5 سال پس از شروع (یا بلوغ) شروع شود و پس از آن معاینه فوندوس سالانه ادامه یابد4)
- دیابت بارداری (GDM): در سهماهه اول بارداری معاینه فوندوس انجام شود و تا یک سال پس از زایمان پیگیری شود5)
- زنان باردار با دیابت قبل از بارداری: معاینه قبل از بارداری یا در سهماهه اول انجام شود و در هر سهماهه پیگیری شود5)
دفعات غربالگری توصیهشده (بر اساس مرحله بیماری)
Section titled “دفعات غربالگری توصیهشده (بر اساس مرحله بیماری)”دفعات غربالگری بر اساس مرحله رتینوپاتی و وضعیت کنترل HbA1c تعیین میشود.
| مرحله رتینوپاتی | دفعات غربالگری توصیهشده |
|---|---|
| بدون رتینوپاتی (کنترل خوب با HbA1c < 7.0%) | هر 1 تا 2 سال4) |
| مرحله غیرتکثیری خفیف | هر 6 تا 12 ماه4) |
| غیرپرولیفراتیو متوسط | هر ۳ تا ۶ ماه4) |
| غیرپرولیفراتیو شدید (پیشپرولیفراتیو) | هر ۱ تا ۳ ماه4) |
| رتینوپاتی دیابتی پرولیفراتیو | هر ماه (همراه با مداخله درمانی)4) |
کنترل HbA1c و پیشرفت رتینوپاتی
Section titled “کنترل HbA1c و پیشرفت رتینوپاتی”کنترل HbA1c یک شاخص مهم در تعیین دفعات غربالگری است.
در مطالعه UKPDS (مطالعه آیندهنگر دیابت انگلستان) نشان داده شد که کاهش ۱٪ در HbA1c خطر عوارض میکروواسکولار را ۳۷٪ کاهش میدهد6). حفظ HbA1c زیر ۷٫۰٪ منجر به کاهش قابل توجه خطر پیشرفت رتینوپاتی میشود6).
از سوی دیگر، بهبود سریع قند خون مانند شروع انسولین ممکن است باعث «تشدید اولیه» (early worsening) رتینوپاتی شود7). این پدیده در مطالعه DCCT (آزمایش کنترل دیابت و عوارض آن) تأیید شده است و باید به بدتر شدن کوتاهمدت فوندوس پس از شروع انسولین توجه کرد7).
در صورت عدم وجود رتینوپاتی و HbA1c خوب (زیر ۷٫۰٪)، معاینه هر ۱ تا ۲ سال کافی است. در مرحله غیرپرولیفراتیو خفیف هر ۶ تا ۱۲ ماه، در مرحله متوسط هر ۳ تا ۶ ماه، در مرحله غیرپرولیفراتیو شدید هر ۱ تا ۳ ماه، و در مرحله پرولیفراتیو معاینه ماهانه همراه با مداخله درمانی ضروری است4). در صورت بالا بودن HbA1c یا ناپایداری کنترل قند خون، پیگیری با فواصل کوتاهتر توصیه میشود.
۳. روشهای معاینه
Section titled “۳. روشهای معاینه”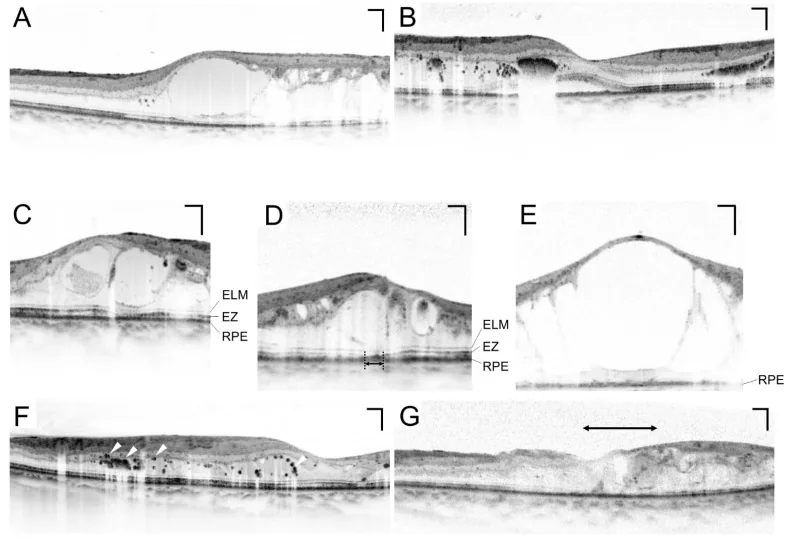
معاینه فوندوس با گشاد کردن مردمک
Section titled “معاینه فوندوس با گشاد کردن مردمک”معاینه فوندوس با گشاد کردن مردمک، آزمایش اصلی غربالگری دیابت چشم است. استاندارد این است که پس از گشاد کردن مردمک با قطرههای تروپیکامید و فنیلافرین (فنیلافرین هیدروکلراید)، معاینه فوندوس انجام شود 4). عکاسی استریو از 7 میدان دید بر اساس ETDRS (مطالعه درمان زودرس رتینوپاتی دیابتی) به عنوان مرجع استاندارد در نظر گرفته میشود 8).
دوربین فوندوس بدون گشاد کردن مردمک به دلیل راحتی، استفاده گستردهای در غربالگری پیدا کرده است و حساسیت 80 تا 90 درصد گزارش شده است 9). در برنامه ملی غربالگری رتینوپاتی دیابتی بریتانیا، سیستمی مبتنی بر عکاسی دیجیتال فوندوس بدون گشاد کردن مردمک راهاندازی شده است 9).
OCT (توموگرافی انسجام نوری)
Section titled “OCT (توموگرافی انسجام نوری)”OCT یک آزمایش ضروری برای ارزیابی کمی ادم ماکولا است. ضخامت شبکیه در ناحیه فووآ (CRT) را میتوان به صورت غیرتهاجمی و مکرر اندازهگیری کرد و برای پایش اثربخشی درمان ضروری است 10). CRT > 300 میکرومتر به عنوان یکی از معیارهای شروع درمان ادم ماکولای دیابتی (DME) در نظر گرفته میشود 10).
آنژیوگرافی فلورسین (FA)
Section titled “آنژیوگرافی فلورسین (FA)”این آزمایش با تزریق وریدی فلورسین سدیم برای تصویربرداری از عروق شبکیه انجام میشود و برای تشخیص نواحی بدون پرفیوژن و ارزیابی عروق جدید استفاده میشود 8). برای تعیین اندیکاسیون فتوکوآگولاسیون به کار میرود و برای ارزیابی دقیق طبقهبندی ETDRS مفید است 8).
آنژیوگرافی OCT (OCTA)
Section titled “آنژیوگرافی OCT (OCTA)”این یک آزمایش غیرتهاجمی است که میتواند عروق شبکیه را به صورت سهبعدی و بدون استفاده از ماده حاجب تصویربرداری کند 11). به عنوان جایگزینی برای آنژیوگرافی فلورسین، میتوان آن را به طور مکرر انجام داد و برای ارزیابی نواحی بدون پرفیوژن و شبکه مویرگی ماکولا به کار میرود 11).
غربالگری فوندوس با استفاده از هوش مصنوعی
Section titled “غربالگری فوندوس با استفاده از هوش مصنوعی”تجزیه و تحلیل خودکار فوندوس با استفاده از یادگیری عمیق به سرعت در حال ورود به مرحله عملی است. در مطالعه کوهورت چندنژادی توسط Ting و همکاران (2017)، حساسیت 87 تا 97 درصد برای تشخیص خودکار رتینوپاتی دیابتی، مشکوک به گلوکوم و AMD گزارش شد 12). دستگاههای هوش مصنوعی تأیید شده توسط FDA ایالات متحده (مانند IDx-DR) نیز به مرحله عملیاتی رسیدهاند و استفاده از آنها در غربالگری در بخش داخلی و مراقبتهای اولیه در حال افزایش است 12).
| روش آزمایش | اندیکاسیون اصلی | ویژگیها |
|---|---|---|
| معاینه فوندوس با گشاد کردن مردمک (استریو 7 میدان) | مرجع استاندارد برای ارزیابی مرحله بیماری | دقت بالا، نیاز به گشاد کردن مردمک تهاجمی 8) |
| دوربین فوندوس بدون گشاد کردن مردمک | غربالگری اولیه | حساسیت ۸۰-۹۰٪ و راحتی بالا 9) |
| OCT | کمیسازی ادم ماکولا و پایش درمان | غیرتهاجمی، کمیسازی CRT 10) |
| آنژیوگرافی فلورسین (FA) | ارزیابی نواحی بدون پرفیوژن و عروق جدید | تهاجمی، نیاز به ماده حاجب 8) |
| OCTA | ارزیابی عروقی غیرتهاجمی | قابل تکرار، بدون نیاز به ماده حاجب 11) |
| غربالگری فوندوس با هوش مصنوعی | خودکارسازی غربالگری اولیه | حساسیت ۸۷-۹۷٪، بدون نیاز به متخصص چشم 12) |
غربالگری چشم با هوش مصنوعی مبتنی بر یادگیری عمیق با دقت ۸۷ تا ۹۷ درصد گزارش شده است و وارد مرحله عملی شده است 12). دستگاههای هوش مصنوعی تأیید شده توسط FDA نیز وجود دارند و انتظار میرود در مناطقی با کمبود متخصص چشم استفاده شوند. با این حال، غربالگری هوش مصنوعی تنها یک غربالگری اولیه است و در صورت تشخیص ناهنجاری، معاینه دقیق توسط متخصص چشم ضروری است.
۴. طبقهبندی رتینوپاتی دیابتی
Section titled “۴. طبقهبندی رتینوپاتی دیابتی”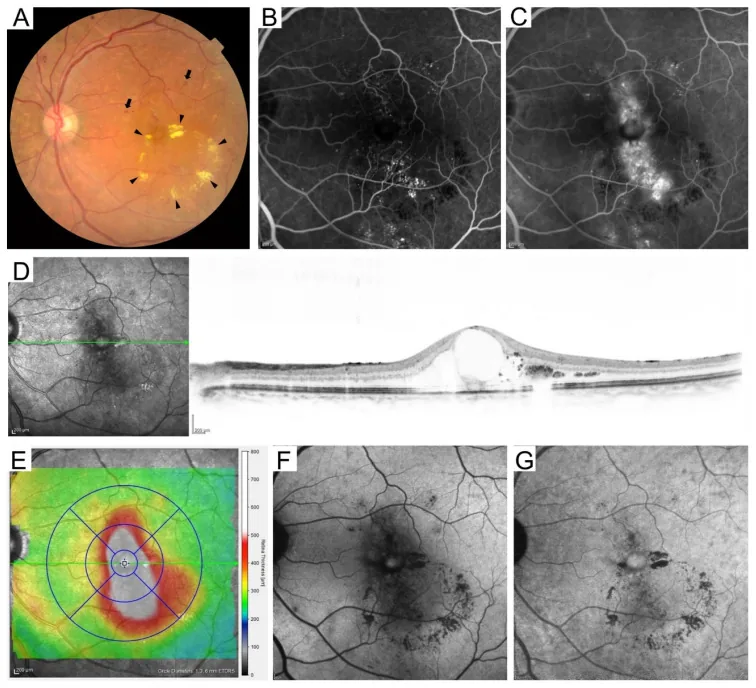
طبقهبندی بینالمللی (مطابق با ETDRS)
Section titled “طبقهبندی بینالمللی (مطابق با ETDRS)”طبقهبندی بینالمللی رتینوپاتی دیابتی بر اساس معیارهای ETDRS شامل پنج مرحله است 8).
| مرحله | یافتههای اصلی | راهکار مدیریت |
|---|---|---|
| بدون رتینوپاتی | بدون ناهنجاری | غربالگری هر ۱ تا ۲ سال 4) |
| NPDR خفیف | فقط میکروآنوریسم | پیگیری هر ۶ تا ۱۲ ماه 4) |
| NPDR متوسط | اگزودای نرم، خونریزی شبکیه، اگزودای سخت | پیگیری هر ۳ تا ۶ ماه 4) |
| NPDR شدید (قانون ۴-۲-۱) | خونریزی شبکیه در ۴ ربع، اتساع وریدی مهرهای در ۲ ربع، IRMA در ۱ ربع 8) | بررسی PRP زودهنگام، پیگیری هر ۱ تا ۳ ماه 4) |
| رتینوپاتی دیابتی پرولیفراتیو (PDR) | NVD، NVE، خونریزی زجاجیه، جداشدگی کششی شبکیه 8) | PRP، ضد VEGF، جراحی. پیگیری ماهانه 4) |
- قانون ۴-۲-۱ در NPDR شدید به مرحلهای اطلاق میشود که حداقل یکی از موارد زیر را داشته باشد: خونریزی شبکیه در ۴ ربع، اتساع وریدی مهرهای در ۲ ربع، یا IRMA (ناهنجاریهای عروقی کوچک داخل شبکیه) در ۱ ربع 8).
- در رتینوپاتی دیابتی پرولیفراتیو (PDR)، نئوواسکولاریزاسیون دیسک بینایی (NVD) و نئوواسکولاریزاسیون شبکیه (NVE) ظاهر شده و به خونریزی زجاجیه و جداشدگی کششی شبکیه پیشرفت میکند 8).
ادم ماکولای دیابتی (DME)
Section titled “ادم ماکولای دیابتی (DME)”ادم ماکولای دیابتی (DME) وضعیتی است که میتواند در هر مرحله از رتینوپاتی رخ دهد و شایعترین علت کاهش بینایی در دیابت است 10).
- CSME (ادم ماکولای بالینی قابل توجه) که به فووآ گسترش یافته است، نشاندهنده نیاز به درمان است 10)
- در OCT، CRT > 300 میکرومتر یکی از معیارهای شروع درمان در نظر گرفته میشود 10)
- راهنمای انجمن شبکیه اروپا (EURETINA) درمان ضد VEGF را به عنوان گزینه اول توصیه میکند10)
سایر عوارض چشمی
Section titled “سایر عوارض چشمی”- گلوکوم نئوواسکولار: به عنوان عارضه PDR، عروق جدید در عنبیه و زاویه ایجاد شده و منجر به گلوکوم ثانویه میشود
- آب مروارید دیابتی: دو شکل دارد: آب مروارید دیابتی واقعی (نوع پیشرونده سریع در جوانان) و تسریع آب مروارید وابسته به سن
- فلج عضلات خارج چشمی: دوبینی ناشی از فلج اعصاب سوم و ششم مغزی ممکن است به صورت حاد رخ دهد
5. استراتژی درمان (از غربالگری تا همکاری درمانی)
Section titled “5. استراتژی درمان (از غربالگری تا همکاری درمانی)”اصول مدیریت داخلی
Section titled “اصول مدیریت داخلی”مدیریت داخلی قند خون، فشار خون و چربیها اساس مهار پیشرفت رتینوپاتی دیابتی است. مقادیر هدف به شرح زیر است6).
- HbA1c: کمتر از 7.0%
- فشار خون: کمتر از 130/80 mmHg
- LDL-C: کمتر از 120 mg/dL
در UKPDS، گروه کنترل شدید قند خون در مقایسه با گروه کنترل معمولی، خطر عوارض میکروواسکولار را 37% کاهش داد و کاهش 1% HbA1c با کاهش معنیدار خطر عوارض مرتبط بود6).
فتوکوآگولاسیون لیزری (پان رتینال فوتوکوآگولاسیون: PRP)
Section titled “فتوکوآگولاسیون لیزری (پان رتینال فوتوکوآگولاسیون: PRP)”برای NPDR شدید تا رتینوپاتی دیابتی پرولیفراتیو، پان رتینال فوتوکوآگولاسیون (PRP) انجام میشود8). با سوزاندن شبکیه ایسکمیک، تولید VEGF مهار شده و باعث پسرفت و پیشگیری از عروق جدید میشود. این درمان در ETDRS تثبیت شده است و درمان استاندارد برای پیشگیری از نابینایی در PDR پرخطر است8).
درمان ضد VEGF
Section titled “درمان ضد VEGF”درمان خط اول برای ادم ماکولای دیابتی (DME) تزریق داخل زجاجیهای ضد VEGF است. داروهای قابل استفاده به شرح زیر هستند10).
- رانیبیزوماب (Lucentis): تزریق داخل زجاجیهای 0.5 میلیگرم/0.05 میلیلیتر
- آفلیبرسپت (Eylea): تزریق داخل زجاجیهای 2 میلیگرم/0.05 میلیلیتر
- فاریسیماب (Vabysmo): تزریق داخل زجاجیهای 6 میلیگرم/0.05 میلیلیتر (آنتیبادی دوگانه Ang-2/VEGF-A)
جراحی زجاجیه
Section titled “جراحی زجاجیه”برای خونریزی غیرقابل جذب زجاجیه و جداشدگی کششی شبکیه، جراحی زجاجیه انجام میشود8). در سالهای اخیر، جراحی زجاجیه با برش کوچک (25 تا 27 گیج) رایج شده و تهاجم جراحی کاهش یافته است.
تجویز موضعی استروئید
Section titled “تجویز موضعی استروئید”تزریق داخل زجاجیهای تریامسینولون استونید (TA) 4 میلیگرم/0.1 میلیلیتر به عنوان درمان کمکی برای DME استفاده میشود10). در موارد پاسخ ناکافی به درمان ضد VEGF و در چشمهای دارای لنز مصنوعی (پس از جراحی آب مروارید) در نظر گرفته میشود.
فنوفیبرات
Section titled “فنوفیبرات”در مطالعه FIELD (2007) و مطالعه ACCORD Eye، در گروه دریافتکننده فنوفیبرات، کاهش پیشرفت رتینوپاتی دیابتی و کاهش نیاز به فوتوکواگولاسیون نشان داده شد13). تصور میشود که علاوه بر اثر کاهش چربی، فعالسازی PPARα با اثرات ضدالتهابی و ضد رگزایی مرتبط است13).
با تشخیص زودهنگام، بیش از ۹۰٪ موارد نابینایی قابل پیشگیری است2). درمان بسته به مرحله بیماری و نوع عوارض متفاوت است؛ در موارد خفیف تا متوسط، مدیریت داخلی قند خون، فشار خون و چربیهای خون اصلیترین اقدام است. در مرحله پرولیفراتیو غیرپیشرفته تا پیشرفته، فتوکوآگولاسیون لیزری (PRP) انجام میشود و برای ادم ماکولای دیابتی، تزریق داخل زجاجیهای آنتیVEGF (رانیبیزوماب، آفلیبرسپت، فاریسیماب) خط اول درمان است. در موارد خونریزی زجاجیهای غیرقابل جذب یا جداشدگی کششی شبکیه، ویترکتومی اندیکاسیون دارد.
۶. پاتوفیزیولوژی و مبانی علمی غربالگری
Section titled “۶. پاتوفیزیولوژی و مبانی علمی غربالگری”میکروآنژیوپاتی شبکیه ناشی از هیپرگلیسمی
Section titled “میکروآنژیوپاتی شبکیه ناشی از هیپرگلیسمی”در ایجاد رتینوپاتی دیابتی، چندین مسیر متابولیک ناشی از هیپرگلیسمی نقش دارند14).
- افزایش مسیر پلیول: تبدیل گلوکز به سوربیتول توسط آنزیم آلدوز ردوکتاز افزایش یافته و منجر به افزایش اسمولاریته داخل سلولی و استرس اکسیداتیو میشود.
- تجمع AGE (محصولات نهایی گلیکاسیون پیشرفته): تجمع در غشای پایه عروقی و ماتریکس خارج سلولی عملکرد عروق را مختل میکند.
- فعال شدن PKC (پروتئین کیناز C): باعث افزایش نفوذپذیری عروق و تولید VEGF میشود که در تشکیل عروق جدید نقش دارد.
- افزایش استرس اکسیداتیو: تولید بیش از حد گونههای فعال اکسیژن (ROS) عملکرد سلولهای اندوتلیال را مختل میکند.
از دست رفتن پریسیتها تا عروق جدید
Section titled “از دست رفتن پریسیتها تا عروق جدید”از دست رفتن انتخابی پریسیتها (سلولهای پشتیبان دیواره عروق) در مویرگهای شبکیه، اولین تغییر در رتینوپاتی دیابتی است14). از دست رفتن پریسیتها باعث ضعیف شدن دیواره مویرگها و تشکیل میکروآنوریسم میشود. افزایش نفوذپذیری عروق منجر به ادم ماکولا میشود و عدم پرفیوژن مویرگی (نواحی بدون پرفیوژن) باعث ایسکمی شبکیه میگردد14).
افزایش تولید VEGF از شبکیه ایسکمیک محرک اصلی تشکیل عروق جدید است و منجر به تشکیل NVD و NVE میشود. VEGF داخل زجاجیه در پاتوژنز خونریزی زجاجیه و جداشدگی کششی شبکیه نیز نقش دارد14).
هزینه-اثربخشی غربالگری
Section titled “هزینه-اثربخشی غربالگری”هزینه-اثربخشی برنامههای غربالگری رتینوپاتی دیابتی توسط چندین تحلیل اقتصادی تأیید شده است. در مرور سیستماتیک جونز و همکاران (۲۰۱۰)، نشان داده شد که درمان زودهنگام از طریق غربالگری در مقایسه با هزینههای مدیریت نابینایی به مراتب کمتر و هزینه-اثربخش است15).
DCCT و UKPDS اهمیت کنترل قند خون را از نظر علمی اثبات کردند. در DCCT، در دیابت نوع ۱، انسولیندرمانی فشرده خطر ابتلا به رتینوپاتی جدید را ۷۶٪ و خطر پیشرفت را ۵۴٪ کاهش داد6). در UKPDS، در دیابت نوع ۲، کنترل شدید قند خون خطر عوارض میکروواسکولار را ۳۷٪ کاهش داد6).
7. تحقیقات جدید و چشمانداز آینده
Section titled “7. تحقیقات جدید و چشمانداز آینده”اجرای اجتماعی غربالگری خودکار با هوش مصنوعی
Section titled “اجرای اجتماعی غربالگری خودکار با هوش مصنوعی”دقت تحلیل خودکار فوندوس با استفاده از یادگیری عمیق به سطحی قابل مقایسه با متخصصان چشم پزشکی رسیده است و اجرای اجتماعی آن در حال پیشرفت است 12). استفاده از آن در غربالگری غیرتهاجمی در پزشکی داخلی و مراقبتهای اولیه، امید به شناسایی بیماران پرخطر با نرخ مراجعه پایین به چشم پزشکی را افزایش میدهد.
معرفی دوربین فوندوس با زاویه فوقعریض
Section titled “معرفی دوربین فوندوس با زاویه فوقعریض”دوربینهای فوندوس با زاویه فوقعریض مانند Optos با یک بار عکسبرداری بیش از ۲۰۰ درجه از شبکیه را پوشش میدهند و کاربرد آنها در غربالگری بدون گشاد کردن مردمک در حال پیشرفت است 9). بهبود دقت در تشخیص مناطق بدون پرفیوژن و عروق جدید در شبکیه محیطی گزارش شده است و انتظار میرود که هم دقت و هم راحتی غربالگری افزایش یابد.
استفاده از پزشکی از راه دور (تلهافتالمولوژی)
Section titled “استفاده از پزشکی از راه دور (تلهافتالمولوژی)”تفسیر از راه دور تصاویر فوندوس با استفاده از پزشکی از راه دور، به ویژه در غربالگری رتینوپاتی دیابتی، سابقه موفقی داشته است 12). این روش به افزایش نرخ غربالگری بیماران دیابتی در مناطق کمبرخوردار از متخصص چشم و مناطق دورافتاده کمک کرده و به عنوان ابزاری برای کاهش نابرابریها مورد توجه قرار گرفته است.
تحقیقات در مورد داروهای جدید و خطر رتینوپاتی
Section titled “تحقیقات در مورد داروهای جدید و خطر رتینوپاتی”با گسترش استفاده از آگونیستهای گیرنده GLP-1 (مانند سماگلوتید) و مهارکنندههای SGLT2 (مانند امپاگلیفلوزین)، تحقیقات در مورد تأثیر این داروها بر خطر رتینوپاتی دیابتی در حال پیشرفت است 16). در برخی مطالعات، سماگلوتید با افزایش خطر تشدید حاد رتینوپاتی در مراحل اولیه همراه بوده است و ارتباط آن با early worsening مورد توجه قرار گرفته است 16). همچنین انتظار میرود که مکانیسم اثر فنوفیبرات در مهار پیشرفت DR و انجام آزمایشات بالینی بزرگتر ادامه یابد 13).
بیومارکرهای اشک و پارامترهای عروق شبکیه
Section titled “بیومارکرهای اشک و پارامترهای عروق شبکیه”تحقیقات در مورد اندازهگیری غیرتهاجمی VEGF و سیتوکینهای التهابی از طریق نمونهگیری اشک، و همچنین ارزیابی خطر زودهنگام رتینوپاتی با استفاده از قطر عروق شبکیه و تحلیل فراکتال در حال انجام است. در آینده، ممکن است بتوان خطر رتینوپاتی را تنها با عکسبرداری از فوندوس کمیسازی کرد.
8. منابع
Section titled “8. منابع”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
