
당뇨병 환자의 안과 검진 지침
한눈에 보는 포인트
섹션 제목: “한눈에 보는 포인트”1. 당뇨병 환자의 안과 선별 검사란?
섹션 제목: “1. 당뇨병 환자의 안과 선별 검사란?”당뇨병 환자에서 안과 선별 검사란 당뇨망막병증, 당뇨황반부종, 신생혈관녹내장, 백내장, 외안근마비 등의 안과 합병증을 조기에 발견하고 적절한 치료 중재로 연결하기 위한 정기적인 안과 검사 체계입니다.
당뇨망막병증은 성인 후천성 실명 원인의 2위를 차지합니다. 전 세계 당뇨병 환자의 약 30~40%에서 망막병증이 있으며, 시각 장애를 유발하는 망막병증(시력 장애성 망막병증)은 약 10%에서 나타납니다1). 당뇨병 진단 시 이미 약 20%의 환자에서 망막병증이 있다는 보고도 있어1), 선별 검사의 조기 시작이 중요합니다.
한편, 적절한 선별 검사와 치료 중재로 실명의 90% 이상을 예방할 수 있습니다2). 망막병증은 초기에는 자각 증상이 없으며, 자각 증상이 나타날 때는 병변이 상당히 진행된 경우가 많습니다. 따라서 정기적인 안과 검사가 유일한 조기 발견 수단입니다.
일본 내 당뇨병 환자 수는 약 1,000만 명 이상으로 추정되며, 안과에 정기적으로 내원하는 체계를 유지하는 것이 과제입니다. 당뇨안 수첩을 비롯한 내과-안과 협력 도구는 안저 소견, 검사일, 치료 내용의 정보 공유에 도움이 됩니다3).
2형 당뇨병에서는 진단 시 즉시 안과 검사를 받는 것이 권장됩니다. 당뇨병 진단 시 이미 약 20%의 환자에서 망막병증이 있다는 보고가 있으며1), 무증상이라도 망막병증이 진행 중일 수 있습니다. 1형 당뇨병에서는 발병 또는 사춘기로부터 5년 후를 기준으로 안과 검사를 시작합니다4). 두 유형 모두 시력 저하 등의 자각 증상이 없는 단계부터 정기적인 안저 검사가 필수적입니다.
2. 선별검사 대상 및 권장 빈도
섹션 제목: “2. 선별검사 대상 및 권장 빈도”대상자와 시작 시기
섹션 제목: “대상자와 시작 시기”선별검사 시작 시기는 당뇨병의 유형과 상태에 따라 다릅니다.
- 2형 당뇨병: 진단 시 첫 안과 검사 시행4)
- 1형 당뇨병: 발병(또는 사춘기) 후 약 5년 후 시작, 이후 매년 안저 검사 지속4)
- 임신성 당뇨병(GDM): 임신 첫 삼분기에 안저 검사 시행, 분만 후 1년까지 추적5)
- 임신 전부터 당뇨병이 있는 임산부: 임신 전 또는 임신 첫 삼분기에 검사 시행, 각 삼분기마다 추적5)
권장 선별검사 빈도 (병기별)
섹션 제목: “권장 선별검사 빈도 (병기별)”선별검사 빈도는 망막병증의 병기와 HbA1c 조절 상태를 종합하여 결정합니다.
| 망막병증 병기 | 권장 선별검사 빈도 |
|---|---|
| 망막병증 없음 (HbA1c < 7.0%, 양호한 조절) | 1~2년마다4) |
| 경증 비증식기 | 6~12개월마다4) |
| 중등도 비증식기 | 3~6개월마다4) |
| 중증 비증식기 (전증식기) | 1~3개월마다4) |
| 증식성 당뇨망막병증 | 매월 (치료 중재와 병행)4) |
HbA1c 조절과 망막병증 진행
섹션 제목: “HbA1c 조절과 망막병증 진행”HbA1c 조절은 선별검사 빈도를 결정하는 데 중요한 지표입니다.
UKPDS(영국 전향적 당뇨병 연구)에서 HbA1c를 1% 낮추면 미세혈관 합병증 위험이 37% 감소하는 것으로 나타났습니다6). HbA1c 7.0% 미만 유지는 망막병증 진행 위험의 유의한 감소로 이어집니다6).
한편, 인슐린 도입 등으로 인한 급격한 혈당 개선은 일시적으로 망막병증을 악화시키는 ‘조기 악화(early worsening)‘를 유발할 수 있습니다7). DCCT(당뇨병 조절 및 합병증 시험)에서 이 현상이 확인되었으며, 인슐린 도입 후 단기적인 안저 악화에 주의가 필요합니다7).
망막병증이 없고 HbA1c가 양호(7.0% 미만)하면 12년마다 검사가 가능합니다. 경증 비증식기에는 612개월마다, 중등도는 36개월마다, 중증 비증식기는 13개월마다, 증식기에는 매월 검사와 치료 중재가 필요합니다4). HbA1c가 높거나 혈당 조절이 불안정한 경우 더 짧은 간격의 추적 관찰이 권장됩니다.
3. 검사 방법
섹션 제목: “3. 검사 방법”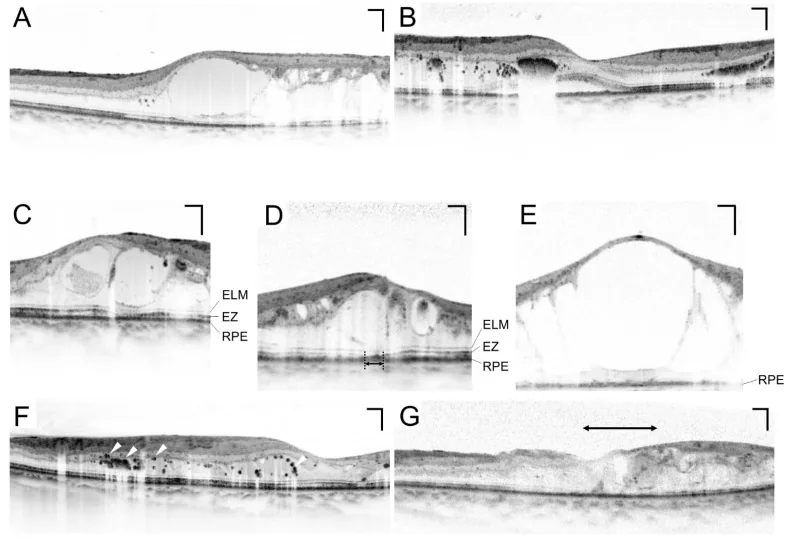
산동 안저 검사
섹션 제목: “산동 안저 검사”산동 안저 검사는 당뇨병 안과 선별검사의 핵심 검사입니다. 트로피카미드와 페닐레프린(페닐레프린 염산염) 점안액으로 산동 후 안저 검사를 시행하는 것이 표준입니다4). ETDRS(조기 치료 당뇨망막병증 연구)의 7시야 입체 사진 촬영이 참조 기준으로 간주됩니다8).
비산동 안저 카메라는 편리성이 높아 선별검사에서 사용이 확대되고 있으며, 민감도 80~90%가 보고되었습니다9). 영국 국가 당뇨망막병증 선별검사 프로그램에서는 비산동 디지털 안저 촬영을 핵심으로 하는 시스템이 운영되고 있습니다9).
OCT(광간섭단층촬영)
섹션 제목: “OCT(광간섭단층촬영)”OCT는 황반 부종의 정량적 평가에 필수적인 검사입니다. 중심와 망막 두께(CRT)를 비침습적이고 반복적으로 측정할 수 있으며, 치료 효과 판정 모니터링에 필수적입니다10). CRT > 300 μm는 당뇨 황반 부종(DME) 치료 시작의 한 기준으로 간주됩니다10).
형광 안저 조영술(FA)
섹션 제목: “형광 안저 조영술(FA)”이 검사는 플루오레세인 나트륨을 정맥 주사하여 망막 혈관을 묘출하는 검사로, 무관류 영역 검출 및 신생혈관 평가에 사용됩니다8). 광응고술의 적응 판단에 사용되며, ETDRS 분류의 정밀 평가에 유용합니다8).
OCT 혈관조영술(OCTA)
섹션 제목: “OCT 혈관조영술(OCTA)”OCTA는 조영제를 사용하지 않고 망막 혈관을 3차원적으로 묘출할 수 있는 비침습적 검사입니다11). 형광 안저 조영술의 대안으로 반복 검사가 가능하며, 무관류 영역 및 황반 모세혈관망 평가에 응용되고 있습니다11).
AI를 이용한 안저 선별검사
섹션 제목: “AI를 이용한 안저 선별검사”딥러닝을 이용한 안저 자동 분석은 빠르게 실용 단계로 이행하고 있습니다. Ting 등(2017년)의 다인종 코호트 연구에서는 당뇨망막병증, 녹내장 의심, 황반변성 등의 자동 검출에서 민감도 87~97%가 보고되었습니다12). 미국 FDA가 승인한 AI 장비(IDx-DR 등)도 실용화되어 있으며, 내과 및 일차 진료에서의 선별검사 활용이 진행되고 있습니다12).
| 검사법 | 주요 적응증 | 특징 |
|---|---|---|
| 산동 안저 검사(7시야 입체) | 병기 평가의 참조 기준 | 고정밀도; 침습적 산동 필요8) |
| 무산동 안저 카메라 | 1차 선별검사 | 민감도 80–90%, 편의성 높음 9) |
| OCT | 황반부종 정량화 및 치료 모니터링 | 비침습적, CRT 정량 10) |
| 형광 안저 조영술 (FA) | 무관류 영역 및 신생혈관 평가 | 침습적, 조영제 사용 8) |
| OCTA | 비침습적 혈관 평가 | 반복 가능, 조영제 불필요 11) |
| AI 안저 선별검사 | 자동화된 1차 선별검사 | 민감도 87–97%, 안과 전문의 불필요 12) |
딥러닝을 이용한 AI 안저 스크리닝은 민감도 87~97%의 높은 정확도가 보고되었으며, 실용 단계에 들어섰습니다12). FDA 승인을 받은 AI 기기도 존재하며, 안과 전문의 부족 지역에서의 활용이 기대됩니다. 그러나 AI 스크리닝은 어디까지나 1차 스크리닝이며, 이상이 발견된 경우 안과 전문의에 의한 정밀 검사가 필요합니다.
4. 당뇨망막병증의 분류
섹션 제목: “4. 당뇨망막병증의 분류”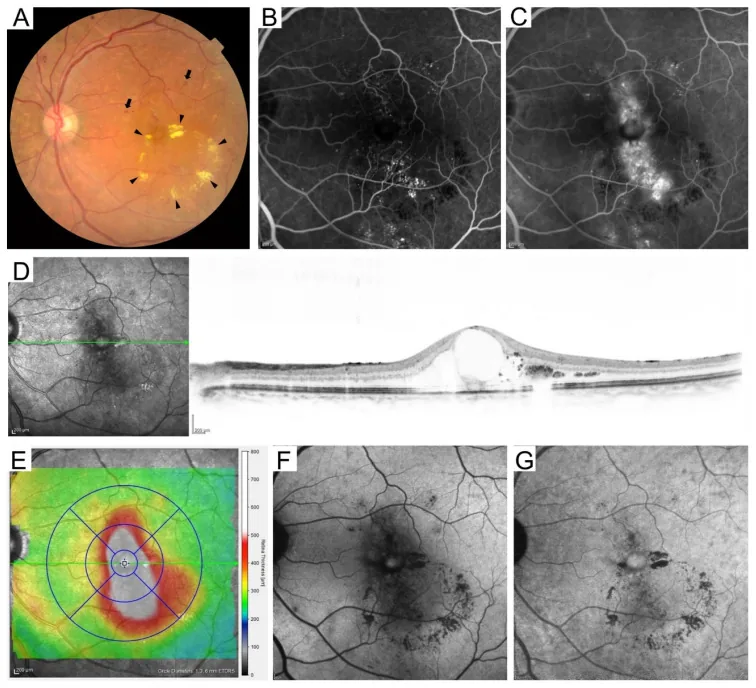
국제 분류(ETDRS 기준)
섹션 제목: “국제 분류(ETDRS 기준)”당뇨망막병증의 국제 분류는 ETDRS 기준에 기반한 5단계로 구성됩니다8).
| 병기 | 주요 소견 | 관리 방침 |
|---|---|---|
| 망막병증 없음 | 이상 없음 | 1~2년마다 스크리닝4) |
| 경증 비증식기(NPDR) | 미세동맥류만 있음 | 6~12개월마다 경과 관찰4) |
| 중등도 NPDR | 연성 백반, 망막 출혈, 경성 백반 | 3~6개월마다 경과 관찰4) |
| 중증 NPDR (4-2-1 규칙) | 4사분면의 망막 출혈, 2사분면의 정맥 염주 모양 확장, 1사분면의 IRMA8) | 조기 PRP 고려; 1~3개월마다 경과 관찰4) |
| 증식성 당뇨망막병증 (PDR) | NVD, NVE, 유리체 출혈, 견인성 망막박리8) | PRP, 항VEGF, 수술. 매월 추적 관찰4) |
- 중증 NPDR의 4-2-1 규칙은 4사분면의 망막 출혈, 2사분면의 정맥 염주 모양 확장, 또는 1사분면의 IRMA(망막 내 미세혈관 이상) 중 하나를 충족하는 병기를 말합니다8).
- 증식성 당뇨망막병증(PDR)에서는 시신경유두신생혈관(NVD)과 망막신생혈관(NVE)이 나타나고, 유리체 출혈과 견인성 망막박리로 진행됩니다8).
당뇨황반부종 (DME)
섹션 제목: “당뇨황반부종 (DME)”당뇨황반부종(DME)은 망막병증의 모든 단계에서 발생할 수 있는 상태이며, 당뇨병에서 시력 저하의 가장 흔한 원인입니다10).
- 중심와를 침범하는 CSME(임상적으로 유의한 황반부종)가 치료 적응증이 됩니다10)
- OCT에서 CRT > 300 μm가 치료 시작의 기준 중 하나로 간주됩니다10)
- 유럽 망막 학회(EURETINA) 가이드라인에서는 항VEGF 요법을 1차 선택으로 권장합니다 10)
기타 안구 합병증
섹션 제목: “기타 안구 합병증”- 신생혈관 녹내장: PDR의 합병증으로 홍채와 전방각에 신생혈관이 발생하여 속발성 녹내장을 유발합니다
- 당뇨병성 백내장: 진성 당뇨병성 백내장(젊은 환자에서 급속 진행형)과 연령 관련 백내장 촉진의 두 가지 형태가 있습니다
- 외안근 마비: 제3 또는 제6 뇌신경 마비로 인한 복시가 급성으로 발생할 수 있습니다
5. 치료 방침(선별검사에서 치료 협력으로)
섹션 제목: “5. 치료 방침(선별검사에서 치료 협력으로)”내과적 관리의 기본
섹션 제목: “내과적 관리의 기본”혈당, 혈압, 지질의 내과적 관리는 당뇨망막병증 진행 억제의 기초가 됩니다. 목표치는 다음과 같습니다 6).
- HbA1c: 7.0% 미만
- 혈압: 130/80 mmHg 미만
- LDL-C: 120 mg/dL 미만
UKPDS에서 강화 혈당 관리군은 일반 관리군에 비해 미세혈관 합병증 위험이 37% 감소했으며, HbA1c 1% 감소가 합병증 위험의 유의한 감소와 관련이 있음이 나타났습니다 6).
레이저 광응고(범망막 광응고: PRP)
섹션 제목: “레이저 광응고(범망막 광응고: PRP)”중증 NPDR에서 증식성 당뇨망막병증에 대해 범망막 광응고(PRP)를 시행합니다 8). 허혈 망막을 소작하여 VEGF 생성을 억제하고 신생혈관의 퇴축 및 예방을 도모합니다. ETDRS에서 확립된 치료법이며, 고위험 PDR에서 실명 예방의 표준 치료입니다 8).
항VEGF 요법
섹션 제목: “항VEGF 요법”당뇨병성 황반부종(DME)의 일차 치료는 항VEGF 유리체내 주사입니다. 사용 가능한 약물은 다음과 같습니다 10).
- 라니비주맙(Lucentis): 0.5 mg/0.05 mL 유리체내 주사
- 아플리버셉트(Eylea): 2 mg/0.05 mL 유리체내 주사
- 파리시맙(Vabysmo): 6 mg/0.05 mL 유리체내 주사 (Ang-2/VEGF-A 이중특이성 항체)
유리체절제술
섹션 제목: “유리체절제술”비흡수성 유리체출혈 및 견인망막박리에 대해 유리체절제술을 시행합니다 8). 최근에는 소절개 유리체절제술(25-27게이지)이 보편화되어 수술 침습성이 감소되었습니다.
스테로이드 국소 투여
섹션 제목: “스테로이드 국소 투여”트리암시놀론아세토나이드(TA) 4 mg/0.1 mL의 유리체내 주사가 DME의 보조 치료로 사용됩니다 10). 항VEGF 치료에 반응이 불충분한 증례나 인공수정체안(백내장 수술 후)에서 사용이 고려됩니다.
페노피브레이트
섹션 제목: “페노피브레이트”FIELD 연구(2007년) 및 ACCORD Eye 연구에서 페노피브레이트 투여군에서 당뇨망막병증 진행 억제와 광응고 필요율 감소가 나타났습니다 13). 지질 저하 작용 외에 PPARα 활성화에 의한 항염증 및 항혈관신생 작용이 관여하는 것으로 생각됩니다 13).
조기 발견으로 90% 이상의 실명을 예방할 수 있습니다2). 치료 방법은 병기와 합병증 종류에 따라 다르며, 경증중등증에서는 혈당, 혈압, 지질 관리가 주를 이룹니다. 중증 비증식기증식기에서는 레이저 광응고술(PRP)을 시행하고, 당뇨황반부종에는 항VEGF 유리체내 주사(라니비주맙, 애플리버셉트, 파리시맙)가 일차 선택입니다. 흡수되지 않는 유리체 출혈이나 견인망막박리에는 유리체절제술이 적응됩니다.
6. 병태생리학 및 선별검사의 과학적 근거
섹션 제목: “6. 병태생리학 및 선별검사의 과학적 근거”고혈당으로 인한 망막 미세혈관 손상
섹션 제목: “고혈당으로 인한 망막 미세혈관 손상”당뇨망막병증의 발병에는 고혈당이 유발하는 여러 대사 경로가 관여합니다14).
- 폴리올 경로 항진: 알도스 환원효소에 의한 포도당의 소르비톨 전환이 항진되어 세포내 삼투압 상승과 산화 스트레스 증가를 초래합니다.
- AGE(최종당화산물) 축적: 혈관 기저막과 세포외 기질에 축적되어 혈관 기능을 손상시킵니다.
- PKC(단백질키나제C) 활성화: 혈관 투과성 항진 및 신생혈관 형성에 관여하는 VEGF 생성을 촉진합니다.
- 산화 스트레스 증가: 활성산소종(ROS)의 과잉 생성이 내피세포 기능을 손상시킵니다.
주세포 소실에서 신생혈관으로
섹션 제목: “주세포 소실에서 신생혈관으로”망막 모세혈관의 주세포(혈관벽 지지 세포)의 선택적 소실이 당뇨망막병증의 가장 초기 변화입니다14). 주세포 소실로 모세혈관벽이 취약해져 미세동맥류가 형성됩니다. 혈관 투과성 항진이 황반부종을 초래하고, 모세혈관 비관류(무관류 영역)가 망막 허혈을 유발합니다14).
허혈 망막에서의 VEGF 생성 증가가 신생혈관 형성의 주요 동인이 되어 NVD 및 NVE가 형성됩니다. 유리체내 VEGF는 유리체 출혈 및 견인망막박리의 병태에도 관여합니다14).
선별검사의 비용 효과
섹션 제목: “선별검사의 비용 효과”당뇨망막병증 선별검사 프로그램의 비용 효과는 여러 경제 분석에서 지지됩니다. Jones 등의 체계적 검토(2010년)에서는 선별검사를 통한 조기 치료가 실명 후 관리 비용과 비교하여 현저히 낮아 비용 효과가 높은 것으로 나타났습니다15).
DCCT와 UKPDS는 혈당 관리의 중요성을 과학적으로 확립했습니다. DCCT에서는 제1형 당뇨병에서 강화 인슐린 요법으로 망막병증의 새 발병 위험이 76% 감소하고 진행 위험이 54% 감소했습니다6). UKPDS에서는 제2형 당뇨병에서 강화 혈당 관리가 미세혈관 합병증 위험을 37% 감소시키는 것으로 나타났습니다6).
7. 최신 연구와 향후 전망
섹션 제목: “7. 최신 연구와 향후 전망”AI 기반 자동 선별검사의 사회적 구현
섹션 제목: “AI 기반 자동 선별검사의 사회적 구현”딥러닝을 이용한 안저 자동 분석의 정확도는 안과 전문의에 필적하는 수준에 도달했으며, 사회적 구현이 진행되고 있습니다12). 내과·일차 진료에서의 비침습적 선별검사 활용을 통해 안과 진료율이 낮은 고위험 환자 발견이 기대됩니다.
초광각 안저 카메라 도입
섹션 제목: “초광각 안저 카메라 도입”Optos 등의 초광각 안저 카메라는 한 번 촬영으로 망막의 200° 이상을 커버하며, 무산동 선별검사에의 응용이 진행되고 있습니다9). 주변 망막의 무관류 영역이나 신생혈관을 검출하는 정확도 향상이 보고되었으며, 선별검사의 정확도 향상과 편의성의 양립이 기대됩니다.
원격 의료(텔레오프살몰로지) 활용
섹션 제목: “원격 의료(텔레오프살몰로지) 활용”원격 의료를 활용한 원격 안저 판독은 당뇨망막병증 선별검사를 중심으로 실적을 쌓고 있습니다12). 안과 전문의 부족 지역이나 오지에서 당뇨병 환자의 선별검사 수진율 향상에 기여하며, 격차 해소 도구로 주목받고 있습니다.
신약과 망막병증 위험 연구
섹션 제목: “신약과 망막병증 위험 연구”GLP-1 수용체 작용제(세마글루티드 등) 및 SGLT2 억제제(엠파글리플로진 등)의 보급에 따라, 이들 약물이 당뇨망막병증 위험에 미치는 영향에 대한 연구가 진행되고 있습니다16). 세마글루티드에서는 일부 시험에서 급성기 망막병증 악화 위험 상승이 보고되었으며, 특히 early worsening과의 관련성이 주목받고 있습니다16). 페노피브레이트의 DR 진행 억제 효과의 기전 규명과 추가 대규모 시험에 대한 기대도 지속되고 있습니다13).
눈물 바이오마커·망막 혈관 파라미터
섹션 제목: “눈물 바이오마커·망막 혈관 파라미터”비침습적 눈물 채취를 통한 VEGF·염증성 사이토카인 정량, 망막 혈관 직경·프랙탈 분석을 이용한 조기 망막병증 위험 평가 연구가 진행 중입니다. 향후 안저 카메라 촬영만으로 망막병증 위험을 정량화할 수 있을 가능성이 있습니다.
8. 참고문헌
섹션 제목: “8. 참고문헌”- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012;35(3):556-564.
- Flaxel CJ, Adelman RA, Bailey ST, et al. Diabetic retinopathy Preferred Practice Pattern®. Ophthalmology. 2020;127(1):P66-P145.
- 日本糖尿病眼学会. 糖尿病眼手帳について. https://www.jsod.jp/techo/index.html
- Solomon SD, Chew E, Duh EJ, et al. Diabetic retinopathy: a position statement by the American Diabetes Association. Diabetes Care. 2017;40(3):412-418.
- Morrison JL, Hodgson LA, Lim LL, et al. Diabetic retinopathy in pregnancy: a review. Clin Exp Ophthalmol. 2016;44(4):321-334.
- UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet. 1998;352(9131):837-853.
- The Diabetes Control and Complications Trial Research Group. Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998;116(7):874-886.
- Early Treatment Diabetic Retinopathy Study Research Group. Grading diabetic retinopathy from stereoscopic color fundus photographs — an extension of the modified Airlie House classification. ETDRS report number 10. Ophthalmology. 1991;98(5 Suppl):786-806.
- Scanlon PH. The English National Screening Programme for diabetic retinopathy 2003-2016. Acta Diabetol. 2017;54(6):515-525.
- Schmidt-Erfurth U, Garcia-Arumi J, Bandello F, et al. Guidelines for the management of diabetic macular edema by the European Society of Retina Specialists (EURETINA). Ophthalmologica. 2017;237(4):185-222.
- Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Prog Retin Eye Res. 2018;64:1-55.
- Ting DSW, Cheung CY, Lim G, et al. Development and validation of a deep learning system for diabetic retinopathy and related eye diseases using retinal images from multiethnic populations with diabetes. JAMA. 2017;318(22):2211-2223.
- Keech AC, Mitchell P, Summanen PA, et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet. 2007;370(9600):1687-1697. doi:10.1016/S0140-6736(07)61607-9.
- Antonetti DA, Klein R, Gardner TW. Diabetic retinopathy. N Engl J Med. 2012;366(13):1227-1239.
- Jones S, Edwards RT. Diabetic retinopathy screening: a systematic review of the economic evidence. Diabet Med. 2010;27(3):249-256.
- Ntentakis DP, Correa VSMC, Ntentaki AM, Delavogia E, Narimatsu T, Efstathiou N, Vavvas DG. Effects of newer-generation anti-diabetics on diabetic retinopathy: a critical review. Graefes Arch Clin Exp Ophthalmol. 2024;262(3):717-752. PMID:37728754. doi:10.1007/s00417-023-06236-5.
