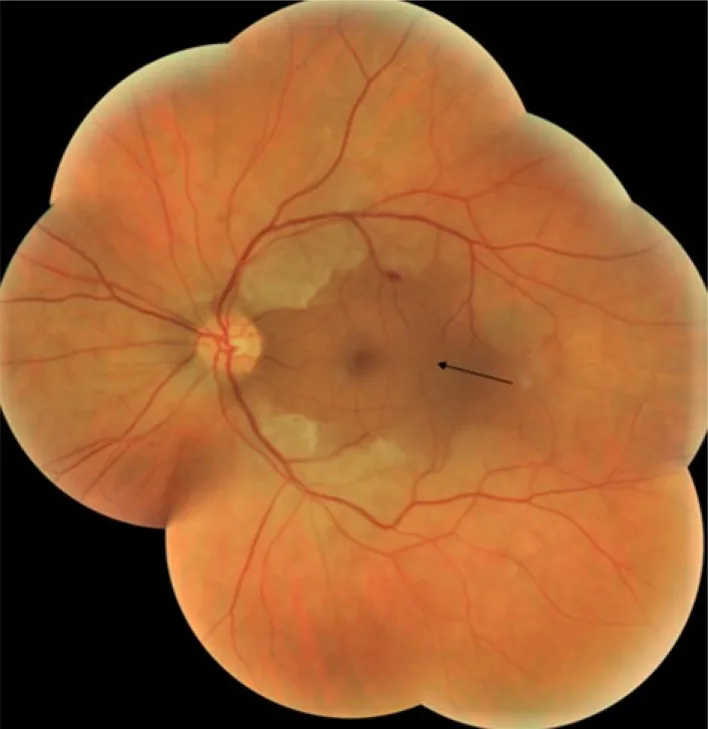
① 網膜中心動脈閉塞症(CRAO)
症状:突然の無痛性片眼性視力喪失。相対的瞳孔求心路障害(RAPD)陽性。
緊急性の根拠:網膜は終動脈支配であり虚血耐性が極めて低い。発症90〜240分で網膜神経節細胞が不可逆的に壊死する1)。「retinal stroke(眼の脳梗塞)」と称される5)。
治療:眼球マッサージ・前房穿刺・動脈内血栓溶解療法(tPA、発症4.5時間以内)1)。脳梗塞との合併検索のため神経内科との連携が必要。

眼科救急疾患とは、適切な治療の遅れが不可逆的な視力障害・失明につながりうる緊急性の高い眼疾患の総称である。眼は繊細な神経組織で構成されており、虚血・外傷・急激な眼圧上昇などに対して耐性が極めて低い。
眼科救急において特に重要な点は、「時間との戦い」である疾患が複数存在することである。網膜中心動脈閉塞症(CRAO)では発症から90〜240分で網膜神経節細胞が不可逆的に壊死するとされ1)、脳梗塞における「time is brain」に相当する「time is vision」の概念が成立する。急性閉塞隅角緑内障発作では眼圧が60〜80 mmHgに達し、速やかな治療がなければ視神経障害が不可逆となる2)。化学外傷(特にアルカリ)では浸透性が強く、受傷直後からの大量洗眼が予後を決定する3)。網膜剥離は黄斑剥離前(macula-on)の手術で視力予後が大きく改善するため、前駆症状の早期認識が不可欠である4)。
一方、前部虚血性視神経症・視神経炎・角膜潰瘍などは「当日〜翌日以内の対応」で対処可能な準緊急疾患である。緊急度の正確な区別が、患者の視力を守るための第一歩となる。
以下の疾患は「数時間以内」の対応が視力予後を大きく左右する最緊急疾患である。
① 網膜中心動脈閉塞症(CRAO)
症状:突然の無痛性片眼性視力喪失。相対的瞳孔求心路障害(RAPD)陽性。
緊急性の根拠:網膜は終動脈支配であり虚血耐性が極めて低い。発症90〜240分で網膜神経節細胞が不可逆的に壊死する1)。「retinal stroke(眼の脳梗塞)」と称される5)。
治療:眼球マッサージ・前房穿刺・動脈内血栓溶解療法(tPA、発症4.5時間以内)1)。脳梗塞との合併検索のため神経内科との連携が必要。
② 急性閉塞隅角緑内障発作
③ 網膜剥離
④ 眼外傷・化学外傷
症状:眼への化学物質曝露・異物刺入・眼球打撲。激痛・流涙・羞明・視力低下。
緊急性の根拠:アルカリ外傷では脂肪の鹸化反応により組織深部まで浸透し、角膜実質・前房・水晶体に達する3)。酸外傷はタンパク凝固による自制作用でアルカリほど深部に浸透しにくい3)。
初期対応:受傷現場での即時大量洗眼(水道水可)。最低30分の持続洗浄3)。Roper-Hall分類またはDua分類で重症度評価3)。
⑤ 眼窩蜂窩織炎
症状:眼瞼腫脹・発熱・眼球突出・眼球運動制限・視力低下。
緊急性の根拠:副鼻腔炎からの波及が最多であり、小児に多い6)。海綿静脈洞血栓症への進展は生命に関わる緊急事態である6)。
治療:広域スペクトル抗菌薬の静注(入院管理)。膿瘍形成時は外科的ドレナージ6)。
以下の疾患は当日または翌日以内の眼科受診を要する準緊急疾患である。最緊急ほど切迫してはいないが、いずれも放置すれば不可逆的な障害に進行するリスクがある。
⑥ 前部虚血性視神経症(AION)・視神経炎
⑧ 後部強膜炎・視神経炎(眼球後部の激痛)
⑨ 急性前部ぶどう膜炎・感染性角膜炎(充血+眼痛+視力低下)
| 症状 | 疑う疾患 | 緊急度 | 受診目安 |
|---|---|---|---|
| 突然の無痛性片眼視力喪失 | 網膜中心動脈閉塞症(CRAO) | 最緊急 | 直ちに(数時間以内)1) |
| 激痛+充血+霧視+頭痛・嘔吐 | 急性閉塞隅角緑内障発作 | 最緊急 | 直ちに(数時間以内)2) |
| 光視症→飛蚊症増加→視野欠損 | 網膜剥離 | 最緊急 | 直ちに(当日中)4) |
| 眼への化学物質曝露 | 化学外傷(アルカリ・酸) | 最緊急 | 洗眼しながら直ちに3) |
| 眼瞼腫脹+発熱+眼球突出 | 眼窩蜂窩織炎 | 最緊急 | 直ちに(入院が必要な場合あり)6) |
| 急性の片眼視力低下+視野欠損 | AION・視神経炎 | 準緊急 | 当日〜翌日以内7) |
| 複視の急性発症(瞳孔散大あり) | 動眼神経麻痺(動脈瘤除外) | 準緊急 | 当日(緊急MRA)9) |
| 眼球運動時の激痛+視力低下 | 後部強膜炎・視神経炎 | 準緊急 | 当日〜翌日以内8) |
| 充血+眼痛+角膜白点 | 感染性角膜炎・ぶどう膜炎 | 準緊急 | 当日〜翌日以内10) |
大学病院・総合病院の眼科救急外来が24時間対応可能な施設として適している。かかりつけ眼科がある場合は緊急連絡先を確認しておくことが望ましい。夜間・休日にCRAO(突然の無痛性視力喪失)や眼への化学物質曝露が疑われる場合は、眼科外来の開院時間を待たずに119番による救急搬送を選択することが重要である。地域の救急医療情報(#7119等)を活用して最寄りの対応可能施設を確認することも有効である。
眼科救急において、受傷直後の適切な初期対応が最終視力予後を大きく左右することがある。正確な応急処置の知識は患者本人・家族・非眼科医療者にとって不可欠である。
受傷から洗眼開始までの時間が眼表面のpH回復速度と最終予後に直結する3)。
直ちに大量の水道水で洗眼を開始することが最優先である3)。専用の洗眼液がない場合でも水道水・ペットボトルの水で構わない。眼を開けたまま少なくとも30分間、継続的に洗い流す。洗眼しながら救急受診する。化学物質がアルカリ性(石灰・セメント・カビ取り剤・漂白剤等)の場合は特に重篤になりやすいため、より積極的な対応が求められる。受診時に化学物質の製品名を伝えること。
網膜は終動脈支配(動脈間の吻合が乏しい)であり、虚血に対する耐性が脳よりも低い1)。虚血開始から90〜240分で網膜神経節細胞が不可逆的に壊死する1)。この生物学的特性から「retinal stroke(眼の脳梗塞)」と称され5)、脳梗塞に準じた超急性期の対応が求められる。CRAOの約25%に同側の内頸動脈狭窄が認められ、脳梗塞との同時発症または連続発症のリスクがあるため、神経内科との連携が不可欠である5)。
眼球内では房水が毛様体で産生され、隅角(虹彩と角膜の境界)から流出して眼圧を維持している。急性閉塞隅角緑内障では瞳孔ブロック(虹彩後面と水晶体前面の癒着)→ 後房圧上昇 → 虹彩が前方に膨隆(虹彩膨隆)→ 周辺隅角の急速閉塞 → 房水流出不能 → 眼圧の急激な上昇(60〜80 mmHg)という経路をたどる2)。高眼圧が視神経乳頭の血液循環を障害し、視神経虚血による障害は治療が遅れると不可逆となる2)。
裂孔原性網膜剥離では、硝子体の液化により生じた液体が裂孔を通じて網膜下腔に流入し、感覚網膜と網膜色素上皮(RPE)の間で剥離が広がる4)。黄斑(中心窩を含む後極部)は網膜のなかで最も視機能に重要な領域であり、ここが剥離すると光受容細胞の不可逆的な障害が始まる。黄斑剥離前の手術(macula-on surgery)では術後視力が1.0以上に回復する例が多い一方、黄斑剥離後(macula-off)では視力回復が限定的になることが多い4)。
CRAOに対する動脈内血栓溶解療法(組織プラスミノゲン活性化因子:tPA)の有効性については、発症4.5時間以内の投与で視力改善効果が報告されている1)。ただし出血リスクを含む合併症の評価が必要であり、現在も大規模ランダム化比較試験による有効性・安全性の検証が続いている。脳梗塞に準じた急性期管理プロトコルの眼科領域への応用が検討されている5)。
スマートフォン・タブレットを用いた遠隔眼底撮影・テレトリアージシステムの開発が進んでいる12)。眼科専門医が不在の地域・夜間帯でも非眼科医が撮影した眼底画像をリアルタイムで眼科医が判読し、緊急度を判断するシステムが実証実験段階にある。
スマートフォンアプリを用いた視力・視野の簡易測定ツールの開発が活発である12)。網膜剥離の早期発見や視野欠損の日常的なモニタリングへの応用が期待されるが、専門的な機器に代替しうる精度については引き続き検証が必要である。
ディープラーニングを用いたAI眼底画像解析は、糖尿病網膜症のみならず緑内障・AMD・CRAO・網膜剥離の自動検出にも応用が進んでいる12)。救急外来・プライマリケアでのスクリーニングに用いることで、眼科専門医への適切なトリアージが効率化される可能性がある。
Hayreh SS, Zimmerman MB. Central retinal artery occlusion: visual outcome. Am J Ophthalmol. 2005;140(3):376-391.
Lam DS, Tham CC, Lai JS, et al. Current approaches to the management of acute primary angle closure. Curr Opin Ophthalmol. 2007;18(2):104-109.
Eslani M, Baradaran-Rafii A, Movahedan A, et al. The ocular surface chemical burns. J Ophthalmol. 2014;2014:196827.
Feltgen N, Walter P. Rhegmatogenous retinal detachment — an ophthalmologic emergency. Dtsch Arztebl Int. 2014;111(1-2):12-21.
Biousse V, Nahab F, Newman NJ. Management of acute retinal ischemia: follow the guidelines! Ophthalmology. 2018;125(10):1597-1607.
Nageswaran S, Woods CR, Benjamin DK Jr, et al. Orbital cellulitis in children. Pediatr Infect Dis J. 2006;25(8):695-699.
Hayreh SS. Ischemic optic neuropathies — where are we now? Graefes Arch Clin Exp Ophthalmol. 2013;251(8):1873-1884.
Beck RW, Cleary PA, Anderson MM Jr, et al. A randomized, controlled trial of corticosteroids in the treatment of acute optic neuritis. N Engl J Med. 1992;326(9):581-588.
Fang C, Leavitt JA, Hodge DO, et al. Incidence and etiologies of acquired third nerve palsy using a population-based method. JAMA Ophthalmol. 2017;135(1):23-28.
Austin A, Lietman T, Rose-Nussbaumer J. Update on the management of infectious keratitis. Ophthalmology. 2017;124(11):1678-1689.
Kuhn F, Morris R, Witherspoon CD, et al. A standardized classification of ocular trauma. Ophthalmology. 1996;103(2):240-243.
Salongcay RP, Silva PS. The role of teleophthalmology in the management of diabetic retinopathy. Asia Pac J Ophthalmol (Phila). 2018;7(1):17-21.