アトピー白内障

アトピー性皮膚炎の眼合併症(白内障・網膜剥離リスク)(Atopic-Dermatitis-and-Ocular-Complications)
1. アトピー性皮膚炎の眼合併症とは
Section titled “1. アトピー性皮膚炎の眼合併症とは”アトピー性皮膚炎(atopic dermatitis;AD)に合併する眼疾患の総称が「アトピー眼症」である。白内障・網膜剥離・円錐角膜の3疾患が主要合併症であり、長期にわたる眼搔破・叩打行動が発症の主要機序として関与する。
ADは免疫学的機序を背景とした慢性炎症性皮膚疾患であり、眼瞼・顔面の皮膚病変が強い場合に眼合併症リスクが特に高い。有病率は文部科学省調査(2004〜2006年)で小中高校生の平均5.5%であり、成人でも約2〜3%が罹患している。
| 眼合併症 | 発症率 | 主な発症機序 |
|---|---|---|
| アトピー白内障 | AD患者の約10〜25% | 眼搔破による物理的刺激・好酸球顆粒蛋白の眼内流入 |
| 網膜剥離 | AD患者の約0.5〜8%(報告により幅あり) | 眼搔破によるZinn小帯断裂・網膜裂孔 |
| 円錐角膜 | AD患者の約7〜30%に角膜形状異常 | 眼搔破による角膜実質の機械的変形・脆弱化 |
ADの診断において重要な所見は、①搔痒、②皮疹(湿疹病変の分布と性状)、③経過(慢性再燃性)、④アトピー素因(家族歴・合併アレルギー疾患)の4項目である。
眼搔破・叩打習慣のある患者における白内障発症率については、Mayo Clinic での101例の検討(Brunsting報告)で約10%が報告されている6)。若年者(10代〜30代)での急速な視力低下が特徴的であり、加齢性白内障とは異なる臨床像を示す。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”
網膜剥離
円錐角膜
眼瞼炎・アレルギー性結膜炎
細隙灯顕微鏡検査では前囊下混濁の形態(ヒトデ状・星状・地割れ状)を確認する。この形態はステロイド性白内障(後囊下混濁)とは明確に異なり、外傷性白内障に酷似する点が診断上の鍵となる。眼底散瞳検査では周辺部の網膜裂孔・剥離を慎重に評価する。
若年者(10代〜30代)に発症し、水晶体前囊下にヒトデ状・星状の特徴的な混濁を呈します。目をこする・叩く習慣による物理的刺激が発症に関与しており、加齢性の後囊下混濁とは形態・発症年齢・発症機序が異なります。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”眼搔破・叩打行動(最大のリスク因子)
Section titled “眼搔破・叩打行動(最大のリスク因子)”眼搔破・叩打行動はアトピー眼症の最大の修飾因子である。眼瞼炎による搔痒が引き金となり、長期にわたる眼球への物理的刺激が以下の経路で眼合併症を引き起こす。
- 水晶体への直接鈍的外力 → 前囊下混濁(外傷性白内障と同じ機序)
- 血液眼関門の破壊 → 血清中の好酸球顆粒蛋白(ECP・MBP等)の眼内流入 → 水晶体蛋白変性
- Zinn小帯への反復的機械的負荷 → 微小断裂 → 水晶体亜脱臼・動揺
- 硝子体基底部への牽引 → 網膜裂孔 → 裂孔原性網膜剥離
- 角膜実質への反復的機械的刺激 → 角膜の脆弱化 → 円錐角膜
ステロイド外用薬との関係
Section titled “ステロイド外用薬との関係”アトピー白内障の発症におけるステロイド外用薬の関与は否定的である。ステロイドが臨床導入される以前(1950年代以前)からアトピー白内障は報告されており6)、ステロイド導入前後で白内障発症率に大きな変化は認められない。ただしステロイド眼軟膏が結膜嚢内に迷入した場合には眼圧上昇を引き起こすことがあるため注意を要する。
AD重症度との相関
Section titled “AD重症度との相関”顔面・眼瞼の皮膚炎が強いほど、眼搔破衝動が増強し眼合併症リスクが高まる。血清TARC値・血清LDH値・末梢血好酸球数・血清総IgE値はAD重症度の指標となり、眼合併症リスクの間接的な指標としても参考にされる。
人口ベースのコホート研究では、AD患者は非AD者と比較して白内障・緑内障・網膜剥離のリスクが有意に高いことが示されている12)。
免疫学的背景
Section titled “免疫学的背景”2型免疫応答(IL-4・IL-13・IL-31)の亢進による好酸球活性化が眼局所でも生じる。結膜でもアレルギー性炎症が惹起され、Goblet細胞の増殖・巨大乳頭形成・角膜上皮障害をきたすことがある2)3)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”| 検査 | 評価項目 | 特記事項 |
|---|---|---|
| 細隙灯顕微鏡検査 | 前囊下混濁の形態(ヒトデ状・星状・地割れ状)確認 | ステロイド性白内障(後囊下混濁)との鑑別 |
| 散瞳眼底検査 | 網膜裂孔・剥離・周辺部変性の確認 | 眼搔破歴のある全AD患者で年1回以上推奨 |
| OCT | 網膜層構造の詳細評価・黄斑部異常の確認 | 術前・術後のフォローに有用 |
| 角膜形状解析(トポグラフィー) | 円錐角膜・ケラトグロブスのスクリーニング | 不正乱視を訴える若年AD患者で実施 |
| Zinn小帯評価 | 断裂・脆弱化の術前評価 | 白内障手術前に必須。UBMや前眼部OCTが有用 |
| 血液検査 | 末梢血好酸球数・血清総IgE値・LDH値・TARC値 | AD重症度と病勢の評価 |
白内障の診断
Section titled “白内障の診断”細隙灯顕微鏡による前囊下混濁の形態確認が診断の中心となる。「ヒトデ状」・「星状」・「地割れ状の線状混濁」が特徴的であり、後囊下混濁を呈するステロイド性白内障とは形態で鑑別できる。核の比較的軟らかい若年者の白内障であることが多く、術前の核硬度評価も重要である。水晶体の遊動性・Zinn小帯の状態は術前に超音波生体顕微鏡(UBM)または前眼部OCTで評価する。
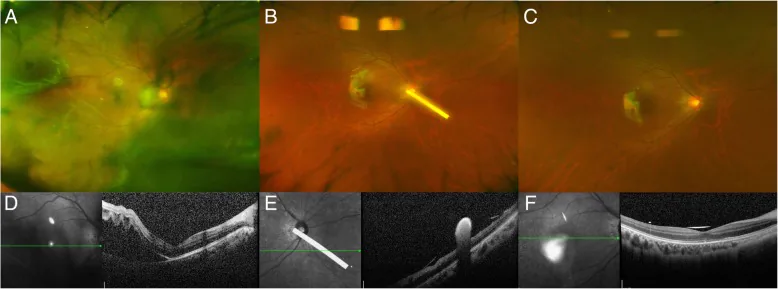
散瞳下の眼底周辺部の精査が必須である。AD患者では若年性の格子状変性・裂孔が非AD者より高頻度に認められる8)。急性の飛蚊症・光視症を訴える場合は緊急の眼底検査が必要である。
顔面・眼瞼に強い皮膚炎がある場合は、少なくとも年1回の眼科検診が推奨されます。目をこする・叩く習慣がある場合はより頻回のチェックが望ましいです。視力低下・飛蚊症・光視症を自覚した場合は速やかに受診してください。
5. 標準的な治療法
Section titled “5. 標準的な治療法”| 合併症 | 重症度 | 治療法 |
|---|---|---|
| アトピー白内障 | 視力低下あり | 超音波乳化吸引術(PEA)+眼内レンズ挿入。術前Zinn小帯・網膜評価必須 |
| 網膜剥離 | 裂孔のみ | レーザー光凝固(予防的治療) |
| 網膜剥離 | 剥離あり | 硝子体手術・強膜バックリング手術 |
| 円錐角膜 | 軽症 | HCL(ハードコンタクトレンズ)による光学的矯正 |
| 円錐角膜 | 進行例 | 角膜クロスリンキング(CXL)による進行抑制 |
| 円錐角膜 | 重症例 | 角膜移植(全層または深層前部角膜移植) |
| 眼瞼炎・眼周囲AD | 軽度 | プロペト眼軟膏などの保湿剤の塗布 |
| 眼瞼炎・眼周囲AD | 中等〜重症 | プレドニン眼軟膏 1日2回 適量を塗布、症状により適宜増減 |
| 眼瞼炎・眼周囲AD | ステロイド難治例 | 0.03%または0.1%プロトピック軟膏 1日1〜2回 塗布 |
アトピー白内障の手術
Section titled “アトピー白内障の手術”超音波乳化吸引術(phacoemulsification;PEA)を施行し眼内レンズを挿入する。加齢性白内障の手術と基本的に同じ術式であるが、以下の点に注意が必要である。
- Zinn小帯の断裂リスク:術前評価で断裂が疑われる場合、CTR(capsular tension ring;水晶体嚢拡張リング)の使用を検討する。高度断裂例では縫着型眼内レンズを考慮する。
- 網膜剥離・裂孔の合併確認:術前の散瞳眼底検査で裂孔・変性を確認し、必要に応じて術前にレーザー光凝固を施行する。
- 後発白内障リスク:若年者は水晶体上皮細胞の活性が高く後発白内障リスクが高い。術後YAGレーザー後嚢切開の準備が必要である。
- 核の軟らかさ:若年者の水晶体核は軟らかく、超音波乳化は比較的容易であるが、嚢処理には注意を要する。
眼周囲ADの薬物療法
Section titled “眼周囲ADの薬物療法”眼瞼・眼周囲の皮膚炎は眼搔破の直接的な原因となるため、皮膚科と連携した積極的なコントロールが重要である。
軽度の場合:プロペト眼軟膏などの保湿剤を塗布する。皮膚バリア機能の維持が長期管理の基本となる。
中等〜重症の場合:ステロイド眼軟膏を使用する。
- 処方例:プレドニン眼軟膏 1日2回 適量を塗布、症状により適宜増減する
- ステロイド眼軟膏はすべて薬理力価ではweakに属し、結膜嚢内に迷入すると眼圧上昇を引き起こすことがあるため注意する
ステロイド眼軟膏で改善しない場合:皮膚科医と相談の上、0.03%または0.1%プロトピック軟膏(タクロリムス水和物)を使用する。
- 処方例:プロトピック軟膏 1日1〜2回 塗布
- 改善後は急に中止せず、1週間に2日程度1日1回の塗布を続けるプロアクティブ療法が再燃頻度を減少させる1)
予防(最重要)
Section titled “予防(最重要)”眼搔破・叩打行動の制御が全ての眼合併症予防の根本となる。眼科医は皮膚科医と連携して顔面AD・眼瞼炎の積極的治療に取り組む必要がある。タクロリムス軟膏の普及により眼瞼炎コントロールが改善し、アトピー白内障の発症率低下が期待されている。
眼科用ステロイド軟膏(プレドニン眼軟膏等)は眼周囲に使用できますが、薬理力価はweakに属します。結膜嚢に入ると眼圧上昇の可能性があるため、塗布時は眼球側に入らないよう注意してください。長期使用時は眼圧の定期チェックをお勧めします。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”眼搔破・叩打による物理的ダメージのカスケード
Section titled “眼搔破・叩打による物理的ダメージのカスケード”ADに合併する眼疾患の発症は、眼搔破・叩打行動を起点とした物理的刺激が複数の経路で眼組織を傷害することで生じる。
白内障の発症機序:
- 眼球への反復的鈍的外力 → 水晶体前囊下の直接的損傷(外傷性白内障と同じ機序)
- 血液眼関門の破壊 → 好酸球顆粒蛋白(ECP;好酸球カチオン蛋白、MBP;主要塩基性蛋白等)の眼内流入 → 水晶体蛋白のαクリスタリンへの凝集・変性誘発
- これらの複合作用により前囊下の混濁が形成される。外傷性白内障に酷似した形態(ヒトデ状・星状・地割れ状)はこの機序を反映している4)7)
網膜剥離の発症機序:
円錐角膜の発症機序:
- 眼球への反復的機械的刺激 → 角膜実質コラーゲン線維の微小損傷
- 基質金属プロテアーゼ(MMP)の活性化 → コラーゲン分解亢進 → 角膜実質の脆弱化
- 眼内圧と外的圧力のアンバランス → 角膜の前方突出・菲薄化(円錐角膜)へ進展9)
免疫学的機序
Section titled “免疫学的機序”ADにおける2型免疫応答の亢進(IL-4・IL-13・IL-31の過剰産生)は好酸球を活性化し、眼局所でも炎症メディエーターを放出する。結膜でもTh2型アレルギー炎症が生じ、Goblet細胞の増殖・巨大乳頭形成・角膜上皮障害を引き起こす3)。
ステロイド外用薬との関係の否定
Section titled “ステロイド外用薬との関係の否定”アトピー白内障の発症にステロイド外用薬が主因ではないことは、以下の根拠から支持される。①ステロイドが臨床導入される1950年代以前から白内障の合併が報告されていること6)、②ステロイド導入前後で白内障発症率に大きな変化が認められないこと。このことはアトピー白内障が本質的に眼搔破・叩打という物理的刺激と免疫学的機序に基因することを示唆する。
タクロリムスの意義
Section titled “タクロリムスの意義”タクロリムス軟膏(プロトピック)の登場により、眼瞼炎・眼周囲AD のコントロールが従来のステロイド外用療法より良好となることが期待されている。眼瞼炎の制御 → 搔痒軽減 → 眼搔破行動の減少 → アトピー白内障・網膜剥離・円錐角膜の発症率低下、という好循環が期待される1)。アトピー性眼瞼炎へのタクロリムス外用療法の有効性と安全性については複数の報告が蓄積されている1)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”生物学的製剤の普及と眼合併症
Section titled “生物学的製剤の普及と眼合併症”デュピルマブ(dupilumab;抗IL-4受容体α抗体)は中等症〜重症ADの第一選択生物学的製剤として承認・普及している。しかし使用中に約10〜30%の患者で結膜炎が出現することが報告されており5)10)、前部ぶどう膜炎の合併例も報告されている。デュピルマブによる結膜炎の正確な発症機序は現在も研究が進行中であり、詳細な病態は未解明な部分が多い。デュピルマブ使用中は眼科的モニタリングが推奨される。
結膜炎の管理としては、人工涙液・低濃度ステロイド点眼・シクロスポリン点眼などが使用されるが、デュピルマブの中止を要する場合もある5)。
JAK阻害薬とAD治療
Section titled “JAK阻害薬とAD治療”バリシチニブ(baricitinib)・ウパダシチニブ(upadacitinib)・アブロシチニブ(abrocitinib)などのJAK阻害薬が中等症〜重症ADに対して国内で承認されている。眼合併症(特にヘルペス性眼感染症のリスク増加)については検討が続いている。
角膜クロスリンキング(CXL)の進歩
Section titled “角膜クロスリンキング(CXL)の進歩”AD関連円錐角膜に対する角膜クロスリンキング(CXL;corneal cross-linking)の進行抑制効果について、ADを基礎疾患に持つ若年患者における有効性の報告が蓄積されている11)。眼搔破行動のコントロールが改善した状態でCXLを施行することが長期成績の向上につながると考えられているが、長期成績に関するエビデンスの蓄積は継続中である。
眼合併症リスクの疫学的定量化
Section titled “眼合併症リスクの疫学的定量化”人口規模のコホート研究により、ADと眼合併症(白内障・緑内障・網膜剥離)の関連が統計学的に定量化されている12)。より大規模な前向き研究によるリスク因子の精緻化と、AD重症度・眼搔破行動・眼合併症発症を結ぶ因果経路の解明が今後の課題である。
8. 参考文献
Section titled “8. 参考文献”- Takahashi Y, Ichinose A, Kakizaki H. Topical tacrolimus (FK506) for atopic blepharitis: risk factors for corneal complications. Ophthalmology. 2012;119(11):2200-2203.
- Garrity JA, Liesegang TJ. Ocular complications of atopic dermatitis. Can J Ophthalmol. 1984;19(1):21-24.
- Rich LF, Hanifin JM. Ocular complications of atopic dermatitis and other eczemas. Int Ophthalmol Clin. 1985;25(1):61-76.
- Taniguchi H, Ohki M, Isogai N, et al. Atopic cataract: a morphological study. Graefes Arch Clin Exp Ophthalmol. 1999;237(7):559-566.
- Akinlade B, Guttman-Yassky E, de Bruin-Weller M, et al. Conjunctivitis in dupilumab clinical trials. Br J Dermatol. 2019;181(3):459-473.
- Brunsting LA, Reed WB, Bair HL. Occurrence of cataracts and keratoconus with atopic dermatitis. AMA Arch Derm. 1955;72(3):237-241.
- Matsuo T, Saito H, Matsuo N. Cataract and aqueous flare levels in patients with atopic dermatitis. Am J Ophthalmol. 1997;124(1):36-42.
- Hida T, Tano Y, Okinami S, et al. Multicenter retrospective study of retinal detachment associated with atopic dermatitis. Jpn J Ophthalmol. 2000;44(4):407-418.
- Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42(4):297-319.
- Merdler I, Hassidim A, Sorber-Goldfield R, et al. Dupilumab-associated conjunctivitis in patients with atopic dermatitis. Ophthalmology. 2020;127(2):236-238.
- Wollenberg A, Barbarot S, Bieber T, et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children. J Eur Acad Dermatol Venereol. 2018;32(6):850-878.
- Nguyen KD, Lee EE, Yue H, et al. Atopic dermatitis and risk of cataract, glaucoma, and retinal detachment: a population-based cohort study. Am J Ophthalmol. 2022;236:245-253.
