โรคตาที่เกิดร่วมกับโรคผิวหนังอักเสบภูมิแพ้ (AD) เรียกรวมกันว่า “โรคตาภูมิแพ้” โดยต้อกระจก จอประสาทตาลอก และกระจกตา ทรงกรวยเป็นสามภาวะแทรกซ้อนหลัก
ปัจจัยเสี่ยงที่ใหญ่ที่สุดของต้อกระจกจากภูมิแพ้ คือการขยี้ตาหรือเคาะตา และไม่มีความสัมพันธ์โดยตรงกับการใช้สเตียรอยด์ ทาภายนอก
ต้อกระจกจากภูมิแพ้ มีลักษณะความขุ่นรูป “ดาวทะเล” หรือ “รูปดาว” ใต้แคปซูลด้านหน้าเลนส์ คล้ายกับต้อกระจก จากบาดเจ็บก่อนผ่าตัดต้อกระจก ต้องประเมินว่ามีการฉีกขาดของเส้นใยซินน์ จอประสาทตาลอก หรือรูฉีกขาดในจอประสาทตา หรือไม่
สำหรับ AD รอบดวงตา ให้ใช้มอยส์เจอไรเซอร์ ยาทาขี้ผึ้งสเตียรอยด์ สำหรับตา และยาทาทาโครลิมัส (โปรโทปิก) แบบเพิ่มขั้น
การร่วมมือกับแพทย์ผิวหนังเพื่อรักษา AD บนใบหน้าและเปลือกตาอักเสบ อย่างจริงจังเป็นกุญแจสำคัญในการป้องกันภาวะแทรกซ้อนทางตาทั้งหมด
ระหว่างการใช้ดูพิลูแมบ (แอนติบอดีต่อต้าน IL-4Rα) ประมาณ 10-30% จะเกิดเยื่อบุตาอักเสบ จึงจำเป็นต้องมีการติดตามทางจักษุวิทยา
โรคตาที่เกิดร่วมกับโรคผิวหนังอักเสบภูมิแพ้ (AD) เรียกรวมกันว่า “โรคตาภูมิแพ้” ต้อกระจก จอประสาทตาลอก และกระจกตา ทรงกรวยเป็นสามภาวะแทรกซ้อนหลัก โดยการขยี้ตาหรือเคาะตาเป็นเวลานานเป็นกลไกหลักที่เกี่ยวข้อง
โรคผิวหนังอักเสบภูมิแพ้ (AD) เป็นโรคผิวหนังอักเสบเรื้อรังที่มีกลไกทางภูมิคุ้มกัน และความเสี่ยงของภาวะแทรกซ้อนทางตาจะสูงเป็นพิเศษเมื่อรอยโรคที่ผิวหนังบริเวณเปลือกตาและใบหน้ารุนแรง ความชุกเฉลี่ย 5.5% ในนักเรียนระดับประถม มัธยมต้น และมัธยมปลาย ตามการสำรวจของกระทรวงศึกษาธิการ วัฒนธรรม กีฬา วิทยาศาสตร์และเทคโนโลยี (พ.ศ. 2547–2549) และผู้ใหญ่ประมาณ 2–3% ก็ป่วยเช่นกัน
ภาวะแทรกซ้อนทางตา อัตราการเกิด กลไกหลัก ต้อกระจกจากภูมิแพ้ ประมาณ 10–25% ของผู้ป่วย AD การกระตุ้นเชิงกลจากการขยี้ตาและการไหลเข้าของโปรตีนจากแกรนูลของอีโอซิโนฟิลเข้าสู่ดวงตา จอประสาทตาลอก ประมาณ 0.5–8% ของผู้ป่วย AD (แตกต่างกันไปตามรายงาน) การฉีกขาดของเส้นใยซินน์และการฉีกขาดของจอประสาทตา จากการขยี้ตา กระจกตา รูปกรวยความผิดปกติของรูปทรงกระจกตา ในประมาณ 7–30% ของผู้ป่วย AD การเสียรูปเชิงกลและความอ่อนแอของสโตรมาของกระจกตา จากการขยี้ตา
ผลการตรวจที่สำคัญในการวินิจฉัย AD คือ: ① อาการคัน, ② ผื่น (การกระจายและลักษณะของรอยโรคกลาก), ③ ดำเนินโรค (กำเริบเรื้อรัง), และ ④ ภาวะภูมิแพ้ (ประวัติครอบครัวและโรคภูมิแพ้ร่วม)
สำหรับอัตราการเกิดต้อกระจก ในผู้ป่วยที่มีนิสัยขยี้หรือตีตา การศึกษา 101 รายที่ Mayo Clinic (รายงานของ Brunsting) รายงานประมาณ 10% 6) มีลักษณะเฉพาะคือการมองเห็น ลดลงอย่างรวดเร็วในคนหนุ่มสาว (วัยรุ่นถึงอายุ 30 ปี) และแสดงภาพทางคลินิกที่แตกต่างจากต้อกระจกตามอายุ
Q
ผู้ที่เป็นโรคผิวหนังอักเสบภูมิแพ้มีแนวโน้มเป็นโรคตาได้ง่ายหรือไม่?
A
ใช่ ความเสี่ยงของต้อกระจก จอประสาทตาลอก และกระจกตา ทรงกรวยเพิ่มขึ้น ความเสี่ยงจะสูงขึ้นโดยเฉพาะหากมีผิวหนังอักเสบรุนแรงที่ใบหน้าและเปลือกตา และมีนิสัยขยี้หรือตีตา การติดตามผลทางจักษุวิทยาตั้งแต่เนิ่นๆ เป็นสิ่งสำคัญ
ปุ่มขนาดใหญ่ในเยื่อบุตาอักเสบจากภูมิแพ้ (AKC) — เยื่อบุตาบนที่พลิกกลับ Annisa DN, Suharko H, Lumban Gaol H, Viona V. Combined papillectomy and autologous conjunctival membrane graft as management of giant papillae for severe, refractory palpebral vernal keratoconjunctivitis—A case report.
Case Rep Ophthalmol Med. 2024;2024:9973441. Figure 2. PM
CI D: PMC11319060. License: CC BY 4.0.
ปุ่มขนาดใหญ่ที่หนาแน่น (ปุ่มหินกรวด) ใน
เยื่อบุตา บนที่พลิกกลับในตาทั้งสองข้าง (a: ตาขวา, b: ตาซ้าย) สอดคล้องกับการสร้างปุ่มขนาดใหญ่ใน
เยื่อบุตาอักเสบจากภูมิแพ้ (
AKC ) ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
ต้อกระจกจากภูมิแพ้
อายุที่เริ่มเป็น : พบได้บ่อยในวัยรุ่นถึงวัยหนุ่มสาวอายุ 10–30 ปี สายตาลดลงอย่างรวดเร็ว
ลักษณะความขุ่น : ความขุ่นเป็นเส้น “รูปดาวทะเล” “รูปดาว” หรือ “รอยแตกของดิน” ใต้แคปซูลด้านหน้า ลักษณะคล้ายต้อกระจก จากอุบัติเหตุ (จากการกระแทก) และสำคัญที่ต้องแยกจากต้อกระจก จากสเตียรอยด์ ซึ่งแสดงความขุ่นใต้แคปซูลด้านหลัง
การดำเนินโรค : มักดำเนินไปอย่างรวดเร็ว อาจถึงขั้นขุ่นมากภายในไม่กี่สัปดาห์ถึงไม่กี่เดือน
จอประสาทตาลอก
ชนิด : มักเป็นจอประสาทตาลอกชนิดมีรูฉีกขาด
อาการ : ภาพลอยเฉียบพลัน แสงวาบ ข้อบกพร่องของลานสายตา อาจเกิดเฉียบพลันหลังขยี้ตา
ลักษณะ : พบได้บ่อยในวัยรุ่นถึงวัยหนุ่มสาว อาจเป็นทั้งสองข้าง ในกรณีที่มีความเสียหายต่อเอ็นซินน์ อาจเกิดพร้อมกับต้อกระจก
กระจกตาทรงกรวย
พยาธิสรีรวิทยา : การโป่งและบางลงของกระจกตา ที่ดำเนินไปเรื่อยๆ
อาการ : สายตาลดลงและแสบตาจากสายตาเอียง ไม่สม่ำเสมอ เกิดภาวะสายตาลดลงที่ไม่สามารถแก้ไขได้เต็มที่ด้วยแว่นตา
ความสัมพันธ์ : การกระตุ้นเชิงกลจากการขยี้ตาเป็นปัจจัยปรับเปลี่ยนการเกิดและการดำเนินของโรค พบได้บ่อยในกรณีโรคผิวหนังอักเสบภูมิแพ้ร่วมกับเยื่อบุตาอักเสบจากภูมิแพ้ 9)
เปลือกตาอักเสบและเยื่อบุตาอักเสบจากภูมิแพ้
อาการแสดง : เปลือกตาบวม คัน ขี้ตา ปฏิกิริยาปุ่มบนเยื่อบุตา
ลักษณะ : ในผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้รุนแรง การดำเนินโรคเป็นแบบเรื้อรัง กระตุ้นพฤติกรรมการขยี้ตา ทำให้เพิ่มความเสี่ยงต่อต้อกระจก จอประสาทตาลอก และกระจกตา ทรงกรวย
ภาวะแทรกซ้อน : อาจเกิดความเสียหายต่อเยื่อบุกระจกตา และกระจกตา อักเสบจากการอักเสบซ้ำของส่วนหน้าของตา
การตรวจด้วยกล้องส่องหลอดไฟ (slit-lamp) เผยให้เห็นลักษณะความขุ่นใต้แคปซูลด้านหน้า (รูปดาวทะเล รูปดาว หรือรอยแตกของดิน) ลักษณะนี้แตกต่างอย่างชัดเจนจากต้อกระจก จากสเตียรอยด์ (ความขุ่นใต้แคปซูลด้านหลัง) และคล้ายคลึงกับต้อกระจก จากบาดแผลมาก ซึ่งเป็นจุดสำคัญในการวินิจฉัย ในการตรวจอวัยวะรับภาพ (fundus) หลังขยายม่านตา ต้องประเมินรอยฉีกขาดและการลอกของจอประสาทตา ส่วนปลายอย่างระมัดระวัง
Q
ต้อกระจกภูมิแพ้แตกต่างจากต้อกระจกทั่วไปอย่างไร?
A
เกิดในคนหนุ่มสาว (อายุ 10–30 ปี) และแสดงความขุ่นลักษณะเฉพาะรูปดาวทะเลหรือรูปดาวใต้แคปซูลด้านหน้าของเลนส์ การกระตุ้นทางกายภาพจากนิสัยการขยี้หรือตีตาเกี่ยวข้องกับการเกิดโรค แตกต่างจากความขุ่นใต้แคปซูลด้านหลังที่เกี่ยวข้องกับอายุในด้านรูปร่าง อายุที่เริ่มเกิด และกลไก
พฤติกรรมการขยี้และตีตาเป็นปัจจัยปรับเปลี่ยนที่สำคัญที่สุดของโรคตาภูมิแพ้ อาการคันจากเปลือกตาอักเสบ เป็นตัวกระตุ้นพฤติกรรมนี้ และการกระตุ้นทางกายภาพเป็นเวลานานต่อตาทำให้เกิดภาวะแทรกซ้อนทางตาผ่านทางเดินต่อไปนี้
แรงทื่อโดยตรงต่อเลนส์ → ความขุ่นใต้แคปซูลด้านหน้า (กลไกเดียวกับต้อกระจก จากบาดแผล)
การทำลายกำแพงกั้นเลือด-ตา → การเข้าสู่ของโปรตีนจากแกรนูลของอีโอซิโนฟิล (ECP , MBP ฯลฯ) จากซีรั่มเข้าสู่ตา → การเปลี่ยนสภาพของโปรตีนเลนส์
ภาระเชิงกลซ้ำๆ ต่อเส้นใยซินน์ (Zinn) → การฉีกขาดขนาดเล็ก → เลนส์เคลื่อนหลุดบางส่วนและสั่น
การดึงรั้งที่ฐานวุ้นตา → จอประสาทตาฉีกขาด → จอประสาทตาลอก ชนิดมีรอยฉีกขาด
การกระตุ้นเชิงกลซ้ำๆ ที่สโตรมาของกระจกตา → กระจกตา อ่อนแอลง → กระจกตา รูปกรวย
บทบาทของยาสเตียรอยด์ ชนิดทาเฉพาะที่ในการเกิดต้อกระจกจากภูมิแพ้ ยังไม่ชัดเจน มีรายงานต้อกระจกจากภูมิแพ้ ก่อนการนำยาสเตียรอยด์ มาใช้ทางคลินิก (ก่อนปี ค.ศ. 1950) 6) และไม่พบการเปลี่ยนแปลงอย่างมีนัยสำคัญของอุบัติการณ์ต้อกระจก ก่อนและหลังการนำยาสเตียรอยด์ มาใช้ อย่างไรก็ตาม ควรระมัดระวังเนื่องจากยาขี้ผึ้งทาตาที่มีสเตียรอยด์ อาจเข้าไปในถุงเยื่อบุตา และทำให้ความดันลูกตา สูงขึ้นได้
ยิ่งผิวหนังอักเสบบนใบหน้าและเปลือกตารุนแรงมากเท่าใด แรงกระตุ้นในการเกาตาก็จะยิ่งเพิ่มขึ้นและความเสี่ยงของภาวะแทรกซ้อนทางตาก็จะสูงขึ้น ระดับ TARC ในซีรัม ระดับ LDH ในซีรัม จำนวนอีโอซิโนฟิลในเลือดส่วนปลาย และระดับ IgE ทั้งหมดในซีรัมเป็นตัวบ่งชี้ความรุนแรงของโรคผิวหนังอักเสบภูมิแพ้ และยังใช้เป็นตัวบ่งชี้ทางอ้อมของความเสี่ยงต่อภาวะแทรกซ้อนทางตาอีกด้วย
การศึกษาแบบกลุ่มประชากรพบว่าผู้ป่วยโรคผิวหนังอักเสบภูมิแพ้มีความเสี่ยงต่อต้อกระจก ต้อหิน และจอประสาทตาลอก สูงกว่าผู้ที่ไม่เป็นภูมิแพ้อย่างมีนัยสำคัญ 12)
การกระตุ้นอีโอซิโนฟิลเนื่องจากการเพิ่มขึ้นของการตอบสนองทางภูมิคุ้มกันชนิดที่ 2 (IL-4, IL-13, IL-31) เกิดขึ้นเฉพาะที่ในดวงตาเช่นกัน การอักเสบจากภูมิแพ้สามารถเกิดขึ้นได้ในเยื่อบุตา ทำให้เกิดการเพิ่มจำนวนของเซลล์กอบเล็ต การสร้างปุ่มขนาดใหญ่ และความเสียหายต่อเยื่อบุกระจกตา 2) 3)
การตรวจ รายการประเมิน ข้อสังเกตพิเศษ การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ยืนยันลักษณะของความขุ่นใต้แคปซูลด้านหน้า (รูปดาวทะเล รูปดาว รูปดินแตก) การแยกจากต้อกระจก จากสเตียรอยด์ (ความขุ่นใต้แคปซูลด้านหลัง) การตรวจขยายรูม่านตา ดูจอประสาทตา ยืนยันจอประสาทตาฉีกขาด ลอกตัว หรือจอประสาทตาเสื่อมบริเวณรอบนอก แนะนำอย่างน้อยปีละครั้งในผู้ป่วย AD ทุกรายที่มีประวัติขยี้ตา OCT ประเมินรายละเอียดโครงสร้างชั้นจอประสาทตา และยืนยันความผิดปกติของจุดรับภาพ มีประโยชน์ในการติดตามผลก่อนและหลังผ่าตัด การวิเคราะห์ภูมิประเทศของกระจกตา (topography) คัดกรองโรคกระจกตา รูปกรวยและเคอราโตโกลบัส ทำในผู้ป่วย AD อายุน้อยที่มีอาการสายตาเอียง ไม่สม่ำเสมอ การประเมินเอ็นซินน์ ประเมินก่อนผ่าตัดถึงการฉีกขาดและความเปราะบาง จำเป็นก่อนผ่าตัดต้อกระจก การใช้ UBM หรือ OCT ส่วนหน้าช่วยได้ การตรวจเลือด จำนวนอีโอซิโนฟิลในเลือดส่วนปลาย, IgE รวมในซีรั่ม, LDH, TARC ประเมินความรุนแรงของ AD และกิจกรรมของโรค
การวินิจฉัยหลักคือการยืนยันลักษณะของความขุ่นใต้แคปซูลด้านหน้าด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) ความขุ่นที่มีลักษณะ “รูปดาวทะเล” “รูปดาว” หรือ “รอยแตกเป็นเส้น” เป็นลักษณะเฉพาะ และสามารถแยกจากต้อกระจก จากสเตียรอยด์ ซึ่งมีความขุ่นใต้แคปซูลด้านหลังได้ ต้อกระจก ในผู้ป่วยอายุน้อยมักมีนิวเคลียสค่อนข้างอ่อน และการประเมินความแข็งของนิวเคลียสก่อนผ่าตัดก็มีความสำคัญเช่นกัน การเคลื่อนที่ของเลนส์และสภาพของเส้นใยซินน์ (Zinn) จะถูกประเมินก่อนผ่าตัดด้วยกล้องจุลทรรศน์อัลตราซาวนด์ชีวภาพ (UBM ) หรือ OCT ส่วนหน้าของตา
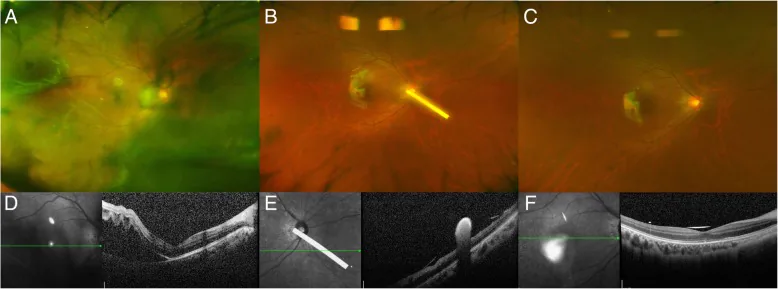
จอประสาทตาลอกชนิดมีร่องนำที่สัมพันธ์กับโรคผิวหนังอักเสบภูมิแพ้ (ภาพถ่ายจอประสาทตามุมกว้างก่อนผ่าตัดและ OCT) Cho AR, Yoon YH. Adjunctive dexamethasone implant in patients with atopic dermatitis and retinal detachment undergoing vitrectomy and silicone oil tamponade: an interventional case series.
BMC Ophthalmol. 2019;19:86. doi: 10.1186/s12886-019-1094-1. Figure 1. PM
CI D: PMC6448232. License: CC BY 4.0.
ภาพถ่ายจอประสาทตา มุมกว้าง (a) แสดงจอประสาทตาลอก ด้านขมับล่างและความขุ่นของวุ้นตา ; การกลับเข้าที่ของจอประสาทตา ได้รับการยืนยันในวันที่ 3 (b) และสัปดาห์ที่ 4 (c) หลังผ่าตัด OCT แถวล่าง (d–f) แสดงการเปลี่ยนแปลงของการลอกก่อนและหลังผ่าตัดรวมถึงบริเวณจุดรับภาพ ซึ่งสอดคล้องกับการประเมินจอประสาทตา ภายใต้การขยายม่านตา สำหรับจอประสาทตาลอก ที่เกี่ยวข้องกับโรคผิวหนังอักเสบภูมิแพ้ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ”
การตรวจบริเวณรอบนอกของจอประสาทตา ภายใต้การขยายม่านตา เป็นสิ่งจำเป็น ในผู้ป่วย AD พบจอประสาทตา เสื่อมแบบตาข่ายและรอยฉีกขาดบ่อยกว่าผู้ที่ไม่ใช่ AD8) หากมีอาการ floaters เฉียบพลันหรือเห็นแสงวาบ จำเป็นต้องตรวจจอประสาทตา อย่างเร่งด่วน
Q
ควรตรวจตาของเด็กที่มีภาวะภูมิแพ้บ่อยแค่ไหน?
A
หากมีผิวหนังอักเสบรุนแรงที่ใบหน้าและเปลือกตา แนะนำให้ตรวจตาอย่างน้อยปีละครั้ง หากมีนิสัยขยี้ตาหรือตีตา ควรตรวจบ่อยขึ้น หากผู้ป่วยสังเกตเห็นการมองเห็น ลดลง floaters หรือแสงวาบ ควรรีบไปพบแพทย์ทันที
ภาวะแทรกซ้อน ความรุนแรง วิธีการรักษา ต้อกระจกจากภูมิแพ้ มีการมองเห็น ลดลง การสลายเลนส์ด้วยคลื่นเสียงความถี่สูง (PEA ) + การใส่เลนส์แก้วตาเทียม การประเมินเส้นใยซินน์และจอประสาทตา ก่อนผ่าตัดเป็นสิ่งจำเป็น จอประสาทตาลอก มีเพียงรอยฉีกขาด การจี้เลเซอร์ (การรักษาเชิงป้องกัน) จอประสาทตาลอก มีการลอก การผ่าตัดน้ำวุ้นตา / การผ่าตัดยึดลูกตาด้วยแถบซิลิโคนโรคกระจกตา ทรงกรวย เล็กน้อย การแก้ไขสายตาด้วยคอนแทคเลนส์แข็ง (HCL) โรคกระจกตา ทรงกรวย ระยะลุกลาม การเชื่อมขวางกระจกตา (CXL ) เพื่อชะลอการลุกลาม โรคกระจกตา ทรงกรวย รุนแรง การปลูกถ่ายกระจกตา (แบบเต็มชั้นหรือแบบชั้นหน้าส่วนลึก)เปลือกตาอักเสบ และผิวหนังอักเสบภูมิแพ้รอบดวงตาเล็กน้อย ทามอยเจอร์ไรเซอร์ เช่น ขี้ผึ้งตา Propeto เปลือกตาอักเสบ และผิวหนังอักเสบภูมิแพ้รอบดวงตาปานกลางถึงรุนแรง ขี้ผึ้งตา Predonin ครั้งละพอเหมาะ วันละ 2 ครั้ง ปรับเพิ่มหรือลดตามอาการ เปลือกตาอักเสบ และผิวหนังอักเสบภูมิแพ้รอบดวงตากรณีดื้อต่อสเตียรอยด์ ขี้ผึ้ง Protopic 0.03% หรือ 0.1% วันละ 1-2 ครั้ง
ทำการสลายต้อด้วยคลื่นเสียง ความถี่สูง (PEA ) และใส่เลนส์แก้วตาเทียม โดยพื้นฐานแล้วเป็นวิธีการเดียวกับการผ่าตัดต้อกระจก ตามวัย แต่ต้องระวังประเด็นต่อไปนี้
ความเสี่ยงต่อการฉีกขาดของเส้นใยซินน์ : หากสงสัยว่ามีการฉีกขาดจากการประเมินก่อนผ่าตัด ให้พิจารณาใช้ CTR (ห่วงขยายถุงเลนส์) ในกรณีที่ฉีกขาดรุนแรง ให้พิจารณาเลนส์แก้วตาเทียม แบบเย็บตรึงยืนยันการมีจอประสาทตาลอก หรือฉีกขาด : ตรวจหารอยฉีกขาดและความเสื่อมด้วยการตรวจอวัยวะภายในตาภายใต้การขยายม่านตา ก่อนผ่าตัด และทำเลเซอร์จับตัวจอประสาทตา ก่อนผ่าตัดหากจำเป็นความเสี่ยงต่อต้อกระจก ทุติยภูมิ : ผู้ป่วยอายุน้อยมีกิจกรรมของเซลล์เยื่อบุผิวเลนส์สูง จึงมีความเสี่ยงต่อต้อกระจก ทุติยภูมิสูง จำเป็นต้องเตรียมพร้อมสำหรับการเปิดแคปซูลหลังด้วยเลเซอร์ YAG หลังผ่าตัดความนิ่มของนิวเคลียส : นิวเคลียสเลนส์ในผู้ป่วยอายุน้อยนิ่ม ทำให้การสลายต้อด้วยคลื่นเสียง ความถี่สูงค่อนข้างง่าย แต่ต้องระมัดระวังในการจัดการกับแคปซูล
เนื่องจากผิวหนังอักเสบที่เปลือกตาและรอบดวงตาเป็นสาเหตุโดยตรงของการเกาตา การควบคุมอย่างจริงจังร่วมกับแพทย์ผิวหนังจึงมีความสำคัญ
กรณีไม่รุนแรง : ทามอยส์เจอไรเซอร์ เช่น ยาทาตา Propeto การรักษาหน้าที่เกราะป้องกันผิวหนังเป็นพื้นฐานของการจัดการระยะยาว
กรณีปานกลางถึงรุนแรง : ใช้ยาทาตาที่มีสเตียรอยด์
ตัวอย่างใบสั่งยา: ยาทาตา Predonin 2 ครั้งต่อวัน ปริมาณพอเหมาะ ปรับตามอาการ
ยาทาตาที่มีสเตียรอยด์ ทั้งหมดจัดอยู่ในกลุ่มอ่อนในแง่ฤทธิ์ทางเภสัชวิทยา และต้องระวังเพราะหากเข้าไปในถุงเยื่อบุตา อาจทำให้ความดันลูกตา สูงขึ้น
หากไม่ดีขึ้นด้วยยาทาตาที่มีสเตียรอยด์ : ปรึกษาแพทย์ผิวหนังเพื่อใช้ยาทา Protopic 0.03% หรือ 0.1% (tacrolimus hydrate)
ตัวอย่างใบสั่งยา: ยาทา Protopic 1-2 ครั้งต่อวัน
หลังจากดีขึ้น อย่าหยุดทันที แต่ให้ทาต่อเนื่อง 1 ครั้งต่อวันเป็นเวลา 2 วันต่อสัปดาห์ (การรักษาเชิงรุก) เพื่อลดความถี่ของการกลับเป็นซ้ำ1)
สเตียรอยด์
ยาทาที่มีสเตียรอยด์ ที่ใช้รอบดวงตาจัดอยู่ในกลุ่มอ่อนในแง่ฤทธิ์ทางเภสัชวิทยา แต่อาจทำให้ความดันลูกตา สูงขึ้นหากเข้าไปในถุงเยื่อบุตา ขณะทา ระวังอย่าให้ยาเข้าไปด้านลูกตา และหากใช้เป็นเวลานานควรตรวจวัดความดันลูกตา เป็นประจำ
การควบคุมพฤติกรรมการเกาตาและการตีตาเป็นพื้นฐานของการป้องกันภาวะแทรกซ้อนทางตาทั้งหมด จักษุแพทย์ต้องร่วมมือกับแพทย์ผิวหนังในการรักษาผิวหนังอักเสบบนใบหน้าและเปลือกตาอักเสบ อย่างจริงจัง ด้วยการแพร่หลายของยาทา tacrolimus การควบคุมเปลือกตาอักเสบ ดีขึ้น และคาดว่าอุบัติการณ์ของต้อกระจกจากภูมิแพ้ จะลดลง
Q
สามารถทายาสเตียรอยด์รอบดวงตาได้หรือไม่?
A
ยาทาสเตียรอยด์ สำหรับจักษุ (เช่น ยาทาตา Predonin) สามารถใช้รอบดวงตาได้ แต่จัดอยู่ในกลุ่มอ่อนในแง่ฤทธิ์ทางเภสัชวิทยา หากเข้าไปในถุงเยื่อบุตา อาจทำให้ความดันลูกตา สูงขึ้น ดังนั้นขณะทา ระวังอย่าให้ยาเข้าไปด้านลูกตา แนะนำให้ตรวจวัดความดันลูกตา เป็นประจำเมื่อใช้เป็นเวลานาน
การเกิดโรคตาที่ร่วมกับ AD เกิดขึ้นผ่านความเสียหายของเนื้อเยื่อตาจากการกระตุ้นทางกายภาพที่เริ่มต้นจากการเกาหรือทุบตาผ่านหลายเส้นทาง
กลไกการเกิดต้อกระจก :
แรงกระแทกทื่อจากภายนอกซ้ำๆ ต่อลูกตา → ความเสียหายโดยตรงใต้แคปซูลด้านหน้าของเลนส์ (กลไกเดียวกับต้อกระจก จากบาดเจ็บ)
การทำลายด่านกั้นเลือด-ตา → การไหลเข้าของโปรตีนจากแกรนูลของอีโอซิโนฟิล (ECP , MBP ฯลฯ) เข้าสู่ตา → เหนี่ยวนำให้เกิดการรวมตัวและ变性ของโปรตีนอัลฟาคริสตัลลินของเลนส์
การทำงานร่วมกันของปัจจัยเหล่านี้ทำให้เกิดความขุ่นใต้แคปซูลด้านหน้า ลักษณะทางสัณฐานวิทยาที่คล้ายกับต้อกระจก จากบาดเจ็บ (รูปดาวทะเล รูปดาว หรือรอยแตกของดิน) สะท้อนกลไกนี้ 4) 7)
กลไกการเกิดจอประสาทตาลอก :
แรงภายนอกซ้ำๆ ต่อลูกตา → การฉีกขาดขนาดเล็กของเส้นใยซินน์ (Zinn) → เลนส์เคลื่อนหลุดบางส่วนและสั่นไหว
การดึงรั้งที่ฐานวุ้นตา → การเกิดรอยฉีกขาดของจอประสาทตา ในบริเวณจอประสาทตา เสื่อมแบบตาข่ายหรือส่วนรอบนอก
การสะสมของของเหลวใต้จอประสาทตา ผ่านรอยฉีกขาด → ลุกลามเป็นจอประสาทตาลอก ชนิดมีรอยฉีกขาด 8)
กลไกการเกิดโรคกระจกตา รูปกรวย:
การกระตุ้นเชิงกลซ้ำๆ ต่อตา → ความเสียหายระดับเล็กต่อเส้นใยคอลลาเจนในสโตรมาของกระจกตา
การกระตุ้นเมทัลโลโปรตีเนสของเมทริกซ์ (MMP) → การสลายคอลลาเจนเพิ่มขึ้น → ความอ่อนแอของสโตรมากระจกตา
ความไม่สมดุลระหว่างความดันในลูกตาและความดันภายนอก → การโป่งและบางลงด้านหน้าของกระจกตา (กระจกตา รูปกรวย) 9)
ใน AD การเพิ่มขึ้นของการตอบสนองทางภูมิคุ้มกันชนิดที่ 2 (การผลิต IL-4, IL-13, IL-31 มากเกินไป) จะกระตุ้นอีโอซิโนฟิล ซึ่งปล่อยสารสื่อกลางการอักเสบเฉพาะที่ในดวงตา การอักเสบจากภูมิแพ้ชนิด Th2 ยังเกิดขึ้นที่เยื่อบุตา ทำให้เกิดการเพิ่มจำนวนของเซลล์กอบเล็ต การสร้างปุ่มขนาดใหญ่ และความเสียหายต่อเยื่อบุกระจกตา 3)
หลักฐานต่อไปนี้สนับสนุนว่าสเตียรอยด์ ทาเฉพาะที่ไม่ใช่สาเหตุหลักของต้อกระจกจากภูมิแพ้ : ① มีรายงานต้อกระจก ก่อนทศวรรษ 1950 เมื่อมีการนำสเตียรอยด์ มาใช้ทางคลินิก 6) ② ไม่พบการเปลี่ยนแปลงที่มีนัยสำคัญของอุบัติการณ์ต้อกระจก ก่อนและหลังการนำสเตียรอยด์ มาใช้ สิ่งนี้บ่งชี้ว่าต้อกระจกจากภูมิแพ้ โดยพื้นฐานแล้วเกิดจากการกระตุ้นทางกายภาพ (การขยี้ตา การกระแทกตา) และกลไกทางภูมิคุ้มกัน
ด้วยการเกิดขึ้นของยาทา tacrolimus (Protopic) คาดว่าการควบคุมเปลือกตาอักเสบ และ AD รอบดวงตาจะดีกว่าการรักษาด้วยสเตียรอยด์ ทาเฉพาะที่แบบเดิม วงจรที่ดีที่คาดหวัง: การควบคุมเปลือกตาอักเสบ → ลดอาการคัน → ลดพฤติกรรมการขยี้ตา → ลดอุบัติการณ์ของต้อกระจกจากภูมิแพ้ จอประสาทตาลอก และกระจกตา รูปกรวย 1) มีรายงานหลายฉบับสะสมเกี่ยวกับประสิทธิภาพและความปลอดภัยของการรักษาด้วย tacrolimus ทาเฉพาะที่สำหรับเปลือกตาอักเสบ จากภูมิแพ้ 1)
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิก และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Dupilumab (แอนติบอดีต่อต้านตัวรับ IL-4 อัลฟา) ได้รับการอนุมัติและแพร่หลายในฐานะยาชีววัตถุ บรรทัดแรกสำหรับ AD ระดับปานกลางถึงรุนแรง อย่างไรก็ตาม มีรายงานว่าผู้ป่วยประมาณ 10-30% เกิดเยื่อบุตาอักเสบ ระหว่างการใช้ยา 5) 10) และมีรายงานกรณีม่านตาอักเสบ ส่วนหน้าด้วย กลไกที่แน่ชัดของเยื่อบุตาอักเสบ จาก dupilumab ยังอยู่ระหว่างการวิจัย และหลายแง่มุมทางพยาธิวิทยายังไม่เป็นที่ทราบแน่ชัด แนะนำให้มีการติดตามทางจักษุวิทยาระหว่างการใช้ dupilumab
สำหรับการจัดการเยื่อบุตาอักเสบ ใช้น้ำตาเทียม ยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ และยาหยอดตา cyclosporine แต่อาจจำเป็นต้องหยุด dupilumab 5)
สารยับยั้ง JAK เช่น baricitinib, upadacitinib และ abrocitinib ได้รับการอนุมัติในญี่ปุ่นสำหรับ AD ระดับปานกลางถึงรุนแรง ภาวะแทรกซ้อนทางตา (โดยเฉพาะความเสี่ยงที่เพิ่มขึ้นของการติดเชื้อที่ตาจากเริม) ยังอยู่ระหว่างการตรวจสอบ
เกี่ยวกับผลการยับยั้งการลุกลามของการเชื่อมขวางกระจกตา (CXL ) สำหรับโรคกระจกตา โป่งพองที่เกี่ยวข้องกับโรคผิวหนังอักเสบภูมิแพ้ (AD) มีรายงานประสิทธิภาพในผู้ป่วยอายุน้อยที่มี AD เป็นโรคพื้นฐานสะสมมากขึ้น 11) เชื่อกันว่าการทำ CXL หลังจากควบคุมพฤติกรรมการขยี้ตาได้ดีขึ้นจะช่วยให้ผลลัพธ์ระยะยาวดีขึ้น แต่หลักฐานเกี่ยวกับผลลัพธ์ระยะยาวยังคงอยู่ระหว่างการสะสม
จากการศึกษาแบบกลุ่มประชากร ความสัมพันธ์ระหว่าง AD และภาวะแทรกซ้อนทางตา (ต้อกระจก ต้อหิน จอประสาทตาลอก ) ได้ถูกวัดปริมาณทางสถิติ 12) ความท้าทายในอนาคตคือการปรับปรุงปัจจัยเสี่ยงให้ละเอียดขึ้นผ่านการศึกษาไปข้างหน้าที่มีขนาดใหญ่ขึ้น และการอธิบายเส้นทางเชิงสาเหตุที่เชื่อมโยงความรุนแรงของ AD พฤติกรรมการขยี้ตา และการเกิดภาวะแทรกซ้อนทางตา
Takahashi Y, Ichinose A, Kakizaki H. Topical tacrolimus (FK506) for atopic blepharitis: risk factors for corneal complications. Ophthalmology. 2012;119(11):2200-2203.
Garrity JA, Liesegang TJ. Ocular complications of atopic dermatitis. Can J Ophthalmol. 1984;19(1):21-24.
Rich LF, Hanifin JM. Ocular complications of atopic dermatitis and other eczemas. Int Ophthalmol Clin. 1985;25(1):61-76.
Taniguchi H, Ohki M, Isogai N, et al. Atopic cataract: a morphological study. Graefes Arch Clin Exp Ophthalmol. 1999;237(7):559-566.
Akinlade B, Guttman-Yassky E, de Bruin-Weller M, et al. Conjunctivitis in dupilumab clinical trials. Br J Dermatol. 2019;181(3):459-473.
Brunsting LA, Reed WB, Bair HL. Occurrence of cataracts and keratoconus with atopic dermatitis. AMA Arch Derm. 1955;72(3):237-241.
Matsuo T, Saito H, Matsuo N. Cataract and aqueous flare levels in patients with atopic dermatitis. Am J Ophthalmol. 1997;124(1):36-42.
Hida T, Tano Y, Okinami S, et al. Multicenter retrospective study of retinal detachment associated with atopic dermatitis. Jpn J Ophthalmol. 2000;44(4):407-418.
Rabinowitz YS. Keratoconus. Surv Ophthalmol. 1998;42(4):297-319.
Merdler I, Hassidim A, Sorber-Goldfield R, et al. Dupilumab-associated conjunctivitis in patients with atopic dermatitis. Ophthalmology. 2020;127(2):236-238.
Wollenberg A, Barbarot S, Bieber T, et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children. J Eur Acad Dermatol Venereol. 2018;32(6):850-878.
Nguyen KD, Lee EE, Yue H, et al. Atopic dermatitis and risk of cataract, glaucoma, and retinal detachment: a population-based cohort study. Am J Ophthalmol. 2022;236:245-253.