Specular microscope เป็นอุปกรณ์ที่ใช้หลักการสะท้อนแบบ specular เพื่อถ่ายภาพและวิเคราะห์รูปร่างของเซลล์เยื่อบุผิวดวงตาในเชิงปริมาณ
พารามิเตอร์การวัดพื้นฐานคือ ความหนาแน่นของเซลล์ (CD) ค่าสัมประสิทธิ์ความแปรปรวน (CV) และอัตราการปรากฏของเซลล์หกเหลี่ยม (hexagonality)
ความหนาแน่นของเซลล์เยื่อบุผิวดวงตาลดลงตามอายุ และเมื่อต่ำกว่า 400-500 เซลล์/ตร.มม. จะเกิดโรคกระจกตา พองน้ำ
การประเมินความหนาแน่นของเซลล์เยื่อบุผิวก่อนการผ่าตัดต้อกระจก เป็นการตรวจที่จำเป็นซึ่งครอบคลุมโดยประกัน และขาดไม่ได้ในการประเมินความเสี่ยงก่อนการผ่าตัด
ในโรค Fuchs corneal endothelial dystrophy จะพบ guttata (จุดกระจกตา ) เป็นบริเวณมืดรูปวงกลม
ในกรณีที่กระจกตา บวมหรือขุ่น ให้ใช้ชนิดสัมผัสและเลือกถ่ายบริเวณใสเพื่อให้ได้ผลลัพธ์ที่เชื่อถือได้
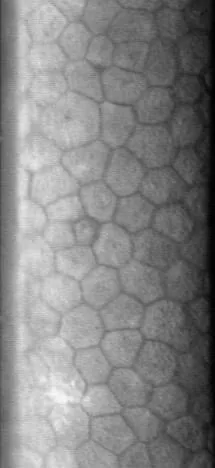
ภาพโมเสกของเซลล์เยื่อบุผิวดวงตา (รูปแบบหกเหลี่ยม) ที่ถ่ายด้วย specular microscope ภาพสะท้อนแบบสเปกคิวลาร์ของชั้นเซลล์เอนโดทีเลียมของกระจกตา ที่ถ่ายด้วยกล้องจุลทรรศน์สเปกคิวลาร์ เซลล์เอนโดทีเลียมปกติจะสร้างรูปแบบโมเสกหกเหลี่ยมที่สม่ำเสมอ โดยขอบเขตของเซลล์ปรากฏเป็นเส้นสีเข้ม ภาพนี้สอดคล้องกับการมองเห็น เซลล์เอนโดทีเลียมด้วยวิธีการสะท้อนแบบสเปกคิวลาร์ที่กล่าวถึงในหัวข้อ “1. การตรวจเซลล์เอนโดทีเลียมของกระจกตา คืออะไร”
การตรวจเซลล์เอนโดทีเลียมของกระจกตา (กล้องจุลทรรศน์สเปกคิวลาร์) เป็นการตรวจที่ใช้หลักการสะท้อนแบบสเปกคิวลาร์เพื่อถ่ายภาพและวิเคราะห์เซลล์เอนโดทีเลียมของกระจกตา สามารถประเมินความหนาแน่นของเซลล์ สัณฐานวิทยา และความแตกต่างของขนาดได้ในเชิงปริมาณโดยไม่รุกราน
เซลล์เอนโดทีเลียมของกระจกตา เป็นชั้นเซลล์ชั้นเดียวที่ผิวด้านหลังของกระจกตา ซึ่งรักษาความโปร่งใสของกระจกตา ผ่านการทำงานของปั๊มและการทำงานเป็นสิ่งกีดขวาง อย่างไรก็ตาม การประเมินการทำงานเหล่านี้โดยตรงในเชิงปริมาณเป็นเรื่องยาก ดังนั้น การประเมินการทำงานของเอนโดทีเลียมจึงมักทำโดยการกำหนดพารามิเตอร์ของการเปลี่ยนแปลงทางสัณฐานวิทยาที่ผิดปกติ การประเมินเชิงคุณภาพของเซลล์เอนโดทีเลียมสามารถทำได้ด้วยการสะท้อนแบบสเปกคิวลาร์ผ่านกล้องจุลทรรศน์ชนิดกรีด แต่การใช้กล้องจุลทรรศน์สเปกคิวลาร์ทำให้สามารถวัดค่าพารามิเตอร์ทางสัณฐานวิทยาได้
ข้อบ่งชี้หลัก :
ก่อนการผ่าตัดต้อกระจก : การประเมินความหนาแน่นของเซลล์เอนโดทีเลียม (ครอบคลุมโดยประกัน) เป็นพื้นฐานสำหรับการเลือกเทคนิคการผ่าตัดและการอธิบายให้ผู้ป่วยทราบก่อนและหลังการปลูกถ่ายเอนโดทีเลียมกระจกตา (DSAEK /DMEK ) : การประเมินก่อนผ่าตัดและการติดตามความหนาแน่นของเอนโดทีเลียมหลังผ่าตัดอย่างต่อเนื่องโรคเสื่อมของเอนโดทีเลียมชนิด Fuchs และกลุ่มอาการ ICE : การตรวจหาภาวะกัตตาตา (guttata) และการติดตามการลดลงของความหนาแน่นเป็นประจำผู้ใส่คอนแทคเลนส์เป็นเวลานาน : การประเมินการเปลี่ยนแปลงของเอนโดทีเลียมเนื่องจากการขาดออกซิเจนเรื้อรัง
Q
เซลล์เอนโดทีเลียมของกระจกตามีบทบาทอย่างไร?
A
เซลล์เอนโดทีเลียมของกระจกตา รักษาความโปร่งใสของกระจกตา ผ่านการทำงานของปั๊มและการทำงานเป็นสิ่งกีดขวาง มีแรงดันบวมประมาณ 50 มิลลิเมตรปรอทในสโตรมาของกระจกตา แต่ในตาปกติ การทำงานของปั๊มของเอนโดทีเลียมจะเอาชนะแรงดันนี้และสูบน้ำส่วนเกินออกจากกระจกตา เนื่องจากเซลล์เอนโดทีเลียมแทบไม่มีความสามารถในการสร้างใหม่ เมื่อได้รับความเสียหาย เซลล์ที่เหลือจะขยายตัวและแบนลงเพื่อชดเชย แต่หากความหนาแน่นลดลงอย่างมาก จะเกิดการชดเชยล้มเหลวทำให้เกิดอาการบวมน้ำที่กระจกตา
กล้องจุลทรรศน์สเปกคิวลาร์มีสามประเภทหลักตามหลักการวัดและรูปแบบการสัมผัส
ชนิดไม่สัมผัส
ลักษณะ : ชนิดที่นิยมใช้ในทางคลินิกในปัจจุบัน ไม่ต้องใช้ยาชาหยอดตาและรองรับการจัดตำแหน่งอัตโนมัติ
ข้อดี : ภาระต่อผู้ป่วยน้อยและไม่มีความเสี่ยงต่อการติดเชื้อ สามารถวัดซ้ำได้ในเวลาอันสั้น
ข้อจำกัด : ขอบเขตการถ่ายภาพค่อนข้างจำกัด ในกรณีที่กระจกตา บวมหรือขุ่นมาก การถ่ายภาพที่แม่นยำทำได้ยาก
ชนิดสัมผัส
ลักษณะ : วิธีการถ่ายภาพโดยให้เลนส์สัมผัสกับกระจกตา โดยตรง ต้องใช้ยาชาหยอดตา (Oxybuprocaine 0.4%)
ข้อดี : สามารถถ่ายภาพได้กว้างและชัดเจนกว่าชนิดไม่สัมผัส ให้ผลลัพธ์ที่เชื่อถือได้แม้ในกรณีกระจกตา บวมหรือขุ่น มีรายงานว่าการวัดความหนาแน่นของเซลล์ระหว่างชนิดสัมผัสและไม่สัมผัสโดยทั่วไปเทียบเท่ากันในกระจกตา ปกติและหลังปลูกถ่าย [4]
ข้อจำกัด : ต้องใช้ยาชาหยอดตา ต้องใช้ทักษะความชำนาญ
กล้องจุลทรรศน์คอนโฟคอล
ลักษณะ : อุปกรณ์พิเศษที่สามารถสังเกตชั้นต่างๆ ของกระจกตา แบบตัดขวางได้
ข้อดี : สามารถประเมินเซลล์เยื่อบุโพรง เซลล์เยื่อบุผิว สโตรมา และทุกชั้นได้แบบสามมิติ นอกจากนี้ยังสามารถสังเกตข่ายประสาทได้
ข้อจำกัด : การทำงานซับซ้อนกว่าและใช้เวลาในการตรวจสอบนานกว่ากล้องจุลทรรศน์ชนิดสเปกคูลาร์ทั่วไป ต้องใช้อุปกรณ์เฉพาะ
กรณีชนิดไม่สัมผัส : ไม่จำเป็นต้องหยอดยาชา ยึดศีรษะกับที่วางคางและหน้าผาก ให้ผู้ป่วยมองไฟตรึง ถ่ายภาพอัตโนมัติด้วยการจัดตำแหน่งอัตโนมัติกรณีชนิดสัมผัส : หยอดยาชาด้วย Oxybuprocaine hydrochloride 0.4% ผู้ตรวจสัมผัสเลนส์กับกระจกตา และถ่ายภาพการวิเคราะห์อัตโนมัติ : หลังถ่ายภาพ อุปกรณ์จะแสดงค่าความหนาแน่นของเซลล์ (CD) ค่า CV และเปอร์เซ็นต์ของเซลล์รูปหกเหลี่ยม (Hexagonality) โดยอัตโนมัติการแก้ไขด้วยมือ : หากความแม่นยำของการวิเคราะห์อัตโนมัติต่ำ ให้แก้ไขขอบเขตด้วยตนเองและคำนวณใหม่การวัด CCT พร้อมกัน : เครื่องหลายรุ่นรองรับการวัดความหนากระจกตา ส่วนกลาง (CCT) พร้อมกัน
หากจำนวนเซลล์ที่ใช้ในการวิเคราะห์น้อยเกินไป ความน่าเชื่อถือของการตรวจจะลดลง Doughty และคณะรายงานว่าในการวัดด้วยกล้องจุลทรรศน์ชนิดไม่สัมผัส ค่าสัมประสิทธิ์ความแปรปรวนประมาณ ±10% เมื่อวิเคราะห์เซลล์ 25 เซลล์ ในขณะที่เมื่อมีเซลล์ 75 เซลล์ขึ้นไป ค่าสัมประสิทธิ์ความแปรปรวนจะลดลงเหลือประมาณ ±2% [2] การวิเคราะห์ของ Abib และคณะยังแสดงให้เห็นว่าขนาดตัวอย่างที่ต้องการแตกต่างกันไปตามเครื่อง แต่ทั้งหมดแนะนำให้ใช้จำนวนเซลล์ในระดับหลายร้อยเซลล์ [3] ตรวจสอบจำนวนเซลล์ที่ซอฟต์แวร์วิเคราะห์จดจำโดยอัตโนมัติเสมอ
ในกรณีที่มีอาการบวมน้ำหรือขุ่นมัวของกระจกตา การถ่ายภาพที่แม่นยำทำได้ยาก และความน่าเชื่อถือของผลการวิเคราะห์ต่ำ ในกรณีดังกล่าว ให้ลองถ่ายภาพซ้ำในบริเวณที่โปร่งใสกว่า การใช้ชนิดสัมผัสมีประโยชน์เนื่องจากช่วยให้ถ่ายภาพได้กว้างและชัดเจนยิ่งขึ้น
Q
การตรวจเซลล์เยื่อบุผิวดวงตาเจ็บหรือไม่?
A
ในชนิดไม่สัมผัส ไม่จำเป็นต้องหยอดยาชา แม้อาจรู้สึกแสบตา แต่โดยพื้นฐานแล้วไม่เจ็บ ในชนิดสัมผัส จะหยอดยาชา oxybuprocaine 0.4% ก่อนสัมผัสเลนส์ ดังนั้นจึงเจ็บน้อยลงในขณะที่ยาชาออกฤทธิ์ ทั้งสองชนิดเป็นการตรวจที่ใช้เวลาสั้น
ประเมินสภาพของเซลล์เยื่อบุผิวดวงตาด้วยพารามิเตอร์หลักสามประการต่อไปนี้
พารามิเตอร์ ค่าปกติ เกณฑ์ค่าผิดปกติ ความหนาแน่นของเซลล์ (CD) อายุ ≥70 ปี เฉลี่ย 2,200 เซลล์/ตร.มม. 400-500 เซลล์/ตร.มม. หรือน้อยกว่า ค่า CV (สัมประสิทธิ์ความแปรปรวน) 0.2–0.3 0.35 ขึ้นไป อัตราการปรากฏของเซลล์รูปหกเหลี่ยม (Hexagonality) 60–70% น้อยกว่า 50%
ความหนาแน่นของเซลล์เป็นตัวบ่งชี้หลักในการประเมินเยื่อบุผิวดวงตา การศึกษาหลายชิ้นแสดงให้เห็นว่าความหนาแน่นของเซลล์ลดลงตามอายุทางสรีรวิทยา [1][6] โดยประมาณดังนี้
ทารกแรกเกิด : 3,500–4,000 เซลล์/ตร.มม.อายุ 20 ปี : ประมาณ 2,700 เซลล์/ตร.มม.อายุ 70 ปีขึ้นไป : เฉลี่ย 2,200 เซลล์/ตร.มม.อัตราการลดลงปกติ : 0.5%/ปีหลังผ่าตัดต้อกระจก : 2%/ปี (ลดลงเร็วขึ้น)หลังผ่าตัดต้อหิน : 10%/ปี (ลดลงเร็วขึ้นอีก)
เมื่อความหนาแน่นของเซลล์ลดลงต่ำกว่า 400–500 เซลล์/ตร.มม. การรักษาความใสของกระจกตา เป็นไปไม่ได้ ทำให้เกิดโรคกระจกตาพุพอง (bullous keratopathy)
ค่า CV คือสัมประสิทธิ์ความแปรปรวน คำนวณโดยการหารส่วนเบี่ยงเบนมาตรฐานของพื้นที่เซลล์ด้วยพื้นที่เซลล์เฉลี่ย และบ่งบอกถึงความแตกต่างของขนาดเซลล์ ยิ่งค่าสูง แสดงว่าเซลล์มีความเครียดมากขึ้น ค่าปกติคือ 0.2–0.3 และค่าตั้งแต่ 0.35 ขึ้นไปถือว่าผิดปกติ
เซลล์เยื่อบุผนังกระจกตา ปกติจะเรียงตัวเป็นรูปหกเหลี่ยมอย่างสม่ำเสมอ การลดลงของสัดส่วนเซลล์รูปหกเหลี่ยมบ่งบอกถึงความผิดปกติของรูปร่างเซลล์ที่มากขึ้น ค่าปกติคือ 60–70% และค่าตั้งแต่ 50% หรือน้อยกว่าถือว่าผิดปกติ
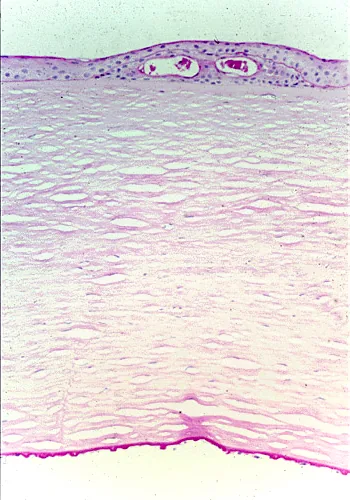
ภาพเนื้อเยื่อย้อมสี PAS ของโรค Fuchs endothelial dystrophy: พบ guttata (ปุ่มนูนคล้ายหูด) จำนวนมากที่ผิวด้านหลังของเยื่อ Descemet ภาพกล้องจุลทรรศน์ใช้แสงย้อมสี PAS ของโรค Fuchs endothelial dystrophy พบปุ่มนูนคล้ายหูด (guttata) จำนวนมากยื่นออกมาจากผิวด้านหลังของเยื่อ Descemet ร่วมกับถุงน้ำเยื่อบุผิวและการเคลื่อนตัวของเยื่อฐาน สอดคล้องกับการเกิด guttata และการปรากฏของบริเวณมืด (dark area) จากการตรวจ specular ในโรค Fuchs endothelial dystrophy ซึ่งกล่าวถึงในหัวข้อ “4. การแปลผลและค่าปกติ”
ในโรค Fuchs endothelial dystrophy จะพบลักษณะเด่นดังต่อไปนี้จากการตรวจด้วยกล้อง Specular:
Guttata (กระจกตา แบบหยดน้ำ) : บริเวณที่เยื่อบุผนังยกตัวขึ้น (เยื่อ Descemet หนาตัวคล้ายหูด) จะถูกมองเห็นเป็นบริเวณวงกลมสีดำ (บริเวณมืด)ความหนาแน่นของเซลล์ลดลง : ความหนาแน่นของเซลล์เยื่อบุผนังจะวัดได้ต่ำกว่าความเป็นจริงเนื่องจากพื้นที่ถูก guttata ครอบครองค่า CV เพิ่มขึ้นและอัตราเซลล์รูปหกเหลี่ยมลดลง : เซลล์เยื่อบุผนังจะเปลี่ยนรูปร่างและขยายใหญ่ขึ้นเพื่อเติมเต็มบริเวณโดยรอบ ทำให้ดัชนีทางสัณฐานวิทยาแย่ลง
Q
ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตาที่ปลอดภัยก่อนการผ่าตัดต้อกระจกคือเท่าใด?
A
ไม่มีเกณฑ์มาตรฐานที่ชัดเจนและมีความแตกต่างกันในแต่ละสถานพยาบาล แต่โดยทั่วไป หากความหนาแน่นของเซลล์ต่ำกว่า 1,000 เซลล์/ตร.มม. ถือว่ามีความเสี่ยงสูงในการผ่าตัด จำเป็นต้องเลือกเทคนิคการผ่าตัด (ลดเวลาในการใช้คลื่นเสียงความถี่สูงในการผ่าตัดต้อกระจก หรือใช้สารหนืดยืดหยุ่น เพิ่มเติม) และต้องได้รับความยินยอมที่เพียงพอจากผู้ป่วย หากความหนาแน่นของเซลล์ลดลงเหลือ 400–500 เซลล์/ตร.มม. หรือน้อยกว่า จะมีความเสี่ยงต่อการเกิดโรคกระจกตาพุพอง หลังผ่าตัด และอาจพิจารณาผ่าตัดต้อกระจก ร่วมกับการปลูกถ่ายเยื่อบุผนังกระจกตา (DSAEK /DMEK ) ในเวลาเดียวกัน
จากความผิดปกติของค่าการตรวจ ให้พิจารณาการจัดการดังต่อไปนี้
CD < 1,000 เซลล์/ตร.มม. (ก่อนผ่าตัดต้อกระจก ) :
ภาวะเสี่ยงสูงต่อการผ่าตัด ควรลดระยะเวลาการใช้อัลตราซาวนด์ เลือกสารหนืดยืดหยุ่น อย่างเหมาะสม และอธิบายความเสี่ยงให้ผู้ป่วยเข้าใจอย่างเพียงพอ เกณฑ์การประเมินแตกต่างกันไปในแต่ละสถานที่ ดังนั้นการตัดสินใจโดยรวมของแพทย์ผู้รักษาจึงสำคัญ
CD < 400-500 เซลล์/ตร.มม. :
ความเสี่ยงของโรคกระจกตาพุพอง ใกล้เข้ามาแล้ว ควรพิจารณาการปลูกถ่ายเยื่อบุผิวดวงตาอย่างจริงจัง (DSAEK /DMEK ) เมื่อเทียบกับการปลูกถ่ายกระจกตา ทั้งชั้น (PKP ) แล้ว DSAEK /DMEK มีอัตราการรอดชีวิตของเซลล์เยื่อบุผิวสูงกว่าและการฟื้นฟูการมองเห็น เร็วกว่า
ค่า CV > 0.35 หรือความเป็นรูปหกเหลี่ยม < 50% :
บ่งชี้ถึงภาวะเครียดของเยื่อบุผิวดวงตา ควรค้นหาสาเหตุ เช่น โรคเยื่อบุผิวดวงตาเสื่อมฟุคส์ กลุ่มอาการ ICE การใส่คอนแทคเลนส์เป็นเวลานาน หรือประวัติการผ่าตัดภายในลูกตา
การติดตามผลหลังผ่าตัด :
หลังผ่าตัดต้อกระจก ตรวจความหนาแน่นของเยื่อบุผิวดวงตาที่ 1-3 เดือนและ 1 ปี มีรายงานว่าการลดลงของเซลล์เยื่อบุผิวดวงตามากที่สุดในปีแรกหลังผ่าตัด จากนั้นดำเนินต่อไปอย่างช้าๆ เป็นเวลาหลายปี ความหนาแน่นของเยื่อบุผิวดวงตาก่อนผ่าตัด อายุ และระยะเวลาการใช้อัลตราซาวนด์ถูกระบุว่าเป็นปัจจัยเสี่ยงอิสระ [5]
หลังการปลูกถ่ายเยื่อบุผิวดวงตา (DSAEK /DMEK ) ให้ติดตามความหนาแน่นของเยื่อบุผิวดวงตาทุก 6 เดือนถึง 1 ปี
กล้องจุลทรรศน์แบบสะท้อนใช้การสะท้อนแบบกระจกเงาของแสงเพื่อมองเห็นเซลล์เยื่อบุผิวดวงตา เมื่อส่องแสงไปยังรอยต่อระหว่างเนื้อกระจกตา และอารมณ์ขันในช่องหน้าม่านตา (ชั้นเซลล์เยื่อบุผิวดวงตา) แสงส่วนหนึ่งจะสะท้อนแบบกระจกเงาที่ขอบระหว่างตัวกลางสองชนิดที่มีดัชนีหักเหต่างกัน แสงสะท้อนนี้จะถูกรับเพื่อให้ได้ภาพของเซลล์เยื่อบุผิวดวงตา
ที่ขอบเซลล์ (ช่องว่างระหว่างเซลล์) การสะท้อนจะอ่อนและดูมืด (เส้นมืด) ในขณะที่ตัวเซลล์ดูสว่าง ซึ่งทำให้เส้นขอบเซลล์เด่นชัด ซอฟต์แวร์วิเคราะห์ภาพจะจดจำและวัดปริมาณภาพเซลล์ที่ถ่ายโดยอัตโนมัติ ทำให้คำนวณ CD, CV และความเป็นรูปหกเหลี่ยมได้
เนื้อกระจกตา มีแรงดันบวม (swelling pressure: SP) ประมาณ 50 mmHg อยู่เสมอ ในตาปกติ ปั๊มเยื่อบุผิวดวงตาจะลำเลียง Na⁺ และ HCO₃⁻ ไปยังด้านอารมณ์ขันในช่องหน้าม่านตา อย่างแข็งขัน เอาชนะแรงดันบวมนี้เพื่อรักษาความหนาทางสรีรวิทยาและความโปร่งใสของกระจกตา
เมื่อความหนาแน่นของเซลล์เยื่อบุผิวดวงตาลดลงต่ำกว่า 500 เซลล์/ตร.มม. การทำงานของปั๊มของเซลล์ที่เหลือจะไม่เพียงพอ น้ำส่วนเกินจะไหลเข้ามามากกว่าแรงดันบวมของเนื้อกระจกตา ทำให้เกิดอาการบวมน้ำของเนื้อกระจกตา และการเกิดตุ่มน้ำใต้เยื่อบุผิว (bulla) นี่คือโรคกระจกตาพุพอง (bullous keratopathy) การแตกของตุ่มน้ำทำให้เกิดอาการปวดอย่างรุนแรงและสูญเสียหน้าที่กั้นของผิวตา
เนื้อหาต่อไปนี้ยังอยู่ในขั้นตอนการวิจัยหรือการพัฒนา และอาจแตกต่างจากการตรวจมาตรฐานและการรักษามาตรฐานที่มีในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
ซอฟต์แวร์วิเคราะห์อัตโนมัติแบบดั้งเดิมมีปัญหาเรื่องความแม่นยำในการจดจำ โดยเฉพาะในบริเวณที่มีความหนาแน่นของเซลล์ต่ำหรือกรณีที่มีอาการบวมน้ำ ในช่วงไม่กี่ปีที่ผ่านมา การวิจัยเกี่ยวกับการจดจำขอบเขตเซลล์อัตโนมัติโดยใช้การเรียนรู้ของเครื่องและการเรียนรู้เชิงลึกได้ก้าวหน้าไป มีรายงานความสัมพันธ์ที่ดีในความแม่นยำเมื่อเทียบกับการวิเคราะห์ด้วยมือ และคาดว่าจะมีการนำไปใช้ทางคลินิกในอนาคต
การวิจัยพื้นฐานแสดงให้เห็นว่าสารยับยั้ง Rho-associated kinase (ROCK) ส่งเสริมการยึดเกาะและการเพิ่มจำนวนของเซลล์เยื่อบุผิวกระจกตา ในญี่ปุ่น การพัฒนาทางคลินิกของยาหยอดตาสารยับยั้ง ROCK (อนุพันธ์ Y-27632) เพื่อกระตุ้นการเพิ่มจำนวนเซลล์เยื่อบุผิวกระจกตา กำลังดำเนินอยู่ การประยุกต์ใช้สำหรับโรคกระจกตาพุพอง และการฟื้นฟูความหนาแน่นของเยื่อบุผิวหลังการปลูกถ่ายเยื่อบุผิวกำลังอยู่ในขั้นตอนการวิจัย แต่ในปัจจุบันยังไม่มีการนำไปใช้อย่างกว้างขวางในการปฏิบัติทั่วไป
มีการรายงานว่าการใส่คอนแทคเลนส์ระยะยาว (โดยเฉพาะเลนส์แข็ง) ทำให้เกิดการเพิ่มขึ้นของ polymegethism (ความแปรปรวนของขนาดเซลล์ที่เพิ่มขึ้น) และ pleomorphism (การเพิ่มขึ้นของรูปร่างเซลล์ที่ไม่ใช่หกเหลี่ยม) ในเยื่อบุผิวเนื่องจากการขาดออกซิเจนที่กระจกตา เรื้อรัง ซึ่งปรากฏเป็นค่า CV ที่เพิ่มขึ้นและค่า Hexagonality ที่ลดลง แต่ความหนาแน่นของเซลล์มักจะยังอยู่ในช่วงปกติ
มีการรายงานความผิดปกติของเยื่อบุผิวกระจกตา เมื่อใช้ amantadine (ยารักษาโรคพาร์กินสัน) และยารักษาโรคจิตบางชนิดเป็นเวลานาน บางครั้งสามารถตรวจพบได้ด้วยกล้องจุลทรรศน์ specular ว่ามีความหนาแน่นของเซลล์ลดลงและการเปลี่ยนแปลงรูปร่าง และกำลังศึกษาประโยชน์ของการติดตามอย่างสม่ำเสมอในผู้ป่วยที่ใช้ยาเหล่านี้
Sanchis-Gimeno JA, Lleó-Pérez A, Alonso L, Rahhal MS , Martínez Soriano F. Corneal endothelial cell density decreases with age in emmetropic eyes. Histol Histopathol . 2005;20(2):423-427. PMID: 15736046. https://pubmed.ncbi.nlm.nih.gov/15736046/
Doughty MJ, Müller A, Zaman ML. Assessment of the reliability of human corneal endothelial cell-density estimates using a noncontact specular microscope. Cornea . 2000;19(2):148-158. PMID: 10746445. https://pubmed.ncbi.nlm.nih.gov/10746445/
Abib FC, Holzchuh R, Schaefer A, Schaefer T, Godois R. The endothelial sample size analysis in corneal specular microscopy clinical examinations. Cornea . 2012;31(5):546-550. PMID: 22333658. https://pubmed.ncbi.nlm.nih.gov/22333658/
Módis L Jr, Langenbucher A, Seitz B. Corneal endothelial cell density and pachymetry measured by contact and noncontact specular microscopy. J Cataract Refract Surg . 2002;28(10):1763-1769. PMID: 12388025. https://pubmed.ncbi.nlm.nih.gov/12388025/
Lee NS, Ong K. Risk factors for corneal endothelial cell loss after phacoemulsification. Taiwan J Ophthalmol . 2024;14(1):83-87. PMID: 38654985; PMCI D: PMC11034697. https://pmc.ncbi.nlm.nih.gov/articles/PMC11034697/
Kaur K, Gurnani B. Specular Microscopy. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. Bookshelf ID: NBK585127. https://www.ncbi.nlm.nih.gov/books/NBK585127/
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต