การปลูกถ่ายเยื่อบุผนังกระจกตา ชั้นเดสเซเมท (DMEK ) คือการปลูกถ่ายเยื่อบุผนังกระจกตา ที่ปลูกถ่ายเฉพาะเยื่อเดสเซเมท และชั้นเซลล์เยื่อบุผนังเท่านั้น
รายงานครั้งแรกในปี 2006 ปัจจุบันเป็นการปลูกถ่ายเยื่อบุผิวดวงตาที่ทำบ่อยที่สุดในยุโรปและอเมริกา 1)
โรค Fuchs endothelial dystrophy และ pseudophakic bullous keratopathy เป็นข้อบ่งชี้หลัก
เมื่อเทียบกับ DSAEK การฟื้นฟูการมองเห็น เร็วกว่าและดีกว่า และอัตราการปฏิเสธต่ำกว่า
การหลุดลอกของ graft พบบ่อยกว่า DSAEK และอาจต้องทำ rebubbling (ฉีดแก๊สซ้ำ)
การปลูกถ่ายเยื่อบุผิวดวงตาแบบ Descemet membrane (DMEK ) เป็นการปลูกถ่ายเยื่อบุผิวดวงตาชนิดหนึ่งที่ทำสำหรับความล้มเหลวของเยื่อบุผิวดวงตา รายงานครั้งแรกโดย Melles และคณะในปี 2006 1) แยกเฉพาะ Descemet membrane และชั้นเซลล์เยื่อบุผิวจากกระจกตา ผู้บริจาค และยึดติดกับพื้นผิวด้านหลังของกระจกตา ผู้รับหลังจากกำจัด Descemet membrane ที่เป็นโรคออก โดยใช้แก๊สอัด ความหนาของ graft ประมาณ 15 μm ซึ่งบางมากเมื่อเทียบกับ DSAEK ที่มีเนื้อกระจกตา รวมอยู่ด้วย (ประมาณ 50-150 μm) 1)
ลักษณะของหัตถการ
เนื้อเยื่อที่ปลูกถ่าย : เฉพาะ Descemet membrane + ชั้นเซลล์เยื่อบุผิว (ประมาณ 15 μm)
วิธีการยึดติด : การอัดด้วยอากาศหรือแก๊ส SF6 20%
ความกว้างแผล : แผลกระจกตา ขนาดเล็ก 2.2-2.4 มม.
การฟื้นฟูการมองเห็น : เร็วกว่า DSAEK อัตราการบรรลุ 20/25 หลังผ่าตัดสูงกว่า
ความแตกต่างจาก DSAEK
DSAEK กระจกตา ชั้นหลัง (50-150 μm) + Descemet membrane + เยื่อบุผิว
DMEK
การเลื่อนไปทางสายตายาว : น้อยกว่าใน DMEK 1)
ปฏิกิริยาปฏิเสธ : เกิดขึ้นน้อยกว่าใน DMEK 1)
การปลูกถ่ายเยื่อบุผิวดวงตามีสองเทคนิคหลัก: DSAEK และ DMEK DMEK เหนือกว่าทางด้านแสงเนื่องจากไม่มีเนื้อเยื่อสโตรมา ทำให้เกิดสายตาเอียง น้อยมาก และแทบไม่มีปฏิกิริยาปฏิเสธ ในทางกลับกัน การจัดการกับกราฟต์ระหว่างผ่าตัดทำได้ยากกว่า และความเสี่ยงของการหลุดลอกของกราฟต์สูงกว่า DSAEK 1)
ข้อดีของ DMEK ได้แก่ ความต้องการอุปกรณ์ทางเทคนิคน้อยกว่า ทำให้ลดต้นทุนเมื่อเทียบกับ DSAEK และความเป็นไปได้ในการปลูกถ่ายกระจกตา แบบแยกส่วน (ใช้กระจกตา ผู้บริจาคชิ้นเดียวสำหรับ DMEK และ DALK ในผู้ป่วยสองคน) 1)
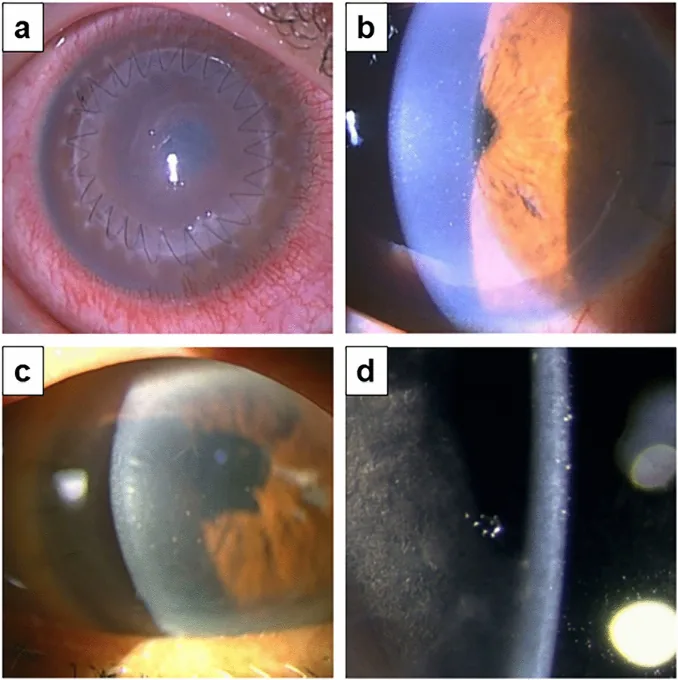
ภาพการปลูกถ่ายเยื่อบุผิวดวงตาแบบ Descemet Membrane Endothelial Keratoplasty Haguku Wajima, Takahiko Hayashi, Akira Kobayashi, Tsubasa Nishino, et al. Graft rejection episodes after keratoplasty in Japanese eyes 2023 Feb 14 Sci Rep. 2023 Feb 14; 13:2635 Figure 1. PM
CI D: PMC9929100. License: CC BY.
a เป็นภาพรวมของตาหลังผ่าตัดที่มีไหมเย็บ แสดงความขุ่นกระจายที่กระจกตา b และ c เป็นภาพจากกล้องจุลทรรศน์ชีวภาพจากด้านข้าง แสดงความขุ่นที่ด้านหลัง และ d ขยายภาพตะกอนละเอียด
ข้อบ่งชี้หลักของ DMEK คือความล้มเหลวของเยื่อบุผิวดวงตา
โรคเยื่อบุผิวดวงตาเสื่อมชนิด Fuchs (FECD ) : โรคที่พบบ่อยที่สุด เป็นโรคเยื่อบุผิวดวงตาเสื่อมที่พบบ่อยที่สุดในโลก มักเริ่มมีอาการในช่วงอายุ 50-60 ปี 8) พบในผู้หญิงมากกว่า (อัตราส่วนเพศ 1:3-4) ความรุนแรงประเมินโดยการจำแนกของ Krachmer 8)
เกรด 0-1: Guttae กระจายหรือไม่รวมกัน ความใสของกระจกตา ยังคงอยู่
เกรด 2-3: Guttae รวมกันตรงกลาง 1-5 มม. ลักษณะ beaten-metal appearance
เกรด 4: Guttae รวมกันตรงกลาง >5 มม. อาการบวมน้ำของสโตรมาและการเกิดตุ่มน้ำที่เยื่อบุผิว
โรคกระจกตาพุพอง เทียม (PBK)ต้อกระจก ความล้มเหลวของการปลูกถ่ายเยื่อบุผิวก่อนหน้า : การทำ DMEK ซ้ำโรคกระจกตาพุพอง หลังการตัดม่านตาด้วยเลเซอร์ อาร์กอน
หากมีแผลเป็นในชั้นสโตรมาของกระจกตา การทำ DMEK จะทำให้เกิดความขุ่นหรือสายตาเอียง ไม่สม่ำเสมอ ดังนั้นควรพิจารณาการปลูกถ่ายกระจกตา แบบเต็มชั้น โดยหลักการแล้ว ควรเป็นตาที่มีเลนส์แก้วตาเทียม
การตรวจ Scheimpflug tomography มีประโยชน์ในการประเมินข้อบ่งชี้การผ่าตัด FECD ผลการตรวจสามข้อต่อไปนี้ทำนายการดำเนินโรคของ FECD และความจำเป็นในการปลูกถ่ายกระจกตา ได้อย่างแม่นยำ 8)
ความผิดปกติของเส้น isopachs ภายใน 4 มม. ตรงกลาง
การเคลื่อนของจุดที่บางที่สุด (โดยปกติไปทางด้านจมูก)
รอยบุ๋มเฉพาะที่บนผิวด้านหลังของกระจกตา
เมื่อพบทั้งสามข้อ อัตราการดำเนินโรคใน 5 ปีประมาณ 90% ในขณะที่ไม่พบเลยประมาณ 7% ผู้ป่วยที่มีความหนากระจกตา ≤640 ไมครอน มีโอกาส 95% ที่ไม่ต้องปลูกถ่ายกระจกตา ภายใน 1 ปีหลังผ่าตัดต้อกระจก 8)
สำหรับโรค Fuchs endothelial dystrophy ชนิดเริ่มต้นเร็วที่เกี่ยวข้องกับการกลายพันธุ์ของยีน COL8A2 (p.Leu450Trp) การทำ DMEK ก็มีประสิทธิภาพ และมีรายงานว่าทำให้การมองเห็น ดีขึ้นเป็น 20/20 ถึง 20/30 ในทุกตา 7) แม้จะมีกระจกตา บวมเป็นเวลานาน กระจกตา สามารถใสขึ้นได้หลังผ่าตัด 7)
ไม่ควรทำ DMEK ในตาต่อไปนี้:
ตาไม่มีม่านตา ม่านตา ยึดติดด้านหน้ากว้างรูม่านตา ขยายแบบอัมพาต / ม่านตา ขาดขนาดใหญ่ตาไม่มีเลนส์แก้วตา
ในกรณีที่ยากต่อการจัดการในช่องหน้าตา (เช่น โรคกระจกตาพุพอง รุนแรง ช่องหน้าตาตื้นมาก) อาจเลือกทำ DSAEK
สำหรับความผิดปกติของเยื่อบุผนังกระจกตา ชนิดมาตรฐานที่มองเห็นช่องหน้าม่านตา ได้ดี DMEK คือทางเลือกแรก หากมีความผิดปกติของม่านตา ประวัติการผ่าตัดต้อหิน หรือการมองเห็น ช่องหน้าม่านตา ลดลง ให้เลือก DSAEK
Q
ควรเลือก DMEK หรือ DSAEK ดี?
A
ในแง่ของความเร็วในการฟื้นฟูการมองเห็น และการมองเห็น สุดท้าย DMEK เหนือกว่า อย่างไรก็ตาม ในตาที่ไม่มีม่านตา หรือมีพังผืดยึดม่านตา ส่วนหน้ากว้าง ตาหลังการตัดวุ้นตา หรือตาที่มองเห็นช่องหน้าม่านตา ไม่ดี DSAEK ปลอดภัยกว่า หากมีแผลเป็นในชั้นสโตรมาของกระจกตา รุนแรง การมองเห็น ดีขึ้นได้จำกัดด้วยการปลูกถ่ายเยื่อบุผนังกระจกตา ทั้งสองชนิด ดังนั้นจึงพิจารณาการปลูกถ่ายกระจกตา ทั้งชั้น
วิธี SCUBA (submerged cornea using backgrounds away technique) ถูกใช้อย่างแพร่หลาย วางชิ้นกระจกตา -ตาขาว ผู้บริจาคโดยให้ผิวเยื่อบุผนังกระจกตา หงายขึ้น และกรีดตื้น 360° ที่เยื่อหุ้มเดสเซเม็ทภายในคลองชเลมม์ ด้วยมีดรูปพระจันทร์เสี้ยวหรือมีดกอล์ฟ 1) ค่อยๆ ยกส่วนด้านในขึ้นด้วยคีมไร้ตะขอ และลอกเยื่อหุ้มเดสเซเม็ทออก เยื่อหุ้มเดสเซเม็ทที่ลอกออกจะม้วนเป็นทรงกระบอก (scroll) โดยมีเซลล์เยื่อบุผนังกระจกตา อยู่ด้านนอก
ย้อมด้วย trypan blue 0.06% ตัดเป็นวงกลมด้วย trepan ขนาดเส้นผ่านศูนย์กลางที่เหมาะสมกับผู้ป่วย และใส่ในหลอด Jones การทำเครื่องหมาย “S” หรือ “F” ที่ด้านสโตรมาของเยื่อหุ้มเดสเซเม็ทด้วย trypan blue ช่วยลดความเสี่ยงในการสับสนด้านหน้าหลังของชิ้นปลูกถ่ายในช่องหน้าม่านตา
ทำโดยการฉีดยาชา retrobulbar หรือยาชาแคปซูลเทนนอน ในกรณีที่คาดว่าความดันวุ้นตา สูง ให้ใช้ลูกบอล Honan เพื่อลดความดันลูกตา ก่อนการผ่าตัด
เนื่องจาก FECD และต้อกระจก มีอายุที่เริ่มเกิดซ้อนทับกัน จึงเลือกหนึ่งในสามกลยุทธ์ต่อไปนี้ตามสภาพกระจกตา 8)
ผ่าตัดต้อกระจก ก่อน : ใน FECD เล็กน้อย (Krachmer grade 1-2) ที่ต้อกระจก เป็นสาเหตุหลักของการมองเห็น ลดลง อย่างไรก็ตาม ใน grade 2.5-4 ผู้ป่วยประมาณ 20% จำเป็นต้องปลูกถ่ายเยื่อบุผนังกระจกตา หลังการผ่าตัดDMEK ก่อนกระจกตา บวมเป็นสาเหตุหลักและต้อกระจก เล็กน้อย การใช้สเตียรอยด์ หลังผ่าตัดอาจทำให้ต้อกระจก แย่ลงผ่าตัดพร้อมกัน (Triple-DMEK ) : พิจารณาเมื่อความหนากระจกตา ≥ 640 ไมครอน ความหนาแน่นเซลล์เยื่อบุผนังกระจกตา < 1000 เซลล์/ตร.มม. และมีอาการมัวในตอนเช้า
ใน Triple-DMEK ควรคำนึงถึงสิ่งต่อไปนี้:
สร้างแผลเปิดถุงหุ้มเลนส์แบบวงกลมต่อเนื่อง (CCC ) ให้มีขนาดเล็ก
หลีกเลี่ยงเลนส์แก้วตาเทียม (IOL ) ชนิดอะคริลิกชอบน้ำ (เสี่ยงต่อการเกิดหินปูนบนผิวเลนส์)
แนะนำให้ใช้เลนส์แก้วตาเทียม แบบจุดโฟกัสเดียว : เลนส์แบบหลายจุดเป็นข้อห้ามสัมพัทธ์ใน FECD เนื่องจากความไวต่อความคมชัดลดลงและแสงจ้าในการคำนวณกำลังเลนส์แก้วตาเทียม ให้คำนึงถึงการเลื่อนไปทางสายตายาว หลัง DMEK (เป้าหมายสายตาสั้น −0.75 ถึง −1.00 D) 3)
เทคนิค Soft-shell : เคลือบเยื่อบุผิวดวงตาด้วย OVD ชนิดกระจายตัว รักษาช่องหน้าม่านตา ด้วย OVD ชนิดเกาะตัว มีประโยชน์ในการปกป้องเยื่อบุผิวดวงตาระหว่างการสลายต้อกระจก ด้วยคลื่นเสียง
ภายใต้การให้สารน้ำ BSS (balanced salt solution) หรืออากาศ ลอกเยื่อเดสเซเมตของผู้รับเป็นวงกลมโดยใช้ตะขอ Sinsky กลับด้าน เส้นผ่านศูนย์กลางการลอกโดยทั่วไปประมาณ 8.0 มม.
การใส่ชิ้นเนื้อเยื่อปลูกถ่าย
อุปกรณ์ใส่ : หลอด Jones (หลอดแก้ว) หรือหัวฉีดแก้ว
ความกว้างของแผล : 2.2–2.4 มม. เพียงพอ
ไหมเย็บเตรียมไว้ : วางไหมไนลอน 10-0 เพื่อปิดแผลอย่างรวดเร็วหลังใส่
ขั้นตอน : ดันชิ้นเนื้อเยื่อปลูกถ่ายเข้าไปในช่องหน้าม่านตา ด้วยกระแสน้ำ โดยให้ด้านเนื้อเยื่อสโตรมาหงายขึ้น
การคลี่และฉีดแก๊ส
การคลี่ : แตะที่ผิวกระจกตา สลับกับการฉีดและดูด BSS 1)
การยืนยันด้าน : ใช้ OCT ระหว่างผ่าตัดหรือเครื่องหมาย S/F
การอัดแก๊ส : ฉีดแก๊ส SF6 20% หรืออากาศ
ท่าหลังผ่าตัด : รักษาท่านอนหงายเป็นเวลา 30-60 นาที
หลังจากใส่ graft แล้ว ให้ดูด aqueous humor ออกทาง side port เล็กน้อยเพื่อลดความดันลูกตา และป้องกัน graft หลุดออกจากตา เย็บแผลกรีดกระจกตา ด้วยไนลอน 10-0 การตัดม่านตา ส่วนปลายมักทำหลังจาก graft คลี่ออกและฉีดแก๊สแล้ว
การหลุดลอกของ graft และการ rebubbling : เป็นภาวะแทรกซ้อนที่พบบ่อยที่สุดของ DMEK ใน DMEK ความถี่ของการหลุดลอกของ graft สูงกว่าใน DSAEK 1) การวิเคราะห์อภิมานพบว่า odds ratio ของการ rebubbling (การฉีดแก๊สซ้ำ) คือ 2.76 (95% CI 1.46-5.22) และสูงกว่าอย่างมีนัยสำคัญใน DMEK 2) หากเกิดการหลุดลอกของ graft การทำ rebubbling ตั้งแต่เนิ่นๆ มักทำให้ graft ติดกลับได้ในกรณีส่วนใหญ่
ความดันลูกตา สูงหลังผ่าตัดต้อหินจากสเตียรอยด์ และต้อหินทุติยภูมิ จากการอักเสบหลังผ่าตัด ประเมินการมีอยู่ของ anterior synechiae ด้วย OCT ส่วนหน้าของลูกตา
การปฏิเสธ graft : อัตราการปฏิเสธหลัง DMEK ประมาณ 1% ต่ำกว่าหลัง DSAEK (5-10%) อัตราการเกิด episode การปฏิเสธที่ 5 ปีรายงานไว้ที่ 2.6%6) ต่างจากการปลูกถ่ายกระจกตา แบบทะลุทะลวง การปฏิเสธ graft หลังการปลูกถ่ายเยื่อบุผิวดวงตามักจะดีขึ้นด้วยยาหยอดตาสเตียรอยด์ เพียงอย่างเดียว
การปฏิเสธที่เกี่ยวข้องกับวัคซีน COVID-19 : มีรายงานกรณีการปฏิเสธ DMEK ทั้งสองข้างหลังได้รับวัคซีน BNT162b2 mRNA6) หญิงอายุ 94 ปีเกิดการปฏิเสธ graft ทั้งสองตา 2 สัปดาห์หลังฉีดวัคซีน และสุดท้ายต้องทำ re-DMEK 6) แนะนำให้เพิ่มความถี่ของยาหยอดตาสเตียรอยด์ ก่อนและหลังฉีดวัคซีน6)
จอประสาทตา บวมน้ำชนิดซิสตอยด์ (CME )DMEK 4) การป้องกันด้วยยาหยอดตาสเตียรอยด์ ความถี่สูงได้ผล แต่ก็มีรายงาน CME ทุติยภูมิจากการกระตุ้นเชื้อไวรัสเริมอีกครั้ง4)
การกระตุ้นเชื้อไวรัสเริมอีกครั้งและ graft ล้มเหลวซ้ำ : มีรายงานกรณี graft ล้มเหลวซ้ำหลัง DMEK สำหรับ FECD ซึ่ง PCR ของ aqueous humor ให้ผลบวกต่อ herpes simplex virus type 14) ในกรณี DMEK ล้มเหลวซ้ำโดยไม่มีสาเหตุทางเทคนิค กระจกตา บวมทั้งใน host และ graft ปฏิกิริยาในช่องหน้าตาน้อยร่วมกับความดันลูกตา สูง ควรพิจารณา uveitis จากเริม4)
ปฏิกิริยาไฟบรินในช่องหน้าม่านตา ระหว่างผ่าตัด : ประมาณ 3.7% ของผู้ป่วย DMEK อาจเกิดการสร้างไฟบรินโดยธรรมชาติระหว่างการผ่าตัด5) เส้นใยไฟบรินจากม่านตา ขัดขวางการกางของ graft และทำให้ graft ล้มเหลวถึง 80%5) สันนิษฐานว่ามีการสลายของ blood-aqueous barrier (BAB) เรื้อรังเป็นพื้นฐาน5) ใน FECD ระยะลุกลาม มีรายงานระดับไซโตไคน์ในช่องหน้าม่านตา สูง และการบาดเจ็บเล็กน้อยของม่านตา เป็นตัวกระตุ้นให้เกิดการสร้างไฟบริน5) เพื่อป้องกัน แนะนำให้ใช้ยาหยอดตา NSAID ก่อนผ่าตัด triamcinolone acetonide ระหว่างผ่าตัด และ r-TPA (recombinant tissue plasminogen activator)5)
ทุก 2-3 วันหลังผ่าตัด ให้ตรวจสอบการปรับปรุงความหนาของกระจกตา และการยึดติดของ graft ด้วย OCT ส่วนหน้า หาก graft ดูเหมือนติดแต่ภาวะบวมน้ำไม่ดีขึ้น อาจเกิดการหลุดลอกของ graft ในภายหลัง
เริ่มใช้ยาหยอดตาสเตียรอยด์ (loteprednol หรือ dexamethasone) ด้วยความถี่สูง แล้วค่อยๆ ลดลง การลดลงอย่างช้าๆ เป็นสิ่งสำคัญเพื่อป้องกันปฏิกิริยาการปฏิเสธ การติดเชื้อของ graft พบได้น้อยแต่มักมาจากผู้บริจาค หากตรวจพบเชื้อราเช่น Candida ในน้ำยาที่ใช้เก็บกระจกตา ให้สั่งยาหยอดตาต้านเชื้อรา
Q
จะเกิดอะไรขึ้นถ้าเกิดการหลุดลอกของ graft?
A
การหลุดลอกของ graft เป็นภาวะแทรกซ้อนที่พบได้ค่อนข้างบ่อยหลัง DMEK หากตรวจพบเร็วหลังผ่าตัด การฉีดแก๊สกลับเข้าไปในช่องหน้าม่านตา (rebubbling) สามารถทำให้ graft ติดกลับได้ในกรณีส่วนใหญ่ หากหลุดลอกทั้งหมดและยากต่อการติดกลับ อาจจำเป็นต้องทำ DMEK ซ้ำ ในกรณีที่หลุดลอกบางส่วน อาจเกิดการติดเองได้เมื่อสังเกตอาการ
ในการทดลองแบบสุ่มหลายศูนย์ของ Dunker และคณะ (54 ตา) ค่าเฉลี่ยของสายตาที่ดีที่สุดที่แก้ไขแล้ว (BCVA) (logMAR) ที่ 12 เดือนคือ 0.08 ในกลุ่ม DMEK เทียบกับ 0.15 ในกลุ่ม UT-DSAEK โดยไม่มีความแตกต่างอย่างมีนัยสำคัญ3) อย่างไรก็ตาม สัดส่วนที่บรรลุ BCVA 20/25 หรือดีกว่าคือ 66% ใน DMEK เทียบกับ 33% ใน UT-DSAEK ซึ่งมีนัยสำคัญ (P=0.02)3) ความหนาแน่นของเซลล์เยื่อบุผนังกระจกตา (ECD ) ที่ 12 เดือนไม่แตกต่างกันอย่างมีนัยสำคัญระหว่างสองกลุ่ม (DMEK 1870 เซลล์/ตร.มม. เทียบกับ UT-DSAEK 1612 เซลล์/ตร.มม.)3)
พารามิเตอร์ DMEK UT-DSAEK สัดส่วนที่บรรลุ 20/25 66%3) 33%3) ค่าสายตาที่ดีที่สุดที่แก้ไขแล้วที่ 12 เดือน 0.08 logMAR3) 0.15 logMAR3) ความหนาแน่นของเซลล์เยื่อบุผิวดวงตา (12 เดือน) 1870 เซลล์/ตร.มม.3) 1612 เซลล์/ตร.มม.3)
ในการวิเคราะห์อภิมานโดย Sela และคณะ (8 การศึกษา, 376 ตา) ค่าสายตาที่ดีที่สุดที่แก้ไขแล้วที่ 12 เดือนดีกว่าอย่างมีนัยสำคัญในกลุ่ม DMEK (ความแตกต่างเฉลี่ย −0.06 logMAR; ช่วงความเชื่อมั่น 95% −0.10 ถึง −0.02)2) อย่างไรก็ตาม อัตราการเกิดฟองอากาศซ้ำสูงกว่าอย่างมีนัยสำคัญในกลุ่ม DMEK (OR 2.76; ช่วงความเชื่อมั่น 95% 1.46-5.22) ดังนั้นการเลือกผู้ป่วยที่เหมาะสมจึงมีความสำคัญ2) ด้วยชิ้นเนื้อ DSAEK บางพิเศษ <70 μm ไม่มีความแตกต่างอย่างมีนัยสำคัญในค่าสายตาที่ดีที่สุดที่แก้ไขแล้ว2)
ทั้งสองหัตถการทำให้เกิดการเปลี่ยนแปลงสายตายาว เล็กน้อย แต่ขนาดการเปลี่ยนแปลงน้อยกว่าใน DMEK (DMEK +0.22D เทียบกับ UT-DSAEK +0.58D)3) อัตราการรอดชีวิตของชิ้นเนื้อที่ 5 ปีและอัตราการลดลงของเซลล์เยื่อบุผิวดวงตารายงานว่าเทียบเท่ากันระหว่างสองหัตถการ1)
ทำ DMEK ใน 4 ตา (ผู้ป่วย 2 ราย) ที่มีภาวะจอประสาทตา เสื่อม Fuchs ชนิดเริ่มต้นเร็วจากการกลายพันธุ์ของยีน COL8A2 (p.Leu450Trp)7) ความหนากระจกตา ส่วนกลางเฉลี่ยก่อนผ่าตัดลดลงจาก 713 μm เหลือ 529 μm ที่ 1 เดือนหลังผ่าตัด และทุกตาบรรลุค่าสายตาที่ดีที่สุดที่แก้ไขแล้วที่ 20/20 ถึง 20/307) อย่างไรก็ตาม พบความผันผวนของค่าสายตา 3–3.6 D ในปีแรกหลังผ่าตัด แสดงว่าผู้ป่วยที่มีการกลายพันธุ์ COL8A2 ต้องใช้เวลานานกว่าในการทรงตัวของค่าสายตา7)
Q
การมองเห็นดีขึ้นเท่าใดหลัง DMEK?
A
ผู้ป่วยส่วนใหญ่บรรลุค่าสายตาที่ดีที่สุดที่แก้ไขแล้วที่ 20/25 (0.8) หรือดีกว่าภายใน 12 เดือนหลังผ่าตัด ในการทดลองแบบสุ่มหลายศูนย์ 66% ของตาบรรลุ 20/25 หรือดีกว่า อย่างไรก็ตาม หากมีการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้ เช่น แผลเป็นในชั้นสโตรมาหรืออาการบวมเรื้อรัง การฟื้นตัวอาจมีข้อจำกัด
เซลล์เยื่อบุผิวดวงตาปกติจะสูบน้ำจากชั้นสโตรมาของกระจกตา ไปยังช่องหน้าม่านตา ผ่านปั๊ม Na⁺/K⁺-ATPase เพื่อรักษาปริมาณน้ำในกระจกตา ให้อยู่ที่ประมาณ 78% ใน FECD และ PBK การทำงานของปั๊มนี้บกพร่อง ทำให้เกิดการสะสมของน้ำส่วนเกินในชั้นสโตรมา ส่งผลให้กระจกตา บวมและขุ่น
ใน DMEK จะนำเยื่อเดสเซเม็ทที่ผิดปกติและเอนโดทีเลียมที่ทำงานผิดปกติออกโดยการทำ Descemetorhexis และปลูกถ่ายเยื่อเดสเซเม็ทที่แข็งแรงพร้อมกับคอมเพล็กซ์เอนโดทีเลียมจากผู้บริจาคเพื่อฟื้นฟูการทำงานของปั๊มของกระจกตา เมื่อกราฟต์ยึดติดกับผิวด้านหลังของกระจกตา เซลล์เอนโดทีเลียมจะเริ่มสูบน้ำออกอีกครั้ง และอาการบวมน้ำของกระจกตา จะดีขึ้นอย่างรวดเร็ว
มีรายงานกรณีที่กระจกตา กลับมาใสได้เองหลังจากกราฟต์หลุดหลังการปลูกถ่ายเอนโดทีเลียม หรือหลังจากทำ Descemetorhexis เพียงอย่างเดียว 1) ปรากฏการณ์นี้เกิดขึ้นใน FECD แต่ไม่เกิดขึ้นในโรคกระจกตาพุพอง (bullous keratopathy) ซึ่งบ่งชี้ว่าเซลล์เอนโดทีเลียมที่เหลืออยู่บริเวณรอบนอกของ FECD อาจเคลื่อนที่เข้าสู่ศูนย์กลางและฟื้นฟูการทำงาน 1)
การวิเคราะห์อภิมานชี้ให้เห็นว่ากราฟต์ DSAEK ที่บางมาก (น้อยกว่า 70 ไมครอน) อาจทำให้ความแตกต่างด้านการมองเห็น กับ DMEK หายไป 2) Nanothin DSAEK (น้อยกว่า 50 ไมครอน) อาจให้ผลลัพธ์ที่เทียบเท่ากับ DMEK แต่ยังคงเป็นการปลูกถ่ายแบบเสริม (additive) ไม่ใช่การผ่าตัดเปลี่ยนทดแทนอย่างแท้จริง
DMEK ถูกดำเนินการครั้งแรกสำหรับโรค Fuchs endothelial dystrophy ที่เริ่มมีอาการเร็ว (การกลายพันธุ์ COL8A2 p.Leu450Trp) และได้ค่าการมองเห็น ที่ดีในทุกตา 7) เนื่องจากการเปลี่ยนแปลงค่าสายตาหลังผ่าตัดที่มาก การคำนวณกำลังเลนส์แก้วตาเทียม และกลยุทธ์การติดตามผลจึงเป็นหัวข้อที่ต้องศึกษาในอนาคต 7)
มีรายงานการปฏิเสธกราฟต์ DMEK หลายกรณีหลังการฉีดวัคซีน COVID-19 6) การเปลี่ยนแปลงของการตอบสนองทางภูมิคุ้มกันที่เกิดจากวัคซีนอาจกระตุ้นให้เกิดการปฏิเสธกราฟต์ และแนะนำให้เพิ่มยาหยอดตาสเตียรอยด์ ก่อนและหลังการฉีดวัคซีน 6)
การเกิดฟิบรินในช่องหน้าม่านตา ระหว่างผ่าตัดเกิดขึ้นประมาณ 3.7% ของกรณี DMEK และนำไปสู่ความล้มเหลวของกราฟต์ในอัตราที่สูง 5) มีการเสนอกลยุทธ์การจัดการใหม่ๆ รวมถึงการป้องกันด้วยยาหยอดตา NSAID ก่อนผ่าตัด การตรวจหาฟิบรินด้วย triamcinolone acetonide ระหว่างผ่าตัด และการละลายฟิบรินด้วย r-TPA 5)
Q
ผู้ป่วยหลัง DMEK ที่วางแผนจะฉีดวัคซีนควรทำอย่างไร?
A
เมื่อรับการฉีดวัคซีน (โดยเฉพาะวัคซีน mRNA) หลังการผ่าตัด DMEK ควรระวังความเสี่ยงของการปฏิเสธ แนะนำให้หยอดยาสเตียรอยด์ (dexamethasone 0.1% วันละ 2–4 ครั้ง) ก่อนและหลังการฉีดวัคซีน หากคุณรู้สึกว่าการมองเห็น ลดลงหรือมีอาการตาแดง หลังฉีดวัคซีน ให้ไปพบแพทย์ทันที
Deng SX, Lee WB, Hammersmith KM, et al. Descemet membrane endothelial keratoplasty: safety and outcomes: a report by the American Academy of Ophthalmology. Ophthalmology. 2018;125(2):295-310. doi:10.1016/j.ophtha.2017.08.015. PMID:28923499.
Sela TC, Iflah M, Muhsen K, Zahavi A. Descemet membrane endothelial keratoplasty compared with ultrathin Descemet stripping automated endothelial keratoplasty: a meta-analysis. BMJ Open Ophthalmol . 2023;8:e001397.
Dunker SL, Dickman MM, Wisse RP L, et al. Descemet membrane endothelial keratoplasty versus ultrathin Descemet stripping automated endothelial keratoplasty: a multicenter randomized controlled clinical trial. Ophthalmology . 2020;127(9):1152-1159.
Matar C, Seitz B, Daas L. Rezidivierendes DMEK -Versagen [Recurrent DMEK failure]. Ophthalmologe . 2021;118(7):719-723.
Trinh L, Bouheraoua N, Muraine M, Baudouin C. Anterior chamber fibrin reaction during Descemet membrane endothelial keratoplasty. Am J Ophthalmol Case Rep . 2022;25:101323.
Forshaw TRJ, Jørgensen C, Kyhn MC, Cabrerizo J. Acute bilateral Descemet membrane endothelial keratoplasty graft rejection after the BNT162b2 mRNA COVID-19 vaccine. Int Med Case Rep J . 2022;15:201-204.
Dzhaber D, Fliotsos MJ, Abousy M, et al. Descemet membrane endothelial keratoplasty in eyes with COL8A2-associated corneal dystrophy. Am J Ophthalmol Case Rep . 2022;26:101544.
Matthaei M, Hribek A, Clahsen T, et al. Fuchs endothelial corneal dystrophy: clinical, genetic, pathophysiologic, and therapeutic aspects. Annu Rev Vis Sci . 2019;5:151-175.