수술의 특징
이식 조직: 데스메막 + 내피 세포층만 (약 15μm)
부착 방법: 공기 또는 20% SF6 가스 탐포네이드
절개 폭: 2.2-2.4mm 각막 소절개
시력 회복: DSAEK보다 빠르며, 수술 후 20/25 달성률이 높음

데스메막 각막 내피 이식술(DMEK)은 각막 내피 기능 부전에 대해 시행되는 각막 내피 이식술의 일종입니다. 2006년 Melles 등에 의해 처음 보고되었습니다1). 공여자 각막에서 데스메막과 각막 내피 세포층만 분리하여, 수혜자의 병든 데스메막을 제거한 각막 후면에 가스 탐포네이드로 부착시킵니다. 이식편 두께는 약 15μm로, 실질을 포함하는 DSAEK(약 50-150μm)에 비해 매우 얇습니다1).
수술의 특징
이식 조직: 데스메막 + 내피 세포층만 (약 15μm)
부착 방법: 공기 또는 20% SF6 가스 탐포네이드
절개 폭: 2.2-2.4mm 각막 소절개
시력 회복: DSAEK보다 빠르며, 수술 후 20/25 달성률이 높음
DSAEK와의 차이점
각막내피이식술의 두 가지 주요 수술법은 DSAEK과 DMEK입니다. DMEK는 실질을 포함하지 않아 광학적으로 우수하고, 유발 난시가 거의 없으며, 거부반응이 거의 발생하지 않는 것으로 알려져 있습니다. 반면, 수술 중 이식편 조작이 어렵고, 이식편 박리 위험이 DSAEK보다 높습니다 1).
DMEK의 장점으로는 기술적 장비 요구가 적어 DSAEK에 비해 비용 절감이 가능하고, 분할 각막 이식(하나의 공여 각막을 DMEK와 DALK 두 명의 환자에게 사용)이 가능하다는 점이 있습니다 1).
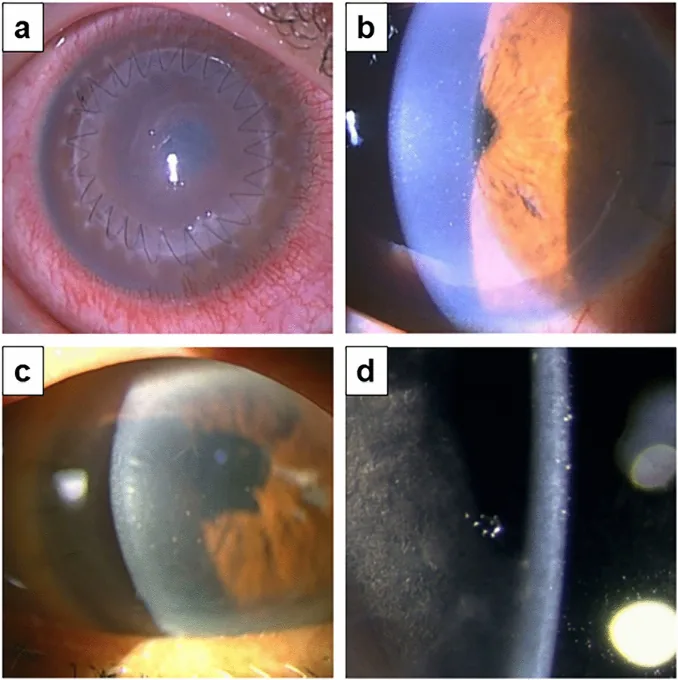
DMEK의 주요 적응증은 각막내피 기능부전입니다.
각막 실질에 반흔이 있는 경우 DMEK에서는 혼탁이나 불규칙 난시가 남을 수 있으므로 전층 각막 이식을 고려합니다. 원칙적으로 인공수정체안이 바람직합니다.
FECD의 수술 적응 판단에는 Scheimpflug 단층촬영이 유용합니다. 다음 3가지 소견은 FECD의 진행과 각막 이식의 필요성을 강력히 예측합니다8).
세 소견이 모두 존재하는 경우 5년 진행률은 약 90%이며, 어느 것도 인정되지 않는 경우 약 7%에 불과합니다. 각막 두께 640μm 이하인 환자는 백내장 수술 후 1년 이내에 각막 이식이 필요하지 않을 확률이 95%로 보고됩니다8).
COL8A2 유전자 변이(p.Leu450Trp)에 따른 조기 발병형 Fuchs 각막 내피 이영양증에 대해서도 DMEK는 효과적이며, 전안에서 20/20~20/30의 양호한 시력을 달성한 보고가 있습니다7). 장기간의 각막 부종에도 불구하고, 수술 후 각막은 투명해질 수 있습니다7).
다음 눈에서는 DMEK의 적응이 없습니다.
전방 조작이 어려운 증례(극심한 수포성 각막증, 전방이 매우 얕은 경우 등)에서는 DSAEK가 선택되는 경우가 있습니다.
SCUBA법(submerged cornea using backgrounds away technique)이 널리 사용됩니다. 공여 각공막편의 내피면을 위로 하고, 슐렘관 내측의 데스메막을 크레센트 나이프 또는 골프 나이프로 360° 얕게 절개합니다1). 그 내측을 무치아 겸자로 천천히 들어 올려 데스메막을 박리합니다. 박리된 데스메막은 내피 세포가 바깥쪽으로 향한 원통형(스크롤)을 형성합니다.
0.06% 트리판 블루로 염색하고, 환자에 적합한 직경으로 트레판을 사용하여 원형 절개한 후 Jones 튜브에 설정합니다. 데스메막의 실질 쪽에 “S” 또는 “F” 표시를 트리판 블루로 기록해 두면 전방 내에서 이식편의 앞뒤를 오인할 위험이 줄어듭니다.
구후 마취 또는 테논낭 마취로 시행합니다. 유리체압이 높을 것으로 예상되는 증례에서는 호난 풍선으로 수술 전에 안압을 낮춥니다.
FECD와 백내장은 호발 연령이 중복되므로, 각막 상태에 따라 다음 세 가지 방침을 선택합니다8).
Triple-DMEK에서는 다음에 유의합니다.
BSS(평형염류용액) 또는 공기 관류 하에서 역 Sinskey 갈고리를 사용하여 수용자 각막의 데스메막을 원형으로 박리합니다. 박리 직경은 일반적으로 약 8.0mm입니다.
이식편 삽입
삽입 기구: Jones 튜브(유리관) 또는 유리 주입기
절개 폭: 2.2~2.4mm면 충분합니다
선행 봉합: 10-0 나일론 봉합사를 걸어두고 삽입 후 신속히 폐쇄합니다
절차: 실질면이 위로 향하도록 이식편을 물줄기로 전방 내로 밀어 넣습니다
전개 및 가스 주입
전개 조작: 각막 표면 두드리기와 BSS 주입·흡인을 교대로 시행합니다1)
앞뒤 확인: 수술 중 OCT 또는 S/F 표시로 확인합니다
가스 탐포네이드: 20% SF6 가스 또는 공기 주입
수술 후 체위: 앙와위를 30~60분간 유지
이식편 삽입 후, 사이드 포트에서 전방수를 약간 빼내어 저안압을 유도하고 이식편의 안구 밖 탈출을 방지합니다. 10-0 나일론으로 각막 절개창을 봉합합니다. 주변부 홍채 절제술은 일반적으로 이식편 전개 및 가스 주입 후에 시행합니다.
이식편 박리 및 재기포술: DMEK에서 가장 흔한 합병증입니다. DMEK는 DSAEK보다 이식편 박리 빈도가 높습니다1). 메타분석에서 재기포술(재가스 주입)의 오즈비는 2.76(95% CI 1.46-5.22)로 DMEK에서 유의하게 높았습니다2). 이식편 박리가 발생한 경우, 조기 재기포술로 대부분 재유착을 얻을 수 있습니다.
수술 후 안압 상승: 각막내피이식술 후 20~30%에서 나타납니다. 스테로이드 녹내장인지 수술 후 염증에 따른 속발성 녹내장인지 감별이 중요합니다. 전안부 OCT로 홍채 전유착 유무를 평가합니다.
거부 반응: DMEK 후 거부 반응은 약 1%로, DSAEK 후(5~10%)에 비해 낮습니다. 5년 거부 에피소드율은 2.6%로 보고되었습니다6). 각막내피이식술 후 거부 반응은 전층각막이식과 달리 스테로이드 점안만으로 관해되는 경우가 많습니다.
COVID-19 백신 관련 거부: BNT162b2 mRNA 백신 접종 후 양안 DMEK 거부가 발생한 보고가 있습니다6). 94세 여성에서 접종 2주 후 양안 이식편 거부가 발생하여 최종적으로 재-DMEK가 필요했습니다6). 백신 접종 전후 스테로이드 점안 증량이 권장됩니다6).
낭포황반부종(CME): DMEK 후 약 10~13.8%에서 발생합니다4). 고빈도 스테로이드 점안에 의한 예방이 효과적이나, 헤르페스 바이러스 재활성화에 따른 이차성 CME도 보고되었습니다4).
헤르페스 바이러스 재활성화 및 재발성 이식편 부전: FECD에 대한 DMEK 후 재발성 이식편 부전을 보여 전방천자 PCR에서 단순포진바이러스-1 양성이 확인된 증례가 보고되었습니다4). 기술적 원인이 없는 재발성 DMEK 부전, 숙주 및 이식편 모두의 각막 부종, 경미한 전방 반응 및 안압 상승이 있는 경우 헤르페스성 포도막염을 감별합니다4).
수술 중 전방 섬유소 반응: DMEK의 약 3.7%에서 수술 중 자발적 섬유소 형성이 발생할 수 있습니다5). 홍채 유래 섬유소 섬유가 이식편 전개를 방해하여 80%의 이식편 부전을 초래했습니다5). 만성적인 혈액-방수 장벽(BAB) 파괴가 배경에 있는 것으로 생각됩니다5). 진행된 FECD에서는 전방 내 사이토카인 수치가 높다고 보고되었으며, 홍채의 미세 외상이 섬유소 형성의 촉발 요인이 됩니다5). 예방을 위해 수술 전 NSAID 점안액, 수술 중 트리암시놀론 아세토나이드, r-TPA(재조합 조직 플라스미노겐 활성화제) 사용이 제안되었습니다5).
수술 후 2~3일마다 전안부 OCT로 각막 두께 개선과 이식편 유착을 확인합니다. 이식편이 유착된 것처럼 보여도 부종이 개선되지 않으면 추후 이식편 박리가 발생할 수 있습니다.
스테로이드 점안액(로테프레드놀 또는 덱사메타손)을 고빈도로 시작하고 단계적으로 감량합니다. 거부 반응 예방을 위해 감량은 매우 천천히 하는 것이 중요합니다. 이식편 감염은 드물지만 대개 공여자 유래입니다. 각막 보존액 배양 검사에서 칸디다 등이 검출되면 항진균 점안액을 처방합니다.
Dunker 등의 다기관 무작위 대조 시험(54안)에서 수술 후 12개월 평균 최대교정시력(BCVA)(logMAR)은 DMEK군 0.08, UT-DSAEK군 0.15로 유의한 차이가 없었습니다3). 그러나 20/25 이상의 최대교정시력 달성률은 DMEK군 66% vs UT-DSAEK군 33%로 DMEK가 유의하게 높았습니다(P=0.02)3). 12개월 후 내피세포밀도(ECD)는 두 군 간에 유의한 차이가 없었습니다(DMEK 1870 cells/mm² vs UT-DSAEK 1612 cells/mm²)3).
| 항목 | DMEK | UT-DSAEK |
|---|---|---|
| 20/25 달성률 | 66%3) | 33%3) |
| 12개월 최대교정시력 | 0.08 logMAR3) | 0.15 logMAR3) |
| 내피세포밀도(12개월) | 1870 cells/mm²3) | 1612 cells/mm²3) |
Sela 등의 메타분석(8개 연구, 376안)에서 12개월 최대교정시력은 DMEK군에서 유의하게 우수했습니다(평균차 −0.06 logMAR; 95% CI −0.10~−0.02)2). 그러나 재기포술 비율은 DMEK군에서 유의하게 높았으며(OR 2.76; 95% CI 1.46-5.22), 적절한 환자 선택이 중요합니다2). 70μm 미만의 초박형 DSAEK 이식편에서는 최대교정시력에 유의한 차이가 없었습니다2).
두 수술 모두 경도의 원시 이동을 유발하지만, DMEK의 이동량이 더 작습니다(DMEK +0.22D vs UT-DSAEK +0.58D)3). 5년 이식편 생존율과 내피세포 감소율은 두 수술 간에 유사한 것으로 보고됩니다1).
COL8A2 유전자 변이(p.Leu450Trp)로 인한 조기 발병 Fuchs 각막내피이상증 4안(2명)에 DMEK가 시행되었습니다7). 수술 전 평균 중심각막두께(CCT)는 713μm에서 수술 후 1개월에 529μm로 감소했으며, 모든 안이 20/2020/30의 최대교정시력을 달성했습니다7). 그러나 수술 후 첫해에 33.6D의 굴절 변동이 관찰되어, COL8A2 변이 환자에서는 굴절 안정화에 더 오랜 시간이 필요할 수 있습니다7).
많은 환자에서 수술 후 12개월 이내에 20/25(0.8) 이상의 최대교정시력을 얻습니다. 다기관 무작위 대조 시험에서 66%의 안이 20/25 이상을 달성했습니다. 그러나 각막 실질의 반흔이나 장기 부종으로 인한 비가역적 변화가 있는 경우 회복에 한계가 있습니다.
정상 각막내피세포는 Na⁺/K⁺-ATPase 펌프를 통해 각막 실질에서 전방으로 물을 펌핑하여 각막 수분 함량을 약 78%로 유지합니다. FECD 및 PBK에서는 이 펌프 기능이 손상되어 각막 실질에 과도한 수분이 축적되어 각막 부종 및 혼탁을 초래합니다.
DMEK에서는 Descemetorhexis로 병든 데스메막과 기능부전 내피를 제거하고, 건강한 공여자의 데스메막-내피 복합체를 이식하여 각막의 펌프 기능을 회복시킵니다. 이식편이 각막 후면에 부착되면 내피 세포가 수분 배출을 재개하고 각막 부종이 신속히 개선됩니다.
내피 이식 후 이식편 박리 또는 Descemetorhexis 단독 시행 후 각막이 자연적으로 투명해지는 증례가 보고되었습니다 1). 이 현상은 FECD에서 발생하지만 수포성 각막병증에서는 발생하지 않으므로, FECD 주변부에 잔존하는 내피 세포가 중심부로 이동하여 기능을 회복할 가능성이 시사됩니다 1).
메타분석에서 70μm 미만의 초박형 각막내피이식술 이식편에서는 DMEK와의 시력 차이가 사라질 가능성이 시사되었습니다 2). Nanothin DSAEK(50μm 미만)은 DMEK와 동등한 성적을 낼 가능성이 있지만, 여전히 부가적 이식이며 진정한 대체 수술은 아닙니다.
조기 발현형 Fuchs 각막내피이영양증(COL8A2 p.Leu450Trp 변이)에 대해 DMEK가 처음 시행되었으며, 모든 눈에서 양호한 시력이 얻어졌습니다 7). 수술 후 굴절 변동이 크므로, 안내렌즈 도수 계산 및 추적 관찰 전략이 향후 검토 과제입니다 7).
COVID-19 백신 접종 후 DMEK 이식편 거부가 여러 건 보고되었습니다 6). 백신 유발 면역 반응 변화가 이식편 거부를 유발할 가능성이 있으며, 접종 전후 스테로이드 점안액 증량이 권장됩니다 6).
수술 중 전방 피브린 형성은 DMEK의 약 3.7%에서 발생하며, 높은 비율로 이식편 부전을 초래합니다 5). 수술 전 NSAID 점안액에 의한 예방, 수술 중 triamcinolone acetonide에 의한 피브린 검출, r-TPA에 의한 피브린 용해가 새로운 관리 전략으로 제안되고 있습니다 5).
Deng SX, Lee WB, Hammersmith KM, et al. Descemet membrane endothelial keratoplasty: safety and outcomes: a report by the American Academy of Ophthalmology. Ophthalmology. 2018;125(2):295-310. doi:10.1016/j.ophtha.2017.08.015. PMID:28923499.
Sela TC, Iflah M, Muhsen K, Zahavi A. Descemet membrane endothelial keratoplasty compared with ultrathin Descemet stripping automated endothelial keratoplasty: a meta-analysis. BMJ Open Ophthalmol. 2023;8:e001397.
Dunker SL, Dickman MM, Wisse RPL, et al. Descemet membrane endothelial keratoplasty versus ultrathin Descemet stripping automated endothelial keratoplasty: a multicenter randomized controlled clinical trial. Ophthalmology. 2020;127(9):1152-1159.
Matar C, Seitz B, Daas L. Rezidivierendes DMEK-Versagen [Recurrent DMEK failure]. Ophthalmologe. 2021;118(7):719-723.
Trinh L, Bouheraoua N, Muraine M, Baudouin C. Anterior chamber fibrin reaction during Descemet membrane endothelial keratoplasty. Am J Ophthalmol Case Rep. 2022;25:101323.
Forshaw TRJ, Jørgensen C, Kyhn MC, Cabrerizo J. Acute bilateral Descemet membrane endothelial keratoplasty graft rejection after the BNT162b2 mRNA COVID-19 vaccine. Int Med Case Rep J. 2022;15:201-204.
Dzhaber D, Fliotsos MJ, Abousy M, et al. Descemet membrane endothelial keratoplasty in eyes with COL8A2-associated corneal dystrophy. Am J Ophthalmol Case Rep. 2022;26:101544.
Matthaei M, Hribek A, Clahsen T, et al. Fuchs endothelial corneal dystrophy: clinical, genetic, pathophysiologic, and therapeutic aspects. Annu Rev Vis Sci. 2019;5:151-175.