خصائص الجراحة
النسيج المزروع: الغشاء الديسيمي + طبقة الخلايا البطانية فقط (حوالي 15 ميكرومتر)
طريقة الالتصاق: هواء أو دك غازي بنسبة 20% SF6
عرض الشق: شق قرنية صغير 2.2-2.4 مم
استرداد البصر: أسرع من DSAEK، ومعدل تحقيق 20/25 بعد الجراحة أعلى

زرع بطانة القرنية الغشاء الديسيمي (DMEK) هو نوع من زرع بطانة القرنية يُجرى لقصور وظيفة بطانة القرنية. تم الإبلاغ عنها لأول مرة بواسطة Melles وآخرين في عام 2006 1). يتم فصل الغشاء الديسيمي وطبقة الخلايا البطانية فقط من قرنية المتبرع، ويتم لصقها على السطح الخلفي للقرنية بعد إزالة الغشاء الديسيمي المريض للمتلقي باستخدام الدك الغازي. سمك الطعم حوالي 15 ميكرومتر، وهو رقيق جدًا مقارنة بـ DSAEK الذي يحتوي على السدى (حوالي 50-150 ميكرومتر) 1).
خصائص الجراحة
النسيج المزروع: الغشاء الديسيمي + طبقة الخلايا البطانية فقط (حوالي 15 ميكرومتر)
طريقة الالتصاق: هواء أو دك غازي بنسبة 20% SF6
عرض الشق: شق قرنية صغير 2.2-2.4 مم
استرداد البصر: أسرع من DSAEK، ومعدل تحقيق 20/25 بعد الجراحة أعلى
الاختلاف عن DSAEK
جراحة زرع القرنية البطانية تشمل طريقتين رئيسيتين: DSAEK و DMEK. تعتبر DMEK متفوقة بصريًا لأنها لا تشمل السدى، وتسبب انحرافًا انكساريًا طفيفًا، ونادرًا ما يحدث رفض للطعم. من ناحية أخرى، يصعب التعامل مع الطعم أثناء الجراحة، وخطر انفصال الطعم أعلى من DSAEK 1).
من مزايا DMEK أنها تتطلب معدات تقنية أقل، مما يقلل التكلفة مقارنة بـ DSAEK، كما تتيح إمكانية زرع القرنية المنقسمة (استخدام قرنية مانحة واحدة لـ DMEK و DALK لشخصين) 1).
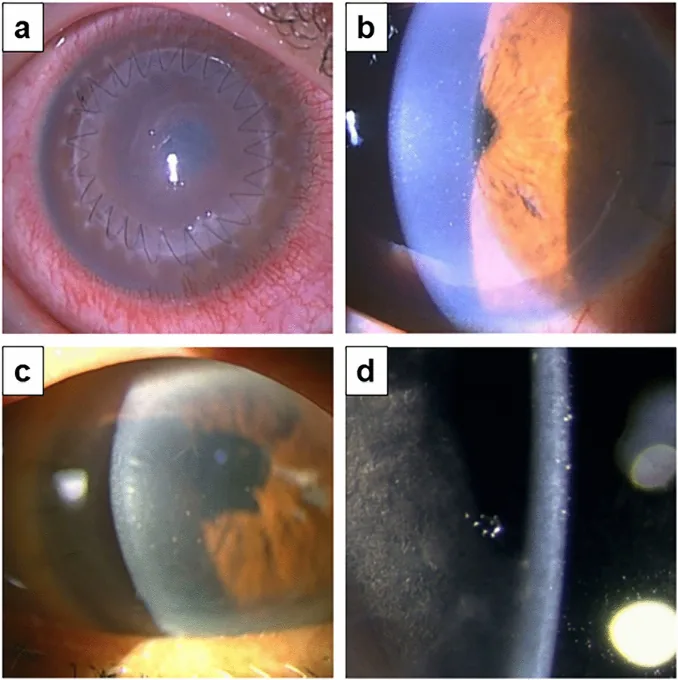
المؤشر الرئيسي لـ DMEK هو فشل البطانة القرنية.
إذا كانت هناك ندوب في سدى القرنية، فإن عملية DMEK تترك عتامة أو لا بؤرية غير منتظمة، لذلك يجب النظر في زرع القرنية كامل السمك. من حيث المبدأ، يُفضل أن تكون العين مزودة بعدسة داخل العين.
يُعد تصوير شيمبفلوج الطبوغرافي مفيدًا في تحديد مؤشرات جراحة FECD. النتائج الثلاثة التالية تتنبأ بقوة بتطور FECD والحاجة إلى زرع القرنية 8).
عند وجود جميع النتائج الثلاثة، يبلغ معدل التقدم على مدى 5 سنوات حوالي 90%، بينما يبلغ حوالي 7% في حالة عدم وجود أي منها. المرضى الذين يبلغ سمك القرنية لديهم 640 ميكرومتر أو أقل لديهم احتمال 95% لعدم الحاجة إلى زرع القرنية خلال عام واحد بعد جراحة الساد 8).
بالنسبة لحثل فوكس القرني المبكر المرتبط بطفرات جين COL8A2 (p.Leu450Trp)، فإن DMEK فعال أيضًا وقد أظهرت التقارير تحقيق حدة بصرية جيدة تتراوح بين 20/20 و20/30 في جميع العيون 7). على الرغم من الوذمة القرنية طويلة الأمد، يمكن أن تصبح القرنية شفافة بعد الجراحة 7).
لا يُنصح بإجراء DMEK في الحالات التالية:
في الحالات التي يصعب فيها التعامل مع الحجرة الأمامية (مثل اعتلال القرنية الفقاعي الشديد، أو الحجرة الأمامية الضحلة جدًا)، قد يتم اختيار DSAEK.
من حيث سرعة استعادة البصر والرؤية النهائية، يتفوق DMEK. ومع ذلك، في العيون المصابة بانعدام القزحية أو التصاقات القزحية الأمامية الواسعة، أو العيون بعد استئصال الزجاجية، أو العيون ذات الرؤية الضعيفة للغرفة الأمامية، يكون DSAEK أكثر أمانًا. في حالة وجود ندبات شديدة في سدى القرنية، يكون تحسين الرؤية محدودًا مع أي من عمليات زرع البطانة، لذلك يتم النظر في زرع القرنية كامل السمك.
تُستخدم طريقة SCUBA (submerged cornea using backgrounds away technique) على نطاق واسع. يتم وضع قطعة القرنية الصلبة المانحة مع السطح البطاني لأعلى، ويتم عمل شق سطحي بزاوية 360 درجة في غشاء ديسميه داخل قناة شليم باستخدام سكين هلالي أو سكين جولف 1). يتم رفع الجزء الداخلي ببطء باستخدام ملقط بدون خطاف، ويتم تقشير غشاء ديسميه. يشكل غشاء ديسميه المقشور لفافة (scroll) مع الخلايا البطانية إلى الخارج.
يتم صبغه بـ 0.06% تريبان بلو، ويتم قطعه بشكل دائري باستخدام مبضع (trephine) بقطر مناسب للمريض، ثم يتم وضعه في أنبوب جونز. يساعد وضع علامات “S” أو “F” على الجانب السدوي من غشاء ديسميه باستخدام التريبان بلو في تقليل خطر الخلط بين الجانبين الأمامي والخلفي للطعم داخل الغرفة الأمامية.
يتم إجراء التخدير خلف المقلة أو تخدير كبسولة تينون. في الحالات التي يُتوقع فيها ارتفاع ضغط الزجاجي، يتم استخدام بالون هونان لخفض ضغط العين قبل الجراحة.
نظرًا لتداخل أعمار الإصابة بـ FECD وإعتام عدسة العلة، يتم اختيار أحد الاستراتيجيات الثلاث التالية وفقًا لحالة القرنية 8).
في Triple-DMEK، يجب مراعاة ما يلي:
تحت تروية بمحلول ملحي متوازن (BSS) أو هواء، يتم تقشير غشاء ديسيميت للمتلقي بشكل دائري باستخدام خطاف سينسكي معكوس. قطر التقشير عادة حوالي 8.0 مم.
إدخال الطعم
أداة الإدخال: أنبوب جونز (أنبوب زجاجي) أو حاقن زجاجي
عرض الشق: 2.2-2.4 مم كافٍ
خيط مسبق: وضع خيط نايلون 10-0 للإغلاق السريع بعد الإدخال
الإجراء: يتم دفع الطعم إلى الغرفة الأمامية بتدفق مائي مع توجيه الجانب اللحمي لأعلى
الانتشار وحقن الغاز
الانتشار: النقر على سطح القرنية بالتناوب مع حقن وشفط BSS 1)
التحقق من الجانب: باستخدام التصوير المقطعي البصري أثناء الجراحة أو علامة S/F
سداد بالغاز: حقن غاز SF6 بنسبة 20% أو هواء
وضعية ما بعد الجراحة: الحفاظ على وضعية الاستلقاء لمدة 30-60 دقيقة
بعد إدخال الطعم، يتم سحب القليل من الخلط المائي من المنفذ الجانبي لخفض ضغط العين ومنع خروج الطعم من العين. يتم خياطة شق القرنية بخيط نايلون 10-0. عادةً ما يتم إجراء استئصال القزحية المحيطي بعد نشر الطعم وحقن الغاز.
انفصال الطعم وإعادة النفخ: هو أكثر المضاعفات شيوعًا في DMEK. في DMEK، يكون معدل انفصال الطعم أعلى منه في DSAEK1). أظهر التحليل التلوي أن نسبة الأرجحية لإعادة النفخ (حقن الغاز مرة أخرى) هي 2.76 (فاصل ثقة 95%: 1.46-5.22) وهي أعلى بشكل ملحوظ في DMEK2). في حالة حدوث انفصال الطعم، يمكن تحقيق إعادة الالتصاق في معظم الحالات عن طريق إجراء إعادة النفخ المبكر.
ارتفاع ضغط العين بعد الجراحة: يحدث في 20-30% من الحالات بعد زرع بطانة القرنية. من المهم التمييز بين الجلوكوما الستيرويدية والجلوكوما الثانوية المصاحبة للالتهاب بعد الجراحة. يتم تقييم وجود التصاقات القزحية الأمامية باستخدام التصوير المقطعي للقطعة الأمامية.
رفض الطعم: يبلغ معدل الرفض بعد DMEK حوالي 1%، وهو أقل مقارنة بـ DSAEK (5-10%). تم الإبلاغ عن معدل نوبات الرفض على مدى 5 سنوات بنسبة 2.6%6). على عكس زرع القرنية كامل السمك، غالبًا ما يتحسن رفض الطعم بعد زرع بطانة القرنية باستخدام قطرات الستيرويد فقط.
الرفض المرتبط بلقاح كوفيد-19: تم الإبلاغ عن حالة رفض ثنائي لـ DMEK بعد تلقي لقاح BNT162b2 mRNA6). امرأة تبلغ من العمر 94 عامًا أصيبت برفض الطعم في كلتا العينين بعد أسبوعين من التطعيم، وتطلبت في النهاية إعادة DMEK6). يُوصى بزيادة قطرات الستيرويد قبل وبعد التطعيم6).
الوذمة البقعية الكيسية (CME): تحدث في حوالي 10-13.8% من الحالات بعد DMEK4). الوقاية باستخدام قطرات الستيرويد عالية التردد فعالة، ولكن تم الإبلاغ أيضًا عن CME ثانوي ناتج عن إعادة تنشيط فيروس الهربس4).
إعادة تنشيط فيروس الهربس وفشل الطعم المتكرر: تم الإبلاغ عن حالة فشل طعم متكرر بعد DMEK لـ FECD، حيث أظهر فحص PCR لسائل الغرفة الأمامية إيجابية فيروس الهربس البسيط من النوع 14). في حالة فشل DMEK المتكرر دون سبب تقني، وذمة قرنية في كل من المضيف والطعم، وتفاعل بسيط في الغرفة الأمامية مع ارتفاع ضغط العين، يجب التفريق بين التهاب العنبية الهربسي4).
تفاعل الفيبرين داخل الغرفة الأمامية أثناء الجراحة: يمكن أن يحدث تكوين فيبرين تلقائي أثناء الجراحة في حوالي 3.7% من حالات DMEK5). ألياف الفيبرين القادمة من القزحية تعيق نشر الطعم وتؤدي إلى فشل الطعم في 80% من الحالات5). يُعتقد أن الانهيار المزمن لحاجز الدم-الخلط المائي (BAB) هو الأساس5). في حالات FECD المتقدمة، تم الإبلاغ عن ارتفاع السيتوكينات في الخلط المائي، وتعتبر الصدمات الدقيقة للقزحية محفزًا لتكوين الفيبرين5). للوقاية، يُقترح استخدام قطرات مضادات الالتهاب غير الستيرويدية قبل الجراحة، والتريامسينولون أسيتونيد أثناء الجراحة، وr-TPA (منشط البلازمينوجين النسيجي المؤتلف)5).
بعد الجراحة، يتم فحص تحسن سمك القرنية والتصاق الطعم باستخدام التصوير المقطعي للقطعة الأمامية (OCT) كل 2-3 أيام. إذا بدا الطعم ملتصقًا ولكن الوذمة لم تتحسن، فقد يحدث انفصال الطعم لاحقًا.
يبدأ استخدام قطرات الستيرويد (لوتيبريدنول أو ديكساميثازون) بتردد عالٍ، ثم يتم تقليل الجرعة تدريجيًا. من المهم جدًا أن يكون التخفيض بطيئًا جدًا لمنع رفض الطعم. عدوى الطعم نادرة ولكنها غالبًا ما تكون من المتبرع. إذا تم اكتشاف فطريات مثل المبيضات في مزرعة سائل حفظ القرنية، يتم وصف قطرات مضادة للفطريات.
انفصال الطعم هو أحد المضاعفات الشائعة نسبيًا بعد DMEK. إذا تم اكتشافه مبكرًا بعد الجراحة، يمكن إعادة الالتصاق في معظم الحالات عن طريق إعادة حقن الغرفة الأمامية بالغاز (rebubbling). إذا كان الانفصال كاملاً وصعب إعادة الالتصاق، فقد تكون هناك حاجة لإعادة DMEK. في حالة الانفصال الجزئي، قد يحدث الالتصاق التلقائي مع المراقبة.
في تجربة عشوائية متعددة المراكز أجراها Dunker وآخرون (54 عينًا)، كان متوسط أفضل حدة بصرية مصححة (BCVA) (logMAR) بعد 12 شهرًا 0.08 في مجموعة DMEK مقابل 0.15 في مجموعة UT-DSAEK، دون فرق معنوي3). ومع ذلك، كانت نسبة تحقيق أفضل حدة بصرية مصححة 20/25 أو أفضل 66% في مجموعة DMEK مقابل 33% في مجموعة UT-DSAEK، وكان الفرق معنويًا (P=0.02)3). لم يكن هناك فرق معنوي في كثافة الخلايا البطانية (ECD) بعد 12 شهرًا بين المجموعتين (DMEK 1870 خلية/مم² مقابل UT-DSAEK 1612 خلية/مم²)3).
| المعيار | DMEK | UT-DSAEK |
|---|---|---|
| نسبة تحقيق 20/25 | 66%3) | 33%3) |
| أفضل حدة بصرية مصححة عند 12 شهرًا | 0.08 logMAR3) | 0.15 logMAR3) |
| كثافة الخلايا البطانية (12 شهرًا) | 1870 خلية/مم²3) | 1612 خلية/مم²3) |
في تحليل تلوي لـ Sela وآخرين (8 دراسات، 376 عينًا)، كانت أفضل حدة بصرية مصححة عند 12 شهرًا أفضل بشكل ملحوظ في مجموعة DMEK (متوسط الفرق −0.06 logMAR؛ فاصل ثقة 95%: −0.10 إلى −0.02)2). ومع ذلك، كان معدل إعادة الفقاعات أعلى بشكل ملحوظ في مجموعة DMEK (نسبة الأرجحية 2.76؛ فاصل ثقة 95%: 1.46-5.22)، مما يجعل اختيار المريض المناسب أمرًا مهمًا2). مع الطعوم فائقة الرقة DSAEK التي يقل سمكها عن 70 ميكرومتر، لم يُلاحظ فرق كبير في أفضل حدة بصرية مصححة2).
كلا الإجراءين يسببان تحولًا طفيفًا نحو طول النظر، لكن مقدار التحول أقل في DMEK (DMEK +0.22D مقابل UT-DSAEK +0.58D)3). يُذكر أن معدل بقاء الطعم لمدة 5 سنوات ومعدل انخفاض الخلايا البطانية متساويان في كلا الإجراءين1).
أُجريت DMEK على 4 عيون (مريضان) مصابة بحثل فوكس البطاني القرني المبكر الناتج عن طفرة جين COL8A2 (p.Leu450Trp)7). انخفض متوسط سمك القرنية المركزي (CCT) قبل الجراحة من 713 ميكرومتر إلى 529 ميكرومتر بعد شهر واحد من الجراحة، وحققت جميع العيون أفضل حدة بصرية مصححة تتراوح بين 20/20 و20/307). ومع ذلك، لوحظ تذبذب انكساري بمقدار 3-3.6 ديوبتر في السنة الأولى بعد الجراحة، مما يشير إلى أن مرضى طفرة COL8A2 يحتاجون إلى فترة أطول لاستقرار الانكسار7).
يحقق معظم المرضى أفضل حدة بصرية مصححة تبلغ 20/25 (0.8) أو أفضل خلال 12 شهرًا بعد الجراحة. في تجربة عشوائية متعددة المراكز، حققت 66% من العيون 20/25 أو أفضل. ومع ذلك، إذا كانت هناك تغييرات لا رجعة فيها مثل تندب السدى أو الوذمة المزمنة، فقد يكون التعافي محدودًا.
تقوم الخلايا البطانية القرنية الطبيعية بضخ الماء من سدى القرنية إلى الغرفة الأمامية عبر مضخة Na⁺/K⁺-ATPase، مما يحافظ على محتوى مائي للقرنية بنحو 78%. في حالات FECD وPBK، تتعطل وظيفة المضخة هذه، مما يؤدي إلى تراكم الماء الزائد في سدى القرنية، مسببًا وذمة القرنية وعتامتها.
في DMEK، يتم إزالة غشاء ديسيميه المرضي والبطانة غير الوظيفية عن طريق قطع ديسيميه، ويتم زرع غشاء ديسيميه السليم مع مركب البطانة من المتبرع لاستعادة وظيفة المضخة للقرنية. عندما يلتصق الطعم بالسطح الخلفي للقرنية، تستأنف الخلايا البطانية ضخ الماء، ويتحسن وذمة القرنية بسرعة.
تم الإبلاغ عن حالات تصبح فيها القرنية شفافة تلقائيًا بعد انفصال الطعم بعد زرع البطانة أو بعد إجراء قطع ديسيميه وحده 1). تحدث هذه الظاهرة في حثل فوكس البطاني للقرنية (FECD) ولكن ليس في اعتلال القرنية الفقاعي، مما يشير إلى أن الخلايا البطانية المتبقية في محيط FECD قد تهاجر إلى المركز وتستعيد الوظيفة 1).
تشير التحليلات التلوية إلى أن الطعوم فائقة الرقة لرأب القرنية البطاني (أقل من 70 ميكرومتر) قد تزيل الفرق في حدة البصر مع DMEK 2). قد يحقق DSAEK النانوي الرقيق (أقل من 50 ميكرومتر) نتائج مماثلة لـ DMEK، لكنه لا يزال زرعًا إضافيًا وليس جراحة استبدال حقيقية.
تم إجراء DMEK لأول مرة لحثل فوكس البطاني للقرنية المبكر (طفرة COL8A2 p.Leu450Trp)، وتم تحقيق حدة بصر جيدة في جميع العيون 7). نظرًا للتغير الانكساري الكبير بعد الجراحة، فإن حساب قوة العدسة داخل العين واستراتيجيات المتابعة هي مواضيع للدراسة المستقبلية 7).
تم الإبلاغ عن عدة حالات رفض لطعم DMEK بعد التطعيم ضد كوفيد-19 6). قد تؤدي التغيرات في الاستجابة المناعية الناجمة عن اللقاح إلى رفض الطعم، ويوصى بزيادة قطرات الستيرويد قبل وبعد التطعيم 6).
يحدث تكوين الفيبرين في الغرفة الأمامية أثناء الجراحة في حوالي 3.7% من حالات DMEK، ويؤدي إلى فشل الطعم بمعدل مرتفع 5). تم اقتراح استراتيجيات إدارة جديدة تشمل الوقاية بقطرات مضادات الالتهاب غير الستيرويدية قبل الجراحة، والكشف عن الفيبرين باستخدام تريامسينولون أسيتونيد أثناء الجراحة، وتحليل الفيبرين باستخدام منشط البلازمينوجين النسيجي المؤتلف 5).
عند تلقي التطعيم (خاصة لقاح mRNA) بعد عملية DMEK، يجب الانتباه إلى خطر الرفض. يُوصى بإضافة قطرات الستيرويد (ديكساميثازون 0.1% مرتين إلى 4 مرات يوميًا) قبل وبعد التطعيم. إذا شعرت بانخفاض الرؤية أو احمرار بعد التطعيم، فاستشر الطبيب فورًا.
Deng SX, Lee WB, Hammersmith KM, et al. Descemet membrane endothelial keratoplasty: safety and outcomes: a report by the American Academy of Ophthalmology. Ophthalmology. 2018;125(2):295-310. doi:10.1016/j.ophtha.2017.08.015. PMID:28923499.
Sela TC, Iflah M, Muhsen K, Zahavi A. Descemet membrane endothelial keratoplasty compared with ultrathin Descemet stripping automated endothelial keratoplasty: a meta-analysis. BMJ Open Ophthalmol. 2023;8:e001397.
Dunker SL, Dickman MM, Wisse RPL, et al. Descemet membrane endothelial keratoplasty versus ultrathin Descemet stripping automated endothelial keratoplasty: a multicenter randomized controlled clinical trial. Ophthalmology. 2020;127(9):1152-1159.
Matar C, Seitz B, Daas L. Rezidivierendes DMEK-Versagen [Recurrent DMEK failure]. Ophthalmologe. 2021;118(7):719-723.
Trinh L, Bouheraoua N, Muraine M, Baudouin C. Anterior chamber fibrin reaction during Descemet membrane endothelial keratoplasty. Am J Ophthalmol Case Rep. 2022;25:101323.
Forshaw TRJ, Jørgensen C, Kyhn MC, Cabrerizo J. Acute bilateral Descemet membrane endothelial keratoplasty graft rejection after the BNT162b2 mRNA COVID-19 vaccine. Int Med Case Rep J. 2022;15:201-204.
Dzhaber D, Fliotsos MJ, Abousy M, et al. Descemet membrane endothelial keratoplasty in eyes with COL8A2-associated corneal dystrophy. Am J Ophthalmol Case Rep. 2022;26:101544.
Matthaei M, Hribek A, Clahsen T, et al. Fuchs endothelial corneal dystrophy: clinical, genetic, pathophysiologic, and therapeutic aspects. Annu Rev Vis Sci. 2019;5:151-175.