手术特点

角膜内皮移植术(DMEK)
一目了然的要点
Section titled “一目了然的要点”1. 什么是DMEK?
Section titled “1. 什么是DMEK?”Descemet膜角膜内皮移植术(DMEK)是一种针对角膜内皮功能不全进行的角膜内皮移植术。2006年由Melles等人首次报道1)。从供体角膜中仅分离Descemet膜和角膜内皮细胞层,去除受体的病变Descemet膜,通过气体填塞将移植物附着在角膜后表面。移植物厚度约为15μm,与包含基质的DSAEK(约50-150μm)相比非常薄1)。
角膜内皮移植的两大术式是DSAEK和DMEK。DMEK不含基质层,因此光学性能优越,引起的散光极小,且几乎不发生排斥反应。然而,术中移植物操作困难,移植物脱离的风险高于DSAEK1)。
DMEK的优点包括:对技术设备要求较低,与DSAEK相比可降低成本;并且可以进行角膜劈开移植(将一枚供体角膜用于两名患者,分别行DMEK和DALK)1)。
2. 适应证与禁忌证
Section titled “2. 适应证与禁忌证”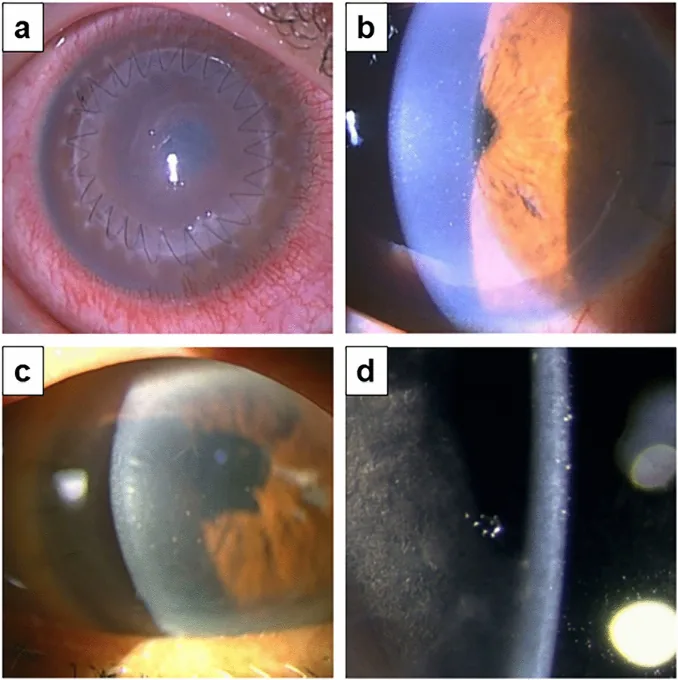
DMEK的主要适应证是角膜内皮功能不全。
- Fuchs角膜内皮营养不良(FECD):最常见的适应证疾病。全球发病率最高的角膜内皮营养不良,通常在50
60岁发病8)。女性多见(男女比1:34)。严重程度采用Krachmer分级评估8)- 0~1级:散在或非融合性角膜小滴。角膜透明性保持。
- 2
3级:中央15mm融合性角膜小滴。呈锤击金属样外观。 - 4级:中央超过5mm的融合性角膜小滴。基质水肿及上皮水疱形成。
- 人工晶体性大疱性角膜病变(PBK):白内障术后内皮损伤。
- 既往内皮移植术后失败:再次DMEK。
- 氩激光虹膜切开术后大疱性角膜病变。
如果角膜基质存在瘢痕,DMEK可能会残留混浊或不规则散光,因此应考虑全层角膜移植。原则上,最好为人工晶状体眼。
Scheimpflug断层扫描有助于判断FECD的手术适应证。以下三个发现强烈预测FECD的进展和角膜移植的必要性8)。
- 中央4mm内等厚线的不规则
- 最薄点的移位(通常向鼻侧)
- 角膜后表面的局部凹陷
当三个发现均存在时,5年进展率约为90%;均不存在时约为7%。对于角膜厚度≤640μm的患者,白内障术后1年内不需要角膜移植的概率为95%8)。
DMEK对于与COL8A2基因突变(p.Leu450Trp)相关的早发性Fuchs角膜内皮营养不良也有效,有报告称所有眼均达到20/20至20/30的良好视力7)。尽管存在长期角膜水肿,术后角膜仍可变得透明7)。
以下眼睛不适合DMEK:
- 无虹膜眼
- 广泛虹膜前粘连
- 麻痹性瞳孔散大或大范围虹膜缺损
- 无晶状体眼
在前房操作困难的病例(如严重大疱性角膜病变、前房极浅等)中,可能会选择DSAEK。
3. 手术方式和技巧
Section titled “3. 手术方式和技巧”供体角膜的准备
Section titled “供体角膜的准备”SCUBA法(submerged cornea using backgrounds away technique)被广泛使用。将供体角巩膜片内皮面朝上,用新月刀或高尔夫刀在Schlemm管内侧的Descemet膜上做360°浅切口1)。用无齿镊缓慢提起内侧部分,剥离Descemet膜。剥离的Descemet膜形成内皮细胞朝外的卷状。
用0.06%台盼蓝染色,用环钻切出适合患者的圆形,并装入Jones管。在Descemet膜的基质侧用台盼蓝标记”S”或”F”,可降低前房内移植物正反面误认的风险。
采用球后麻醉或Tenon囊麻醉。对于预计玻璃体压力高的病例,术前用Honan球囊降低眼压。
合并白内障病例的手术策略
Section titled “合并白内障病例的手术策略”由于FECD和白内障的好发年龄重叠,根据角膜状态选择以下三种策略8)。
- 白内障手术优先:轻度FECD(Krachmer 1
2级),白内障是视力下降的主要原因。但2.54级时,术后约20%需要角膜内皮移植。 - DMEK优先:角膜水肿是主要原因,白内障较轻。术后使用类固醇可能加重白内障。
- 同时手术(Triple-DMEK):角膜厚度≥640μm,内皮细胞密度<1,000 cells/mm²,早晨有雾视时考虑。
Triple-DMEK需注意以下几点:
- 制作较小的连续环形撕囊(CCC)
- 避免使用亲水性丙烯酸酯人工晶状体(IOL)(有IOL表面钙化风险)
- 推荐单焦点人工晶状体:FECD患者对比敏感度下降且易出现眩光,多焦点人工晶状体相对禁忌
- 人工晶状体度数计算时,需考虑DMEK术后远视漂移(目标近视−0.75至−1.00 D)3)
- 软壳技术:用弥散型OVD覆盖角膜内皮,用内聚型OVD维持前房。有助于超声乳化过程中的内皮保护
Descemetorhexis(撕除Descemet膜)
Section titled “Descemetorhexis(撕除Descemet膜)”在BSS(平衡盐溶液)或空气灌注下,使用反向Sinskey钩在受体角膜上制作圆形Descemet膜撕除。撕除直径通常约为8.0 mm。
移植物植入
植入器械:Jones管(玻璃管)或玻璃注射器
切口宽度:2.2–2.4 mm足够
预置缝线:预置10-0尼龙缝线,植入后快速闭合
步骤:将移植物基质面朝上,用水流冲入前房
展开与气体注入
展开操作:交替进行角膜表面轻敲和BSS注入/抽吸1)
正反确认:通过术中OCT或S/F标记确认
气体填塞:注入20% SF6气体或空气
术后体位:保持仰卧位30-60分钟
植入移植物后,从侧切口放出少量房水以降低眼压,防止移植物脱出。用10-0尼龙线缝合角膜切口。通常在移植物展开和气体注入后进行周边虹膜切除术。
4. 并发症与术后管理
Section titled “4. 并发症与术后管理”移植物脱离与再气泡注入:这是DMEK最常见的并发症。DMEK的移植物脱离发生率高于DSAEK1)。荟萃分析显示,再气泡注入(再次气体注入)的比值比为2.76(95% CI 1.46-5.22),DMEK显著更高2)。发生移植物脱离时,早期再气泡注入通常可实现再附着。
术后眼压升高:角膜内皮移植术后20-30%的患者出现。鉴别类固醇性青光眼和术后炎症引起的继发性青光眼很重要。使用前段OCT评估虹膜前粘连的存在。
排斥反应:DMEK后的排斥率约为1%,低于DSAEK(5-10%)。据报道,5年排斥事件率为2.6%6)。与全层角膜移植不同,角膜内皮移植后的排斥反应通常仅用类固醇滴眼液即可缓解。
COVID-19疫苗相关排斥:有报道称接种BNT162b2 mRNA疫苗后出现双侧DMEK排斥6)。一名94岁女性在接种2周后出现双侧移植物排斥,最终需要再次DMEK6)。建议在疫苗接种前后增加类固醇滴眼液的使用6)。
囊样黄斑水肿(CME):DMEK后约10-13.8%的患者发生4)。频繁使用类固醇滴眼液可有效预防,但也有与疱疹病毒再激活相关的继发性CME的报道4)。
疱疹病毒再激活与复发性移植物衰竭:有报道称FECD患者DMEK后出现复发性移植物衰竭,前房穿刺PCR检测单纯疱疹病毒-1阳性4)。当出现无技术原因的复发性DMEK衰竭、宿主和移植物均出现角膜水肿、轻微前房反应伴眼压升高时,应鉴别疱疹性葡萄膜炎4)。
术中前房纤维蛋白反应:约3.7%的DMEK术中可能发生自发性纤维蛋白形成5)。来自虹膜的纤维蛋白丝会阻碍移植物展开,导致80%的移植物失败5)。其背景被认为是慢性血-房水屏障(BAB)破坏5)。在进展期FECD中,前房内细胞因子水平升高已有报道,虹膜的微小创伤可触发纤维蛋白形成5)。预防措施包括术前使用NSAID滴眼液、术中曲安奈德和r-TPA(重组组织型纤溶酶原激活剂)5)。
术后每2~3天使用前节OCT检查角膜厚度改善情况和移植物贴附情况。即使移植物看起来已贴附,如果水肿没有改善,日后仍可能发生移植物脱离。
高频率开始使用类固醇滴眼液(氯替泼诺或地塞米松),并逐步减量。为预防排斥反应,减量必须非常缓慢。移植物感染罕见,但多来自供体。如果角膜保存液培养检出念珠菌等,则处方抗真菌滴眼液。
5. 临床结果
Section titled “5. 临床结果”DMEK vs UT-DSAEK
Section titled “DMEK vs UT-DSAEK”Dunker等人的多中心随机对照试验(54眼)显示,术后12个月平均最佳矫正视力(BCVA)(logMAR)DMEK组为0.08,UT-DSAEK组为0.15,无显著差异3)。但最佳矫正视力达到20/25或以上的比例,DMEK组为66%,显著高于UT-DSAEK组的33%(P=0.02)3)。12个月时内皮细胞密度(ECD)两组间无显著差异(DMEK 1870 cells/mm² vs UT-DSAEK 1612 cells/mm²)3)。
| 项目 | DMEK | UT-DSAEK |
|---|---|---|
| 20/25达成率 | 66%3) | 33%3) |
| 12个月最佳矫正视力 | 0.08 logMAR3) | 0.15 logMAR3) |
| 内皮细胞密度(12个月) | 1870 cells/mm²3) | 1612 cells/mm²3) |
Sela等人的荟萃分析(8项研究,376只眼)显示,DMEK组12个月最佳矫正视力显著更优(平均差 −0.06 logMAR;95%CI −0.10至−0.02)2)。但DMEK组的再次气泡注入率显著更高(OR 2.76;95%CI 1.46-5.22),因此适当的患者选择至关重要2)。对于厚度小于70μm的超薄DSAEK移植物,最佳矫正视力无显著差异2)。
两种术式均会引起轻度远视漂移,但DMEK的漂移量较小(DMEK +0.22D vs UT-DSAEK +0.58D)3)。据报道,两种术式的5年移植物存活率和内皮细胞丢失率相当1)。
针对COL8A2突变的DMEK
Section titled “针对COL8A2突变的DMEK”对4只眼(2名患者)因COL8A2基因突变(p.Leu450Trp)导致的早发型Fuchs角膜内皮营养不良实施了DMEK7)。术前平均中央角膜厚度(CCT)从713μm降至术后1个月的529μm,所有眼均达到20/20至20/30的最佳矫正视力7)。但术后第一年观察到3至3.6D的屈光波动,表明COL8A2突变患者可能需要更长时间才能达到屈光稳定7)。
许多患者在术后12个月内达到20/25(0.8)或更好的最佳矫正视力。一项多中心随机对照试验中,66%的眼达到20/25或以上。但如果存在角膜基质瘢痕或长期水肿导致的不可逆变化,恢复可能有限。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”角膜内皮损伤的机制
Section titled “角膜内皮损伤的机制”正常角膜内皮细胞通过Na⁺/K⁺-ATP酶泵将水从角膜基质泵入前房,维持角膜含水量约78%。在FECD和PBK中,这种泵功能失效,导致基质内水分过多积聚,引起角膜水肿和混浊。
在DMEK中,通过Descemetorhexis去除病变的Descemet膜和功能不全的内皮,移植健康的供体Descemet膜-内皮复合体,从而恢复角膜的泵功能。一旦移植物贴附于角膜后表面,内皮细胞重新开始排水,角膜水肿迅速改善。
不进行内皮移植的Descemetorhexis(DWEK)
Section titled “不进行内皮移植的Descemetorhexis(DWEK)”有报道称,在内皮移植后移植物脱离或单独进行Descemetorhexis后,角膜自然恢复透明1)。这种现象发生在FECD中,但不会发生在水疱性角膜病中,提示FECD周边残留的内皮细胞可能向中央迁移并恢复功能1)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”DMEK vs UT-DSAEK:移植物厚度的极限
Section titled “DMEK vs UT-DSAEK:移植物厚度的极限”荟萃分析表明,当超薄角膜内皮移植术移植物厚度小于70 μm时,与DMEK的视力差异可能消失2)。Nanothin DSAEK(小于50 μm)可能取得与DMEK相当的结果,但它仍然是附加性移植,而非真正的替代手术。
COL8A2突变中的DMEK应用
Section titled “COL8A2突变中的DMEK应用”首次对早发型Fuchs角膜内皮营养不良(COL8A2 p.Leu450Trp突变)施行DMEK,所有眼均获得良好视力7)。由于术后屈光变化较大,人工晶状体度数计算和随访策略是未来研究的课题7)。
疫苗相关排斥反应
Section titled “疫苗相关排斥反应”已有多个COVID-19疫苗接种后DMEK移植物排斥反应的报道6)。疫苗诱导的免疫应答变化可能引发移植物排斥,建议在接种前后增加类固醇滴眼液的使用6)。
术中纤维蛋白反应的应对措施
Section titled “术中纤维蛋白反应的应对措施”术中前房纤维蛋白形成发生在约3.7%的DMEK病例中,并导致高比例的移植物失败5)。术前使用NSAID滴眼液预防、术中曲安奈德检测纤维蛋白、以及r-TPA溶解纤维蛋白已被提出作为新的管理策略5)。
8. 参考文献
Section titled “8. 参考文献”-
Deng SX, Lee WB, Hammersmith KM, et al. Descemet membrane endothelial keratoplasty: safety and outcomes: a report by the American Academy of Ophthalmology. Ophthalmology. 2018;125(2):295-310. doi:10.1016/j.ophtha.2017.08.015. PMID:28923499.
-
Sela TC, Iflah M, Muhsen K, Zahavi A. Descemet membrane endothelial keratoplasty compared with ultrathin Descemet stripping automated endothelial keratoplasty: a meta-analysis. BMJ Open Ophthalmol. 2023;8:e001397.
-
Dunker SL, Dickman MM, Wisse RPL, et al. Descemet membrane endothelial keratoplasty versus ultrathin Descemet stripping automated endothelial keratoplasty: a multicenter randomized controlled clinical trial. Ophthalmology. 2020;127(9):1152-1159.
-
Matar C, Seitz B, Daas L. Rezidivierendes DMEK-Versagen [Recurrent DMEK failure]. Ophthalmologe. 2021;118(7):719-723.
-
Trinh L, Bouheraoua N, Muraine M, Baudouin C. Anterior chamber fibrin reaction during Descemet membrane endothelial keratoplasty. Am J Ophthalmol Case Rep. 2022;25:101323.
-
Forshaw TRJ, Jørgensen C, Kyhn MC, Cabrerizo J. Acute bilateral Descemet membrane endothelial keratoplasty graft rejection after the BNT162b2 mRNA COVID-19 vaccine. Int Med Case Rep J. 2022;15:201-204.
-
Dzhaber D, Fliotsos MJ, Abousy M, et al. Descemet membrane endothelial keratoplasty in eyes with COL8A2-associated corneal dystrophy. Am J Ophthalmol Case Rep. 2022;26:101544.
-
Matthaei M, Hribek A, Clahsen T, et al. Fuchs endothelial corneal dystrophy: clinical, genetic, pathophysiologic, and therapeutic aspects. Annu Rev Vis Sci. 2019;5:151-175.
